El síndrome hepatorrenal (SHR) es una condición clínica que ocurre en pacientes con enfermedad hepática avanzada y de evolución ominosa sin trasplante hepático. Asocia deterioro de la función renal sin otra causa asociada, intensa alteración de la circulación arterial y activación de los sistemas vasoactivos endógenos. Actualmente la administración de terlipresina y albúmina1 es de gran utilidad como tratamiento puente al trasplante, consiguiendo corregir el volumen plasmático efectivo y estabilizando la función renal. La terlipresina es un análogo de la vasopresina que actúa como vasoconstrictor esplácnico y sistémico. La incidencia de efectos colaterales graves de tipo isquémico que requieran la suspensión del tratamiento es baja1,2.
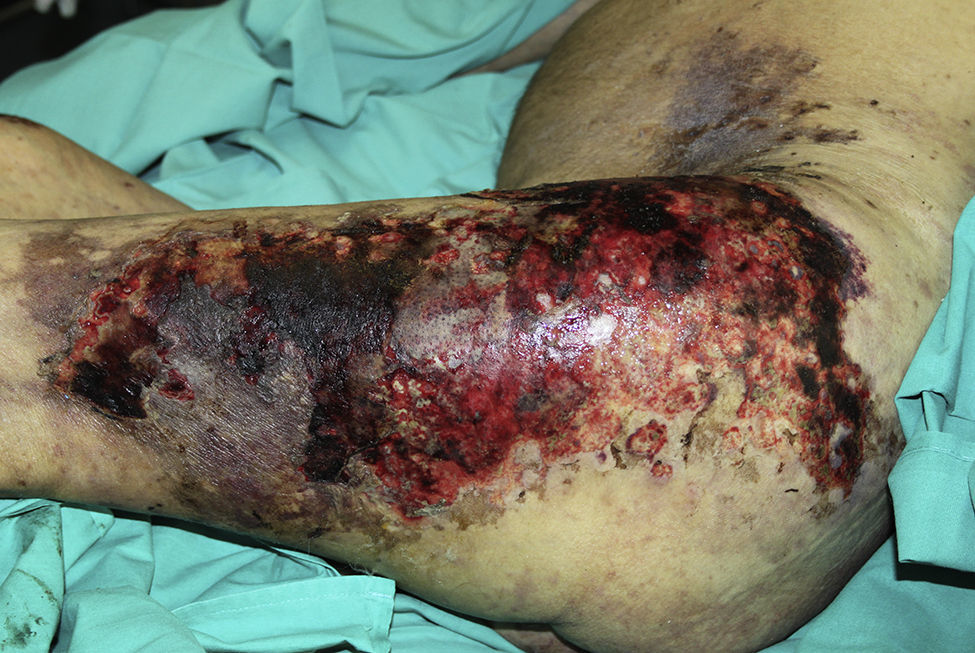
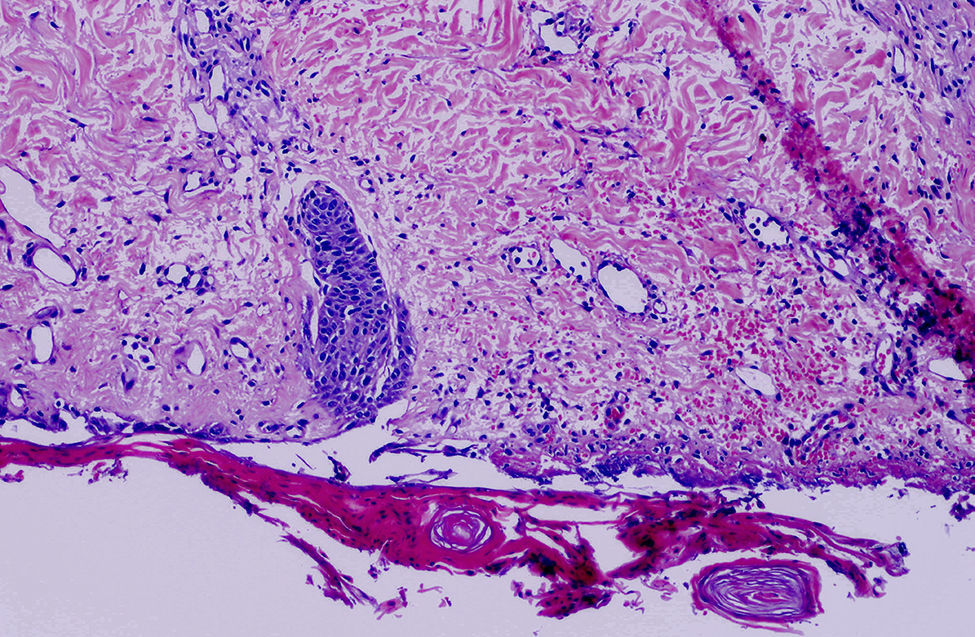
Presentamos el caso de un varón de 55 años con cirrosis hepática de origen alcohólico en insuficiencia hepática avanzada, antecedentes de accidente cerebrovascular isquémico con estenosis no significativa de carótidas internas y hemorragia subaracnoidea por rotura de aneurisma cerebral. Requirió ingresos previos por ascitis refractaria y se encontraba en estudio pretrasplante. Remitido desde su hospital de referencia en encefalopatía hepática grado II y SHR tipo I y estos parámetros analíticos: urea 229mg/dl; creatinina 5,13mg/dl; sodio sérico 136mEq/L; bilirrubina total 3,31mg/dl; GOT 37U/L; GPT 38U/L; GGT 70U/L; FA 105U/L; LDH 392U/L; PCR 6,65mg/dl; Hb 8g/dl; plaquetas 22.000/mm3; índice de Quick 50%; INR 1,59; sodio urinario 5mmol/L y creatinina basal en torno a 1,6mg/dl. En su hospital de origen iniciaron tratamiento con albúmina y terlipresina a 1mg/4 horas que fue suspendido a los 7 días ante la falda de respuesta con creatinina de 3,77mg/dl; durante dicho ingreso el paciente desarrollo lesiones cutáneas, sin signos de infección. A su llegada a nuestro centro, dada la gravedad del cuadro, se reinició tratamiento con albúmina y terlipresina a dosis creciente de 1mg/4 horas hasta 2mg/4 horas. Presentó mejoría de la función renal, pero empeoramiento de las lesiones cutáneas. Se trataba de lesiones purpúricas con ampollas hemorrágicas de predominio en extremidades inferiores, glúteos, espalda y abdomen. Las mucosas y zonas acras estaban respetadas. En pocos días evolucionaron a úlceras de aspecto estrellado y zonas extensas de escarificación (fig. 1). Se realizaron 2 biopsias de piel que revelaron necrosis cutánea superficial con extravasación de hematíes en dermis superficial y neogénesis vascular dérmica. No se identificó vasculitis, trombosis ni calcificación vascular (fig. 2). Ante estos hallazgos y la mejoría de la función renal, creatinina de 1,47mg/dl, se suspende el tratamiento, tras lo cual, se observa mejoría evidente de las lesiones cutáneas pero deterioro paulatino de su estado hemodinámico y de la función renal asociando oligoanuria. Así mismo, presentó un episodio de hemorragia digestiva alta secundaria a gastropatía de hipertensión portal y varices esofágicas, motivando la reintroducción de la terlipresina a dosis mínima eficaz (1mg/4 horas) y albúmina. Las lesiones cutáneas empeoraron nuevamente pero se controlaron con curas locales y desbridamiento quirúrgico. Finalmente, se produjo un deterioro agudo de la función hepática con escasa respuesta terapéutica y el paciente falleció.
La necrosis cutánea por terlipresina representa una condición rara y muy grave3–7. La terlipresina es un análogo sintético no selectivo de los receptores de vasopresina V1 con una vida media aproximada de 6 horas. Su efecto vasoconstrictor es similar a la vasopresina pero con posología más cómoda y menores efectos secundarios. De hecho, es considerado un fármaco seguro y la mayoría de efectos adversos descritos son leves. Los efectos secundarios isquémicos graves como colitis isquémica y necrosis cutánea extensa son raros7. El mecanismo fisiopatológico de la isquemia es desconocido, pero se cree debido a un compromiso de microcirculación en la dermis secundaria a la acción vasoconstrictora de la terlipresina. Una activación minoritaria de receptores V2 con la consecuente liberación del factor de von Willebrand y mejoría de la agregación plaquetaria podría contribuir a la isquemia.
Como en casos previos3–6, las lesiones necróticas afectaron predominantemente al tronco y áreas proximales de extremidades, respetándose zonas acras. La terlipresina actúa preferentemente sobre receptores V1 distribuidos en el músculo liso de los vasos sanguíneos localizados principalmente en territorio esplácnico, renal, tejido adiposo y cutáneo4–7. La localización atípica de las áreas necróticas se podría explicar por tratarse de zonas con mayor grosor cutáneo y mayor tejido graso.
Los factores de riesgo descritos son los antecedentes de enfermedad isquémica, obesidad, ascitis, insuficiencia venosa, peritonitis bacteriana espontánea, hipotensión, uso concomitante de otros vasoconstrictores y la infusión continua de terlipresina3,5,7. Nuestro paciente presentó ascitis e insuficiencia venosa con episodios de hipotensión secundarios a hemorragias digestivas, que probablemente favorecieron la hipoxia tisular. La relación causal entre la terlipresina y la necrosis cutánea se apoya en la clara relación temporal, la distribución particular de las lesiones y hallazgos anatomopatológicos compatibles.
El tratamiento consiste en la suspensión del fármaco y se ha sugerido la utilidad del sildenafilo por su efecto vasodilatador sin causar hipotensión que también mejoraría la circulación renal8. Del mismo modo, el tratamiento con terlipresina en perfusión continua intravenosa en lugar de en bolos podría suponer el uso de menor dosis mejorando la tolerancia al fármaco9. Como conclusión, creemos que es importante conocer este efecto adverso y suspender precozmente la terlipresina en caso de sospecha del mismo.
FinanciaciónLos autores declaran no han recibido ninguna financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.