El nódulo de la hermana María José (NHMJ) es una metástasis umbilical de cualquier tumor primario1–4. Puede ser el primer signo de una neoplasia aún no diagnosticada, o aparecer como recidiva o progresión de un tumor ya conocido1,5. Presentamos un nuevo caso producido por un cáncer de vesícula, y efectuamos una revisión del tema.
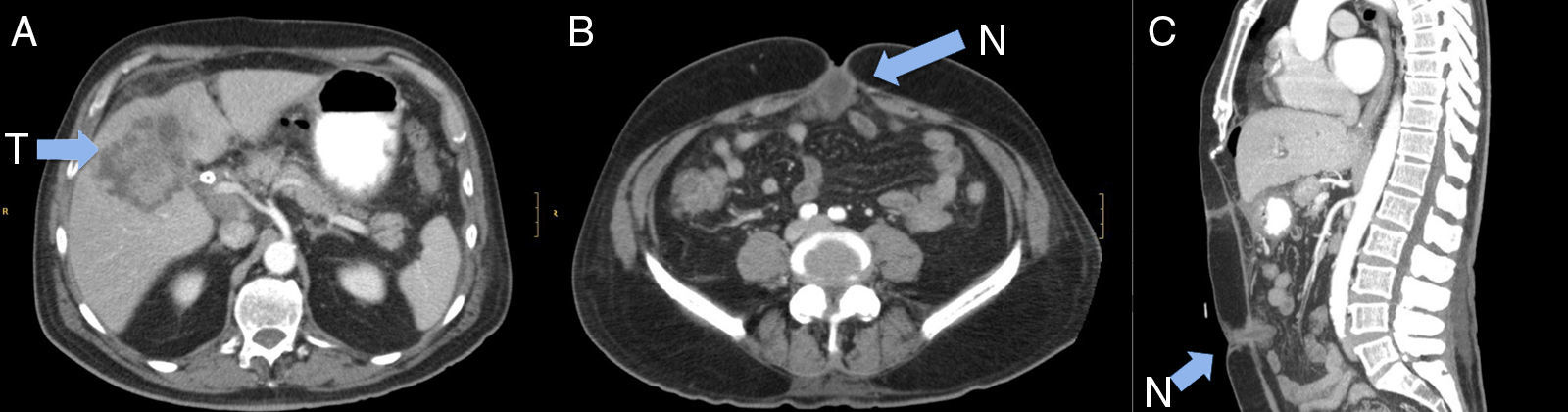
Varón, 76 años, consulta por dolor en hipocondrio derecho y dispepsia en los 3 últimos meses, que se acompaña de acolia, coluria y prurito en los últimos 10 días. El paciente refiere que nota molestias umbilicales que relaciona con herniorrafia previa. Antecedentes médicos: fibrilación auricular y herniorrafia umbilical. Exploración física: dolor en hipocondrio derecho, tumoración pétrea en región umbilical y tinte ictérico. Analítica: GGT: 718UI/l, fosfatasa alcalina: 391UI/L, bilirrubina total: 9,1; CEA: 92,7mg/dl y CA19.9: 206UI/l. Se realiza ecografía y TAC abdominal donde se observa una gran lesión sólida heterogénea de contornos mal definidos, en la región perihiliar, que surge del fondo vesicular y produce dilatación bilateral de la vía biliar intrahepática, las paredes de la vesícula están engrosadas y son hipercaptantes, además presenta colelitiasis múltiple (fig. 1A). Existen múltiples adenopatías en hilio hepático, algunas hasta de 30mm. Implante en región umbilical (fig. 1B y C). Se realiza CTPH y drenaje biliar externo-interno, observando estenosis de la vía biliar por compresión extrínseca. La citología biliar es informada como carcinoma, y la punción de la lesión como adenocarcinoma pobremente diferenciado. Se coloca endoprótesis biliar con normalización del cuadro ictérico, pero desarrolla cuadro de vómitos incoercibles e intolerancia completa a la dieta. Se repite TAC comprobando que existe una marcada dilatación gástrica y esofágica por estenosis en 1.ª porción duodenal por compresión del tumor que ha progresado. Se intenta colocación de prótesis duodenal que no es factible y se decide intervenir para realizar derivación paliativa.
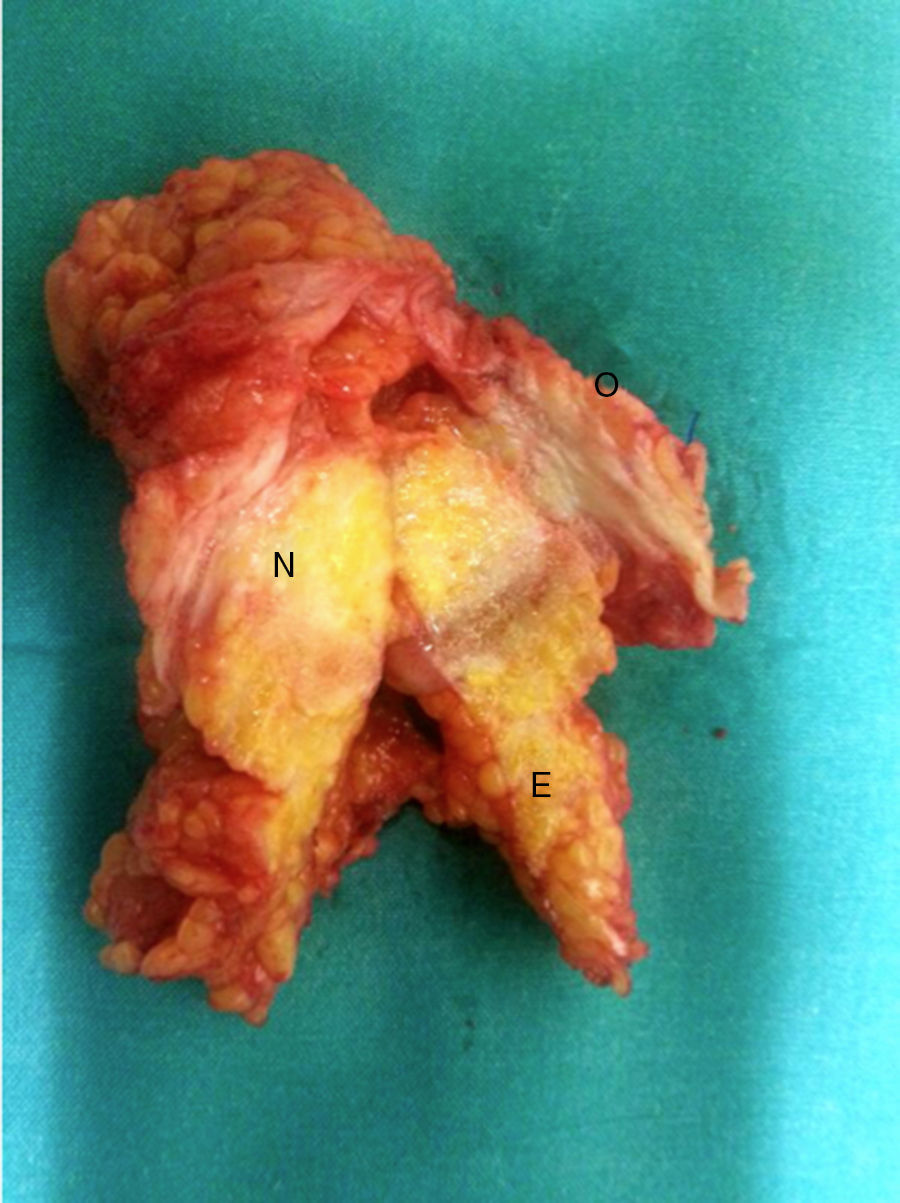
Se realiza laparotomía media supraumbilical, identificando: implante de 5cm que engloba la región umbilical y epiplón mayor (fig. 2); masa que engloba los segmentos 4b, 5 y 8 hepáticos, y vesícula biliar; e implantes peritoneales en pelvis y transcavidad de los epiplones. Se realiza resección del implante umbilical y gastroyeyunostomía biplano en cara posterior gástrica. El estudio histológico mostró una tumoración epitelial compuesta por células neoplásicas que muestran un citoplasma amplio y ligeramente eosinófilo, con núcleo aumentado de tamaño, irregular, vesiculoso y con nucléolo, con mitosis abundantes, sin claras imágenes de permeación linfovascular. El estudio inmunohistoquímico era compatible con adenocarcinoma biliar. El paciente falleció en el postoperatorio por insuficiencia respiratoria.
Las lesiones malignas umbilicales puede ser primarias o metastásicas6. La primera metástasis umbilical fue descrita por Storer en 1864, pero es más conocida la publicación realizada por el Dr. W. Mayo en 19281. Posteriormente en 1949, el cirujano británico H. Bailey le denominó NHMJ, en honor a la hermana María José, enfermera y asistente del Dr. Mayo en el St. Mary's Hospital in Rochester (Minnesota), ya que fue la que observó la presencia de un nódulo umbilical en algunos pacientes con neoplasias gástricas avanzadas1–10.
Aunque se afirma que el NHMJ ocurre hasta en el 1-3% de los pacientes con neoplasias pélvicas y abdominales, el número de casos descritos en la literatura médica es muy inferior a dicha cifra, y parece ser más frecuente en mujeres1,4,5,9. Los tumores que más frecuentemente lo causan son los de estómago y colon en varones, y ovario en mujeres1,2. Los NHMJ tienen su origen primario en tumores gastrointestinales (35-65%), tracto genitourinario (12-35%), origen desconocido (15-30%) y otros tumores (mama, pulmón, etc.) en un 3-6%1,2,6,8,10. Solo hay 9 casos descritos en PubMed (1966-2015) de NHMJ por cáncer de vesícula1,7.
El mecanismo etiológico del NHMJ no está completamente clarificado. En las neoplasias abdominales, una infiltración directa a través del peritoneo, especialmente si hay diseminación peritoneal como en nuestro caso, es la explicación más lógica, pero esta vía no es factible en otros tumores. Por ello, se han propuesto otros mecanismos (diseminación arterial, venosa, linfática o a través de estructuras embrionarias [uraco])1,2,4,5,8,9. Se ha observado que la mayoría de los pacientes con el NHMJ tienen metástasis hepáticas postulando una posible diseminación vía ligamento falciforme1,4.
La coloración del NHMJ es variable, puede ser blanco, violáceo o marronáceo1,9. Suelen ser nódulos firmes e irregulares, localizados a nivel dérmico, subcutáneo o peritoneal, de 1-2cm, aunque hay descritos de hasta 10cm, pueden ser dolorosos y, en ocasiones, pruriginosos1,4,9. A veces, se pueden ulcerar o fisurar, y emitir una secreción serosa, purulenta o sanguinolenta. Si existe hernia umbilical, o en lesiones de gran tamaño pueden infiltrar el tubo digestivo causando obstrucción intestinal5.
El diagnóstico radiológico mediante ecografía o TAC abdominal puede ser complicado4,8. Se ha descrito la utilización de PET-CT en un paciente con buenos resultados8. La punción del NHMJ es sencilla, y el estudio citológico suele obtener un diagnóstico de malignidad que permite un correcto enfoque diagnóstico, pero no siempre puede definir la estirpe histológica1,3. El diagnóstico diferencial del NHMJ incluye: enfermedad de Paget, hemangioma, hernia umbilical, endometriosis, cicatriz hipertrófica, granuloma, sinus pilonidal, quiste dermoide, micosis, psoriasis, eccema, etc.1,3.
El NHMJ es un signo ominoso de enfermedad metastásica1,3,5,9,10. La supervivencia media tras su diagnóstico oscila entre 2 y 11 meses, y es inferior si aparece como recidiva tras haber tratado ya el tumor primario1,5,10. Se han obtenido supervivencias algo superiores (17 a 21 meses) con cirugía y quimioterapia1,4,5. La cirugía exerética solo está recomendada si es la única metástasis existente o causa complicaciones, y no tiene sentido en casos de enfermedad diseminada irresecable1. El pronóstico está relacionado con el tumor primario, obteniendo mejor supervivencia aquellos NHMJ causados por cáncer ovárico1,4.
Como conclusión, ante un nódulo umbilical duro debemos recordar el diagnóstico del NHMJ, aunque el paciente no tenga un diagnóstico previo de neoplasia. Su pronóstico es malo ya que aparece en pacientes con enfermedad diseminada. Su exéresis no está habitualmente indicada.