Presentamos el caso de un varón de 48 años de edad con antecedentes personales de linfoma no Hodgkin tipo MALT con afectación intestinal en 2004, en remisión desde entonces tras tratamiento con quimioterapia.
Acudió a consulta con clínica de 3 meses de evolución de disfagia progresiva, dolor torácico irradiado a espalda y pérdida de peso de 10kg. Se realizaron las siguientes pruebas complementarias: Gastroscopia: sin alteraciones. Esofagograma baritado: estenosis de 3cm a nivel de la unión gastroesofágica, sin efecto masa, sugestivo de incipiente acalasia. El cuerpo esofágico presenta un calibre normal, sin dilatación ni nivel hidroaéreo. Se realizó una manometría esofágica de perfusión con 4 canales, en decúbito: el esfínter esofágico superior se localiza entre 25,3 y 20cm del ala nasal con una presión de reposo levemente aumentada con función conservada. Se observa buena coordinación faringoesofágica. El cuerpo esofágico se estudia con al menos 10 degluciones de 5ml de agua. Tiene una presión basal negativa respecto a la fúndica. En el cuerpo, el 100% de las ondas son hipotensas y simultáneas. El esfínter esofágico inferior se localiza entre 44,5 y 40,3cm, con presión de reposo aumentada (presión basal media 40,6mmHg), ausencia de relajación completa durante la deglución.
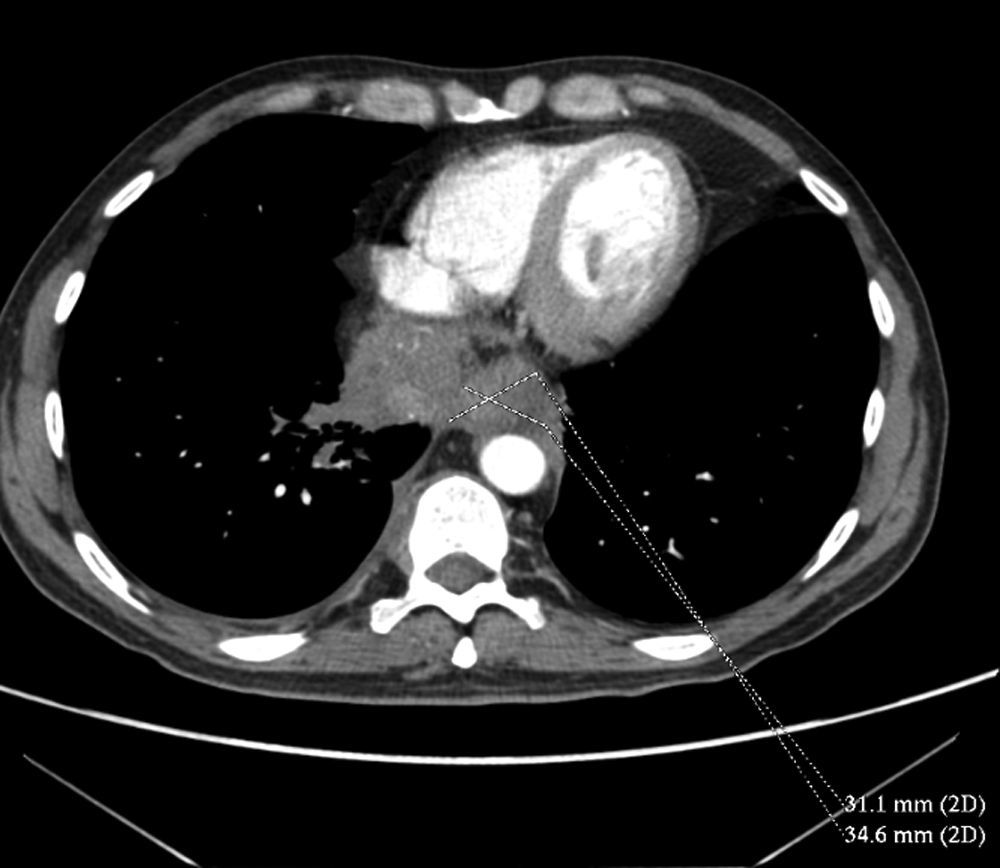
El paciente evolucionó a los pocos días a una afagia con sialorrea. Dada la rápida evolución de los síntomas se decidió realizar una tomografía computarizada (TC) toracoabdominal para descartar que se tratase de una seudoacalasia (fig. 1). Los resultados fueron los siguientes: masa en mediastino posteroinferior, que obliteraba el esófago distal, y que se extendía invadiendo la grasa mediastínica y la base pulmonar derecha, rodeando a la vena cava inferior con la que perdía el plano de clivaje, aunque sin infiltrarla claramente, perdiendo también plano de clivaje con el diafragma. Estos hallazgos sugerían posible carcinoma esofágico con extensión a estructuras circundantes y menos probable neoplasia pulmonar con infiltración de mediastino. Adenopatías patológicas mediastínicas y en espacio retrocrural derecho, retroperitoneo (la mayor en trípode celíaco de 28mm), cadenas ilíacas y regiones inguinales.
Se volvió a realizar gastroscopia, que únicamente presentaba una estenosis concéntrica y puntiforme a nivel del esfínter esofágico inferior, que impedía el paso del endoscopio. Se tomaron biopsias a este nivel que descartaron infiltración tumoral.
Se realizó ecoendoscopia con punción de una de las adenopatías mediastínicas, que no resultó concluyente por extracción de material fibrinoleucocitario correspondiente a área de extensa necrosis.
Ante este resultado se decidió realizar tomografía con emisión de positrones-tomografía computarizada (PET-TC) con el hallazgo de una masa intratorácica-extrapulmonar a nivel intercostal del hemitórax superior derecho. Las biopsias volvieron a mostrar intensa necrosis.
Por último, se realizó una laparoscopia exploradora con exéresis de la adenopatía del trípode celíaco. Los hallazgos fueron compatibles con linfoma no hodgkiniano de fenotipo B (cd20 positivo) de la zona marginal.
Con este diagnóstico el paciente inició tratamiento quimioterápico por parte del servicio de hematología, con rápida resolución de la disfagia desde el inicio del mismo. El paciente se encuentra actualmente en remisión.
La seudoacalasia es un trastorno motor esofágico infrecuente, secundario generalmente a neoplasia, que se presenta con una clínica y unos signos radiológicos, y manométricos indistinguibles de la acalasia1, y que afecta aproximadamente a un 4% de los pacientes que se presentan con síntomas y signos compatibles con acalasia2.
Resulta primordial distinguir entre acalasia (trastorno motor primario esofágico de causa desconocida y consistente en una ausencia de relajación del esfínter esofágico inferior junto a una aperistalsis del cuerpo esofágico) y la seudoacalasia, provocada en la mayoría de los casos por neoplasia, bien por compresión mecánica, bien por infiltración del plexo mientérico por células malignas e incluso secundaria a síndrome paraneoplásico.
Se describen en la literatura médica un total de 264 casos de seudoacalasia, de los cuales la mayoría son secundarios a neoplasia (53,9% primaria, 14,9% secundaria), un 11,9% posquirúrgicas (cirugía esofágica o gástrica), siendo excepcional la seudoacalasia secundaria a síndrome paraneoplásico (2,6%).
Ante un paciente con edad avanzada que se nos presente con disfagia y pérdida de peso rápidamente progresivas, con estudio baritado, endoscopia digestiva alta y manometría compatibles con acalasia, habría que descartar neoplasia como causa primaria del cuadro3.