INTRODUCCIÓN
La disfagia es un síntoma que puede acompañar a numerosos procesos patológicos malignos y benignos. Es importante llevar a cabo un adecuado diagnóstico diferencial, pues si éste se demora las consecuencias pueden ser graves para la salud ya que puede llevar a una desnutrición progresiva y acompañarse de diversas complicaciones. La acalasia es un proceso poco frecuente que es importante considerar en el diagnóstico diferencial de la disfagia.
EXPOSICIÓN DEL CASO
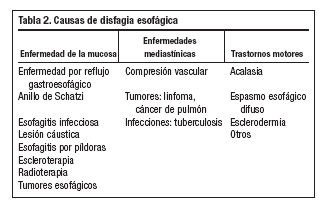
Se trata de una mujer de 81 años de edad con los siguientes antecedentes personales: fibrilación auricular crónica, herniorrafia umbilical y poliartrosis. Situación basal: independiente para las actividades básicas de la vida diaria, disnea de moderados esfuerzos e incontinencia urinaria de esfuerzo. Como tratamiento habitual la paciente tomaba únicamente Sintrom®. Acude a consulta por presentar desde hace dos años dificultad para deglutir alimentos sólidos y pérdida de 25 kg de peso. La clínica es progresiva empeorando en los últimos 3 meses de forma que se afecta también la ingesta de líquidos. Además refiere molestias retroesternales, regurgitación de alimentos y astenia. No presentaba pirosis, ni alteración del ritmo intestinal. Sin síntomas tiroideos, disfonía, tos o atragantamiento. No tiene sialorrea ni halitosis, ni debilidad muscular, síntomas neurológicos, reumatológicos o dermatológicos. En la exploración física encontramos caquexia, ligera deshidratación, auscultación cardíaca arrítmica y el resto normal. Tras establecer la presencia de disfagia esofágica por las características clínicas (tabla 1) se realizaron las siguientes pruebas complementarias: hemograma, bioquímica y hormonas tiroideas: normales. En la radiografía de tórax muestra ensanchamiento mediastínico (fig. 1)
Figura 1. Ensanchamiento mediastínico.
A la espera del resultado del estudio gastroduodenal (EGD), la paciente empeoró de forma significativa presentando vómitos e intolerancia alimentaria total por lo que fue ingresada en su hospital de referencia donde se completó el estudio. EGD: falta de relajación de esfínter esofágico inferior, dilatación de todo el esófago que contiene restos alimentarios, escasa motilidad del esófago, estómago y duodeno sin alteraciones.
Se realizó una endoscopia digestiva alta con imagen sugestiva de acalasia, imagen compatible con pangastritis atrófica y deformidad pilorobulbar. Ante estos hallazgos se pidió manometría esofágica que confirmó el diagnóstico: trazado compatible con acalasia e hipotonía de esfínter esofágico superior en probable relación con la edad. Tras nutrición parenteral y suspensión de anticoagulación, se realizó dilatación endoscópica de la estenosis y la paciente toleró progresivamente nutrición oral. Posteriormente se comprobó por vía endoscópica la eficacia del procedimiento, realizándose también tratamiento erradicador del Helicobacter pylori como medida preventiva de sangrados digestivos futuros y se reintrodujo la anticoagulación oral 3 meses después de la dilatación.
DISCUSION
Ante un paciente que consulta por disfagia es fundamental discernir si se trata de un cuadro de causa orofaríngea o esofágica1 dado que en cada uno de los casos habrá que orientar las pruebas complementarias a realizar de forma diferente. Como la clínica permite en la mayor parte de los casos concluir ante cuál de los dos tipos de afectaciones nos encontramos, un adecuado conocimiento de las características diferenciales entre ambos procesos puede acelerar el diagnóstico con el consiguiente beneficio para el paciente. No hay que olvidar que si el diagnóstico se demora las consecuencias pueden ser fatales, ya que el paciente sufre un proceso de desnutrición progresiva y hay riesgo de complicaciones graves (neumonía por aspiración, esofagitis, obstrucción de la vía aérea, etc.).
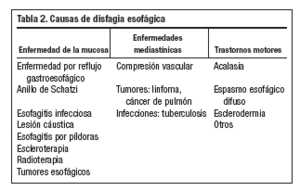
Una vez que nos encontramos ante una disfagia de causa esofágica debemos pensar en las distintas etiologías posibles, que se recogen en la tabla 21.
Otro aspecto a tener en cuenta es la presencia de una serie de cambios fisiológicos que se producen con la edad que suponen un aumento en la frecuencia de aparición del síntoma disfagia. Se han descrito cambios en todas las fases del proceso de la deglución así como un aumento de incidencia de procesos extradigestivos que pueden complicarse con problemas de este tipo (accidentes cerebrovasculares, etc.)2.
En cuanto a las etiologías de naturaleza maligna es importante conocer que además de la pseudoacalasia, cuya causa más frecuente es el adenocarcinoma de la unión gastroesofágica, esta patología puede ser una manifestación paraneoplásica en procesos como cáncer de mama, pulmón, hígado, riñón y próstata, rabdomiosarcoma, leiomioma, mesotelioma pleural y peritoneal. La manometría es fundamental para el diagnóstico de acalasia. La dilatación endoscópica es de elección en la mayoría de los pacientes, aunque siempre hay que hacer una valoración individualizada de cada caso para decidir entre la amplia gama de tratamientos disponibles.
ACALASIA
Epidemiología y fisiopatología
Es un trastorno motor esofágico poco frecuente, siendo su incidencia estimada de 0,5 a 1 caso/100.000 habitantes. Su incidencia en nuestro medio se desconoce aunque se identifica cada vez con mayor frecuencia. Su etiología es desconocida, habiéndose descrito alteraciones neurales y musculares. A nivel neural hay una degeneración de las neuronas del plexo mientérico del esófago, degeneración mielínica del vago y degeneración de las células nerviosas del núcleo motor dorsal de dicho nervio. La causa de estas lesiones se desconoce existiendo varias hipótesis causales: la que relaciona el proceso con infecciones víricas (poliovirus, virus de la varicela, herpes y sarampión), la hipótesis autoinmune y la que atribuye al óxido nítrico un papel fundamental en la fisiopatología de la enfermedad sin olvidar los factores genéticos3-5.
Clínica
Más frecuente entre los 20 y 40 años pero puede aparecer a cualquier edad. La manifestación más frecuente es la disfagia, inicialmente para sólidos pudiendo alternar con disfagia para líquidos. El segundo síntoma en frecuencia es la regurgitación de alimentos seguido de molestias retroesternales y pirosis. Después aparece la pérdida de peso siendo más raros los síntomas respiratorios (disfonía, tos crónica), el hipo y el compromiso de la vía aérea. Como complicaciones a largo plazo pueden aparecer divertículos esofágicos por pulsión, fístulas traqueoesofágicas y megaesófago avanzado o dolicomegaesófago, además de complicaciones respiratorias (neumonía por aspiración, abscesos pulmonares, etc.)3,6.
Diagnóstico
Se confirma con estudios radiológicos y manométricos siendo fundamental la endoscopia para descartar pseudoacalasia sobre todo en pacientes de edad avanzada, sintomatología rápidamente progresiva o ausencia de respuesta al tratamiento convencional7. En la radiografía simple de tórax puede haber ensanchamiento mediastínico secundario a la dilatación esofágica con contenido alimentario. En la radiografía simple de abdomen se encuentra ausencia de burbuja gástrica hasta en el 50% de los pacientes. En el estudio gastroduodenal hay una disminución de la peristalsis esofágica y en estadios avanzados un esófago muy dilatado con un extremo distal afilado ("cola de ratón" o "punta de lápiz"). Los hallazgos manométricos característicos son: aperistalsis del cuerpo del esófago e imposibilidad para la relajación del esfínter esofágico inferior después de la deglución, pudiendo encontrarse también aumento de la presión intraesofágica por encima de 35 mmHg; las ondas de contracción se inician de forma simultánea y en general son de baja amplitud aunque los enfermos que padecen la forma vigorosa muestran contracciones de gran amplitud (> 60 mmHg) simultáneas y repetitivas tras la deglución. Otras pruebas diagnósticas que no se practican de forma rutinaria son los estudios con radioisótopos que detectan la lentitud de vaciamiento esofágico en estadios iniciales en los que aún no hay dilatación esofágica y los ultrasonidos endoscópicos cuya experiencia clínica y disponibilidad son menores1,3,8.
Tratamiento
El objetivo es disminuir la presión del esfínter esofágico inferior y debido a que los cambios neuronales no se pueden revertir con los tratamientos disponibles en la actualidad se trata siempre de tratamientos paliativos. En la actualidad se dispone de tratamiento farmacológico, dilataciones endoscópicas y cirugía abierta y por vía laparoscópica además de toxina botulínica y esofaguectomía. Hay gran variedad de fármacos disponibles con resultados poco satisfactorios siendo los más empleados los nitratos y calcioantagonistas. En general se reservan para pacientes con síntomas leves, alto riesgo quirúrgico o como medida transitoria. La dilatación neumática es un método efectivo y seguro, de elección como tratamiento inicial en la mayoría de los casos (de un 3% a 22% de los pacientes requieren a largo plazo tratamiento quirúrgico por persistencia de los síntomas). La miotomía es la técnica quirúrgica más empleada: la vía laparoscópica tiene la ventaja de conseguir una menor estancia hospitalaria y más rápida recuperación con menos dolor pero la desventaja de no poder complementarse con un procedimiento antirreflujo cuya realización recomiendan la mayoría de los autores en caso de cirugía convencional. La esofaguectomía es útil en sujetos con megaesófago avanzado y recurrencia de los síntomas tras miotomía. La toxina botulínica se inyecta por vía endoscópica y es útil y segura pudiendo realizarse de forma ambulatoria (requiere 6 horas de observación), la mayoría de los pacientes presentan mejoría inicial de los síntomas y el 66% mantiene la remisión durante más de un año; se ha observado que en aquellos casos en que no se consigue respuesta con una primera inyección tampoco se consigue con las siguientes y que los pacientes que responden presentan una respuesta similar con los intentos subsiguientes. Otras alternativas de tratamiento menos experimentadas son la miotomía endoscópica y la inyección de etanolamina por vía endoscópica. Hay una serie de factores que permiten predecir la respuesta a cada uno de los tratamientos, lo que puede facilitar la decisión terapéutica que ha de valorarse siempre de forma individualizada1,3,9,10.