El diagnóstico diferencial de lesiones cutáneas eritematoescamosas es amplio y engloba trastornos infecciosos, inflamatorios o neoplásicos, siendo importante mantener una actitud de alerta ante lesiones de larga evolución y resistentes a tratamientos.
Presentamos el caso de una mujer de 67 años, sin antecedentes médicos de interés. Presenta cuadro de 20 años de evolución, que inició con escasas lesiones tipo placas eritematoescamosas, bien delimitadas, levemente pruriginosas, en ambas piernas. Se diagnosticó clínicamente de psoriasis y se pautó tratamiento con corticoides tópicos. Evolucionó tórpidamente, con mejoría de algunas lesiones y persistencia de otras. A los 2 años, aparecieron lesiones de las mismas características en el cuero cabelludo.
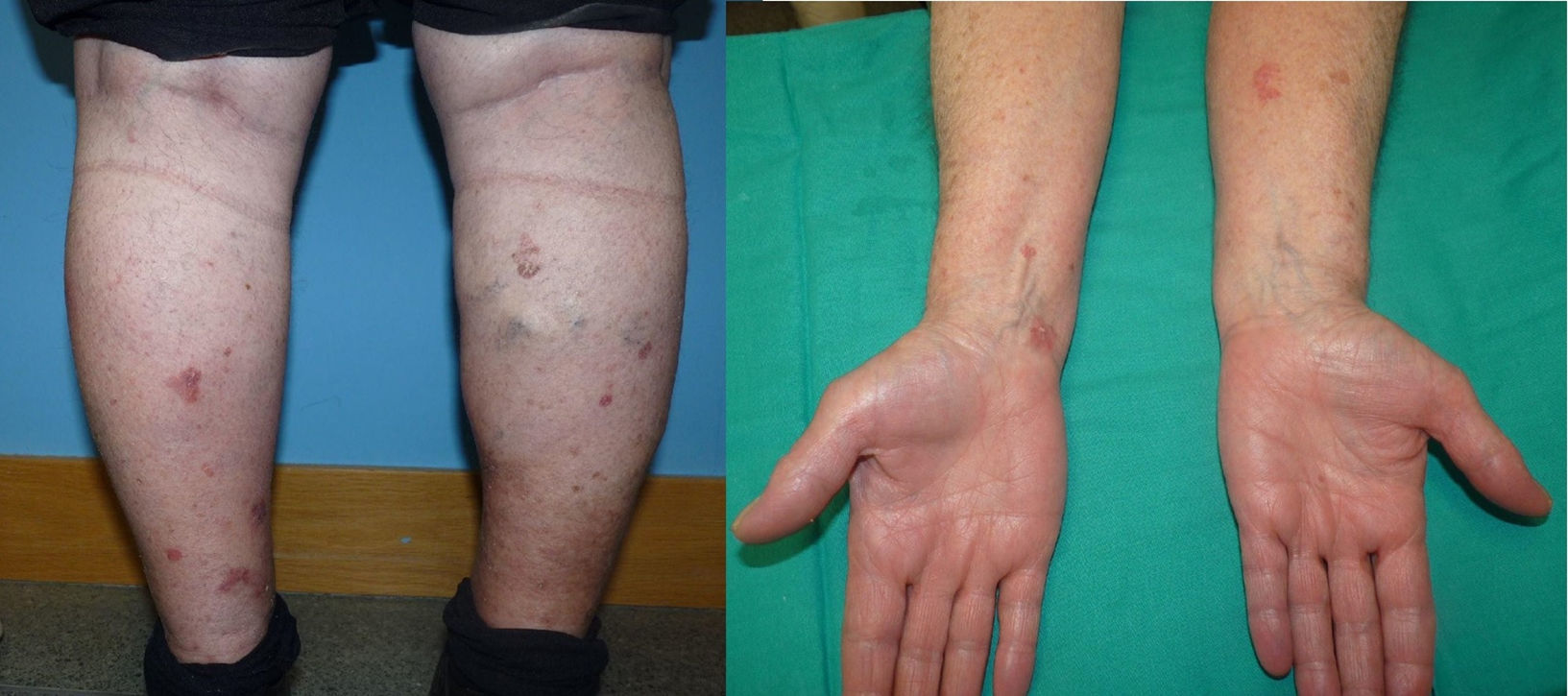
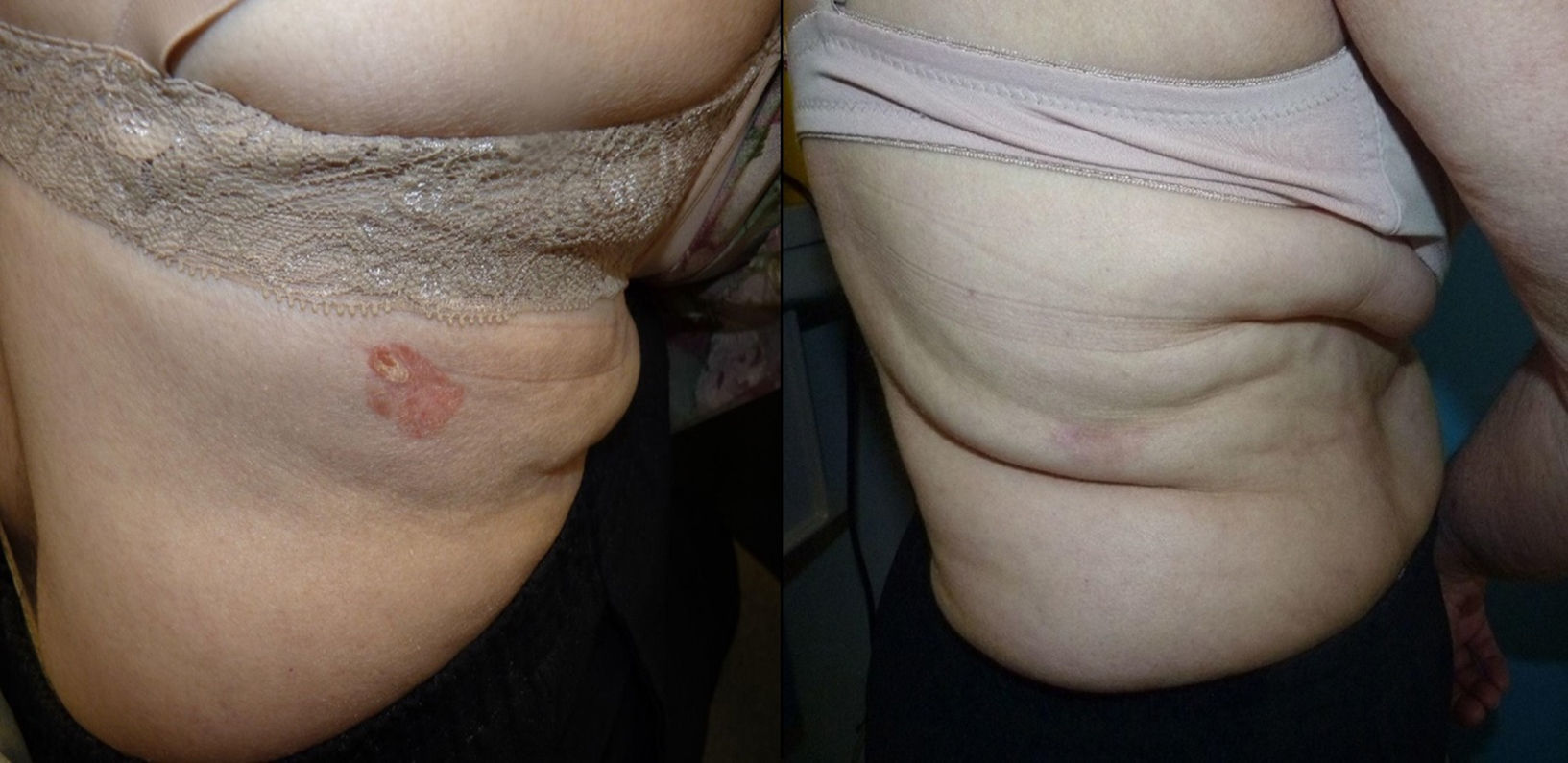
La paciente realizó controles esporádicos en Dermatología cada 2-3 años. En cada cita se evidenciaban nuevas lesiones en diversas zonas, como espalda, flancos y antebrazos, persistiendo las lesiones previas, las cuales ya no mejoraban con corticoides tópicos (fig. 1). Ante la larga evolución y la resistencia al tratamiento, se realizó biopsia de 3 lesiones, informándose enfermedad de Bowen (EB) en todas las muestras. Al interrogar nuevamente a la paciente, indica que desde su niñez hasta los 40 años aproximadamente vivió en el campo, consumiendo agua de pozo durante todo ese tiempo. Se realizó tratamiento con imiquimod tópico al 5%, presentando mejoría de las lesiones (fig. 2).
La EB es un tipo de carcinoma cutáneo de células escamosas in situ, cuyo riesgo de progresión hacia carcinoma espinocelular invasivo es del 3-5%. Las lesiones típicas se describen como una placa fina, de color rosado-eritematoso, escamosa o hiperqueratósica, de bordes bien definidos, que esencialmente aparece en áreas expuestas al sol. La presentación con lesiones múltiples de EB es rara (10-20%)1.
Los principales factores etiológicos relacionados con la EB múltiple son: radiación, exposición crónica al arsénico e infección por el virus del papiloma humano, y estudios recientes muestran asociación con el uso crónico de hidroxiurea2,3.
El arsénico es un metal derivado del entorno natural, ampliamente distribuido en atmósfera, rocas, suelos y agua. Su forma inorgánica es tóxica y tiene tendencia a acumularse en diferentes tejidos del cuerpo, siendo la piel y el sistema nervioso los órganos más sensibles. La exposición crónica está asociada a carcinogénesis, principalmente de pulmón, hígado, riñones, vejiga y piel.
El agua es uno de los recursos más comunes de exposición de la población en la actualidad (por ingesta de agua de pozo y también de agua potable, que, en ciertas zonas del mundo, supera los niveles de arsénico considerados seguros)4. También encontramos exposición mediante el consumo de ciertos productos homeópatas, en el tratamiento de la leucemia promielocítica aguda, donde se utiliza ácido transretinoico más trióxido de arsénico, o inhalado mediante la manipulación de productos industriales como pesticidas y desinfectantes4,5.
Dermatológicamente, la exposición crónica a arsénico puede presentarse como hiperpigmentación difusa, hiperpigmentación con zonas de hipopigmentación, llamada «en gotas de lluvia», hiperqueratosis palmoplantar, líneas de Mee en las uñas y también con lesiones neoplásicas, como EB, carcinoma basocelular y espinocelular. La latencia entre la exposición y las lesiones es variable: de 3 a 5 años en cambios de pigmentación, 10 años en EB y entre 20 y 40 años en cáncer de piel invasivo6.
La EB por arsénico puede ser difícil de distinguir de una no arsenical. Un aspecto que nos debe hacer sospechar es que, a diferencia de la EB por radiación, la cual es generalmente una lesión única en zonas expuestas, la EB arsenical consiste en lesiones múltiples y en áreas no fotoexpuestas7. Otros signos de arsenicismo crónico característicos en la exploración física y la analítica de niveles de arsénico también pueden ayudar en el diagnóstico, pero se debe tener en cuenta que las lesiones cutáneas no neoplásicas pueden revertir luego de 6 meses sin exposición al metal y que los niveles de arsénico en sangre, orina y uñas pueden normalizar en 6 a 18 meses, y en pelo, hasta en 2 años8. Por lo tanto, a la hora de buscar al arsénico como causa de una EB múltiple es primordial realizar una detallada anamnesis, interrogando de manera dirigida por la exposición al compuesto en sus diversas formas.
La EB arsenical presenta mayor recurrencia y resistencia a tratamiento, pero no tiene mayor riesgo de carcinoma invasivo, respecto al no arsenical. Actualmente existen diversas modalidades de tratamientos, tales como: resección, criocirugía, terapias tópicas con fluorouracilo o imiquimod, ablación con láser, radioterapia y terapia fotodinámica9. Se ha descrito un mayor éxito terapéutico con el uso de formas combinadas o secuenciadas10.
Actualmente, la exposición a arsénico no es poco común, por lo tanto, creemos importante tener en cuenta el arsenicismo crónico como diagnóstico diferencial ante diversas manifestaciones cutáneas resistentes a tratamiento, incluyendo el cáncer de piel no melanoma de presentación múltiple y en áreas no fotoexpuestas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.