INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) define la adolescencia como la etapa comprendida entre los 10 y los 19 años. Se trata de un período crítico del desarrollo en el que se producen importantes cambios físicos, psicológicos, emocionales y sociales. Una característica fundamental de este tránsito entre la infancia y la madurez es la búsqueda de su propio lugar, lo que hace que experimenten sin medir demasiado las consecuencias de sus actos. Esto implica con frecuencia riesgos inaceptables desde el mundo de los adultos, pero que el adolescente apenas percibe como tales1,2.
En lo que respecta al ámbito de la anticoncepción, la vivencia del "no riesgo" conlleva que no sean usuarios regulares de métodos anticonceptivos y que los que usan sean poco fiables en ocasiones. Así, las conclusiones de un estudio cualitativo sobre la venta de preservativos a jóvenes, realizado en la Comunidad de Madrid, señalan que "no utilizar el preservativo es un acto conscientemente orientado a la búsqueda de un goce en un ámbito de riesgo calculado, donde la píldora del día siguiente actúa de red salvadora"3.
En los últimos años se ha producido un cambio en la conducta sexual de los jóvenes, que ha llevado aparejado un incremento en el número de embarazos no deseados y de enfermedades de transmisión sexual (ETS) en este grupo4,5. Datos que reflejan este cambio serían los siguientes:
1) La edad media de la primera relación coital ha pasado, en las dos últimas décadas, de 18,8 a 17,5 años en los varones y de 19,8 a 18,2 años en las mujeres6.
2) El 20-25% de las primeras relaciones coitales son practicadas sin ninguna protección anticonceptiva7,8.
3) Según los datos de la IV encuesta Schering de anticoncepción en España (2003), sólo el 45% de las mujeres entre 15 y 19 años utiliza algún método anticonceptivo9.
4) La tasa de fecundidad (número de nacidos por 1.000 mujeres) en el grupo de 15 a 19 años fue en 1994 de 8,32, ascendiendo a 9,75 en 20016.
5) El número de interrupciones voluntarias del embarazo (IVE) se ha incrementado en los últimos años de 47.832 en el año 1994 a 77.125 en 2002, siendo las tasas por 100 mujeres de 15-44 años de 5,38 y 8,46, respectivamente. El mayor incremento se ha producido en los grupos más jóvenes; en el grupo de edad de 15-19 años ha ascendido de 4,22 a 9,28 y en el de 20-24 años de 7,92 a 14,37, siendo este último el de mayor tasa de IVE6.
6) Según los datos del registro de Enfermedades de Declaración Obligatoria, las tasas por 100.000 habitantes de las dos ETS (infección gonocócica y sífilis) se han incrementado en los últimos años (2001-2003), así ha pasado de 1,98 a 2,55 en el caso de la gonococia y de 1,72 a 2,19 en el de la sífilis3.
Todos estos datos no hacen sino ratificar la importancia de promover la anticoncepción en los adolescentes. En la actualidad, evitar embarazos no deseados es considerada una de las principales medidas preventivas dentro de un sistema sanitario desarrollado. La OMS en su estrategia "Salud 21" incluye entre sus recomendaciones a los Estados miembros que "garanticen el acceso a medidas para evitar los embarazos no deseados, incluyendo la información y la ayuda a los jóvenes"10. También el programa de actividades preventivas y de promoción de la salud (PAPPS) de la Sociedad Española de Medicina Familiar y Comunitaria (semFYC) recomienda el consejo y la provisión de anticonceptivos (cuando sea necesario) a los adolescentes11.
CARACTERÍSTICAS DE LA ANTICONCEPCIÓN EN EL ADOLESCENTE
La entrevista sobre anticoncepción con el adolescente
La entrevista es la primera y probablemente la más importante parte del acto médico y, debido a las características especiales de este grupo de edad, del desarrollo de esta primera entrevista dependerá la posibilidad del médico de orientar, diagnosticar, asesorar y educar al adolescente que tenemos delante12.
Tres son las características que definen como especial o diferenciada la consulta de anticoncepción en los jóvenes4:
1) Escucha activa: con este término tratamos de llamar la atención sobre lo imprescindible de dedicar tiempo a escuchar sus necesidades, temores e inquietudes en toda el área psicoafectiva y sexual que preocupa a los jóvenes, dada la escasa información y formación veraz que reciben. Se precisa además disposición para aceptar ideas discordantes con nuestra forma de pensar, aceptación de su sexualidad y de las distintas formas de expresarse. Por razones obvias, el seguimiento del método anticonceptivo en una adolescente ha de ser más frecuente que en una mujer adulta, facilitándole la consulta ante cualquier duda o problema que tenga.
2) Información adaptada a los jóvenes: se debe hacer especial énfasis en los "beneficios añadidos" de los métodos, evitando cargar las tintas en la información sobre efectos perjudiciales a largo plazo. De todas formas, se debe aprovechar la consulta para relacionar los métodos con ETS, embarazos no deseados, drogas y comportamientos sexuales.
3) Elección libre del método: muchos estudios muestran un elevado grado de incumplimiento de los métodos anticonceptivos por parte de los jóvenes. En gran medida se debe a una elección del método "dirigida" por los profesionales o educadores, en base a unos intereses sociales prevención de ETS, etc. que muchas veces no coinciden con los del joven. Nuestra misión como profesionales es informar y ayudar en la decisión anticonceptiva que ellos elijan; hay que tener claro que no hay razones médicas para negar ningún método basándonos únicamente en la edad.
Aspectos legales de la anticoncepción en el menor de edad
Con cierta frecuencia surgen dudas sobre la necesidad o no de que un menor de 18 años acuda acompañado a solicitar algún método anticonceptivo. Ante esta pregunta, los siguientes aspectos pueden ayudarnos a clarificar el tema.
La Constitución Española en su artículo 10.1 proclama que "la dignidad de la persona, los derechos inviolables que le son inherentes, el libre desarrollo de la personalidad, el respeto a la ley y a los derechos de los demás son fundamento del orden político y de la paz social". La sexualidad constituye una dimensión fundamental de la personalidad, y parte del contenido de la intimidad que constituye objeto de uno de los derechos consagrados en el artículo 18.1 de dicha Constitución, y así viene a reconocerlo la Sentencia 53/1985, de 11 de abril, del Pleno del Tribunal Constitucional.
Por su parte, el Código Penal presupone legalmente la autodeterminación sexual a partir de los 13 años, edad en la que se reconoce la capacidad de establecer libremente relaciones sexuales consentidas. De lo que se deduce la capacidad para adoptar las medidas anticonceptivas que se tengan por convenientes. Para ello no se necesita consentimiento de progenitor o tutor alguno, ya que la representación legal inherente a la patria potestad no se extiende a los actos relativos a derechos de la personalidad.
El profesional debe tener en cuenta que no se trata sólo de si él considera que el menor tiene madurez suficiente para tener relaciones sexuales, sino también de si el menor ya ha decidido tenerlas13-15.
Algunos aspectos a considerar a la hora de recomendar un método
En general, como se dijo, las adolescentes pueden usar cualquier método anticonceptivo; la edad no constituye una razón suficiente para desaconsejar ninguno. Aunque se han expresado algunos inconvenientes con respecto al uso de ciertos métodos anticonceptivos en adolescentes (por ejemplo, el uso de inyectables de progestágenos solos en menores de 18 años), estas preocupaciones deben sopesarse con las ventajas de evitar el embarazo.
Los aspectos sociales y conductuales de los adolescentes deben ser considerados a la hora de recomendar un método. En algunos ámbitos, los adolescentes están expuestos a un riesgo mayor de ETS. En ciertos casos, el uso de métodos que no requieren un régimen diario puede ser el más apropiado. También se ha demostrado que las adolescentes son menos tolerantes a los efectos secundarios y, por lo tanto, tienen altas tasas de discontinuación por ello. La elección del método también puede estar influenciada por patrones de relaciones sexuales esporádicas o la voluntad de ocultar la actividad sexual y el uso de anticonceptivos a su familia.
La ampliación de la cantidad de opciones de métodos ofrecidos puede conducir a una mayor satisfacción, aceptación y prevalencia del uso de anticonceptivos. La educación y el asesoramiento apropiados, tanto antes como en el momento de la selección del método, pueden ayudar a las adolescentes a tratar sus problemas específicos y a tomar decisiones informadas y voluntarias.
Es muy importante valorar su aceptabilidad y motivación, intentando con ello asegurar un adecuado cumplimiento5,16.
El anticonceptivo ideal para cada adolescente es aquel que:
1) Tiene en cuenta su grado de maduración y no interfiere en su desarrollo.
2) Es reversible (salvo en casos excepcionales).
3) Es adecuado a su actividad sexual, teniendo en cuenta la posibilidad de cambios frecuentes de pareja o "monogamia en serie".
4) Es de fácil utilización.
En algunos países se esta apostando por el doble método o la doble protección (preservativo más otro método), lo que ha llevado a obtener mejores resultados tanto en la reducción de embarazos como de ETS4,17.
Educación sobre métodos anticonceptivos
Se debe dar información adecuada (comprensible) a los adolescentes que consultan para que tomen una elección informada y voluntaria del método anticonceptivo.
La información sobre el método elegido debería entregarse por escrito, y como mínimo incluir: eficacia, normas de uso correcto, mecanismo de acción, efectos secundarios comunes, la manera de proceder en circunstancias concretas (olvido, spotting, etc.), riesgos y beneficios para la salud, signos y/o síntomas que requieren una visita al profesional sanitario e información sobre protección contra ETS.
Es importante recomendar y concienciar de la importancia de la doble protección (uso del preservativo) para prevenir la transmisión de ETS.
Control y seguimiento de los anticonceptivos
En la primera visita se debe realizar una historia clínica general e indagar sobre factores de riesgo y patologías que contraindiquen el uso de algún método.
Respecto a las exploraciones a realizar, la OMS18 sólo considera esencial y obligatorio para el uso seguro y eficaz del método anticonceptivo las siguientes:
1) Examen de pelvis-genital previo a la inserción del dispositivo intrauterino (DIU), esterilización y prescripción de diafragma o capuchón cervical.
2) Toma de tensión arterial para los anticonceptivos hormonales y la esterilización.
3) Evaluación del riesgo de ETS (mediante examen físico y antecedentes médicos) para la inserción del DIU, siendo aconsejable en estos casos la realización de analítica de despistaje de virus de la inmunodeficiencia humana (VIH) y otras ETS.
Asimismo, considera aconsejable la medición de la hemoglobina en el caso de esterilización o inserción de DIU. La realización de una exploración ginecológica y mamaria, citología cervicovaginal o la solicitud de analítica (glucemia, lípidos, perfil hepático, coagulación) figura en algunos consensos, pero no existe evidencia alguna de su utilidad en usuarias de anticonceptivos orales combinados (ACOC).
Se debe citar al tercer o cuarto mes para valorar la tolerancia, el cumplimiento y las posibles dudas de la adolescente. Es recomendable pesar y tomar la tensión arterial en usuarias de ACOC.
A partir de aquí se deben individualizar las visitas en función del método y las características de la adolescente. Siempre se les debe aconsejar que consulten en cualquier momento para valorar efectos secundarios o si desea cambiar de método. En el caso de anticoncepción hormonal puede ser suficiente un control anual para reevaluar tolerancia. En mujeres en tratamiento durante más de 5 años es conveniente realizar citología anual. Tras la inserción del DIU se recomienda una visita después de la primera menstruación o entre 3-6 semanas después de la inserción.
Los exámenes o pruebas mencionados se aplican a personas sanas, en el caso de existir algún problema de salud pueden ser necesarios otros exámenes clínicos o de laboratorio.
ABSTINENCIA
Estos programas persiguen retrasar el inicio de las relaciones sexuales19. Obviamente, la abstinencia es la forma más eficaz para prevenir el embarazo y las ETS. Según afirma la Sociedad Española de Ginecología y Obstetricia (SEGO), la abstinencia debe ser promovida entre aquellos adolescentes que aún no han iniciado su vida sexual20.
Debemos recordar que las campañas que promueven la abstinencia pueden retrasar las primeras relaciones sexuales de los jóvenes, pero también pueden aumentar el riesgo de tener relaciones sin protección cuando los adolescentes inician su vida sexual21. No existen aún evidencias sobre la efectividad de estos programas; algunos estudios no han encontrado diferencias significativas en la tasa de embarazo ni en la frecuencia de relaciones sexuales16. Si un adolescente decide hacerse sexualmente activo, debe ser aconsejado sobre opciones anticonceptivas eficaces y animarle al empleo del preservativo, independientemente del uso de otro método anticonceptivo.
MÉTODOS NATURALES
En su mayoría se basan en la existencia de fases fértiles y estériles en el ciclo menstrual, programando las relaciones sexuales en aquellos días del ciclo en los que la probabilidad de gestación es baja5. Tienen la ventaja de ser baratos, reversibles e inocuos, pero también tienen una serie de inconvenientes:
1) Desaparece la espontaneidad en las relaciones sexuales.
2) Precisa de un elevado grado de motivación para respetar los períodos de abstinencia.
3) No protegen frente a ETS.
4) Escasa seguridad anticonceptiva, que aumenta en este grupo de edad ya que la ovulación es irregular y por tanto difícil de calcular. Su uso "típico" tiene una tasa de fallos anual de un 25%, mientras que la del uso "perfecto" oscila entre el 9% (método Ogino) y el 2% (método sintotérmico)22.
5) Necesidad de aprendizaje de la técnica.
Por todo ello, son métodos poco recomendables en adolescentes, salvo que su grado de motivación sea muy elevado.
Método del ritmo, del calendario, de intervalo o método Ogino
Consiste en calcular el período fértil del ciclo a partir de los registros de los 12 ciclos previos, lo que permite calcular el momento aproximado de la ovulación y a esto añadir el tiempo de posible supervivencia de los espermatozoides. De los 12 ciclos registrados (mínimo 8) se definen el más largo y el más corto; si restamos 19 días al ciclo más corto obtenemos el primer día fértil y si restamos 10 al más largo obtenemos el último día fértil. Por ejemplo, una mujer cuyos ciclos varíen entre 25 y 33 días debería guardar abstinencia desde el día 6 (25-19) hasta el día 23 (33-10).
Método de la temperatura basal
Cuando se produce la ovulación aumenta la temperatura basal en 0,5°C, aproximadamente, como consecuencia del efecto termogénico de la progesterona. Este método indica que se ha producido la ovulación, pero no predice cuándo se va a producir, por lo que hay que evitar el coito entre el primer día del ciclo y el tercer día consecutivo de temperatura elevada. Además, este método precisa utilizar siempre el mismo termómetro, tomarse la temperatura siempre en el mismo lugar (ano o vagina) justo antes de levantarse y tener en cuenta aquellas circunstancias que pueden hacer variar la temperatura (alcohol, enfermedades, falta de sueño, etc.).
Método de Billings o del moco cervical
Los días que suceden a la menstruación son días sin moco, con sensación de sequedad. Hacia el día 8.º se inicia el moco que inicialmente es viscoso y turbio y progresivamente se hace más claro y fluido, alcanzando su mayor grado de fluidez y estiramiento (como clara de huevo) el día 14.º ("día pico"). A partir de aquí el moco se vuelve nuevamente escaso y viscoso. No deben mantenerse relaciones sexuales desde que aparece el moco hasta cuatro días después del día pico.
Métodos sintotérmicos o sintomaticotérmicos o de índices múltiples
Busca determinar la ovulación con la combinación de síntomas ("sinto") de ovulación (cambios del moco, mastodinia, spotting) y de la temperatura basal ("térmicos"). Así se consigue una mayor eficacia anticonceptiva y una reducción de los días de abstinencia.
Monitores electrónicos de fertilidad
El estradiol aumenta desde el inicio del ciclo y tiene su pico 48 horas antes de la ovulación; además, el incremento de hormona luteinizante (LH) es la principal causa de la ovulación. Basándose en estos cambios hormonales se han creado unos dispositivos que determinan los niveles de estriol y LH en la orina, los procesan, los interpretan y mediante un monitor indican mediante un código de colores si el día es fértil (luz roja) o no fértil (luz verde).
Hay dos modelos: Persona Hormonal Fertility Monitor (Europa y Canadá) y Clearblue Easy Fertility Monitor (USA). La tasa de embarazo con este método es del 6,2%.
Otros métodos naturales
Aunque no se basan en la abstinencia de los días fértiles, estos métodos han sido denominados naturales, por lo que los consideramos aquí. Son métodos baratos y reversibles, pero no protegen frente a ETS.
Amenorrea de la lactancia
Supone la existencia de un parto, algo no frecuente en la adolescencia. Debe existir amenorrea y lactancia completa durante los primeros 6 meses.
Retiro, marcha atrás o coitus interruptus
Consiste en extraer el pene de la vagina antes de la eyaculación. Debe desaconsejarse su uso, ya que las gotas de semen del preeyaculado tienen espermatozoides y por tanto son fecundantes. Su tasa de fallos oscila entre el 4% (uso perfecto) y el 27% (uso típico) anual22.
MÉTODOS BARRERA
Los métodos de barrera ofrecen protección tanto ante el embarazo como ante las ETS, por este motivo están especialmente indicados en la adolescencia, ya sea como método de elección o como refuerzo en la doble protección5,17,23.
De uso masculino (preservativo o condón)
Es una fina vaina de látex, caucho o poliuretano que en el extremo cerrado tiene un reservorio para el semen. Es el método usado por el 70-75% de los adolescentes6,19. Los condones siempre deben ser recomendados añadidos a otro método, ya que su uso correcto, además de aumentar la eficacia anticonceptiva, protege contra las ETS. Son además fáciles de obtener se venden en lugares públicos e implican al varón en la anticoncepción (corresponsabilidad). Su tasa de fallos oscila entre el 2% (uso perfecto) y el 15% (uso típico) anual22.
Como inconvenientes estarían su elevado coste (valorar la posibilidad de comprar un envase entre varios), la necesidad de una importante motivación para su uso correcto y la posible alergia al látex (usar el de poliuretano).
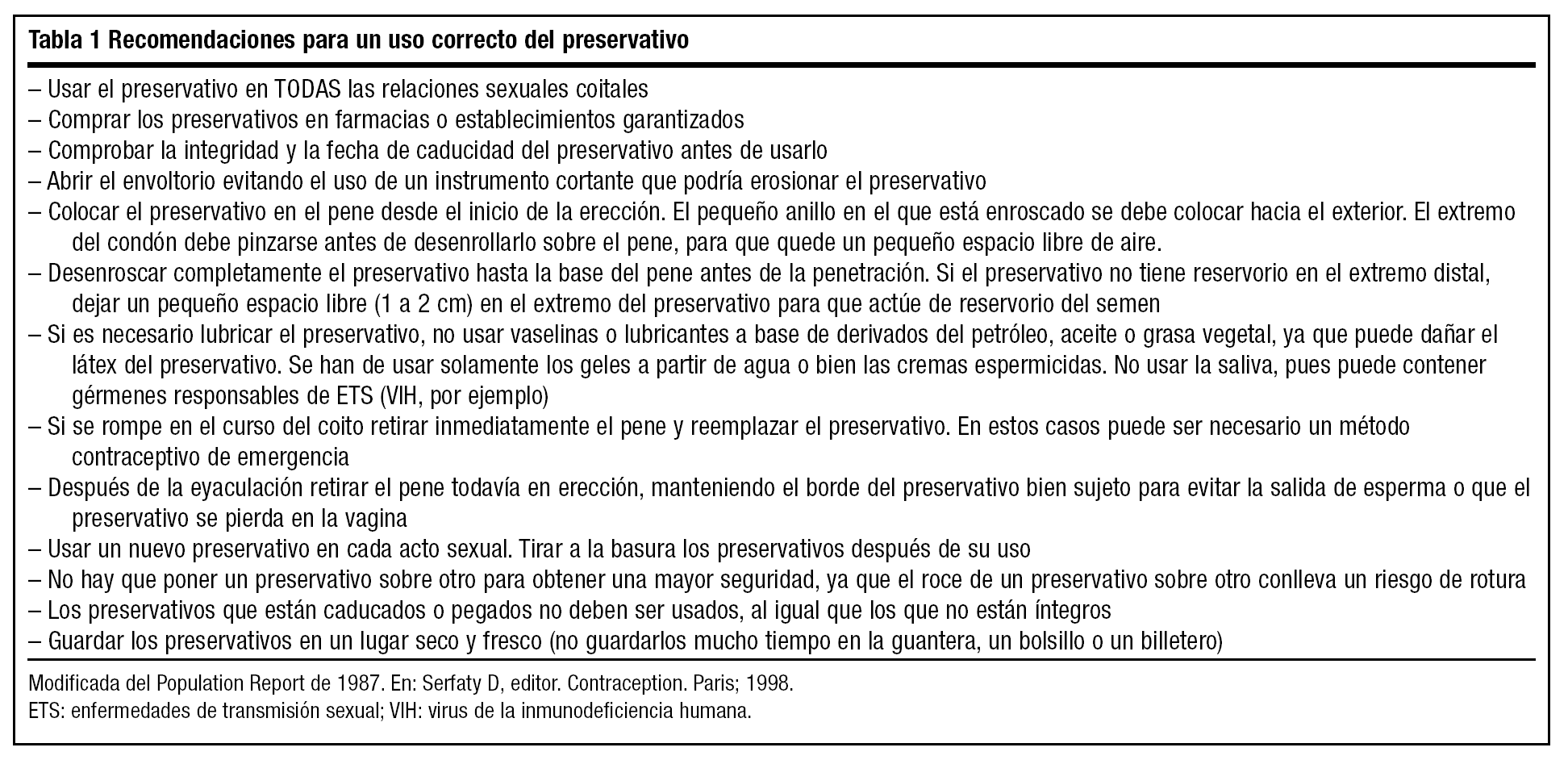
Para su uso se deben tener en cuenta ciertas recomendaciones (tabla 1)5.
De uso femenino
Preservativo femenino5,19,23
Se trata de una bolsa de poliuretano que tiene en cada extremo un anillo flexible. El interno se dobla y se introduce en el fondo vaginal, como un tampón, y el externo queda cubriendo parcialmente la vulva. Puede colocarse hasta 8 horas antes de la relación sexual. Precisa de un adiestramiento para su uso correcto, lo que lo hace recomendable sólo para adolescentes muy motivadas. Tasa de fallos entre el 4% (uso perfecto) y el 27% (uso típico) anual22.
Diafragma19,23
Es un casquete esférico de goma con un borde flexible. Existen varias medidas, la mayoría de las adolescentes requieren tamaños entre 60 y 80 mm. Se puede colocar hasta 3-4 horas antes y mantenerlo hasta 6 horas después del coito. Como ventaja está el ser reutilizable y como inconvenientes la menor protección frente a ETS que los anteriores, la necesidad de adiestramiento, el incremento de infecciones urinarias, el que debe ser prescrito por un facultativo y una tasa de fallos entre el 16% y el 6%22.
Capuchón cervical19,23
Es parecido al anterior, pero de colocación más dificultosa ya que es un capuchón de látex que se adapta al cérvix. Como ventaja, que puede permanecer colocado 48 horas, y como inconvenientes el mayor riesgo de infecciones de orina o alteraciones en la citología cervical (control a los tres meses de su uso) y la posibilidad de shock séptico en caso de permanecer colocado mucho tiempo. La tasa de fallos en nulíparas es del 16 al 9%22.
Espermicidas19,23
Cremas, óvulos, espumas: se suelen asociar a método físicos. Son sustancias que alteran el metabolismo de los espermatozoides, inmovilizándolos. Su efecto dura 1 hora y no se debe limpiar la zona hasta 6 horas después del coito. Como ventaja, su protección frente a ETS, aunque han surgido dudas sobre si el 9-nonoxinol puede aumentar el riesgo de transmisión del VIH23,24. Pueden provocar irritación de la mucosa genital y su olor y sabor puede resultar desagradable. Su uso aislado tiene una tasa de fallos entre 28% y 19%22.
Esponjas o tampones19,23
Se introducen en la vagina y se colocan firmemente contra el cérvix. Son fáciles de usar. Entre sus inconvenientes está el no poder utilizarse durante la regla, el incremento en infecciones de orina y que se han notificado casos de shock séptico si se dejan más de 24 horas. Su tasa de fallo en nulíparas es de 16% al 9%22.
ANTICONCEPTIVOS HORMONALES
Debemos distinguir dos grandes grupos de anticonceptivos hormonales: los combinados, con estrógeno y progestágenos, y los de progestágenos solos. En ambos casos se dispone de preparados por varias vías de administración. Los anticonceptivos orales son el método más utilizado por los adolescentes, tras el preservativo, en torno al 10%, mientras la opción de los inyectables sólo la emplea el 1% de los adolescentes9,21.
Anticonceptivos combinados
Anticonceptivos orales combinados
Según la cantidad de estrógenos que contengan, los ACOC pueden ser de dosis medias (con 40-50 µg de etinilestradiol [EE]), empleados sólo en situaciones puntuales o como anticoncepción de emergencia, bajas (¾ 35 μg de EE) o ultrabajas (con 15 μg de EE). Estos dos últimos grupos son los más utilizados en la actualidad, por el menor riesgo de tromboembolismo y menor incidencia de efectos secundarios.
El sangrado o spotting es el más común de ellos, pero se suele resolver en 3 meses. Las náuseas (generalmente autolimitadas) y las cefaleas son infrecuentes. No existen evidencias que relacionen los ACOC y el aumento de peso25; en caso de experimentarlo, se debe recomendar ejercicio físico y cambiar a un ACOC de menor dosis estrogénica. Tampoco existen evidencias de que afecte al crecimiento normal. Como efectos beneficiosos añadidos para la adolescente, los ACOC pueden reducir la dismenorrea, el sangrado y el síndrome premenstrual y mejorar el hirsutismo y el acné26,27. Además, no está relacionado con el acto sexual, por lo que su uso no afecta a la naturalidad del mismo.
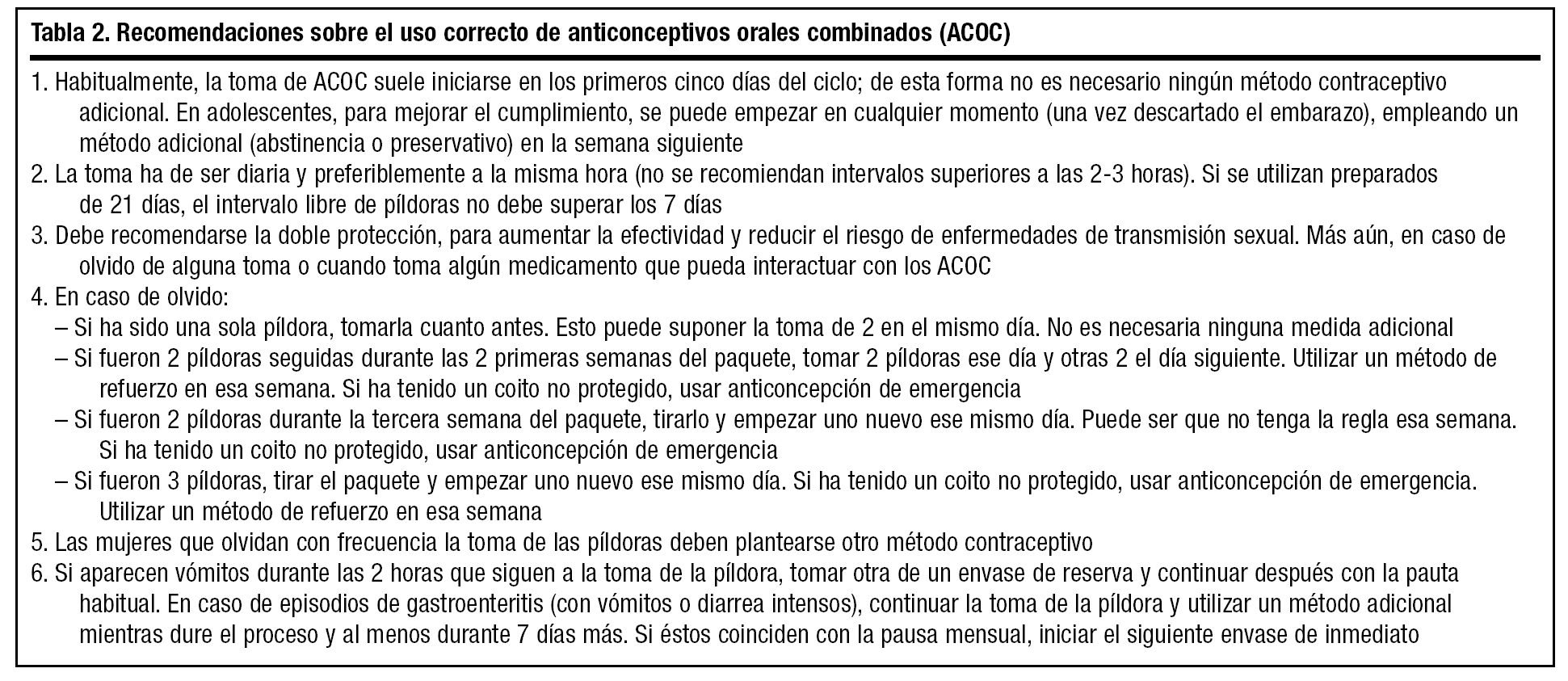
Aunque su tasa de fallos global está entre el 8% y el 0,3%22, en adolescentes es más elevada (¡hasta el 15%!)19, por los frecuentes olvidos. En Estados Unidos, más de la mitad de los adolescentes abandonan el tratamiento antes de un año28. En la tabla 2 se pueden ver algunos consejos sobre el uso correcto de ACOC en adolescentes.
Hace unos años, los ACOC eran recomendados sólo en mayores de 18 años, con el desarrollo puberal ya finalizado y dos años de menstruaciones regulares al menos, pero las preocupaciones teóricas acerca del uso de los ACOC en adolescentes no han sido respaldadas con evidencias científicas. Actualmente se consideran un método seguro y efectivo en la adolescencia29, siendo considerado de categoría 1 por la OMS (tabla 3).
Se recomienda empezar por un preparado monofásico con 30 o 35 µg de estrógeno y 0,15 a 1,15 mg de progestágeno19,27,30.
Existe un nuevo ACOC con drospirenona, un progestágeno sintético derivado de la espironolactona, que por su efecto diurético contrarresta la tendencia a retener sodio y agua del EE y evita la ganancia ponderal, lo que puede mejorar la adhesión al anticonceptivo. Su eficacia anticonceptiva es igual a la de los ACOC de baja dosis y puede tener otros efectos beneficiosos añadidos, como el alivio del síndrome premenstrual31 o la positiva influencia en el turn-over óseo32. También se ha mostrado tan efectivo en el tratamiento del acné como el acetato de ciproterona33. Aunque, a priori, muchos de estos efectos son positivos para su uso en la adolescencia, la escasa experiencia con este fármaco no hace recomendable su utilización30.
Anticoncepción combinada inyectable
Es una asociación de 150 mg de acetofénido de algestona y 10 mg de enantato de estradiol en solución oleosa de liberación progresiva. Se administra cada 4 semanas, en inyección intramuscular profunda, idealmente el 7.º día de cada ciclo. También se puede empezar en cualquier momento, una vez descartado el embarazo, empleando un método contraceptivo adicional (abstinencia o preservativo) en la semana siguiente.
Su tasa de fallos está entre el 0,05% y el 3% anual22. No existe ningún problema en su uso en adolescentes (categoría 1 OMS). Se consigue un mejor control del ciclo y un retorno más rápido a la fertilidad que con la inyección de progestágeno solo16.
Parches anticonceptivos transdérmicos
Los parches contienen 6 mg de norelgestromina y 600 μg de EE. De efectividad similar a los ACOC, producen con mayor frecuencia spotting y hemorragia durante los dos primeros meses, así como molestias en los senos34. La adhesión al tratamiento es mayor que con ACOC (88% frente al 78%), siendo ésta la principal ventaja del producto35.
Se aplica una vez por semana, durante tres semanas, más una de descanso, en la que aparece el sangrado. Se dispensa con receta, pero no es financiable por la Seguridad Social. La aplicación se debe hacer el primer día de la menstruación, sobre piel limpia, sana, seca y sin vello (glúteos, abdomen, parte superior externa del brazo o torso, pero nunca en las mamas) presionando firmemente hasta su completa adhesión. Es posible ducharse, nadar o hacer ejercicio con él. No es recomendable cambiarlo de ubicación sin necesidad. No se deben aplicar cremas o aceites cerca del parche.
Para algunos autores no ofrece beneficios tangibles y puede ser menos seguro que los ACOC36,37. Otros, sin embargo, entienden que puede ser una buena opción para mujeres jóvenes, por su facilidad de uso y buen cumplimiento38,39. La OMS lo considera dentro de la categoría 1.
Anillo vaginal
Anillo flexible e incoloro de etilenvinilacetato, con 2,7 mg de EE (dosis diaria equivalente de 15 μg) y 11,7 mg de etonogestrel (0,12 mg/día), un gestágeno de tercera generación, que una vez liberados son absorbidos por la vagina.
La inserción debe hacerse el día 1 del ciclo. Se coloca en la vagina (la propia usuaria puede hacerlo fácilmente, ya que la posición en la vagina no es crítica en cuanto a su efecto contraceptivo, al no precisar que se cubra el cuello del útero) y se mantiene durante 3 semanas, luego se hace una semana de descanso (el sangrado por deprivación suele aparecer a los 2-3 días de la extracción) y se vuelve a utilizar otro anillo para un nuevo ciclo.
Su efectividad es similar a la de los ACOC y con escasos efectos secundarios40. Tiene una excelente aceptación entre las usuarias y un grado de cumplimiento del 85-90%41.
Como inconvenientes, es muy frecuente el aumento del flujo vaginal (hasta en el 63% de usuarias) y puede provocar leucorrea (5,3%), vaginitis (5%) y cierto olor desagradable34,42. La OMS lo incluye dentro de la categoría 1.
Anticoncepción con progestágenos solos
Este tipo de anticoncepción está especialmente indicada en lactancia o en casos de contraindicación a estrógenos27. Debido a que no existe una deprivación hormonal, la respuesta del endometrio es variable e impredecible, pudiendo no haber un ciclo identificable, sino un patrón de sangrado errático, con hemorragias muy frecuentes o infrecuentes, e incluso amenorrea (con la consiguiente preocupación por si se ha quedado embarazada). Esta irregularidad es con frecuencia motivo de alarma y abandono del método (en casi el 25% de casos)43. Otros motivos de abandono en adolescentes pueden ser la percepción de ganancia de peso y el acné15.
A pesar de lo anterior, en general se trata de métodos muy efectivos y con una buena relación coste-efectividad si se cumple el tratamiento. Hay cuatro posibilidades de administración: oral (minipíldora), inyectable, implante subdérmico o DIU con levonorgestrel. En algunos países sudamericanos también está comercializado un anillo vaginal con progestágenos solos, para uso en madres lactantes.
Píldora de progestágenos solos (minipíldora)
Las píldoras con progestágenos solos son algo menos efectivas que los ACOC (índice de Pearl de 0,41 frente a 0,14 por 100 mujeres-año)44. El único preparado comercializado en España contiene 75 μg de desogestrel, un progestágeno de tercera generación con escasa acción androgénica. Viene en un envase calendario con 28 comprimidos de administración continua (al contrario de lo que ocurre con los anticonceptivos orales combinados, no debe dejarse período de descanso).
El inicio ha de hacerse dentro de los 5 primeros días del ciclo; pasado ese plazo debe abstenerse de relaciones sexuales o adoptar protección adicional durante los dos días siguientes. La pauta ha de ser estricta, las píldoras deben ser tomadas todos los días a la misma hora, por lo que las adolescentes en general (y más las incumplidoras) no son buenas candidatas a este método. Si hay un retraso mayor de 3 horas en tomarla debe hacerlo enseguida y abstenerse de relaciones sexuales o utilizar protección adicional durante los dos días siguientes18.
Anticonceptivos inyectables de progestágeno
Es una forma de anticoncepción hormonal de acción prolongada (3 meses), muy cómoda y eficaz (tasa de fallo entre el 0,3% y el 3% anual)22. Su principal inconveniente reside en las frecuentes alteraciones secundarias del ciclo: sangrado irregular (puede tratarse con 800 mg de ibuprofeno cada 8 horas durante 5 días19) y amenorrea, por lo que no suele ser bien tolerado. En caso de sangrado prolongado o frecuente puede darse ACOC de baja dosis durante 5-10 días24. Es un método de elección cuando se requiere una alta eficacia y/o se sospecha mal cumplimiento por la adolescente. No se recomienda si se desea anticoncepción por un período inferior a un año, ya que puede producir un retraso en el retorno de la fertilidad cuando se interrumpe su uso, aunque este efecto es pasajero.
Existe un preparado con 150 mg de acetato de medroxiprogesterona que debe inyectarse intramuscular dentro de los siete primeros días del ciclo o en cualquier otro momento si se utiliza protección adicional (o abstinencia) en la semana siguiente. Se puede repetir la inyección hasta con dos semanas de demora o antelación.
Se ha observado una disminución de un 4% en la densidad ósea durante su uso45. Aunque no hay evidencias definitivas y la pérdida es reversible al cesar el tratamiento46, algunos autores no lo recomiendan27, mientras que la OMS lo considera como categoría 2 hasta los 18 años, edad en la que pasa a categoría 1. Un reciente ensayo clínico ha demostrado que un suplemento mensual de estrógeno evita la pérdida ósea47. También produce un estímulo del apetito (el 50% de las adolescentes abandonan el método por sensación de ganancia de peso, pero no ha sido demostrado objetivamente).
Implantes subdérmicos de progestágeno solo
El primer implante se comercializó en España en 2002, como especialidad de diagnóstico hospitalario. Se trata de unas pequeñas cápsulas de silastic con 68 mg de etonogestrel. El producto se suministra precargado en un aplicador estéril y desechable. Apenas es perceptible (4 cm x 2 mm) y pueden ser retirados en cualquier momento. Puede insertarse en los primeros siete días del ciclo. Proporciona acción anticonceptiva por un período de tres años (en mujeres con menos de 70 kg de peso puede ampliarse hasta los 5-7 años18). Ya existe otro preparado, comercializado en 2004, formado por dos cilindros flexibles que liberan levonorgestrel. Es algo más complejo de insertar y retirar, pero es igual de efectivo, cuesta lo mismo y es útil durante 4 o 5 años, lo que puede hacerlo más eficiente a largo plazo.
Son tremendamente eficaces (0,05% de fallos22), aunque sólo regularmente tolerados por las irregularidades menstruales, la amenorrea y el spotting que causan. También puede provocar aumento de peso44. Todo ello hace que la tasa de discontinuación sea muy elevada (25-30% anual)43, por lo que debe darse un asesoramiento correcto antes de indicarlo.
A pesar de su coste elevado, su gran efectividad contraceptiva y el hecho de proporcionar anticoncepción para 3-5 años los hace ser más eficientes que los ACOC, siempre que se mantenga su uso a largo plazo17. Puede ser una buena opción en adolescentes que deseen anticoncepción de larga duración, sobre todo si son incumplidoras. La OMS lo incluye en la categoría 1.
Dispositivo intrauterino con levonorgestrel
Se trata de un tipo especial de DIU, recientemente comercializado en España como especialidad de diagnóstico hospitalario, que contiene un reservorio con 52 mg de levonorgestrel que se va liberando lentamente (tasa media diaria de 20 μg). Su tasa de fallos (0,17%48) es menor que la del DIU de cobre de baja carga y similar a la del DIU de alta carga o la ligadura de trompas, con la ventaja de ser reversible. El DIU con levonorgestrel debe ser insertado en los primeros siete días del ciclo y reemplazado cada 3-5 años.
Por la acción local del gestágeno disminuyen la dismenorrea y la hipermenorrea, frecuentemente observada en usuarias de DIU. Durante los primeros 3-6 meses de uso puede haber irregularidades menstruales, spotting o sangrado; pero a los doce meses la mayoría de las mujeres tienen un día de sangrado mensual. Suele aparecer amenorrea en el 6-20% de los casos.
Los efectos secundarios hormonales (acné, mastodinia, cefalea, náuseas, hirsutismo, ganancia de peso) aparecen muy eventualmente, ya que el nivel de levonorgestrel en sangre es muy bajo49.
Puede ser una alternativa interesante para mujeres con hipermenorrea y/o dismenorrea en las que la amenorrea no suponga un rechazo por la incertidumbre del embarazo. En otros países su uso es muy limitado (menos del 1%), aunque la aceptación es muy buena. Su uso está muy discutido en adolescentes, tanto por el riesgo de expulsión que supone la nuliparidad, como por la posible esterilidad secundaria a enfermedad pélvica inflamatoria. La OMS lo considera de categoría 2 hasta los 20 años.
No se recomienda su uso como anticonceptivo de emergencia.
ANTICONCEPCIÓN DE EMERGENCIA
Existen varios métodos de anticoncepción de emergencia (AE), los más habituales son el uso de ACOC con estrógeno y progestágenos a dosis mayores de las usuales (pauta conocida con el nombre de su difusor, el profesor canadiense Albert Yuzpe), el uso de progestágenos solos (levonorgestrel) o la inserción de DIU de cobre. Otros, como los estrógenos a altas dosis, la mifepristona o el danazol, son menos empleados por distintas razones. En adolescentes es preferible la AE con progestágeno solo, por su mayor efectividad y menor frecuencia de efectos secundarios50; por ello, sólo nos referiremos a este tipo.
La pauta recomendada actualmente es de una dosis única18,51,52 de 1,5 mg de levonorgestrel, en lugar de dos dosis de 0,75 mg con intervalo de 12 horas entre ellas. Puede emplearse hasta las 120 horas24,27,50,53, si bien es cierto que su efectividad es mayor cuanto menos tiempo haya transcurrido desde el coito (el mayor efecto se sitúa entre las 6 y 10 horas)54, por lo que no debe demorarse su administración (tabla 4).
La incidencia de náuseas es del 15-25% y la de vómitos del 1-5%. En el 16% de los casos puede haber un pequeño sangrado. Mastodinia (20-25%), amenorrea, cefalea o mareos son otros posibles efectos. Los preparados específicos para AE no recomiendan su uso en embarazo, hipersensibilidad a la sustancia y sangrado genital anómalo no diagnosticado (en cuyo caso debe retrasarse la toma hasta ser evaluada la hemorragia). Tampoco se recomienda en insuficiencia hepática grave.
Respecto al uso de AE en adolescentes, hay que dejar muy claro que:
1) No es un sustituto de la anticoncepción habitual, dada su menor efectividad que otros anticonceptivos de uso regular (sólo previene tres de cada cuatro embarazos) y sus frecuentes efectos secundarios.
2) No protege de las ETS.
3) Puede alterar el ciclo menstrual y hacer que la menstruación se adelante o retrase un poco, lo que debe advertirse a la adolescente. También debe advertirse de la necesidad de volver para descartar un embarazo si no ha tenido la regla en tres semanas.
Correspondencia: F. López de Castro.
Unidad Docente de Medicina de Familia de Toledo.
C/ Barcelona, 2.
45005 Toledo.
Correo electrónico: flopez@sescam.org