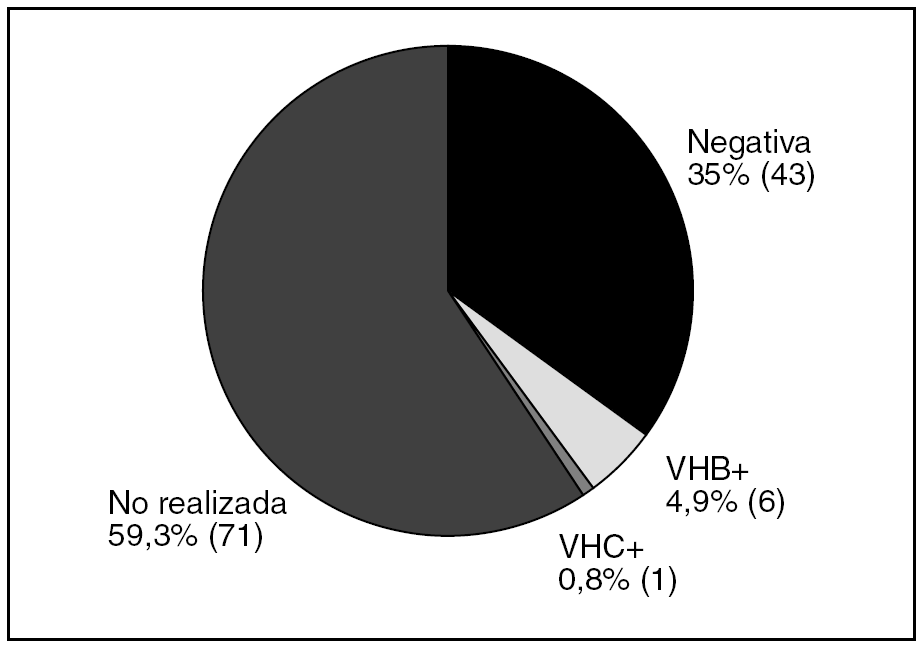INTRODUCCIÓN
La esteatosis hepática es una de las principales causas de enfermedad hepática crónica y su frecuencia está aumentando. Consiste en la presencia de grasa en las células hepáticas1,2, y dentro de esta entidad se pueden distinguir dos grupos1-3: esteatosis alcohólica y no alcohólica. Esta última es de etiología desconocida, pero se ha relacionado con múltiples factores de riesgo1-6: obesidad, diabetes mellitus (DM) tipo 2, hiperlipidemia, disminución de peso acelerada, ayuno, nutrición parenteral, bypass digestivo, resección intestinal, gastroplastia, diverticulosis extensa, fármacos, lipodistrofia, enfermedad de Wilson, síndrome de Reye, hígado graso del embarazo, aceite tóxico e idiopática. La prevalencia real es desconocida3, aunque en algún estudio se ha estimado que podría ser de un 20%7. Se ha observado que la obesidad, la DM, la edad avanzada o la relación transaminasa glutámico oxalacética (GOT)/ transaminasa glutámico pirúvica (GPT) > 1 son factores de riesgo para el desarrollo de fibrosis y cirrosis en pacientes con esteatosis no alcohólica8,9. La obesidad10,11 y la DM11 aumentan el riesgo de desarrollo de hepatocarcinoma en estos pacientes. La presencia de fenómenos inflamatorios, necróticos y fibrosis en la biopsia en la esteatosis no alcohólica potenciará su evolución a estadios más avanzados de fibrosis o cirrosis12-14. En la esteatosis alcohólica el principal factor de riesgo para el desarrollo de cirrosis es la persistencia del consumo de alcohol15. La biopsia da el diagnóstico definitivo, pero con la ecografía abdominal disponemos de una técnica no invasiva que puede orientar al diagnóstico1,2, alcanzando en algunos estudios una sensibilidad del 94% y una especificidad del 84%16. La baja especificidad de la prueba hace que nos planteemos si realizar un estudio más intenso en estos pacientes, incluyendo la derivación al especialista, o solo seguimiento. El conocimiento de las características de estos pacientes y de su evolución sería interesante para la toma de decisiones y para identificar a los individuos que se beneficiarían de una actuación más agresiva.
El objetivo de nuestro trabajo es describir las características de los pacientes diagnosticados ecográficamente de esteatosis hepática en un centro de salud, definiendo sus datos sociodemográficos, factores de riesgo asociados a la esteatosis y el grado de control y seguimiento.
MATERIALES Y MÉTODOS
Estudio descriptivo de una cohorte histórica de pacientes diagnosticados ecográficamente de esteatosis hepática hasta el mes de noviembre de 2004. El ámbito es un centro de salud urbano del Área 2 de Madrid.
Los pacientes se escogieron utilizando la base de datos informatizada del centro de salud, seleccionando aquellos entre cuyos episodios diagnósticos figurase la esteatosis hepática. Se obtuvo un total de 186 pacientes, 63 de los cuales se excluyeron por ausencia de datos en su historial, defunción o cambio de domicilio. La muestra final fue de 123 pacientes. Se diseñó un cuestionario a cumplimentar por el facultativo, revisando las historias informatizadas y en papel. Las variables definidas fueron:
1) Datos generales: edad actual, sexo, edad al diagnóstico de esteatosis hepática, tiempo de evolución de la esteatosis.
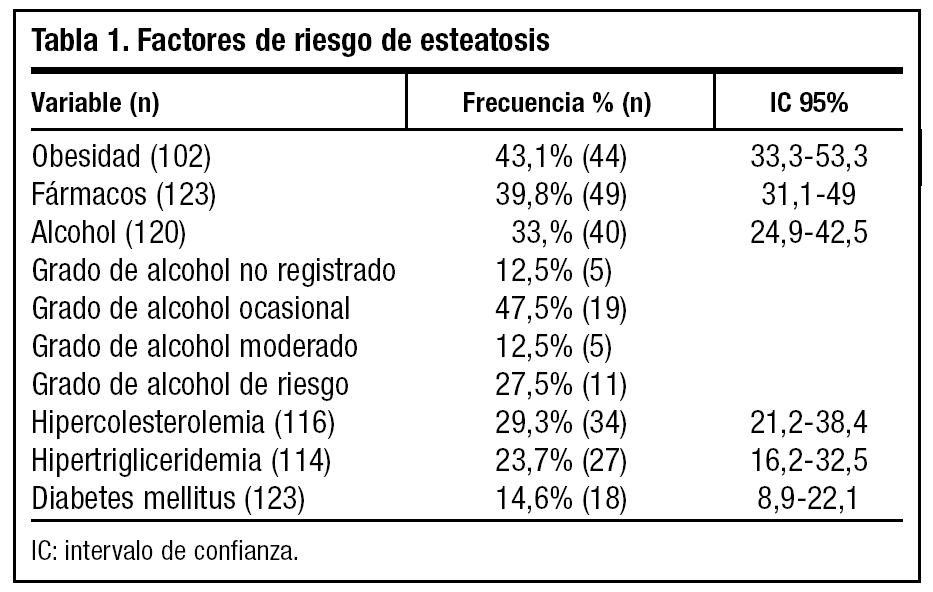
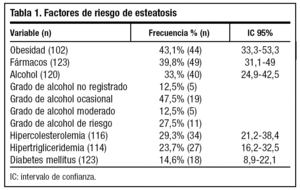
2) Factores de riesgo para el desarrollo de esteatosis hepática presentes en el año previo al diagnóstico: índice de masa corporal (IMC), obesidad (definida como un IMC ≥ 30), hipercolesterolemia (tener creado el episodio en la historia o presentar un colesterol total > 250 mg/dl), hipertrigliceridemia (tener creado el episodio en la historia o presentar unos triglicéridos > 200 mg/dl), DM (tener crea-do el episodio en la historia), alcohol (estar registrado el consumo en la historia), cantidad de alcohol (en gramos semanales), grado de consumo (no registrado, ocasional [≤ 140 g/sem], moderado [141-168 g/sem en mujeres o 141-280g/sem en hombres] y de riesgo [> 168 g/sem en mujeres o 280 g/sem en hombres]), consumo de fármacos hepatotóxicos en el último mes previo al diagnóstico (protectores gástricos, antiinflamatorios no esteroideos [AINE], analgésicos, antidiabéticos orales, hipolipidemiantes, antibióticos, antihistamínicos u otros).
3) Datos clínicos y analíticos al diagnóstico: dolor abdominal como causa de la petición de la ecografía, elevación de GOT, GPT, gamma glutamil-transpeptidasa (GGT) o fosfatasa alcalina en la analítica previa o posterior al diagnóstico.
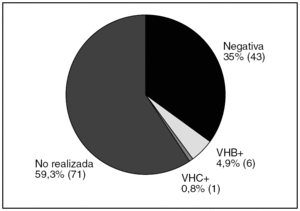
4) Estudio y seguimiento: serología (no realizada, realizada, negativa, positiva para virus B o positiva para virus C), derivación a Digestivo, realización de biopsia hepática, ecografía de control (no realizada, realizada con persistencia de esteatosis o realizada sin persistir esteatosis) y evolución hacia otro tipo de enfermedad hepática hasta el momento actual.
Se creó una base de datos en Excel XP. El análisis estadístico se realizó mediante G-STAT. Las variables cualitativas se expresan en porcentaje y valor absoluto y las cuantitativas en forma de media y desviación estándar (DE), excepto aquellas que no siguen una distribución normal (mediana y rango intercuartílico).
RESULTADOS
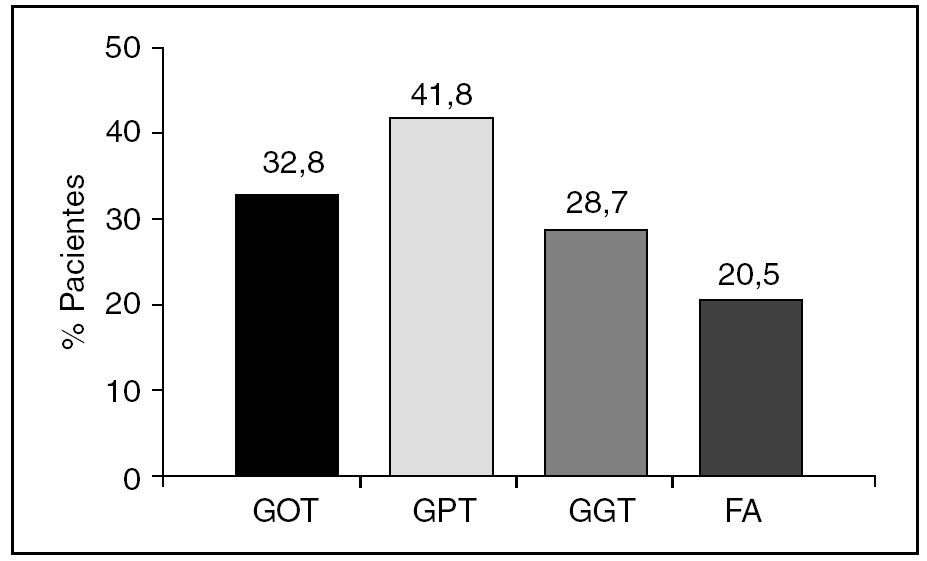
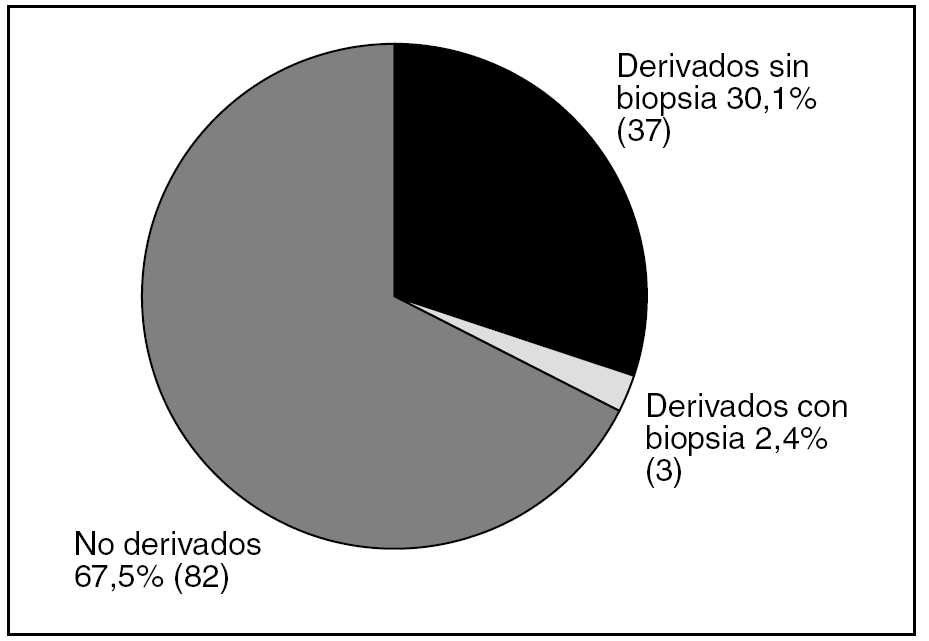
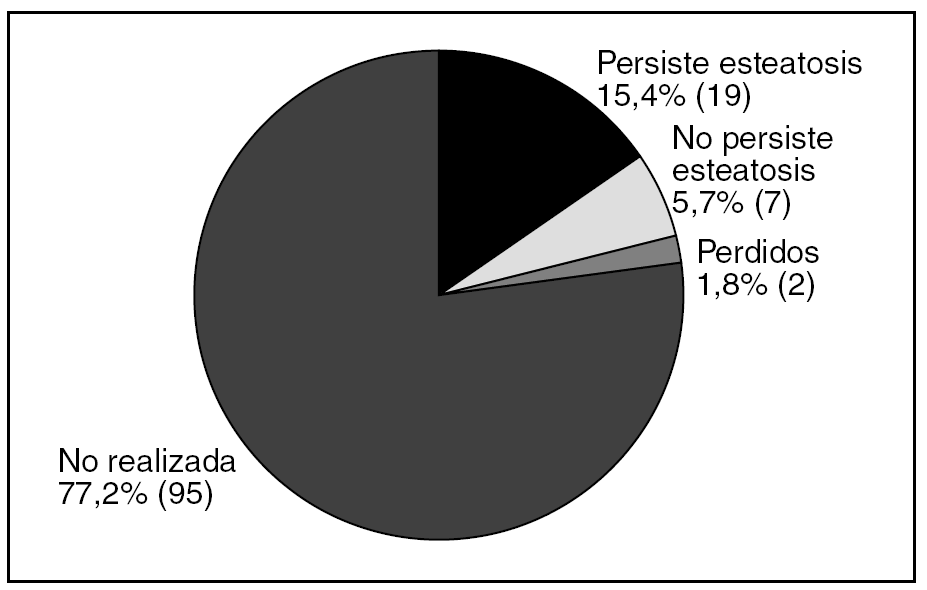
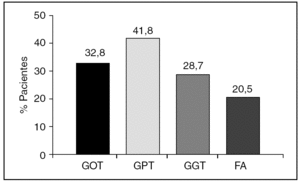
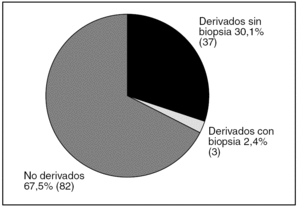
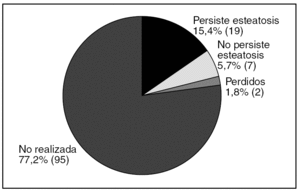
La media de edad fue 62,7 años (DE 14,7). La distribución por sexos fue 58 varones (47,2%) y 65 mujeres (52,8%). La media de edad al diagnóstico fue de 59,7 años (DE 14,6). En el 87,7% de los casos el tiempo de evolución desde el diagnóstico de esteatosis era igual o menor de 5 años. En la tabla 1 se describen los factores de riesgo para el desarrollo de esteatosis en nuestra muestra; la presencia de obesidad fue el más frecuente: el IMC medio fue de 29,9 (DE 5,1) y el 43% cumplía criterio de obesidad. La seguían en frecuencia la toma de fármacos y la ingesta de alcohol. Las dislipidemias estaban presentes en menos del 30% y solo 18 individuos (14,6%) presentaron DM. Un 29,2% de los pacientes no presentaba ningún factor de riesgo objetivable para esteatosis. En cuanto a la toma de fármacos, 49 personas (39,8%) consumían algún tipo de fármaco hepatotóxico, siendo los más frecuentes los protectores gástricos, AINE y analgésicos. El 39,6% tomaba otro tipo de fármaco no especificado. El consumo de alcohol fue un factor presente en 40 pacientes (33,3%). Al agrupar a los pacientes según el nivel de consumo, lo más frecuente fue el consumo ocasional (≤ 20 g/día), seguido del consumo de riesgo. El dolor abdominal estaba presente en 42 pacientes (34,1%). La frecuencia de las alteraciones en enzimas hepáticas se muestra en la figura 1. Solo 4 pacientes tenían aumento aislado de GOT sin GPT asociado. No se encontró alteración del perfil hepático en 57 pacientes, de los cuales 26 (21%) tampoco presentaron sintomatología abdominal. Se realizó serología en 50 pacientes (41,3%) y sus resultados se representan en la figura 2. Dos de ellos estaban asintomáticos y no presentaban alteraciones analíticas. La derivación a consulta especializada se muestra en la figura 3. A 27 pacientes se les hizo ecografía de control y su resultado viene descrito en la figura 4. En cuanto a la evolución de la enfermedad en estos pacientes, en uno de los casos el diagnóstico definitivo tras la realización de biopsia fue de hemocromatosis. Solo en 3 casos se observó evolución de la enfermedad hepática, con un caso de cirrosis, un hepatocarcinoma y otro de hepatitis crónica por virus C.
Figura 1. Elevación enzimática. FA: fosfatasa alcalina. GGT: gamma glutamil-transpeptidasa; GOT: transaminasa glutámico oxalacética; GPT: transaminasa glutámico pirúvica.
Figura 2. Serología (n = 121). VHB: virus de la hepatitis B; VHC: virus de la hepatitis C.
Figura 3. Derivación a Digestivo (n = 122).
Figura 4. Ecografía de control (n = 123).
DISCUSIÓN
La mayor accesibilidad a exploraciones complementarias desde la consulta de Atención Primaria ha multiplicado la incidencia de determinados hallazgos patológicos, que en ocasiones precisan ulteriores estudios para concretar diagnósticos más certeros. Este es el caso de la esteatosis hepática. La realización de ecografías abdominales solicitadas por los médicos de familia ha supuesto un incremento significativo de los diagnósticos de esteatosis hepática3.
En nuestro estudio, el 87% había sido diagnosticado en los últimos 5 años, aunque este escaso tiempo de evolución puede estar influenciado por el método de selección de los pacientes, ya que la introducción del sistema OMI ha sido reciente y han podido perderse pacientes cuyo diagnóstico de esteatosis estuviese registrado solo en las historias de papel. Prevalecen los pacientes de edad avanzada, con una frecuencia similar para ambos sexos. A diferencia de otras series donde los principales factores de riesgo encontrados son la DM, la hipercolesterolemia, la hipertrigliceridemia, o el consumo de alcohol6,9,11, en nuestra serie adquieren mayor importancia la obesidad y el consumo de fármacos hepatotóxicos, aunque quizá el porcentaje de obesidad se haya sobreestimado por el elevado número de pacientes en los que este dato no se había registrado.
El hallazgo analítico más frecuente era una hipertransaminasemia. Sería interesante realizar estudios con mayor número de pacientes que relacionen estas variables y la evolución de la hepatopatía. El diagnóstico había sido casual en un porcentaje significativo (21%), solo un tercio de los pacientes presentaba dolor abdominal en el momento del diagnóstico. Esto se observa también en otros estudios, en los que los pacientes con esteatosis en su mayoría estaban asintomáticos7. La actitud clínica ante un paciente diagnosticado de esteatosis resultó ser heterogénea, con bajos índices de diagnóstico serológico, derivación a especialista y control ecográfico.
El correcto diagnóstico y seguimiento de la esteatosis hepática debería incluir una exploración física completa, incluyendo IMC y hábitos tóxicos (cantidad de alcohol consumida). Es necesario descartar otros factores de riesgo implicados (dislipidemia, DM, virus hepatotropos y fármacos), que a menudo coexisten en un mismo paciente. En caso de encontrar factores de riesgo o alteraciones analíticas sería primordial suspender el insulto hepático e iniciar tratamiento específico para intentar revertir el cuadro o prevenir su evolución a estadios de fibrosis más avanzados. Sería interesante la realización de una ecografía de control tanto para ver la evolución del cuadro como para confirmar el diagnóstico ecográfico, ya que en nuestros pacientes hasta en un 25% en los que se repitió la ecografía esta era normal. Cabe plantearse que la variabilidad individual en la interpretación de los hallazgos ecográficos sea la causa de un diagnóstico de esta patología superior a la prevalencia real. En caso de persistir a pesar del adecuado control de los factores de riesgo, se ha de valorar la afectación analítica o clínica para derivar al especialista de zona, que evaluará a su vez la necesidad de realizar pruebas más invasivas o adoptar una conducta expectante, ya que el único modo de confirmación de la esteatosis es la realización de biopsia hepática. La progresión de nuestros pacientes hacia patología hepática más grave es muy infrecuente; esto en parte se debe al escaso tiempo de evolución antes mencionado, por lo que sería interesante hacer un seguimiento a largo plazo de esta población.
El diagnóstico ecográfico de esteatosis hepática no es infrecuente en Atención Primaria, siendo en muchos casos un hallazgo casual. Además, el manejo de estos pacientes es muy variable, algo que pone en evidencia la necesidad de establecer un protocolo de actuación ante un paciente con hallazgos ecográficos sugestivos de esta patología.
Correspondencia: L. Escribano González.
Centro de Salud Ciudad Jardín. Área 2 Atención Primaria.
C/ Pantoja, 3.
28002 Madrid. España.
Correo electrónico: liliotaeg@hotmail.com
Recibido el 04-09-06; aceptado para su publicación el 18-12-2007.