La disección aórtica es un proceso patológico poco frecuente con una gran mortalidad. De forma típica la sintomatología se caracteriza por un dolor súbito en la región retroesternal o interescapular que se irradia a la espalda y el abdomen. Pueden existir diversas formas de manifestación dependiendo de la afectación de ramas arteriales (accidente vascular cerebral, isquemia renal o mesentérica) e incluso ausencia de dolor.
Se describen 2 casos con presentaciones poco frecuentes, uno con paresia e isquemia brusca de miembros inferiores por afectación de ilíacas y ramas medulares, y otro que se inició como un síncope y con hemiparesia derecha por afectación carotídea.
Aortic dissection is an uncommon disease with high mortality. The typical clinical picture is characterised by sudden pain in the retrosternal or interscapular region radiating to the back and abdomen. There can be several signs, depending on the arterial branches involved (stroke, renal or mesenteric ischaemia), and even the absence of pain.
Two cases with unusual presentations are discussed; one with sudden paresis and ischaemia of both legs with involvement of spinal and iliac branches, and the other began as a syncope and right hemiparesis with carotid involvement.
La disección de aorta (DA) consiste en la separación de la capa media de la pared aórtica de forma longitudinal y circunferencial, formándose 2 luces o canales aórticos1. Hay que diferenciarla del término aneurisma, que consiste únicamente en una dilatación arterial de más de un 50% de su diámetro normal, de forma permanente y localizada. Por ello el término aneurisma disecante está en desuso, utilizándose el concepto aneurisma o disección según corresponda2. La DA es un proceso patológico poco frecuente, estimándose una incidencia alrededor de 30 casos por millón de habitantes/año3. Como factores de riesgo destacan la hipertensión arterial, el síndrome de Marfan y las alteraciones de la pared aórtica3,4, siendo más frecuente su presentación en varones, con una media de edad de 63 años5.
Stanford clasifica la DA según afecte a la aorta ascendente (tipo A) la más frecuente o únicamente a la descendente (tipo B)3. Otra clasificación muy extendida es la de DeBakey, que clasifica la disección en 3 tipos: el tipo I afecta a la aorta en su totalidad, el tipo II solamente a la aorta ascendente, y el tipo III que no afecta ni a la aorta ascendente ni al arco4. Clínicamente, se presenta de forma característica como un dolor súbito, en región retroesternal o interescapular irradiado a espalda y abdomen6.
Los casos clínicos que se presentan a continuación corresponden a una presentación atípica de este proceso.
Casos clínicosCASO 1Paciente finlandés de 69 años sin antecedentes personales de interés, que acude trasladado en ambulancia tras resbalar en la ducha. Es atendido en el servicio de cuidados críticos por fuerte dolor en la región lumbar y los miembros inferiores. El paciente, que presenta barrera idiomática, no refiere traumatismo, aunque sí la realización de un movimiento brusco para evitar una caída, iniciándose un fuerte dolor en la región torácica que fue progresando hasta instaurarse en los miembros inferiores.
En la exploración presentaba constantes, exploración abdominal y auscultación cardíaca y pulmonar dentro de la normalidad, destacando paresia de miembros inferiores con hipoestesia desde rodillas hacia pies y reflejos osteotendinosos alterados. No se palpaban pulsos pedios ni femorales, visualizándose hipoperfusión cutánea descendente desde la región umbilical.
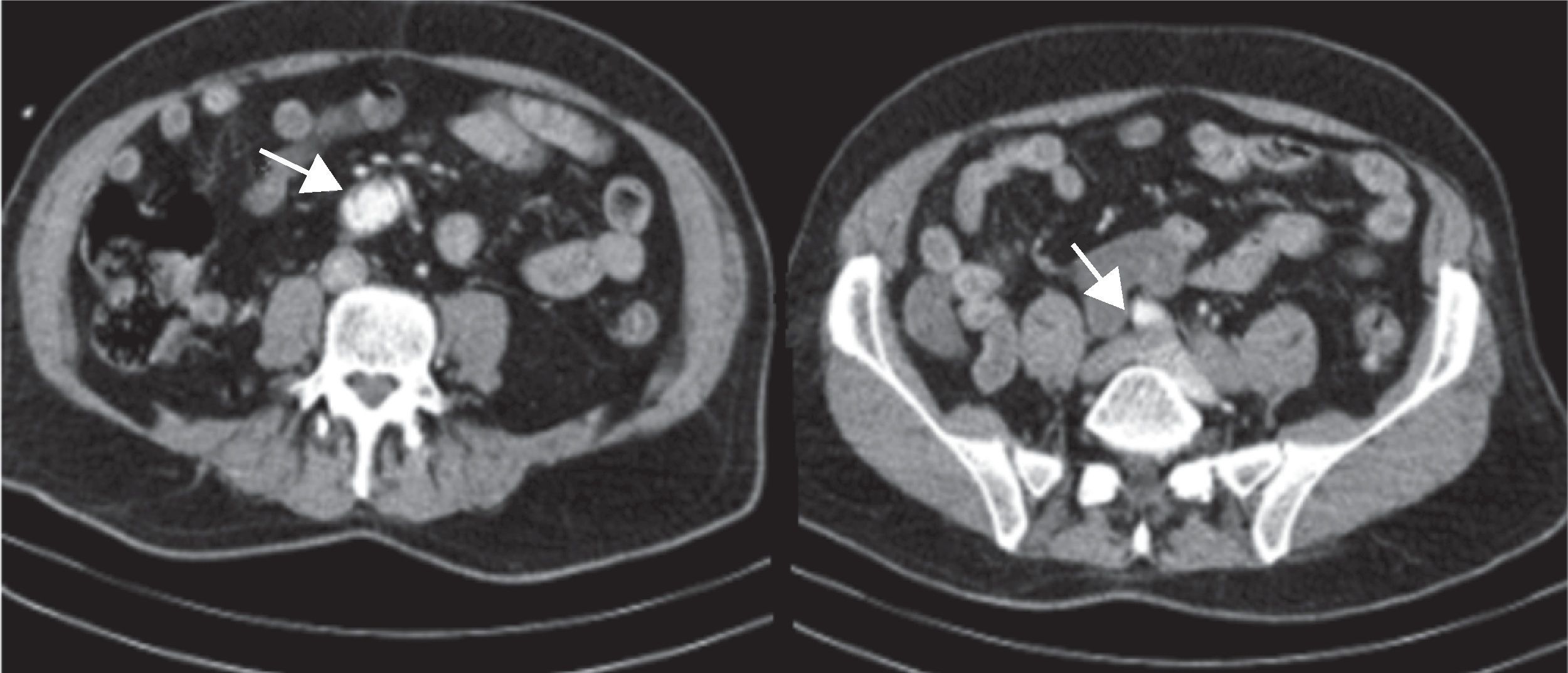
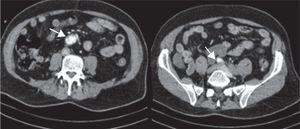
Se realizaron analítica de sangre, radiografía de tórax y TAC torácico con contraste intravenoso de urgencia, donde se objetivó DA toraco-abdominal desde el arco aórtico, afectándose la arteria subclavia izquierda y mesentérica superior, hasta la bifurcación de las ilíacas, donde se interrumpía bruscamente el contraste (fig. 1).
El paciente fue ingresado en la unidad de medicina intensiva, realizándose varios intentos fallidos por parte de radiología intervencionista para devolver el flujo sanguíneo hacia miembros inferiores. Falleció 48 horas después.
CASO 2Varón de 45 años, sin antecedentes de interés y con vida activa, que acude al servicio de urgencias, trasladado en ambulancia, tras sufrir un síncope en su domicilio. A su llegada al hospital se constata un defecto campimétrico izquierdo y hemiparesia derecha. Se realizaron las pruebas complementarias básicas (analítica de sangre, electrocardiograma y radiografía de tórax) además de un TAC de cráneo. Cabe destacar entre las pruebas realizadas la radiografía de tórax, en la que se observaba un ensanchamiento mediastínico y un pinzamiento del seno costo-frénico derecho. En el TAC de cráneo no se apreciaron alteraciones fuera de la normalidad.
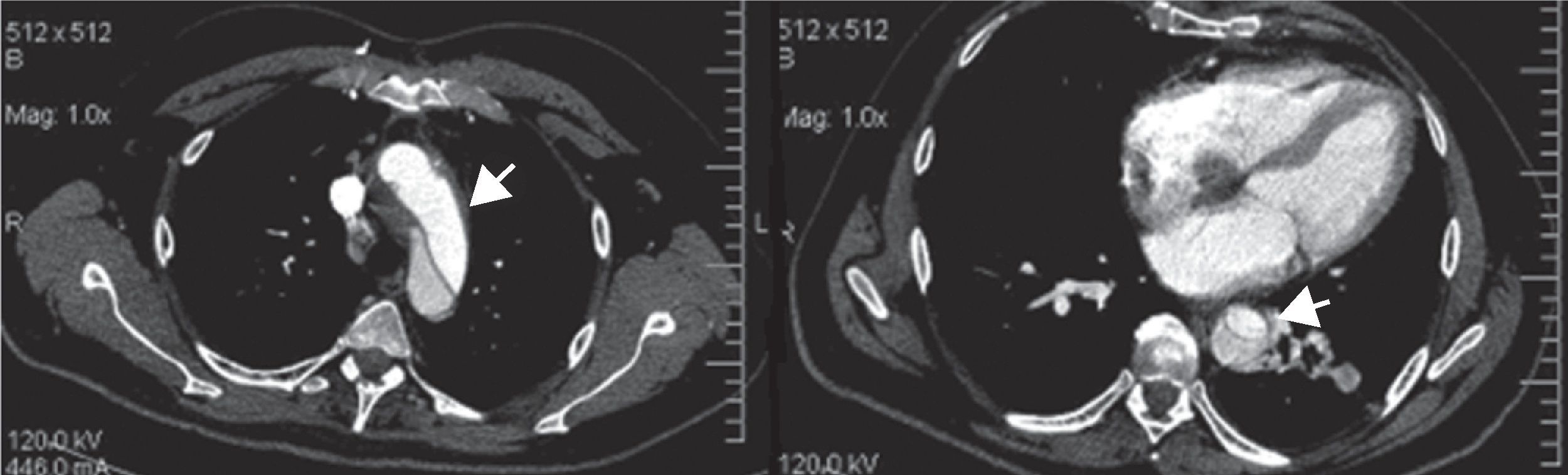
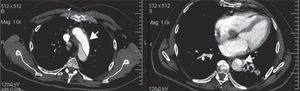
Durante su ingreso permaneció estable y con recuperación de la sintomatología. Sin embargo, se produjo un empeoramiento de su estado general, presentando fuerte dolor torácico irradiado a espalda. Se realizaron nuevas pruebas, entre ellas una ecografía trans-esofágica y un TAC toraco-abdominal donde se apreciaba una DA ascendente y descendente con ambas luces permeables, que se extendía al plano valvular, al tronco braquiocefálico, ambas carótidas, subclavia izquierda e ilíacas, y derrame pleural bilateral (fig. 2).
Fue intervenido de urgencia reparándose la disección de aorta mediante interposición de una prótesis y resuspensión de la válvula aórtica. Actualmente el paciente desarrolla una vida prácticamente normal.
DiscusiónLa DA es una patología grave que requiere un diagnóstico precoz. Presenta una mortalidad elevada que supera el 60% en la primera semana de evolución3, mayor cuando está afectada la aorta ascendente7, siendo el mecanismo más frecuente la rotura del falso canal1.
La sospecha clínica basada en la sintomatología es una de las claves para llegar al diagnóstico precoz. En el 95.5% de los casos, el paciente presenta dolor5, que puede orientarnos al tipo de disección. Cuando el dolor se presenta en región retroesternal, irradiado a cuello, garganta o mandíbula, suele indicar afectación de aorta ascendente; cuando se inicia en espalda o abdomen, suele afectar a la aorta descendente1. Además del dolor, pueden encontrarse otras manifestaciones clínicas dependiendo de la afectación de ramas aórticas, como puede ser el accidente cerebrovascular, isquemia renal o mesentérica5,7. El paciente suele presentar tensión arterial normal o elevada, con aumento de la presión diferencial, soplo diastólico por afectación valvular aórtica o signos derivados del taponamiento cardíaco como la hipotensión. Es importante establecer un diagnóstico diferencial con procesos coronarios agudos, trastornos neurológicos8, insuficiencia aórtica o pericarditis entre otros, con los que frecuentemente es confundida.
La técnica diagnóstica principal es el TAC con contraste intravenoso, que permite detectar las complicaciones isquémicas de las ramas aórticas. La ecografía trans-esofágica, permite detectar las dos luces aórticas con facilidad y no requiere contraste, pero no puede determinar la extensión hacia la aorta abdominal e ilíacas y presenta dificultad en la detección de lesiones del tronco supraaórtico1. La RMN con contraste está recomendada para el seguimiento tras la intervención quirúrgica9, no así para el diagnóstico precoz, ya que los pacientes se encuentran generalmente inestables y requiere mucho tiempo para su realización1. En la radiografía de tórax puede visualizarse un ensanchamiento mediastínico, dilatación del contorno aórtico y derrame pleural generalmente izquierdo, aunque estas alteraciones no siempre están presentes10.
El tratamiento médico inicial debe dirigirse a la estabilización del paciente, normalizando la presión arterial y reduciendo el ritmo cardiaco, limitando así la fuerza de eyección del ventrículo izquierdo, ya que éstos son los principales factores determinantes de la dilatación y rotura de la falsa luz. En la mayoría de los pacientes con hipertensión leve, un ajuste de dosis de beta-bloqueante (propanolol o labetalol) por vía intravenosa permite mantener la presión arterial entre 100 y 120mmHg, con una frecuencia cardiaca de 60 lat/min (si éstos están contraindicados, pueden utilizarse calcio antagonistas, como son el verapamilo o diltiazem).En hipertensión grave, a menudo debe combinarse con nitroprusiato sódico4, evitándose la administración de fármacos vasodilatadores directos. En el caso de hipotensión, hay que descartar la existencia de taponamiento cardíaco, pudiendo utilizarse noradrenalina o adrenalina.
El tratamiento quirúrgico consiste en excluir la puerta de entrada de la disección, con el reemplazamiento por un injerto o sustitución protésica dependiendo de la localización y extensión3, debiéndose llevar a cabo de la forma más precoz posible. Hoy en día también se disponen de técnicas percutáneas para tratar las disecciones descendentes y las complicaciones isquémicas1, e incluso se sugiere como buena alternativa en los casos de hipoperfusión antes de la cirugía. Aún realizando un buen abordaje quirúrgico, los pacientes afectos de isquemia mesentérica o renal, presentan difícil reversibilidad, e incluso un tercio tiene riesgo de paraplejía3.
Los dos casos presentados, ponen de manifiesto la existencia de formas atípicas de presentación que pueden retrasar el diagnóstico y con ello la supervivencia del paciente.
Un estudio reciente llevado a cabo en 98 pacientes por Imamura8 et al, ha demostrado que un porcentaje considerable de pacientes no presentaba dolor y sí otras manifestaciones clínicas como alteración de la conciencia (44%), síncope (25%) y déficit neurológico (19%). En las disecciones tipo A, hasta un 6% se presentan como accidente cerebrovascular por afectación carotídea. En aquellos pacientes en que la presentación cursa sin dolor, está demostrada una mayor morbilidad8.
En el caso del paciente número dos, la afectación carotídea inicial, puso de manifiesto una clínica neurológica clara pasando desapercibido el soplo sistólico presente por afectación valvular, que aparece hasta en un 30% por regurgitación aórtica10. Debemos suponer que la disección inicial fue progresando con el retraso diagnóstico y su tratamiento definitivo hasta comenzar con el dolor torácico típico que la puso de manifiesto, y por tanto la morbilidad fue en aumento.
En la exploración física inicial, solo un 35% presentan hipertensión arterial en el caso de las disecciones tipo A y sólo un 7% en las tipo B, constatándose déficit de pulsos hasta en un 15%10.
El caso número uno, se caracterizó por la ausencia de pulsos femorales. Aunque la presentación fue inicialmente típica, debido a su rápida evolución, la clínica manifiesta era dolor y paresia de miembros inferiores por afectación de ambas ilíacas e irrigación medular. El retraso diagnóstico en este caso fue inexistente, sin embargo, la gravedad y rapidez en la extensión de la disección, hacían de la cirugía una técnica de alto riesgo vital, y por tanto, se optó por técnicas percutáneas.
Como hemos visto, la sospecha clínica basada en la sintomatología, es primordial para el diagnóstico precoz de esta entidad clínica. Sin embargo, existen formas atípicas de presentación que debemos tener presentes, ya que su retraso diagnóstico supone un aumento de la mortalidad.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.