La demencia es reconocida como un problema de salud pública con incidencia y prevalencia elevadas, incremento en su carga de enfermedad y asociada a mortalidad. Los diferentes tratamientos no han probado tener resultados clínicos que modifiquen el curso de la enfermedad o reduzcan su impacto en términos de mortalidad o discapacidad.
Esta revisión señala que es factible evitar el desarrollo de demencia a pesar de que la edad sigue siendo un importante factor de riesgo no modificable. El control de factores modificables ampliamente reconocidos y ligados etiopatogénicamente pueden disminuir el número de casos de demencia.
Las intervenciones multimodales enfocadas en el control de estos factores de riesgo aún tienen resultados inconsistentes; por lo tanto, nuevos ensayos deberían ser realizados además de aplicar el enfoque de medicina de precisión clínica que permitan contar con evidencias que mejoren la toma de decisiones en salud pública para afrontar este problema.
Dementia is recognised as a public health problem with high incidence and prevalence, as well as an increase in its burden of disease and associated with mortality. The different treatments have not provided clinical results that modify the course of the disease or reduce its impact in terms of mortality or disability.
This review indicates that it is feasible to avoid the development of dementia despite the fact that age continues to be an important non-modifiable risk factor. The control of widely recognised modifiable and aetiopathogenically-related factors can decrease the number of cases of dementia.
Multimodal interventions focused on the control of these risk factors continue to show inconsistent results; therefore, new trials should be carried out in addition to applying the clinical precision medicine approach that provides evidence to improve public health decision-making in order to address this problem.
La demencia es un problema de salud pública con consecuencias de gran impacto para el paciente, su familia y los sistemas sociosanitarios. A nivel mundial existen 47 millones de pacientes afectados (8,5% en Latinoamérica); con 7,7 millones de casos nuevos por año y se estima que en el año 2050 existirán 115 millones de pacientes afectados, la mayoría de ellos en países de ingresos medios-bajos1.
Según los reportes de carga de enfermedad mundiales la proporción de años de vida perdidos por discapacidad aumentó de 21,1% en 1990 a 31,2% en 2013. Entre los principales factores relacionados con este incremento se encuentran los trastornos neurológicos asociados al envejecimiento. Para la enfermedad de Alzheimer (EA) y otras demencias, los años de vida perdidos por discapacidad aumentaron un 91,8% para el año 20132.
La severidad del deterioro cognitivo se asocia a incremento de la mortalidad3. En 2011, fue la sexta causa de muerte en Estados Unidos (EE. UU.)4. Además representa un 23% de las causas de muerte para adultos entre 85-89 años en Europa1 y actualmente en países como Brasil el riesgo de muerte por demencia es 5 veces mayor en comparación con adultos mayores sin demencia1. Sin embargo existiría un subreporte de mortalidad por causa demencial lo que disminuye su verdadero impacto en las tasas de mortalidad específicas y por edad5.
La demencia tipo EA de inicio tardío (a partir de los 65 años) representa prácticamente el 90% de los casos de la enfermedad, tiene peculiaridades importantes como su asociación con la reserva cognitiva y la enfermedad cerebrovascular que la diferencia de la EA de inicio temprano en base a la biopatología, esto nos conduciría a plantear diferentes estrategias de intervención, diagnósticas y terapéuticas6.
El tratamiento actual suele iniciarse al momento del diagnóstico, basado en el juicio clínico, con beneficios sobre la sintomatología del paciente, pero sin modificar el curso de la enfermedad. Teniendo en cuenta el costo de la enfermedad estimada en $800 mil millones por año a nivel mundial7, con rangos de $1800 a $4000 persona-año según datos de EE. UU.8 y Colombia9 respectivamente, además de la variabilidad en las recomendaciones de tratamiento en guías de instituciones como la National Institute for Health and Care Excellence y National Health Service, ofrecer terapias efectivas y costo efectivas cobra mayor relevancia si estas se basan en años de buena salud ganados8.
Frente a esto existe un plan de acción global impulsado por la OMS para el 2025 con objetivos claros en términos de políticas de salud, prevención, diagnóstico y tratamiento para la demencia. Se espera que este plan sea puesto en marcha en países de bajos y medianos ingresos, donde la carga de enfermedad es alta1.
Un aspecto de interés en Atención Primaria es el conocimiento de los factores de riesgo para el desarrollo de la demencia y la posibilidad de disminuir su incidencia en sujetos susceptibles, siendo un objetivo que al estar enfocado en la visión global y comunitaria que caracteriza al médico de familia10 es de especial interés su análisis y lo desarrollamos a continuación.
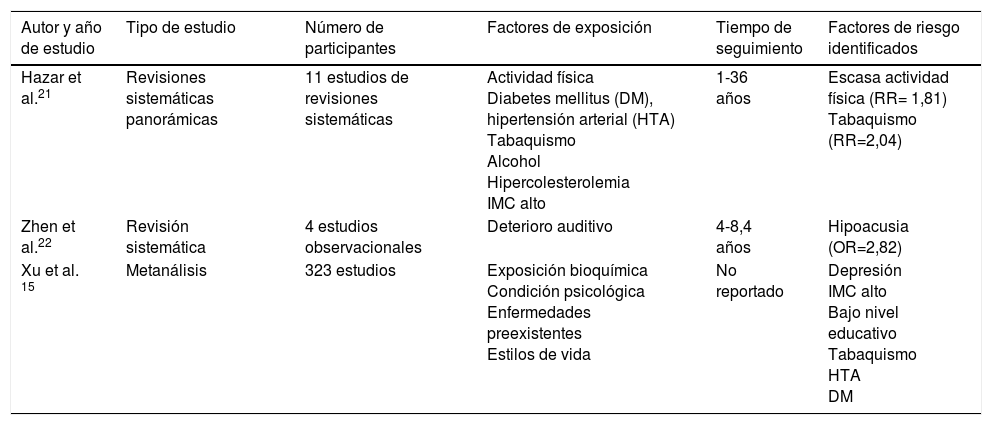
Modificando factores de riesgoUno de los objetivos actuales es evitar el desarrollo de demencia en sujetos susceptibles en donde la multimorbilidad se relaciona epidemiológica y/o etiopatogénicamente. La edad sigue siendo un factor no modificable de fuerte relación; más en poblaciones que han incrementado su esperanza de vida, aunque la variación en la incidencia observada en otros países como EE. UU., Reino Unido, Suecia, Holanda y Canadá nos indican que es posible disminuirla en base al control de factores de riesgo modificables (FR)7, siendo los que se han identificado la escasa actividad física, el tabaquismo, la pérdida auditiva, la depresión, elevación del índice de masa corporal, bajo nivel educativo, hipertensión arterial (HTA) y diabetes mellitus (DM). Se han identificado revisiones sistemáticas que se muestran en la tabla 1.
Revisiones sistemáticas sobre factores de riesgo para demencia
| Autor y año de estudio | Tipo de estudio | Número de participantes | Factores de exposición | Tiempo de seguimiento | Factores de riesgo identificados |
|---|---|---|---|---|---|
| Hazar et al.21 | Revisiones sistemáticas panorámicas | 11 estudios de revisiones sistemáticas | Actividad física Diabetes mellitus (DM), hipertensión arterial (HTA) Tabaquismo Alcohol Hipercolesterolemia IMC alto | 1-36 años | Escasa actividad física (RR= 1,81) Tabaquismo (RR=2,04) |
| Zhen et al.22 | Revisión sistemática | 4 estudios observacionales | Deterioro auditivo | 4-8,4 años | Hipoacusia (OR=2,82) |
| Xu et al. 15 | Metanálisis | 323 estudios | Exposición bioquímica Condición psicológica Enfermedades preexistentes Estilos de vida | No reportado | Depresión IMC alto Bajo nivel educativo Tabaquismo HTA DM |
Fuente: elaboración propia.
Se ha demostrado que 1 a 1,3 millones de casos de demencia podrían ser evitados reduciendo 10-25% de la prevalencia de estos FR8. En una reciente revisión realizada por Livingston et al.7 se estimó que se podría reducir hasta 35 de cada 100 nuevos casos controlando factores como educación (de 11-12 años); HTA, obesidad y deterioro auditivo a mediana edad; depresión de inicio tardío, DM, inactividad física y aislamiento social a edad tardía.
Es importante conocer la relación de los FR con la etiopatogenia de las demencias y de este modo reconocer el beneficio de su control. El control de la HTA, ligada etiopatogénicamente con acumulación de amiloide, generaría reducción del riesgo de demencia; incluso podrían esperarse mayores reducciones si se controla también el tabaquismo, que está relacionado con rigidez arterial y aterosclerosis, y estos a su vez con depósito amiloide11; una mayor educación generaría una mayor reserva cognitiva para afrontar el deterioro cognitivo relacionado con la edad; la corrección del deterioro auditivo, que conduce a atrofia cortical acelerada, mejorarían o retrasarían el deterioro cognitivo; el tratamiento de la depresión, relacionada con la severidad, aunque aún no está clara su direccionalidad con el desarrollo de demencia; promover la actividad física, cuya falta está asociada a otras comorbilidades, mejoraría el ánimo, la funcionalidad y reduciría la mortalidad7.
De la misma manera; una mayor resiliencia y reserva cognitiva podrían disminuir el empeoramiento cognitivo y funcional. Intervenciones que mejoran la reserva cognitiva como el ejercicio físico, la estimulación intelectual o las actividades de ocio (crucigramas, rompecabezas, juegos de cartas, uso del ordenador, artes y oficios, técnicas de aprendizaje, discusiones en grupo y música) podrían generar efectos protectores que contrarrestan el desarrollo de demencia12. De todos modos promover la resiliencia en base a actividad física requiere de estudios prospectivos tipo ensayos clínicos que también evalúen otros resultados además de los cognitivos; también la estimulación cognitiva con mejoría en ejecución, atención, razonamiento en personas sanas parece requerir de estudios que permitan mayor confianza en sus beneficios7.
Intervenciones en prevención primariaIntervenciones basadas en terapia farmacológica (antihipertensivos, estatinas, terapia hormonal)7 y en estilos de vida saludables como la dieta Dietary Approaches to Stop Hypertension (DASH) o suplementos nutricionales, entrenamiento cognitivo, ejercicio físico e intervenciones multidominio presentan heterogeneidad en su metodología y resultados, y aunque varios de estos ensayos han mostrado beneficios; todavía los resultados son inconsistentes en términos de eficacia según estudios de intervenciones multimodales como Finnish Geriatric Intervention Study to Prevent Cognitive Impairment and Disability (FINGER) frente al The Multidomain Alzheimer Preventive Trial (MAPT)13,14.
La brecha en estudios de prevención debe ser resuelta con la construcción de nuevos ensayos basados en la selección óptima de participantes, intervenciones razonables, resultados adecuados para nuestra realidad (estudios en el mundo real o ensayos clínicos pragmáticos) y sobre todo estudios con mejores diseños para intervenciones en deterioro auditivo, tabaquismo e inactividad física sin dejar de lado dieta, medicamentos, exposición bioquímica, estado psicológico, enfermedad preexistente15.
Por lo tanto, estas iniciativas debieran ser abordadas mediante estrategias multimodales y adaptadas al riesgo personal debido a los diferentes pesos de factores de riesgo que actúan individualmente y potenciando otros. Las intervenciones podrían seguir un patrón con pacientes feno y genotipificados desde etapas preclínicas con seguimientos prolongados (años, décadas) y donde se midan los efectos de factores de riesgo modificables individualmente; pacientes con posibilidad de buena o poca respuesta a la terapia13. Además se debería utilizar el enfoque de la medicina de precisión clínica mediante la individualización del paciente y sus factores de riesgo así como la evaluación de alteraciones funcionales, de marcha, de nutrición, bioquímicas e imagenológicas7.
Las intervenciones para mejorar e incrementar el acceso a educación desde la infancia, aumentar la actividad física y el contacto social, reducir el tabaquismo, tratar la hipertensión, la diabetes y el deterioro auditivo son seguras y confieren otros beneficios para la salud, sin embargo surgen dudas sobre ¿en qué momento hacerlo? ¿y por cuánto tiempo? para que puedan ser incorporadas y aplicadas mediante programas de intervención.
Estudios prospectivos de hasta 12 años en EE. UU.16 muestran reducciones en la incidencia de demencia asociados a un mejor nivel educativo y mayor control de factores cardiovasculares como diabetes. Además instituciones como Cognitive Function and Ageing Studies-Prevention Working Groups17 en el Reino Unido recomiendan individualizar a los pacientes en base a la intensidad de la intervención, implementar ensayos grupales o comunitarios e incluso tener objetivos intermedios que sean razonablemente cumplidos. Sin embargo las evidencias son escasas en poblaciones con desigualdades socioeconómicas como en Latinoamérica en las cuales este factor podría influir negativamente en el riesgo de demencia18.
Un programa multimodal de intervención en salud que diseñe, implemente y evalúe intervenciones debe tener propiedades especiales como considerar intervenciones sobre los diferentes factores de riesgo, que la suma de factores no determinan un solo evento, que un cambio refuerza o equilibra un cambio adicional y que la adaptación de comportamientos en respuesta a intervenciones se logra involucrando al paciente, la familia y la comunidad; por lo tanto generar un cambio a este tipo de sistemas de intervención requiere modificar visión, mecanismos e infraestructuras que permitan avanzar desde las evidencias a las mejores decisiones en salud pública19.
Estrategias puestas en marcha en países como Cuba20 donde el médico de familia y enfermera son responsables en el primer nivel de cuidados de salud de la identificación; aunque con poco énfasis, de pacientes en riesgo a través del control de enfermedades crónicas no transmisibles, abre un nuevo panorama enfocando la función de la medicina de familia en la prevención primaria de esta enfermedad.
ConclusionesLos programas de intervención futuros deberían ser multimodales, diseñarse contextualizados a cada realidad cultural y económica, donde predomine el control de factores de riesgo presintomáticos y el tratamiento individualizado al paciente; de suma importancia en la prevención primaria y secundaria de las demencias; incluyendo la EA, revalorando la tan famosa frase como eslogan de lucha contra el desarrollo de demencias, «Cuerpo sano, mente sana».
Tomar la iniciativa en el diseño de estos programas de intervención multimodal es ¿por qué no?; una responsabilidad de la medicina de familia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.