La adecuación del tratamiento farmacológico a las indicaciones de las guías clínicas reduce la morbimortalidad en enfermos con insuficiencia cardíaca crónica (ICC). Numerosos estudios informan sobre esta adecuación en el ámbito hospitalario, mientras que en atención primaria son escasos. El objetivo es evaluar el grado de adecuación a la guía clínica de la Sociedad Europea de Cardiología en la ICC en los pacientes de médicos de atención primaria.
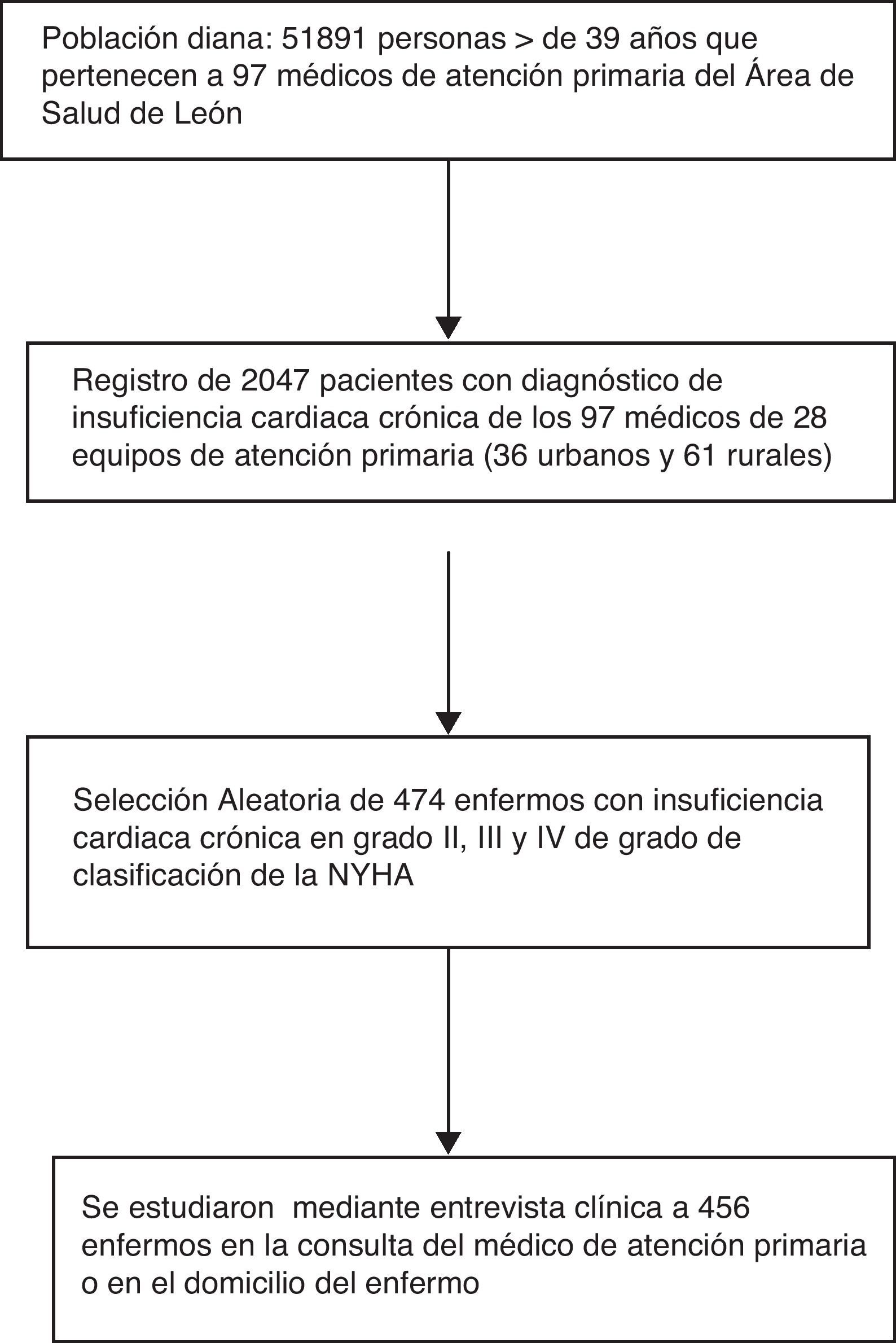
MétodosDiseño observacional descriptivo, de utilización de medicamentos, tipo indicación-prescripción. Población y muestra: equipos de atención primaria del Área Sanitaria de León (9 urbanos y 19 rurales). La población de estudio está formada por los pacientes con un diagnóstico de insuficiencia cardíaca crónica en grado II-IV de la New York Heart Association (NYHA), de un registro de 2.047 con insuficiencia cardíaca crónica, pertenecientes a 97 médicos de atención primaria. Mediante un muestreo aleatorio se seleccionaron 474 enfermos con afijación proporcional a los estratos rural y urbano. Mediciones principales: se evalúa la adherencia a los fármacos recomendados en la guía clínica mediante 2 indicadores, uno global y otro para fármacos con mayor grado de evidencia (A1: inhibidores de la enzima conversora de angiotensina/antagonistas de los receptores de angiotensina II [IECA/ARA-II], β-bloqueantes [BB] y espironolactona).
ResultadosSe estudian 456 enfermos, con una edad promedio de 78,4 años, de los cuales son mujeres el 53,1%. La hipertensión arterial (HTA) y la isquemia cardíaca causan el 64,7%. La comorbilidad promedio, excluyendo la ICC, fue de 2,9. El 40,4% están en grado III-IV de la NYHA. El Índice de Adherencia Global (diuréticos, IECA/ARA-II, β-bloqueantes, espironolactona, digoxina y anticoagulantes orales) y el de Adherencia a la Evidencia A1 (IECA/ARA-II, BB y espironolactona) fueron del 55,2 y del 44,6%, respectivamente. El 39,5% tiene una baja adherencia, solo el 12,9% de los pacientes exhiben una perfecta adherencia a los medicamentos con el mejor grado de evidencia, mientras que tener menos de 70 años, los antecedentes de isquemia, HTA e ingreso hospitalario son variables asociadas a mejor adherencia.
ConclusiónExiste una infrautilización de medicamentos recomendados por la guía clínica para la insuficiencia cardíaca, sobre todo de aquellos con mejores evidencias para reducir la morbimortalidad.
The appropriate use of pharmacological treatment according to the indications in Clinical Guidelines reduces morbidity and mortality in patients with chronic heart failure (CHF). There are numerous studies regarding this in the hospital environment, but there are few studies done in Primary Care. The objective of this study is to evaluate the degree of compliance by Primary Care doctors to the Clinical Guidelines of the European Society of Cardiology in patients with CHF.
MethodsA descriptive, observational study on the use of indication-prescription drugs was conducted. Population and sample: Primary Care teams of the Leon Health Area (9 urban and 19 rural). The study population included patients with a diagnosis of New York Heart Association (NYHA) Grade II-IV chronic heart failure, from a register of 2047 with chronic heart failure patients treated by 97 Primary Care doctors. A proportional representative random sample of 474 patients from the urban and rural areas was studied. Main measurements: Adherence to the drugs recommended in the Clinical Guidelines was evaluated using two indicators; one overall, and another for drugs with a higher level of evidence (A1: angiotensin converting enzyme inhibitors-angiotensin II receptor antagonists [ACE-I/ARA-II], β-blockers [BB] and spironolactone).
ResultsA total of 456 patients were studied, with a mean age of 78.4 years, and 53.1% females. Arterial hypertension (AHT) and ischaemic heart disease were present in 64.7% of patients. The mean comorbidity rate, excluding CHF, was 2.9. Around 40% were diagnosed a NYHA Grade 11-1V. The overall compliance rate (diuretics, ACE-I/ARA-II, β-blockers, spironolactone, digoxin, and oral anticoagulants) and rate of adherence to evidence-based ones was 55.2% and 44.6%, respectively. There was low compliance by 39.5%, and only 12.9% of patients showed perfect compliance with the drugs with a higher level of evidence, while to be less than 70 years-old, a history of ischaemia, AHT, and a hospital admission, were variables associated with better adherence to treatment.
ConclusionThere is a low use of the drugs recommended by the Clinical Guidelines for heart failure, particularly of those with better evidence for reducing morbidity and mortality.
La insuficiencia cardíaca crónica (ICC), con una prevalencia en nuestro país superior al 4% en personas mayores de 40 años y una tendencia creciente1,2, se ha convertido en un problema de salud pública. En los últimos años la eficacia de los tratamientos farmacológicos consiguió una reducción importante de la morbimortalidad, aunque sigue siendo la primera causa de hospitalización en mayores de 65 años3.
Las guías clínicas (GC) pretenden ayudar a los médicos a seleccionar la estrategia más adecuada para cada paciente de acuerdo con los resultados más relevantes de los ensayos clínicos. Hay numerosos estudios que informan sobre la adecuación a las GC del tratamiento de enfermos con ICC en el medio hospitalario4,5, mientras que en atención primaria (AP) son más escasos y la mayoría revelan que hay una utilización inadecuada de los medicamentos recomendados por las diferentes GC6,7. Estudios como el MAHLER8 concluyen que una adecuada adherencia de los médicos a las indicaciones de las guías clínicas está claramente relacionada con una disminución en el número de ingresos hospitalarios por algún episodio cardiovascular (fig. 1).
El presente estudio tiene como objetivo evaluar el grado de adecuación de fármacos recomendados por la guía de práctica clínica de la Sociedad Europea de Cardiología (GC-ESC)9 en el tratamiento de la ICC por los médicos de AP.
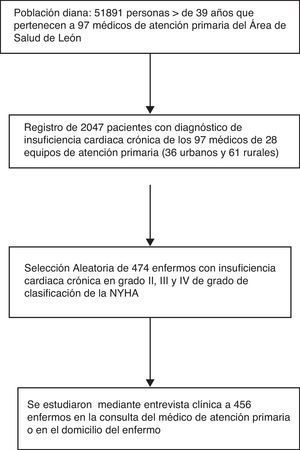
Material y métodosSe trata de un estudio observacional descriptivo de utilización de medicamentos, tipo indicación-prescripción. Los datos proceden del estudio LEONIC10, diseñado para conocer las características epidemiológicas y clínicas de los pacientes con insuficiencia cardíaca en el ámbito de la AP.
La población de estudio es la formada por los pacientes con un diagnóstico documentado de ICC en la historia clínica de AP, mediante un informe de alta hospitalario, o informe de un médico especialista, o bien un diagnóstico realizado por el propio médico de AP, basado en criterios clínicos de Framingham11 y pruebas complementarias como electrocardiograma, radiografía de tórax y ecocardiograma, con signos característicos de ICC; además, deben pertenecer al cupo de un médico de AP de León. Se excluyeron los pacientes en grado I de la clasificación de la New York Heart Association (NYHA) y aquellos cuya insuficiencia cardíaca sea atribuible a una causa reversible.
MuestreoSe ofreció participar en el estudio a todos los médicos (n=289) de los 28 equipos de AP del Área de León. Cada profesional elaboró un registro anónimo con todos los enfermos con diagnóstico de ICC pertenecientes a su cupo, revisando todas las historias clínicas, en papel o informatizadas; para localizar estas últimas se utilizaron rutinas de búsqueda como «insuficiencia cardíaca crónica», «insuficiencia cardíaca congestiva». De este registro se seleccionó una muestra con afijación proporcional a los estratos urbano y rural, mediante muestreo aleatorio sistemático. El tamaño de muestra se calculó para estimar variables dicotómicas con precisión del 4,5% y una confianza del 95%, en proporciones del 50%; resultando un tamaño de 474 enfermos en total.
Los datos fueron recogidos de la historia clínica y en la propia consulta del médico, mediante entrevista al paciente en un cuestionario diseñado ad hoc para el estudio. Las variables medidas fueron sociodemográficas (edad, sexo, rural/urbano), etiología de la ICC, comorbilidad (cualquier otra enfermedad crónica cuyo diagnóstico esté documentado en la historia clínica), factores de riesgo cardiovasculares, fracción de eyección del ventrículo izquierdo (FEVI), medicamentos del área cardiovascular y consumo de recursos sanitarios (ingresos hospitalarios y urgencias hospitalarias). Se utilizó la escala de la NYHA para determinar la severidad de la enfermedad. Se realizó un electrocardiograma a los enfermos seleccionados exceptuando los inmovilizados.
Los grupos farmacológicos estudiados fueron los diuréticos, los inhibidores de la enzima conversora de angiotensina/antagonistas de los receptores de angiotensina II (IECA/ARA-II), los β-bloqueantes (BB), la espironolactona (que no fue clasificada como diurético), digoxina y anticoagulantes orales. La adherencia de cada paciente a las recomendaciones de la guías de tratamiento se definió según el perfil clínico de cada paciente siguiendo el algoritmo de la tabla 1 elaborado a partir de la GC-ESC. Se construye un Índice de Adherencia Global (IAG) para los 6 medicamentos estudiados, definido como el porcentaje de pacientes que toman estos medicamentos según sus características clínicas. Como quiera que los IECA y/o ARA-II, los BB y la espironolactona son calificados como de evidencia A con un grado de recomendación 1 (basados en ensayos clínicos aleatorios, con acuerdo general de que son útiles y beneficiosos), se elaboró, así mismo, un Índice de Adherencia a la Evidencia A1 (IAE1) y se establecieron en ambos índices 3 categorías: adherencia total (100%); adherencia moderada (menor del 100% y mayor del 33,3%) y baja adherencia (menor del 33,3%).
Algoritmo para la indicación de cada fármaco y definición de adherencia según la guía clínica europea de insuficiencia cardíaca
| Fármaco | Condición clínica | Adherencia=Si |
| IECA/ARA-II | NHYHA Clase II, III o IV | Reúne la condición clínica y toma el fármaco |
| Diurético | NYHA III o IV. Si NYHA II y síntomas de edemas y/o disnea | Reúne la condición clínica y toma el fármaco |
| β-bloqueante | NYHA II, III o IV y sin asma | Reúne la condición clínica y toma el fármaco |
| Espironolactona | NYHA III o IV | Reúne la condición clínica y toma el fármaco |
| Digoxina | NYHA II, III o IV y FANYHA II, III o IV y FEVI<40% | Reúne la condición clínica y toma el fármaco |
| Anticoagulantes | NYHA II, III o IV y FA permanente | Reúne la condición clínica y toma el fármaco |
FA: fibrilación auricular; FEVI: fracción de eyección del ventrículo izquierdo; NYHA: New York Heart Association.
Los enfermos fueron citados a la consulta de su médico mediante carta personalizada o teléfono y en caso de ser pacientes inmovilizados fueron visitados en su domicilio por su médico y enfermera.
Análisis estadísticoSe ha llevado a cabo una descripción de cada variable. Mediante un análisis bivariante se analizaron las asociaciones de la adherencia a cada fármaco y las variables de edad, sexo, medio, seguimiento, grado de la NYHA, ingreso en hospital en el último año y antecedentes de isquemia, HTA y fibrilación auricular, utilizando la ji al cuadrado, la t de Student y ANOVA, según la naturaleza de las variables.
Para identificar los factores que determinan la adherencia a la GC-ESC en cada fármaco se realiza un análisis de regresión logística mediante el método de inclusión secuencial. Se consideró la adherencia como dicotómica: 1=toma el fármaco indicado, y 0=no toma alguno de los fármacos indicados. Se incluyeron en el modelo logístico todas las variables que resultaron estadísticamente significativas (p<0,05) en el modelo bivariante. A continuación se ha estudiado si los datos cumplen las condiciones de aplicación del modelo: la normalidad, la linealidad de la variable de estudio con sus variables explicativas y la homocedasticidad. Por último se ha llevado a cabo un análisis de residuos para valorar el ajuste del modelo.
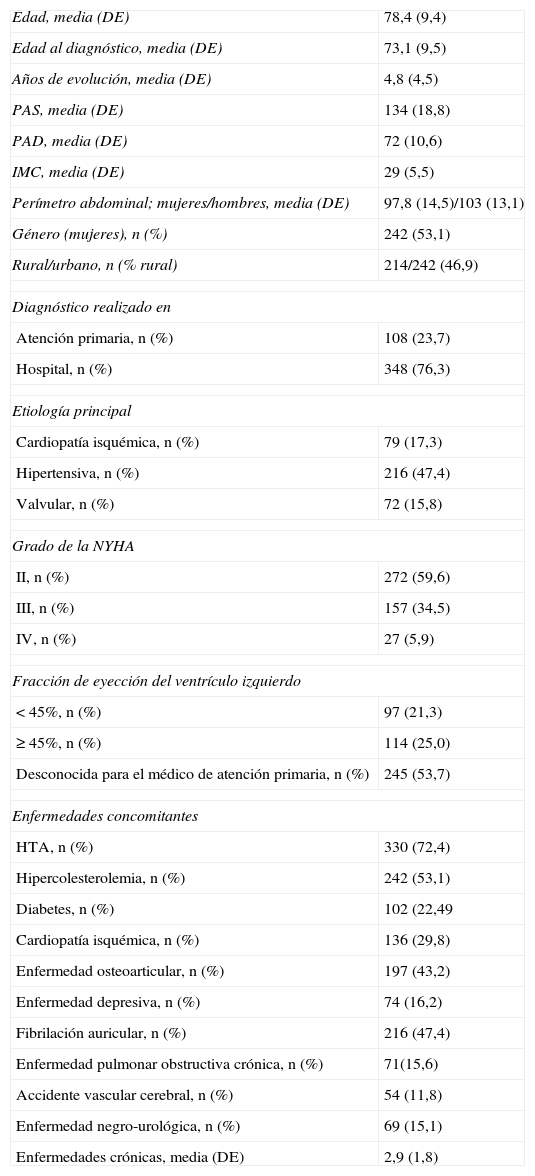
ResultadosParticiparon en el estudio 97 médicos de AP que atienden a una población, mayor de 39 años, de 51.971 personas, de las cuales 2.047 tenían un diagnóstico de ICC. Se consiguió estudiar a 456 pacientes. Las características se describen en la tabla 2. La media de edad fue de 78,4 años y el 53,1% son mujeres. La HTA y la isquemia fueron la causa, aislada o en combinación, de más del 64% de la ICC. El promedio de enfermedades, excluyendo la ICC, es de 2,9 por enfermo. El 40,4% se encuentra en grado III-IV de la NYHA.
Características de los pacientes con insuficiencia cardíaca (n=456)
| Edad, media (DE) | 78,4 (9,4) |
| Edad al diagnóstico, media (DE) | 73,1 (9,5) |
| Años de evolución, media (DE) | 4,8 (4,5) |
| PAS, media (DE) | 134 (18,8) |
| PAD, media (DE) | 72 (10,6) |
| IMC, media (DE) | 29 (5,5) |
| Perímetro abdominal; mujeres/hombres, media (DE) | 97,8 (14,5)/103 (13,1) |
| Género (mujeres), n (%) | 242 (53,1) |
| Rural/urbano, n (% rural) | 214/242 (46,9) |
| Diagnóstico realizado en | |
| Atención primaria, n (%) | 108 (23,7) |
| Hospital, n (%) | 348 (76,3) |
| Etiología principal | |
| Cardiopatía isquémica, n (%) | 79 (17,3) |
| Hipertensiva, n (%) | 216 (47,4) |
| Valvular, n (%) | 72 (15,8) |
| Grado de la NYHA | |
| II, n (%) | 272 (59,6) |
| III, n (%) | 157 (34,5) |
| IV, n (%) | 27 (5,9) |
| Fracción de eyección del ventrículo izquierdo | |
| < 45%, n (%) | 97 (21,3) |
| ≥ 45%, n (%) | 114 (25,0) |
| Desconocida para el médico de atención primaria, n (%) | 245 (53,7) |
| Enfermedades concomitantes | |
| HTA, n (%) | 330 (72,4) |
| Hipercolesterolemia, n (%) | 242 (53,1) |
| Diabetes, n (%) | 102 (22,49 |
| Cardiopatía isquémica, n (%) | 136 (29,8) |
| Enfermedad osteoarticular, n (%) | 197 (43,2) |
| Enfermedad depresiva, n (%) | 74 (16,2) |
| Fibrilación auricular, n (%) | 216 (47,4) |
| Enfermedad pulmonar obstructiva crónica, n (%) | 71(15,6) |
| Accidente vascular cerebral, n (%) | 54 (11,8) |
| Enfermedad negro-urológica, n (%) | 69 (15,1) |
| Enfermedades crónicas, media (DE) | 2,9 (1,8) |
DE: desviación estándar; HTA: hipertensión arterial.
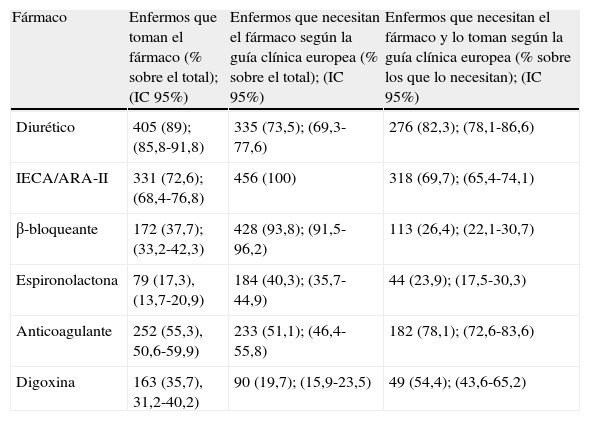
La tabla 3 pone de manifiesto una gran adherencia a la GC-ESC para los diuréticos (82,3%; IC 95%: 78,1-86,6), aceptable para los IECA/ARA-II (69,7%; IC 95%: 65,4-74,1) y anticoagulantes (78,1%; IC 95%: 72,6-83,6) y baja para la digoxina (54,4%; IC 95%: 43,6-65,2); la espironolactona y los BB, con un 23,9 (IC 95%: 17,5-30,3) y un 26,4% (IC 95%: 22,1-30,7), respectivamente, son los medicamentos que exhiben una peor adherencia a las pautas marcadas por la GC-ESC en el tratamiento de la ICC. El tratamiento de doble bloque (IECA/ARA-II y BB) lo toman 135 pacientes (29,6%).
Distribución de los enfermos según los fármacos que toman, los fármacos que necesitan y los fármacos que necesitan y toman
| Fármaco | Enfermos que toman el fármaco (% sobre el total); (IC 95%) | Enfermos que necesitan el fármaco según la guía clínica europea (% sobre el total); (IC 95%) | Enfermos que necesitan el fármaco y lo toman según la guía clínica europea (% sobre los que lo necesitan); (IC 95%) |
| Diurético | 405 (89); (85,8-91,8) | 335 (73,5); (69,3-77,6) | 276 (82,3); (78,1-86,6) |
| IECA/ARA-II | 331 (72,6); (68,4-76,8) | 456 (100) | 318 (69,7); (65,4-74,1) |
| β-bloqueante | 172 (37,7); (33,2-42,3) | 428 (93,8); (91,5-96,2) | 113 (26,4); (22,1-30,7) |
| Espironolactona | 79 (17,3), (13,7-20,9) | 184 (40,3); (35,7-44,9) | 44 (23,9); (17,5-30,3) |
| Anticoagulante | 252 (55,3), 50,6-59,9) | 233 (51,1); (46,4-55,8) | 182 (78,1); (72,6-83,6) |
| Digoxina | 163 (35,7), 31,2-40,2) | 90 (19,7); (15,9-23,5) | 49 (54,4); (43,6-65,2) |
IC 95%: intervalo de confianza del 95%.
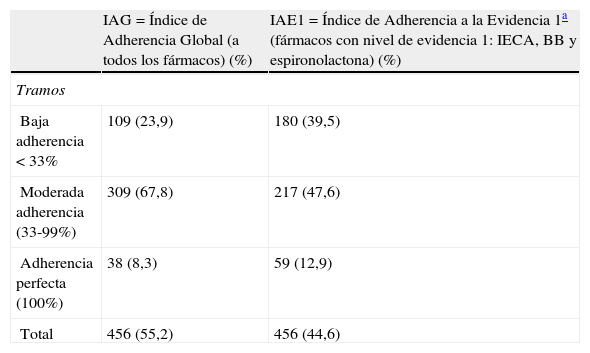
En la tabla 4 se exponen los IAG (a los 6 medicamentos) y el IAE1 (IECA/ARA-II, BB y espironolactona) que son del 55,2 y del 44,6%, respectivamente. La mayoría de los pacientes se sitúan en el intervalo de una adherencia moderada a los fármacos. El 12,9% de los pacientes exhiben una perfecta adherencia a los medicamentos con el mejor grado de evidencia, mientras que el 39, 5% tiene una mala adherencia.
Distribución absoluta y relativa de pacientes con insuficiencia cardiaca crónica según el nivel de adherencia para cada grupo de fármacos
| IAG=Índice de Adherencia Global (a todos los fármacos) (%) | IAE1=Índice de Adherencia a la Evidencia 1a (fármacos con nivel de evidencia 1: IECA, BB y espironolactona) (%) | |
| Tramos | ||
| Baja adherencia < 33% | 109 (23,9) | 180 (39,5) |
| Moderada adherencia (33-99%) | 309 (67,8) | 217 (47,6) |
| Adherencia perfecta (100%) | 38 (8,3) | 59 (12,9) |
| Total | 456 (55,2) | 456 (44,6) |
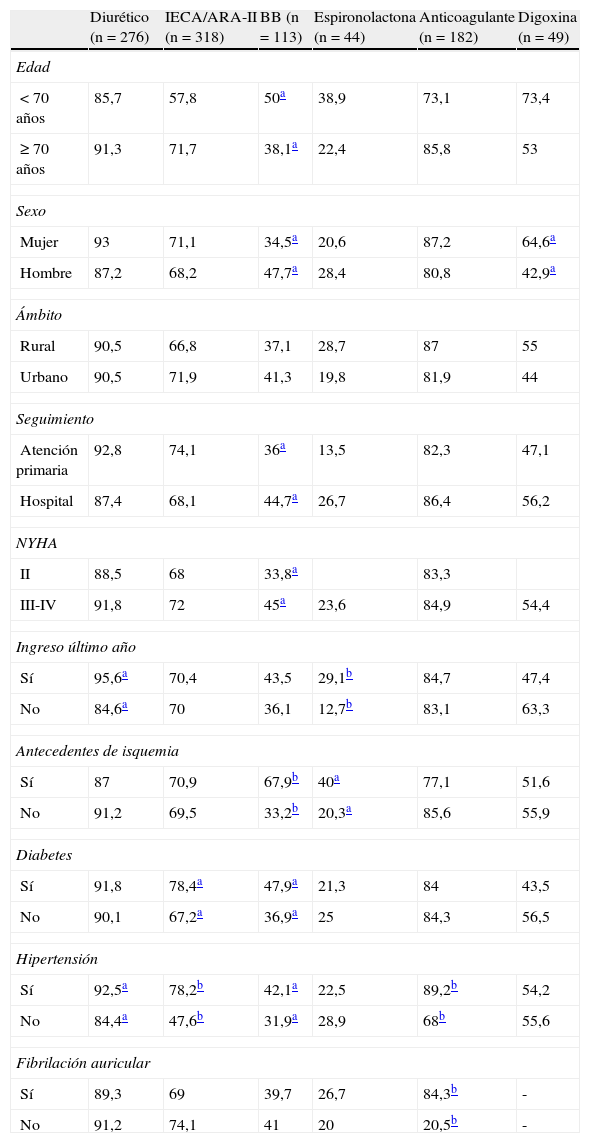
La utilización de cada medicamento, según determinadas características del enfermo, se presenta en la tabla 5. Los hipertensos son tratados en mayor medida que los no hipertensos diuréticos, IECA/ARA-II, BB y anticoagulantes, y llegan a alcanzar la significación estadística. El 78,4% de los diabéticos toman IECA o ARA-II, frente al 67,2% de los no diabéticos (p<0,05). La edad inferior a 70 años, ser varón, tener antecedentes de isquemia cardíaca y presentar diabetes e hipertensión, entre otras características, se asocia a tomar con mayor frecuencia BB. Los que tuvieron un ingreso hospitalario y los que tienen antecedentes de isquemia cardíaca presentan significativamente un mayor consumo de espironolactona.
Proporción de pacientes con insuficiencia cardíaca crónica que reciben los medicamentos esenciales según características sociodemográficas y clínicas del enfermo
| Diurético (n=276) | IECA/ARA-II (n=318) | BB (n=113) | Espironolactona (n=44) | Anticoagulante (n=182) | Digoxina (n=49) | |
| Edad | ||||||
| < 70 años | 85,7 | 57,8 | 50a | 38,9 | 73,1 | 73,4 |
| ≥ 70 años | 91,3 | 71,7 | 38,1a | 22,4 | 85,8 | 53 |
| Sexo | ||||||
| Mujer | 93 | 71,1 | 34,5a | 20,6 | 87,2 | 64,6a |
| Hombre | 87,2 | 68,2 | 47,7a | 28,4 | 80,8 | 42,9a |
| Ámbito | ||||||
| Rural | 90,5 | 66,8 | 37,1 | 28,7 | 87 | 55 |
| Urbano | 90,5 | 71,9 | 41,3 | 19,8 | 81,9 | 44 |
| Seguimiento | ||||||
| Atención primaria | 92,8 | 74,1 | 36a | 13,5 | 82,3 | 47,1 |
| Hospital | 87,4 | 68,1 | 44,7a | 26,7 | 86,4 | 56,2 |
| NYHA | ||||||
| II | 88,5 | 68 | 33,8a | 83,3 | ||
| III-IV | 91,8 | 72 | 45a | 23,6 | 84,9 | 54,4 |
| Ingreso último año | ||||||
| Sí | 95,6a | 70,4 | 43,5 | 29,1b | 84,7 | 47,4 |
| No | 84,6a | 70 | 36,1 | 12,7b | 83,1 | 63,3 |
| Antecedentes de isquemia | ||||||
| Sí | 87 | 70,9 | 67,9b | 40a | 77,1 | 51,6 |
| No | 91,2 | 69,5 | 33,2b | 20,3a | 85,6 | 55,9 |
| Diabetes | ||||||
| Sí | 91,8 | 78,4a | 47,9a | 21,3 | 84 | 43,5 |
| No | 90,1 | 67,2a | 36,9a | 25 | 84,3 | 56,5 |
| Hipertensión | ||||||
| Sí | 92,5a | 78,2b | 42,1a | 22,5 | 89,2b | 54,2 |
| No | 84,4a | 47,6b | 31,9a | 28,9 | 68b | 55,6 |
| Fibrilación auricular | ||||||
| Sí | 89,3 | 69 | 39,7 | 26,7 | 84,3b | - |
| No | 91,2 | 74,1 | 41 | 20 | 20,5b | - |
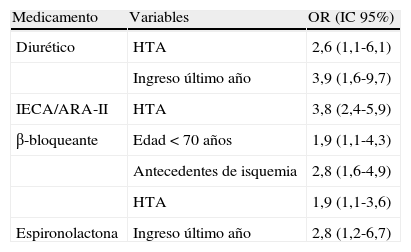
Un modelo multivariante, como presenta la tabla 6, pone de manifiesto que la posibilidad de que un paciente tome un diurético aumenta si está diagnosticado de hipertensión arterial (odds ratio 2,6; IC 95%: 1,1-6,1), así como en enfermos que estuvieron ingresados en el último año (odds ratio 3,9; IC 95%: 1,6-9,7). Las variables relacionadas con la utilización de un BB fueron tener una edad menor de 70 años, presentar antecedentes de isquemia miocárdica y ser hipertenso. El ingreso hospitalario en el último año es la única variable que permanece en el modelo logístico asociado a una mejor adherencia a la espironolactona con un odds ratio de 2,8 (IC 95%: 1,2-6,7). Ninguna variable se asocia con una mejor adherencia a digoxina y anticoagulante.
Variables asociadas, de manera independiente, de cada medicamento a la adherencia a la guía clínica europea tras ajustar por regresión logística
| Medicamento | Variables | OR (IC 95%) |
| Diurético | HTA | 2,6 (1,1-6,1) |
| Ingreso último año | 3,9 (1,6-9,7) | |
| IECA/ARA-II | HTA | 3,8 (2,4-5,9) |
| β-bloqueante | Edad<70 años | 1,9 (1,1-4,3) |
| Antecedentes de isquemia | 2,8 (1,6-4,9) | |
| HTA | 1,9 (1,1-3,6) | |
| Espironolactona | Ingreso último año | 2,8 (1,2-6,7) |
Este estudio revela que la utilización de fármacos en los pacientes con ICC sigue escasamente las recomendaciones de tratamiento de la GC de IC de la ESC. La adherencia global es un poco superior al 50%, se caracteriza por un alto nivel de cumplimiento de la prescripción de diuréticos, aceptable para los IECA/ARA-II, y escasa en BB y espironolactona, resultados estos similares a los reflejados en otras publicaciones europeas4,6. El aceptable cumplimiento en la prescripción de diuréticos e IECA podría explicarse, en parte, por haber sido prescritos originalmente para tratar la hipertensión y/o la cardiopatía isquémica.
El índice de adherencia a los medicamentos con mayor grado de evidencia (IAE1) es del 44,6%, este pobre porcentaje lo determina la baja prescripción de BB y la espironolactona, pues solo uno de cada 4 pacientes que los necesitan, toman estos medicamentos. Quizás el desconocimiento por el médico de AP del valor de la FEVI en más de la mitad de los enfermos incida negativamente en la prescripción de estos medicamentos, la baja utilización de estos 2 fármacos está ampliamente documentada6,12–14, a pesar de su alto nivel de evidencia sobre efectos beneficiosos en la morbilidad y mortalidad. Una excepción es un estudio realizado en Suecia, también en el ámbito de AP15, donde obtienen un porcentaje de prescripción de BB del 67% claramente más alto que la mayoría de las publicaciones; no obstante, solo un 25% son tratados con antagonistas de la aldosterona, resultado similar a otros estudios. Grandes ensayos clínicos demostraron que los BB disminuyen la mortalidad en pacientes con ICC16,17, beneficios que persisten también en pacientes mayores de 65 años18.
La edad mayor de 70 años, el sexo femenino y la enfermedad pulmonar obstructiva crónica (EPOC) son variables que nuestro estudio asocia a la baja prescripción de BB en consonancia con otras publicaciones19,20; mientras que la diabetes se asocia con mayor prescripción de BB, tras el ajuste por regresión logística, solo la edad, la enfermedad coronaria y la HTA contribuyen a explicar la adherencia a los BB. La intolerancia y los efectos adversos son los motivos más frecuentemente aducidos por los profesionales para no prescribir o retirar los BB14; no obstante, la mayoría de los efectos adversos son leves y en pocas ocasiones es necesario retirar este medicamento, por lo que el médico de AP con formación adecuada puede prescribir con seguridad los BB21.
Un poco más de la mitad de nuestros enfermos requieren tratamiento anticoagulante. De estos, más de dos tercios los reciben, siendo el segundo fármaco, tras el diurético, con mejor adherencia a la GC-ESC de tratamiento.
Una proporción sustancial reciben glucósidos cardíacos, medicamento que no tiene ningún efecto en la supervivencia, pero mejora la sintomatología. Estos hallazgos son también concordantes con los estudios europeos4,6.
Los pacientes más jóvenes, los que tienen antecedentes de isquemia cardíaca y los que ingresaron en el hospital en el último año, muestran mejor utilización de IECA/ARA-II, BB y espironolactona. Las características similares de estos enfermos con los incluidos en los grandes ensayos clínicos como el MERIT-HF17 y el SOLVD22 puede ser el factor que más influya en la prescripción por parte de los profesionales; esta circunstancia también fue observada por Lenzen et al.5, que prueban que los pacientes similares a los del estudio SOLVD22 tenían más posibilidades de ser tratados con IECA, con BB los pacientes similares al estudio MERIT-HF17 y con antialdosterona los pacientes análogos a los del RALES23.
Nuestros enfermos son la mayoría de edad avanzada, predomina el sexo femenino, la HTA es la etiología más frecuente, la mayoría de los pacientes tienen una ICC leve-moderada, en torno a un 60%, y están en clase II de la NYHA, con varias enfermedades asociadas a la insuficiencia cardíaca. Este perfil coincide con otros estudios realizados en AP24,25, pero es opuesto al de pacientes de estudios realizados en el ámbito hospitalario14,26, contexto que contribuye a explicar la escasa adherencia a las recomendaciones propuestas en la GC-ESC. Podemos admitir que hay falta de evidencia científica a la hora de tomar decisiones, por el médico de AP, sobre el tratamiento farmacológico en los pacientes con ICC que presentan grandes diferencias con los de los ensayos clínicos en los que se basan las recomendaciones.
Deben señalarse varias limitaciones en el presente estudio. En primer lugar los médicos participantes no fueron seleccionados de forma aleatoria, lo que puede inducir a un sesgo de selección. Sin embargo, la gran participación de profesionales en todas las zonas de salud hace poco posible cometer este sesgo. Solo se midió la adherencia al medicamento si su situación clínica así lo aconsejaba, pero no se estudió la utilización de medicamentos cuando la situación clínica no lo aconsejaba o incluso lo desaconsejaba. El no evaluar la dosis de cada medicamento que recomienda la GC es otra limitación que no debemos pasar por alto.La principal fuerza de este estudio es evaluar la utilización de los medicamentos en enfermos en su entorno habitual, es decir, fuera del hospital y en situación de estabilidad clínica que, junto a la heterogeneidad de los enfermos estudiados, aporta mayor validez externa, lo que permite la generalización de los resultados.Este estudio, realizado en AP, pone claramente de manifiesto una infrautilización de los medicamentos recomendados por la GC-ESC sobre los cuales existe certeza de que mejoran la sintomatología del enfermo y disminuyen la mortalidad en los pacientes con ICC.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.