El manejo de los pacientes anticoagulados que deben enfrentarse a una cirugía abdominal con riesgo hemorrágico alto o moderado ha cambiado en los últimos años. La administración ambulatoria de las heparinas de bajo peso molecular (HBPM) unido a la facilidad de su manejo y a la seguridad del mismo ha facilitado la proliferación de su uso en protocolos de terapia puente tras interrumpir los anticoagulantes orales debido a un procedimiento invasivo1–5. Sin embargo, aun siguiendo los estándares aconsejados por los expertos, existen episodios de sangrado grave tardíos que pueden poner en peligro la vida de los pacientes6. El manejo de las HBPM en los pacientes de edad avanzada tras cirugía abdominal supone un reto. En esta población se debe tener en cuenta que el efecto de estas heparinas se ve incrementado al tener menos masa muscular7,8, padecer cierto grado de insuficiencia renal con valores límite de creatinina en orina8 y otros factores como terapia con antiagregantes, hepatopatía9, etc.
Desde el punto de vista quirúrgico, siempre nos enfrentamos al mismo dilema. Los cardiólogos o médicos responsables apuestan por protocolos agresivos para evitar episodios de tromboembolismo en los ancianos anticoagulados y los cirujanos tratamos de sortear el temible sangrado. De nada sirve una hemostasia cuidadosa durante la intervención si posteriormente el paciente sangra al reintroducir las dosis anticoagulantes de HBPM. Además, la monitorización de la actividad del factor anti-Xa tiene unos resultados controvertidos en la terapia puente10.
A continuación presentamos 2 casos de pacientes con edad avanzada que tuvieron sangrados graves durante la terapia puente poscirugía abdominal.
Caso 1Varón de 82 años con hipertensión arterial (HTA) y peso de 80kg, que había tenido varios episodios de colecistitis aguda y presentó un episodio de fibrilación auricular (FA) con insuficiencia cardiaca el día previo a una colecistectomía programada. La intervención fue suspendida y se comenzó con bemiparina 7.500UI/día durante 2 días para reducir a 3.500UI/día durante los 3 días antes de la colecistectomía abierta. En la operación se objetivó un sangrado leve en el lecho hepático que fue controlado. Posteriormente se introdujo la HBPM a dosis profiláctica (3.500UI/día) sin observar anemización clínica o analítica. En el 8.° día posquirúrgico se reinició la dosis terapéutica de HBPM (7.500UI/día) previo al alta y el paciente tuvo una hemorragia masiva durante la noche que causó su fallecimiento.
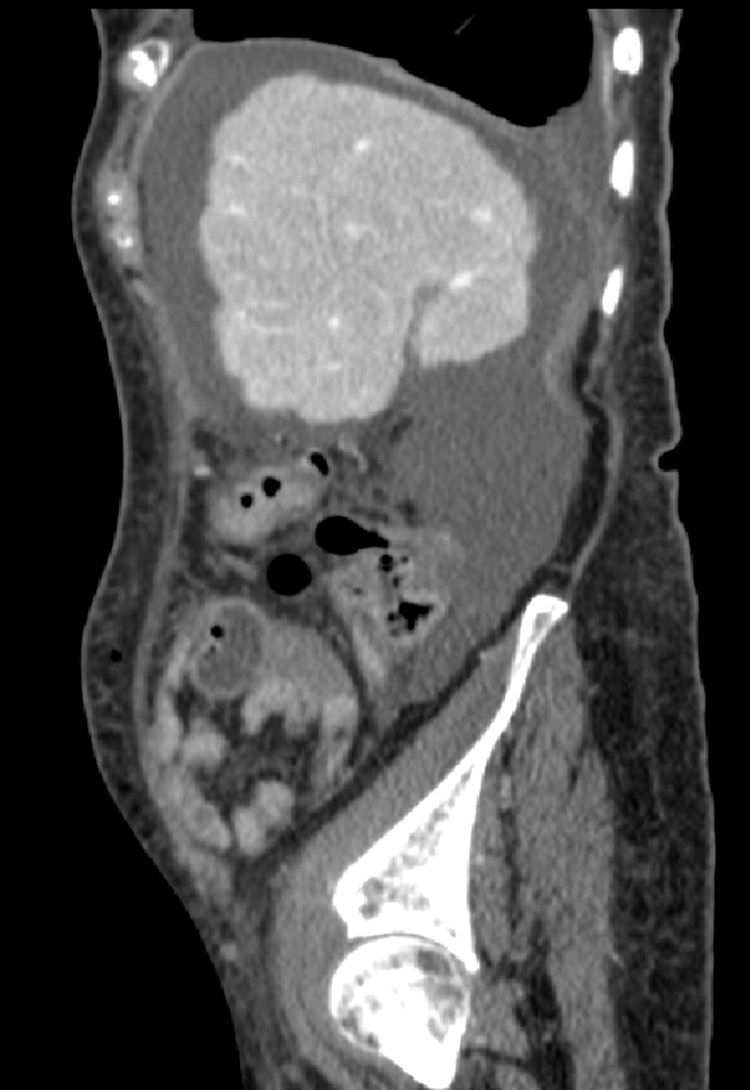
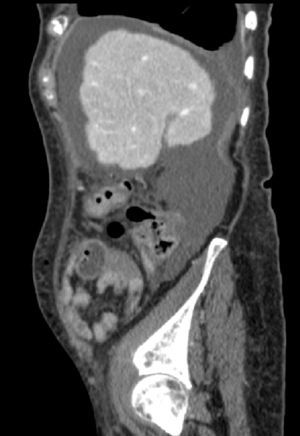
Caso 2Mujer de 78 años con mastectomía, prótesis mitral mecánica, hipotiroidismo, hepatopatía no filiada, insuficiencia tricuspídea, FA crónica en tratamiento con digoxina y acenocumarol, que precisó un resección anterior baja tras diagnosticarse un adenocarcinoma en la unión rectosigmoidea. En la analítica preoperatoria destacaba una creatinina de 1mg/dl. Las transaminasas eran normales y la bilirrubina de 1,2mg/dl. En el hemograma se observaba anemia microcítica con hemoglobina: 10,2g/dl. La paciente fue intervenida con los parámetros de hemostasia correctos y no presentó sangrado intraoperatorio. Durante la operación se observó una cirrosis avanzada sin ascitis ni circulación colateral significativa en el territorio esplácnico. El catéter epidural y el drenaje fueron retirados antes de las 48h poscirugía y se reiniciaron dosis terapéuticas de enoxaparina al 4.° día de la intervención (1mg/kg peso/12h). La paciente fue dada de alta al 6.° día postoperatorio tras una recuperación extraordinaria con reanudación del tránsito intestinal y buena tolerancia a la dieta blanda. Al día siguiente, acudió a urgencias del hospital por la noche tras presentar dolor abdominal agudo. Se realizó un TC abdominal, observando un gran hematoma (fig. 1) y la paciente fue intervenida de madrugada, evacuando 2.000cc de sangre. Posteriormente, la enferma presentó buena evolución y fue tratada satisfactoriamente con HBPM a bajas dosis (<1mg/kg peso/día) hasta reanudar de nuevo la anticoagulación oral.
En ambos casos estaba indicada la anticoagulación por el elevado riesgo tromboembólico, que fue sustituida por una terapia puente temporal durante el periodo perioperatorio.
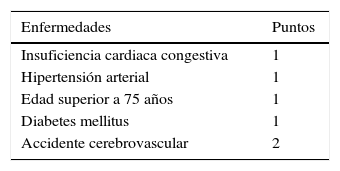
En el caso 1 (FA de reciente instauración con episodio de insuficiencia cardiaca, HTA, edad >75 años) la puntuación del CHADS2 (tabla 1) sería de 3 sobre 6 y, por lo tanto, estaría indicada la anticoagulación1. El caso 2, el alto riesgo tromboembólico resulta todavía más evidente al ser una paciente con una válvula mitral metálica y FA crónica.
La evaluación del riesgo hemorrágico es más complicada en estos pacientes. Teniendo en cuenta el tipo de intervención, el paciente 1 tendría un riesgo de sangrado moderado, pero por desgracia, las hemorragias en los lecho de colecistectomía son a veces importantes. Al fin y al cabo, la superficie hepática queda denudada y el hígado está muy bien vascularizado.
El caso 2, muchos autores lo considerarían de alto riesgo hemorrágico, al actuar sobre el recto en la pelvis, pero hoy en día se minimiza mucho el sangrado intraoperatorio y es raro que exceda de los 500ml, por lo tanto se podría considerar moderado el riesgo de sangrado.
En las operaciones abdominales de ancianos anticoagulados se ha de prestar mucha atención no solo al sangrado intraoperatorio sino al esquema de reinicio de la anticoagulación en pacientes de elevado riesgo tromboembólico. En nuestra experiencia y en la de los hematólogos de nuestro centro, los episodios de sangrado grave posquirúrgico son mucho más frecuentes que los de tromboembolismo en los pacientes anticoagulados de edad avanzada a pesar de seguir las guías de consenso al respecto. El seguimiento individualizado, junto con la utilización de dosis subterapéuticas de HBPM durante más tiempo en el periodo puente hasta reanudar la anticoagulación oral pueden ayudar a disminuir esta grave complicación.