INTRODUCCIÓN
Presentamos el caso de un niño de 13 años de edad que acude a Urgencias por dificultad para respirar y en el que se sospecha presencia de gas en el interior del tórax al palparse enfisema subcutáneo. El estudio radiológico evidenció la presencia de neumomediastino espontáneo (NE). Se decidió ingreso hospitalario por el grado de severidad y la mala respuesta inicial de la crisis y tras 72 horas de tratamiento convencional pasó a estar asintomático.
EXPOSICIÓN DEL CASO
El paciente era un varón de 13 años y seis meses de edad, con antecedentes familiares de hermano de 8 años con asma y personales de bronquiolitis al año de edad, dermatitis atópica hasta los 3 años, rinitis por alergia a los ácaros, episodios de asma aislados que ceden ambulatoriamente con sabutamol inhalado y un ingreso por vómitos inespecíficos a los seis años. Acude al Servicio de Urgencias de un hospital por cuadro de tos, odinofagia, vómitos y dificultad respiratoria progresiva de 24 horas de evolución, que no cede con tratamiento con broncodilatadores de corta duración pautados en su centro de salud.
A su llegada al área de Urgencias estaba hemodinámicamente estable con una tensión arterial de 110/60 mmHg, afebril (36,8 oC), taquicárdico (125 latidos por minuto), taquipneico (40 respiraciones por minuto), presentaba una saturación de oxígeno al 91% y unos parámetros pondoestaturales de 33 kg de peso y 147 cm de altura.
La exploración física muestra un estado general subóptimo, cianosis perilabial leve, crepitación subcutánea cervical, tiraje costal, marcada hipoventilación y sibilancias bilaterales con 4-5 puntos para la puntuación de Wood-Downes.
Se realizan pruebas complementarias. La analítica de rutina revela hematimetría y bioquímica normal salvo un 10,7% de eosinófilos sobre unos leucocitos totales de 7,7 x 1.000/mm3 y una glucosa de 205 mg/dl.
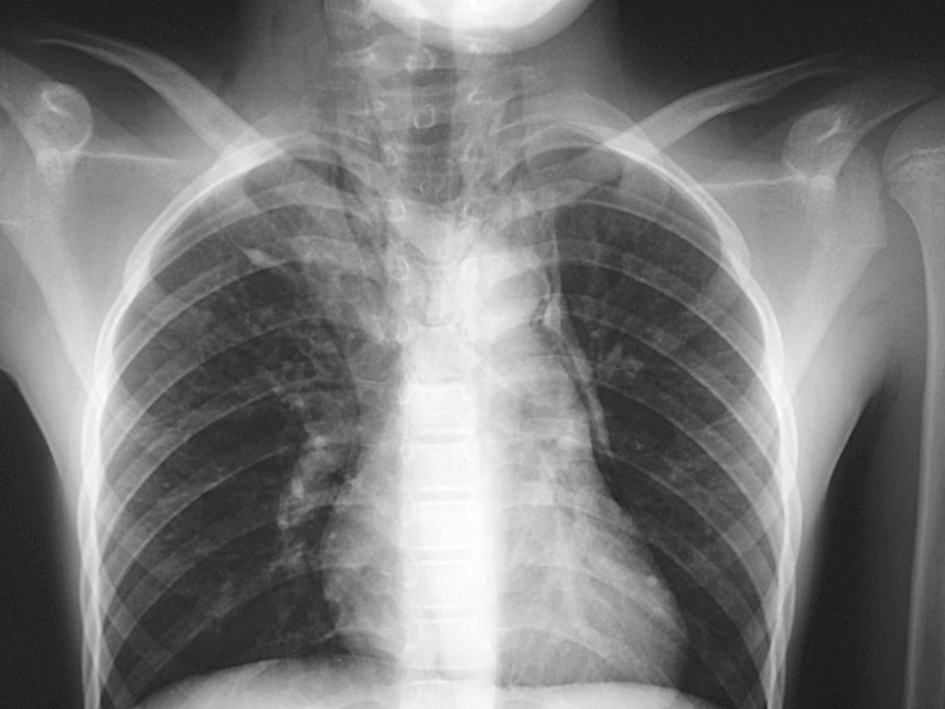
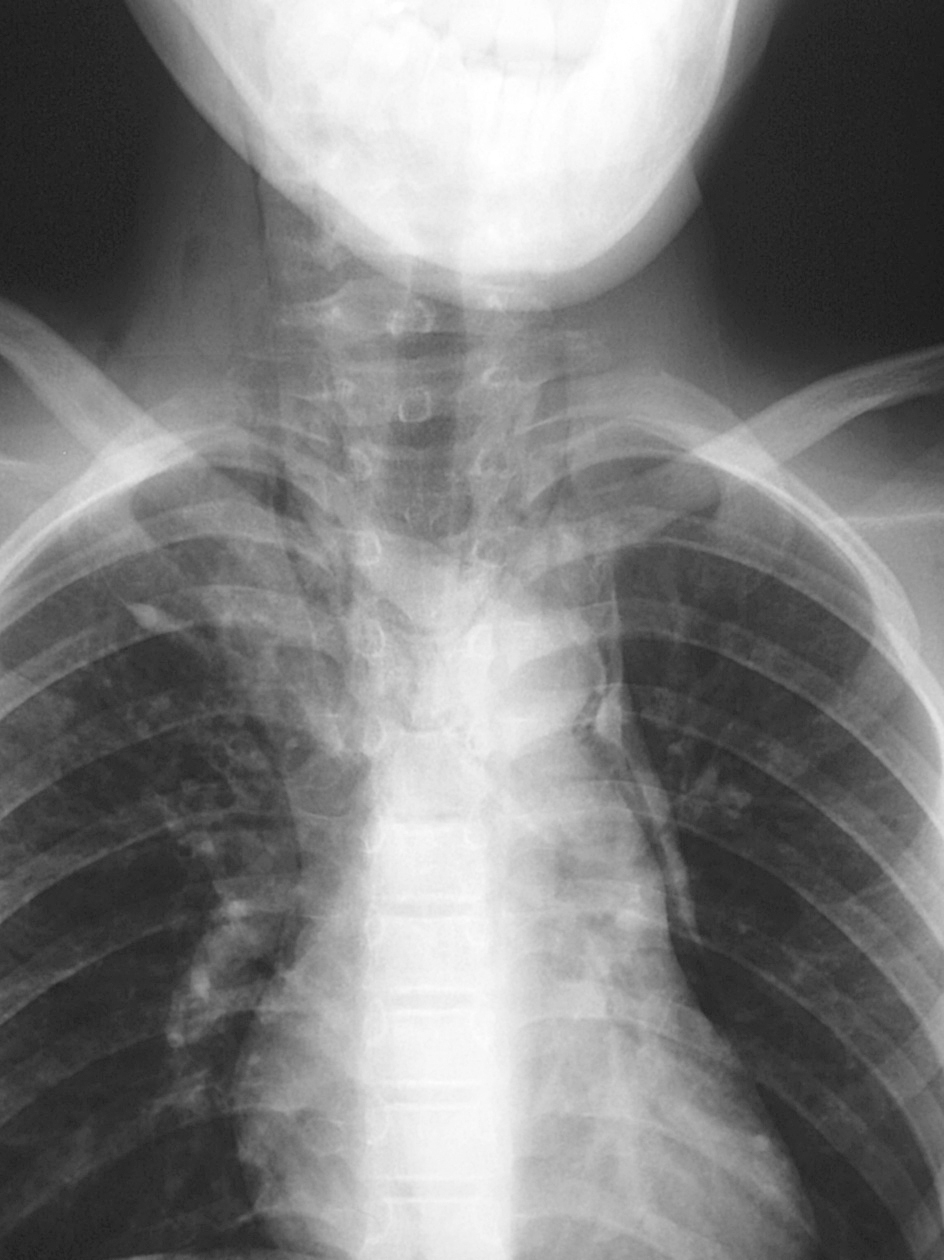
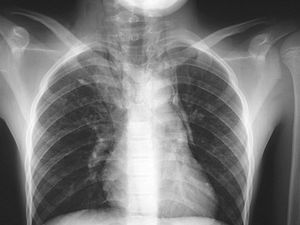
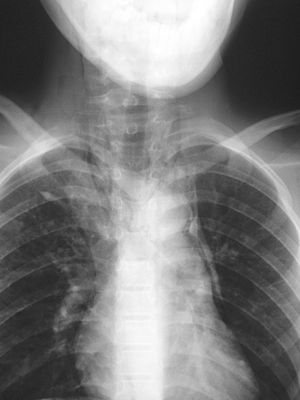
El examen radiológico inicial con radiografía posteroanterior de tórax descartó condensación neumónica y evidenció neumomediastino y enfisema subcutáneo, por lo que se dispuso el ingreso (figs. 1 y 2).
Figura 1. Signo del diagrama continuo.
Figura 2. Signo de la V de Naclerio.
Aunque en un principio no hubo buena respuesta al tratamiento, posteriormente la evolución fue satisfactoria gracias a tratamiento broncodilatador inhalado, a dosis frecuentes por cámara y corticoides endovenosos. Tras una mejoría progresiva y rápida se decide el alta a los tres días. En visitas posteriores se encuentra asintomático.
DISCUSIÓN
El neumomediastino, también denominado síndrome de Hamman o enfisema mediastínico, es la presencia de una colección de aire en el mediastino. Esta entidad se describió por primera vez por Hamman en 19391.
Es una enfermedad poco común, que afecta a varones jóvenes2,3, altos y sin enfermedades4. Su incidencia es baja, ya que se presenta entre 1/12.000 y 1/30.000 de los ingresos hospitalarios5. Si hablamos de niños, el neumomediastino pediátrico no traumático es poco frecuente, salvo en el periodo neonatal en el que sucede aproximadamente en el 2,5 x mil de los nacidos vivos6. En la infancia también predomina en varones, y es más frecuente entre menores de tres años y en edad prepuberal7.
La mayoría de las veces se produce tras la ruptura de alveolos pulmonares periféricos como resultado de un incremento de la presión intraalveolar8 y esto permite el paso de aire a través del intersticio pulmonar, de forma que las vainas perivasculares del hilio pulmonar y los planos de tejido conectivo del mediastino se diseccionan9. Este gas llega al tejido subcutáneo del cuello a través de las capas contiguas a la fascia cervical profunda10.
El neumomediastino puede ser primario o secundario (NS) a mecanismos traumáticos torácicos, procedimientos diagnósticos (broncoscopia, neumoencefalografía) o terapéuticos11 (ventilación mecánica, traqueostomía, tiroidectomía, adenoidectomía, extracción dentaria, manipulación del tracto digestivo, cirugía del árbol traqueobronquial, radioterapia, quimioterapia, etc.).
El NE puede ser idiopático, sin aparente causa desencadenante4, o relacionarse con un aumento de presión intraalveolar, como en accesos de tos, crisis de asma, vómitos, barotrauma por maniobras de Valsalva (espiración contra resistencia) o maniobras de Müller (inspiración contra resistencia), el consumo de tóxicos inhalados o fumados, maniobras de Politzer, cetoacidosis, trabajo de parto, terapia inhalatoria o la disminución de la presión intersticial pulmonar, como al realizar ejercicio físico o al disminuir la presión atmosférica.
En ocasiones está relacionado con crisis de asma. La relación entre neumomediastino y asma es notoria12. El neumomediastino por complicación de una crisis asmática es poco frecuente en adultos, al contrario que en los niños13, en los cuales puede llegar a desencadenarse hasta en un 5,4% de las crisis de asma14. Suele producirse en la primera crisis importante y se resuelve tras ser tratado el desequilibrio asmático13.
Las manifestaciones clínicas son muy variadas, pero los síntomas clásicos son dolor torácico retroesternal y disnea15, siendo el primero el más frecuente, y se dan hasta en el 83% de los casos16. Son también habituales la disfagia y la disnea2,5,8.
Menos comunes son la odinofagia, el dolor cervical, el dolor de espalda, la disfonía, el dolor abdominal y la debilidad3.
Al realizar la exploración física podemos encontrar diferentes hallazgos. El más frecuente y mejor para llegar al diagnóstico es el enfisema subcutáneo5, que se caracteriza por crepitación a la palpación cutánea, de manera que el explorador experimenta una sensación similar a la de pisar nieve. El más característico, aunque no patognomónico17, es el signo de Hamman, que se distingue por un peculiar chasquido pericárdico sincrónico con el ciclo cardiaco y variable con los ciclos respiratorios, que se ausculta mejor en postura de decúbito lateral izquierda18, desaparece en posición de sedestación, se oye mejor durante la espiración y suele desaparecer a las 24 horas19. La presencia de pulso paradójico también ha sido descrita en relación con esta entidad20.
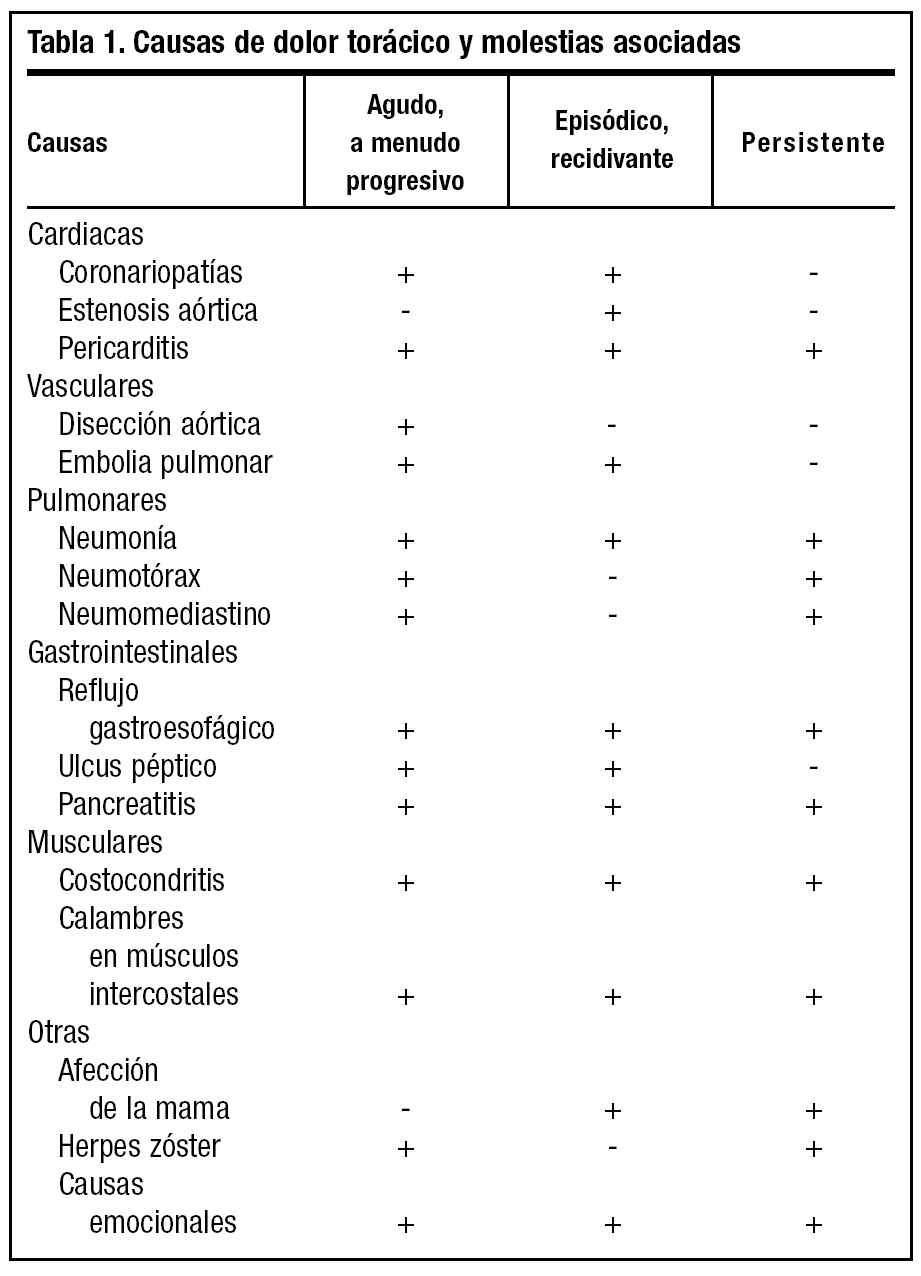
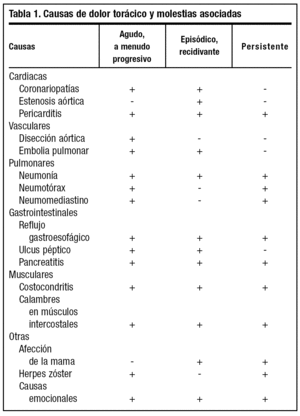
Dado que los síntomas más frecuentes son dolor torácico y disnea, es con entidades nosológicas que producen estos síntomas con las que debemos realizar el diagnóstico diferencial (tabla 1).
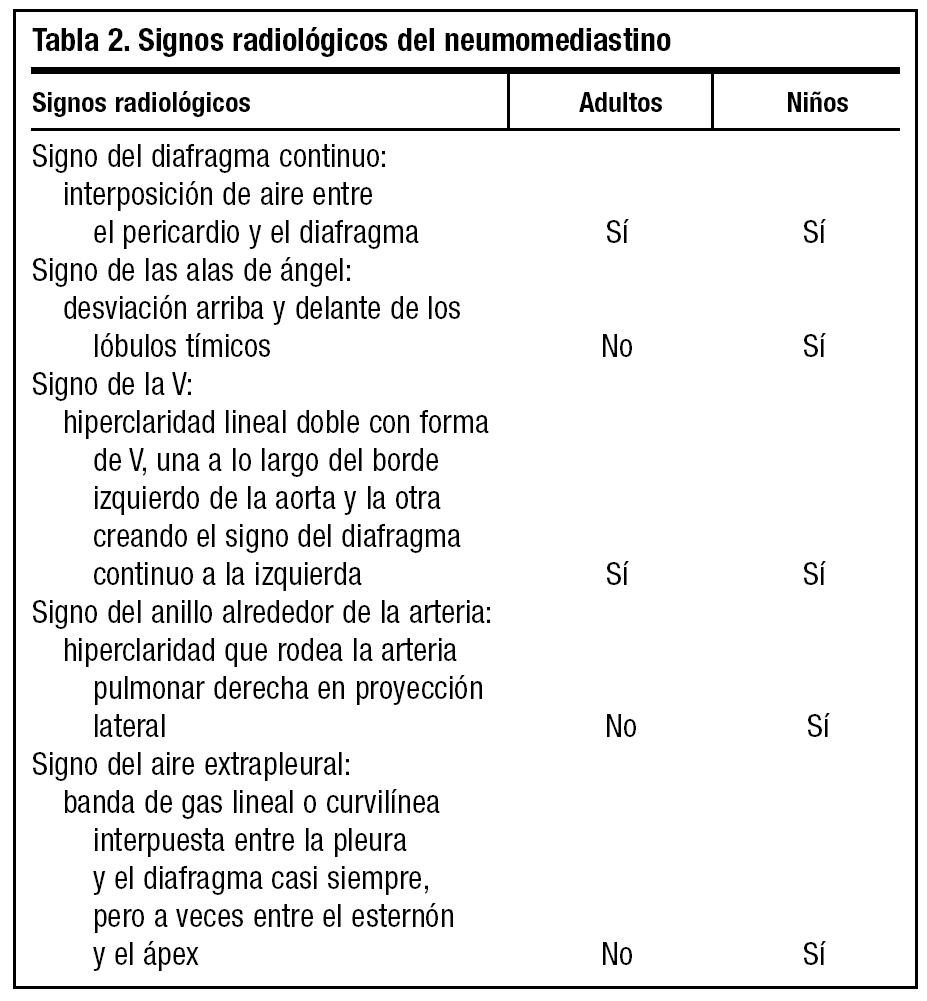
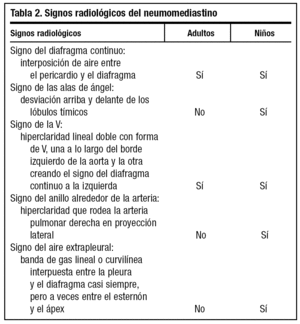
El diagnóstico de certeza es radiológico, mediante radiografía de tórax, y se evidencia la presencia de aire en el mediastino en forma de una imagen radiolucente alrededor del borde cardiaco que representa aire entre el corazón y la pleura mediastínica8. Los signos radiológicos más característicos son el signo de diafragma continuo (gas subesternal entre el pericardio y el diafragma), el signo de la V de Naclerio (acumulación de gas bajo el corazón entre la aorta descendente y el hemidiafragma izquierdo) y el signo de la vela en niños (aire alrededor del timo) (tabla 2). Hay que tener en cuenta que cuando sólo se emplea la proyección de tórax posteroanterior el diagnóstico es erróneo hasta en el 50% de las ocasiones, y por tanto se debe solicitar la proyección lateral3. También debemos tener presente que muchas veces aunque la radiografía inicial sea normal, a las 24 horas se demuestra neumomediastino no visible previamente10.
La tomografía computarizada ayuda al diagnóstico en caso de duda4 y nos puede orientar sobre la causa desencadenante en NS.
Usualmente las pruebas analíticas de Urgencias, incluido el hemograma, la bioquímica básica y la gasometría arterial, así como el electrocardiograma de superficie, son normales. Por tanto, en caso de NE sólo la radiografía estaría indicada inicialmente, pudiéndose realizar el resto de pruebas complementarias si se sospecha NS.
El curso suele ser benigno y autolimitado y, aunque son raras, las complicaciones posibles son neumopericardio, neumotórax y deterioro hemodinámico.
El tratamiento es sintomático y encaminado a controlar las causas desencadenantes.
En conclusión, nuestro paciente tuvo un NE que pudo producirse por la crisis de asma (además era el primer episodio importante del paciente) y no se pudo descartar que los vómitos producidos la noche anterior al ingreso interviniesen en la instauración del cuadro. La palpación del enfisema subcutáneo dio la clave que condujo al diagnóstico de neumomediastino, que previamente no se había sospechado. No se realizó tratamiento específico del NE y sí del factor desencadente, entendiéndose la exacerbación asmática como tal, ya que los vómitos fueron autolimitados y no acontecieron durante el ingreso.
El interés del caso radica en que cuando aparece un paciente pediátrico con crisis asmática, siempre debemos buscar signos indirectos de neumomediastino, ya que aunque se trate de una entidad con muy buen pronóstico, hay un pequeño porcentaje que puede producir complicaciones, siendo éstas muy graves.
Correspondencia: M.A. Tazón Varela.
Campoo, 4, 1º B.
39300 Torrelavega. Cantabria. España.
Correo electrónico: tazovare@yahoo.es
Recibido el 14-03-07; aceptado para su publicación el 16-10-07.