La inercia clínica en el cribado y tratamiento de los pacientes de alto o muy alto riesgo cardiovascular comporta la no consecución de los objetivos en cLDL en esta población. El objetivo del estudio DIANA fue conocer la opinión de los médicos sobre el cribado de dislipidemia, la práctica habitual y las diferencias existentes entre médicos de atención primaria (AP) y otras especialidades.
Material y métodosEl cuestionario, mediante el método Delphi modificado, incluyó 4 bloques alrededor del paciente dislipidémico con alteración del metabolismo de la glucosa.
ResultadosDe los 497 expertos participantes, el 58% eran médicos de AP. Se consensuó, aunque en menor medida en los médicos de AP, la necesidad de realizar el cribado de dislipidemia en pacientes con diabetes, cardiopatía isquémica o hipertensión arterial. Mayores diferencias significativas se encontraron en situaciones como la prediabetes o la existencia de antecedentes familiares de enfermedad cardiovascular precoz (86,2% y 88,6% en médicos de AP frente 96,1% y 97,6% en otras especialidades, respectivamente). No existió acuerdo en la necesidad de cribado ante la presencia de xantomas, xantelasmas o arco corneal en menores de 45 años, existiendo diferencias estadísticamente significativas en el último de ellos.
ConclusionesEl cribado de la dislipidemia se realiza principalmente en pacientes con enfermedad cardiovascular o algún factor mayor de riesgo cardiovascular, y se infravaloran los estigmas cutáneos de hipercolesterolemia familiar. Es preciso insistir en la necesidad de un cribado y tratamiento correctos de dislipidemia en aquellos sujetos de alto riesgo cardiovascular.
The clinical inertia in the screening and treatment of patients at high or very high cardiovascular risk leads to the failure to achieve LDLc targets in this population. The aim of the DIANA study was to determine the opinion of doctors about the screening for dyslipidaemia, the usual practice, and the differences between Primary Care physicians and other specialties.
Material and methodsA questionnaire, using the modified Delphi method, included four blocks on dyslipidemic patients with impaired glucose metabolism.
ResultsOf the 497 participating experts, 58% were Primary Care physicians. There was agreement on the need for dyslipidemia screening in patients with diabetes, ischaemic heart disease or hypertension, although to a lesser extent among Primary Care physicians. Greater significant differences were found in situations such as pre-diabetes or family history of premature cardiovascular disease (86.2% and 88.6% in Primary Care physicians versus 96.1% and 97.6% in other specialties, respectively). There was no agreement on the need for screening in the presence of xanthomas, xanthelasmas or corneal arcus in people under the age of 45 years, with statistically significant differences in the latter.
ConclusionsDyslipidaemia screening is mainly performed on patients with cardiovascular disease or any major cardiovascular risk factor, and cutaneous lesions of familial hypercholesterolaemia are underestimated. The need for accurate screening and treatment of dyslipidemia in subjects at high cardiovascular risk must be stressed
La enfermedad cardiovascular es un problema de salud pública en los países industrializados y una amenaza para aquellos en desarrollo, por lo que es preciso implementar medidas preventivas que minimicen el problema, iniciándolas precozmente en la infancia y manteniéndolas durante toda la vida1. A lo largo de las últimas décadas, los avances en la prevención de la enfermedad cardiovascular, junto al rápido y más adecuado abordaje de los episodios cardiovasculares, han conducido a una disminución de la mortalidad cardiovascular en los países europeos desarrollados, incluida España. A pesar de ello, la mortalidad de origen cardiovascular sigue siendo la primera causa de muerte en estos países2, alcanzando a 252,1 fallecidos por cada 100.000 habitantes en España durante el año 20133. Sin embargo, durante el 2012 hemos asistido a un ligero incremento en la mortalidad cardiovascular en España, lo que obliga a seguir incidiendo tanto en la prevención a nivel general, como en la detección precoz de los sujetos en situación de riesgo para poder tomar las medidas más adecuadas. De esta manera, disminuiremos la aparición de nuevos eventos y reduciremos la mortalidad cardiovascular. Todo ello conducirá al logro de las previsiones de futuro sobre el estancamiento de la mortalidad cardiovascular, fundamentalmente por su disminución en los sujetos de edad avanzada4.
Puesto que la enfermedad aterotrombótica está en el origen de la morbimortalidad cardiovascular y que esta tiene un carácter multifactorial, será preciso detectar, controlar y tratar adecuadamente todos aquellos factores de riesgo modificables que estén presentes en el paciente. La hipercolesterolemia ha mostrado su clara relación con la enfermedad aterotrombótica, siendo tanto o más importante el hecho de que su control intensivo se asocia, en aquellos pacientes de alto riesgo cardiovascular, con una reducción en la morbimortalidad cardiovascular, especialmente coronaria5. En la práctica clínica, asistimos a un importante grado de inercia clínica en el cribado y tratamiento de la hipercolesterolemia en los pacientes de alto o muy alto riesgo cardiovascular6, lo que conduce a un deficiente control lipídico en esta población7,8, representada fundamentalmente por los pacientes que han presentado un síndrome coronario agudo o aquellos diagnosticados de diabetes mellitus tipo 2 y, por consiguiente, logrando un menor beneficio en la reducción del riesgo cardiovascular en estos pacientes.
El objetivo del presente trabajo es conocer, a través del método Delphi, la opinión que tienen los médicos, con amplia experiencia en el abordaje de las dislipidemias, sobre el cribado de la dislipidemia en los pacientes de alto riesgo cardiovascular, y las diferencias que pudieran existir entre la opinión de los médicos de atención primaria (AP) y el resto de médicos de otras especialidades (internistas, endocrinólogos, cardiólogos y nefrólogos).
Material y métodosDiseño del estudioSe utilizó el método Delphi modificado9 para conseguir el mayor consenso posible de un amplio panel de médicos expertos en el manejo de la dislipidemia y, en particular, en el paciente con alteración del metabolismo de la glucosa, sin olvidar aquellos con cardiopatía isquémica o hipertensión arterial (HTA). Se trata de una técnica estructurada de consenso profesional a distancia, variante del procedimiento original desarrollado por Dalkey et al.10,11 que mantiene sus principales ventajas (interacción controlada entre los miembros del panel, oportunidad de reflexionar y de reconsiderar la opinión propia y validación estadística del consenso logrado) frente a otras alternativas técnicas, y resolviendo algunos de sus principales inconvenientes (sesgos de opinión)12.
Su ejecución requirió 2 rondas sucesivas de una encuesta estructurada cumplimentada a través de una plataforma online. Los médicos expertos pudieron contrastar confidencialmente sus opiniones personales con la opinión agregada del panel en el momento de responder a la segunda ronda y reconsiderar, si lo estimaban pertinente, sus criterios iniciales en las cuestiones que no habían sido objeto de consenso.
El estudio se efectuó en 4 fases: a) constitución de un comité científico, responsable de la propuesta del panel de expertos y formulación de los ítems de la encuesta; b) constitución de un panel experto de profesionales de 5 especialidades médicas (medicina familiar y comunitaria, cardiología, endocrinología, medicina interna y nefrología), con especial interés y experiencia en el campo de las dislipidemias y de las alteraciones del metabolismo de la glucosa, con la tarea exclusiva de cumplimentar la encuesta; c) encuesta online en 2 rondas, y d) recopilación, análisis de resultados y discusión de las conclusiones en sesión presencial del comité científico.
Elaboración de cuestionarioLos autores firmantes del presente estudio constituyeron el comité científico del proyecto por su trayectoria y experiencia profesional en este campo. Junto con la colaboración de un asesor metodológico externo, elaboraron los contenidos del cuestionario Delphi. Para ello se llevó a cabo una búsqueda bibliográfica priorizando la identificación de revisiones sistemáticas/metaanálisis y otro tipo de síntesis crítica de literatura científica a través de la consulta de bases de datos bibliográficas habituales13 (MEDLINE, EMBASE y el Índice Médico Español), así como una revisión manual de las referencias bibliográficas obtenidas para localizar otras que pudieran ser de interés a partir de palabras clave como dislipidemia, diabetogenicidad o alteración del metabolismo de la glucosa.
Cada ítem de la encuesta sometido a la valoración del panel se redactó teniendo en cuenta que fuera una aseveración, afirmativa o negativa, a modo de criterio profesional o recomendación clínica, que respondiera a aspectos de interés o controversia en el manejo clínico de los pacientes con dislipidemia y alteración del metabolismo de la glucosa. La versión final del cuestionario incluyó 4 bloques de preguntas:
- 1.
Algoritmo de manejo actual de la dislipidemia y en particular en el paciente con alteración del metabolismo de la glucosa: detección, abordaje terapéutico, control y seguimiento (58 ítems).
- 2.
Opinión sobre la importancia relativa de los factores que se tienen en cuenta a la hora de prescribir y realizar el seguimiento del tratamiento con estatinas (39 ítems).
- 3.
Opinión sobre el perfil de las estatinas en el tratamiento de la dislipidemia en el paciente con alteración del metabolismo de la glucosa (16 ítems).
- 4.
Recomendaciones para la selección del tratamiento de elección del hipolipidemiante en el paciente con alteración del metabolismo de la glucosa (24 ítems).
Se propuso un solo tipo de escala valorativa para todas las cuestiones, ordinal de tipo Likert de 9 puntos (1: nada de acuerdo/nunca/nada importante/nada necesario/nada apropiada; 9: totalmente de acuerdo/siempre/muy importante/totalmente necesario/totalmente apropiada), según el formato desarrollado en UCLA-Rand Corporation para el método de evaluación del uso apropiado de tecnología sanitaria14. Las categorías de respuesta se describieron mediante calificadores lingüísticos en 3 regiones (1-3: en desacuerdo, nunca/casi nunca, sin importancia, sin necesidad, nada/poco apropiada; 4-6: neutro; 7-9: de acuerdo, casi siempre/siempre, con importancia, con necesidad, muy/totalmente apropiada) (fig. 1).
Todas las preguntas debieron ser respondidas, obteniendo así la opinión de todos los panelistas participantes en ambas rondas a todas las cuestiones planteadas. No obstante, en la segunda ronda, solo se consultaron aquellos ítems en los que no se obtuvo consenso en la ronda precedente, es decir, aquellas preguntas que no obtuvieron al menos un 80% de respuestas agrupadas en las puntuaciones 1-3 (consenso en el desacuerdo) o en las puntuaciones 7-9 (consenso en el acuerdo).
Selección del panel expertoLos expertos del panel fueron propuestos por el comité científico con el criterio de ser representantes de su especialidad médica con toma de decisiones habituales sobre la situación clínica del estudio, reconocimiento profesional por su experiencia y criterio científico (liderazgo en la materia) y especial interés en el ámbito de la dislipidemia. Para su identificación, se empleó una estrategia en «bola de nieve» a partir de los contactos personales de los miembros del comité, que a su vez propusieron nuevos candidatos referentes en su entorno profesional15. Tras este proceso, se invitó a 506 profesionales, de los que aceptaron participar 497 expertos procedentes de todas las comunidades autónomas. El trabajo de campo del estudio se desarrolló entre febrero y junio del 2015, empleando el correo electrónico como vía de distribución.
Antes de empezar a contestar el cuestionario, los expertos tuvieron que responder una serie de cuestiones sobre la especialidad médica, los años de ejercicio profesional, el número y las características de los pacientes con dislipidemia atendidos de media cada mes, los factores que afectan a la diabetogenicidad de las estatinas y el porcentaje de pacientes en los que las diferentes estatinas producirían un efecto diabetogénico.
Análisis e interpretación de resultadosPara analizar la opinión grupal respecto a cada cuestión planteada y a efectos interpretativos de las preguntas de escala tipo Likert, se sistematizó la presentación de las respuestas agrupando el rango de los valores posibles entre 1 y 9, en 3 niveles, como muestra la figura 116. Se definió como consenso alcanzado en el desacuerdo o en el acuerdo cuando al menos el 80% de los panelistas había respondido puntuaciones de 1 a 3 (consenso en el desacuerdo) o de 7 a 9 (consenso en el acuerdo), respectivamente.
Los datos fueron analizados de manera global y en función de la especialidad de los médicos participantes comparando las respuestas de los médicos de AP con los de atención especializada. El análisis comparativo por especialidad se realizó mediante los test de la chi-cuadrado o Fisher. Para realizar el análisis comparativo entre ambas rondas se utilizó el test de Bowker, adaptación del test de McNemar para comparar variables de más de 2 categorías. En ambos casos el nivel de significación estadística establecido fue del 0,05 bilateral.
ResultadosDe los 497 médicos que participaron en el estudio, el 58% eran médicos de AP y el 42% eran médicos de otras especialidades (14% endocrinólogos, 14% internistas, 7% cardiólogos y 7% nefrólogos). El 62% del conjunto de los médicos tenían más de 20 años de experiencia clínica y el 80% atendía en promedio a más de 50 pacientes dislipidémicos cada mes. Asimismo, más del 60% de los participantes referían que más del 50% de los pacientes atendidos en sus consultas eran mayores de 65 años, estaban polimedicados o tenían HTA.
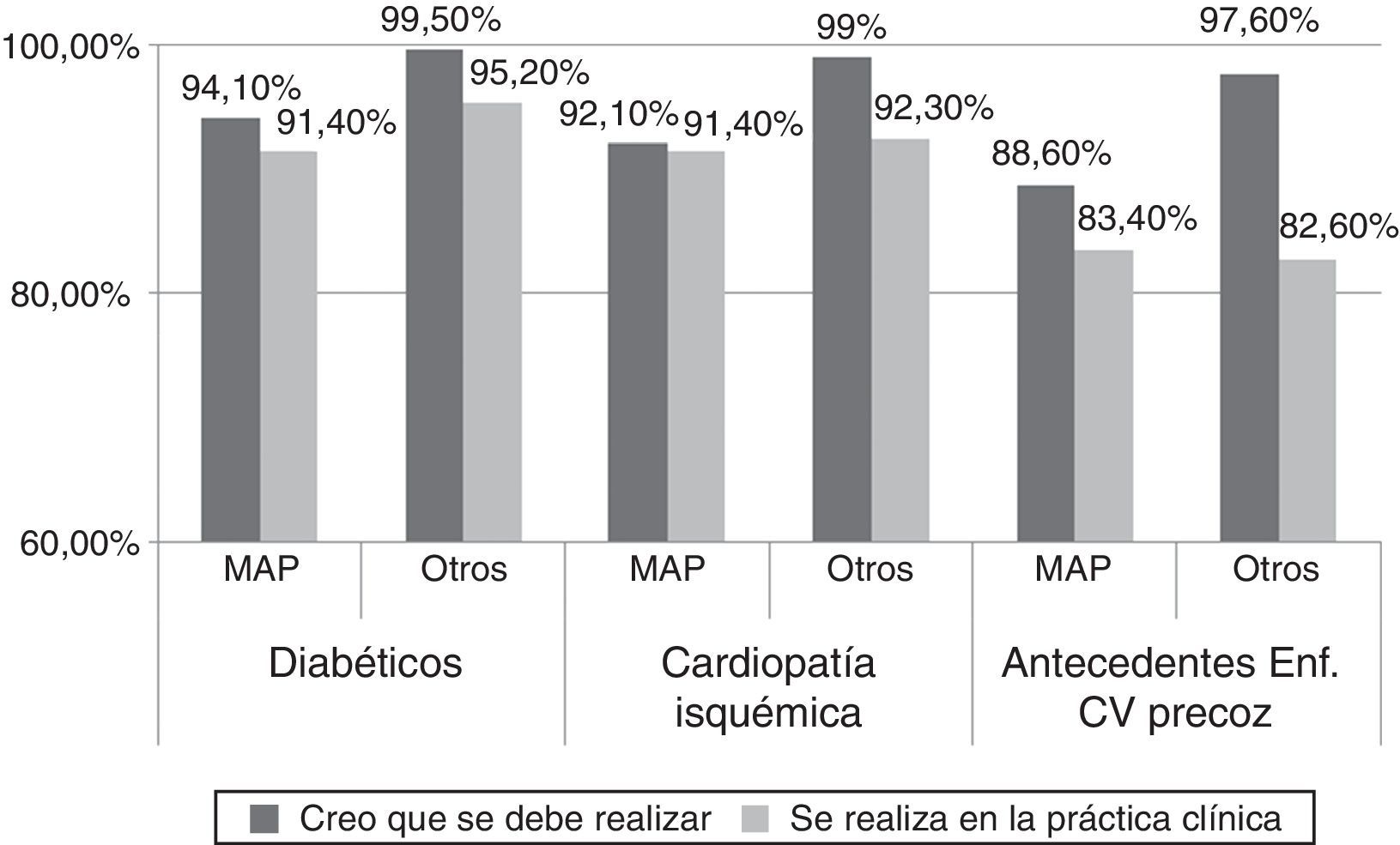
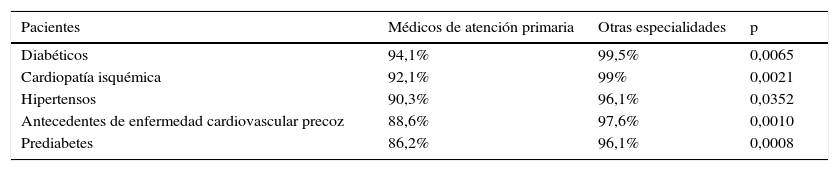
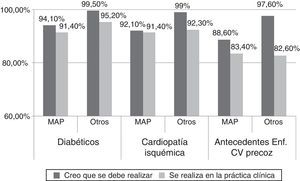
Al analizar el grado de acuerdo en realizar el cribado de dislipidemia según las circunstancias de la población, aun existiendo un consenso (más del 80% de los médicos así lo creían), se encontraron diferencias estadísticamente significativas entre médicos de AP y otros especialistas al opinar sobre la necesidad del cribado en pacientes diabéticos (94,1% vs. 99,5%, p=0,0065), en pacientes con cardiopatía isquémica (92,1% vs. 99%, p=0,0021), pacientes con HTA (90,3% vs. 96,1%, p=0,0352), pacientes con antecedentes de enfermedad cardiovascular precoz (88,6 vs. 97,6%, p=0,0010) y en pacientes con prediabetes (86,2% vs. 96,1%, p=0,0008), sin que existieran diferencias significativas en el acuerdo sobre el cribado de dislipidemia en los pacientes con obesidad abdominal (93,1% vs. 96,6%, p=0,1736) (tabla 1). En ninguno de los 2 subgrupos, médicos de AP y de otras especialidades, hubo acuerdo en realizar el cribado en varones antes de los 35 años, ni en mujeres antes de los 45 años, ni cada 5 años a partir de los 35 años en varones o de 45 años en mujeres.
Discrepancias entre médicos de atención primaria y otros especialistas en la necesidad de cribado del perfil lipídico según las características clínicas de los pacientes. Estudio DIANA
| Pacientes | Médicos de atención primaria | Otras especialidades | p |
|---|---|---|---|
| Diabéticos | 94,1% | 99,5% | 0,0065 |
| Cardiopatía isquémica | 92,1% | 99% | 0,0021 |
| Hipertensos | 90,3% | 96,1% | 0,0352 |
| Antecedentes de enfermedad cardiovascular precoz | 88,6% | 97,6% | 0,0010 |
| Prediabetes | 86,2% | 96,1% | 0,0008 |
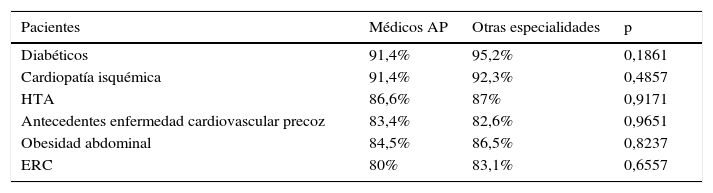
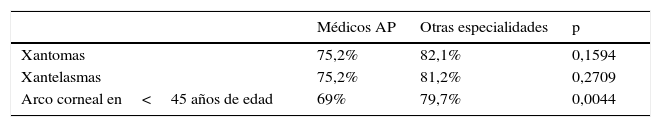
No existieron diferencias significativas entre médicos de AP y otros especialistas cuando se interrogaba sobre cuando realizaban el cribado en su práctica clínica habitual ante pacientes con diabetes (91,4% vs. 95,2%, p=0,1861), con cardiopatía isquémica (91,4% vs. 92,3%, p=0,4857), con HTA (86,6% vs. 87%, p=0,9171), con obesidad abdominal (84,5% vs. 86,5%, p=0,8237), con antecedentes familiares de enfermedad cardiovascular precoz (83,4% vs. 82,6%, p=0,9651) o en aquellos con enfermedad renal crónica (80% vs. 83,1%, p=0,6557) (tabla 2). Aunque sí hubo acuerdo en que se realizaba el cribado en la práctica clínica habitual, no existieron diferencias significativas en cuanto a la realización de cribado en sujetos con antecedentes familiares de dislipidemia (80,3% vs. 82,6%, p=0,7697) y pacientes con prediabetes (80% vs. 81,6%, p=0,7497). Sin embargo, no se llegó a un acuerdo y tampoco existieron diferencias significativas en la realización del cribado en la práctica clínica ante la presencia de xantomas (75,2% vs. 82,1%, p=0,1594), xantelasmas (75,2% vs. 81,2%, p=0,2709) ni en fumadores (69,3% vs. 74,9%, p=0,3959). Sorprendentemente, y aunque no se alcanzó el consenso (< 80% de los médicos encuestados), hubo una diferencia estadísticamente significativa entre los médicos de AP y el resto de especialistas en afirmar que realizaban un cribado de dislipidemia ante la presencia de arco corneal en menores de 45 años de edad (69% vs. 79,7%, p=0,0044) (tabla 3).
Discrepancias entre médicos de AP y otros especialistas en la realización de cribado del perfil lipídico en la práctica clínica habitual, según las circunstancias de los pacientes. Estudio DIANA
| Pacientes | Médicos AP | Otras especialidades | p |
|---|---|---|---|
| Diabéticos | 91,4% | 95,2% | 0,1861 |
| Cardiopatía isquémica | 91,4% | 92,3% | 0,4857 |
| HTA | 86,6% | 87% | 0,9171 |
| Antecedentes enfermedad cardiovascular precoz | 83,4% | 82,6% | 0,9651 |
| Obesidad abdominal | 84,5% | 86,5% | 0,8237 |
| ERC | 80% | 83,1% | 0,6557 |
AP: Atención Primaria; ERC: enfermedad renal crónica; HTA: hipertensión arterial.
Diferencias entre médicos de AP y otras especialidades en la necesidad de cribado ante estigmas de hipercolesterolemia familiar. Estudio DIANA
| Médicos AP | Otras especialidades | p | |
|---|---|---|---|
| Xantomas | 75,2% | 82,1% | 0,1594 |
| Xantelasmas | 75,2% | 81,2% | 0,2709 |
| Arco corneal en<45 años de edad | 69% | 79,7% | 0,0044 |
AP: Atención Primaria.
Las guías clínicas europeas recomiendan que aquellos sujetos de alto o muy alto riesgo cardiovascular se sitúen en objetivos de cLDL inferiores a 100 o 70mg/dl17, respectivamente. Sin embargo, hay datos suficientes que muestran que en la práctica clínica estos objetivos no son alcanzados en la mayoría de los pacientes, a pesar de estar en tratamiento hipolipidemiante. Muchos pueden ser los motivos que nos lleven a este fracaso en la consecución de los objetivos y a pesar de que los médicos lo relacionan en numerosas ocasiones con el incumplimiento terapéutico por parte del paciente18, muchas otras las podemos relacionar con el propio médico como son: no identificar correctamente el riesgo del paciente, no elegir el tratamiento suficientemente intenso en el descenso del cLDL o suspender el tratamiento tras alcanzar el objetivo, redundando todo ello en un incremento de nuevos episodios vasculares y de la mortalidad19.
El estudio DIANA intentó profundizar, entre otros aspectos, en la opinión que tenían los médicos, con alta experiencia en el manejo de las dislipidemias, sobre el cribado de la dislipidemia en diferentes escenarios clínicos, permitiendo comparar la opinión de los médicos de AP frente a la de los otros especialistas encuestados (internistas, endocrinólogos, cardiólogos y nefrólogos). De esta manera, los médicos de AP acordaron, en menor medida que los otros especialistas, que hubiera que realizar cribado en pacientes diabéticos (94,1%), en pacientes con cardiopatía isquémica (92,1%), pacientes con HTA (90,3%), pacientes con antecedentes de enfermedad cardiovascular precoz (88,6%) o en pacientes con prediabetes (86,2%), siendo las diferencias significativas (tabla 1). Sorprenden estas respuestas, tanto las de los médicos de AP como las del resto de los especialistas, por ser en la mayoría de los casos situaciones que comportan un riesgo cardiovascular alto o muy alto, que son interpretados en las guías como sujetos en los que habrá que abordar su perfil lipídico para alcanzar objetivos estrictos de cLDL, por lo que la respuesta esperada hubiera tenido que ser del 100%. En cuanto a la situación de prediabetes, además de tener un riesgo cardiovascular elevado, se acompaña de un mayor riesgo de desarrollar diabetes mellitus que puede verse acelerada por el empleo de algunas estatinas a altas dosis, por lo que será preciso ajustar el tratamiento en función del perfil lipídico que permita alcanzar el objetivo de cLDL con el menor riesgo de desarrollo de diabetes mellitus.
Más llamativo es el hecho de que el nivel de cumplimentación del cribado de dislipidemia en la práctica clínica habitual es inferior al mencionado, por los propios médicos, como el teóricamente indicado (fig. 2), en una clara manifestación de «inercia clínica»20 en grupos de pacientes de alto y muy alto riesgo cardiovascular y que, observándose tanto en médicos de AP como en el resto de especialistas, parece ser más importante en estos últimos (tabla 2). Es reseñable que en otros estudios de opinión sobre el manejo de la dislipidemia en pacientes diabéticos21 o tras un síndrome coronario agudo18 exista una sobreestimación del grado de control lipídico por parte de los médicos encuestados.
Sorprendentemente, no se alcanzó acuerdo en realizar cribado en sujetos ante la presencia de xantomas, sin que existieran diferencias significativas entre médicos de AP y otros especialistas, pero sí hubo diferencias estadísticamente significativas, aunque no consenso, en realizarlo ante la existencia de arco corneal en menores de 45 años (tabla 3). Esto denota un incompleto conocimiento de la hipercolesterolemia familiar22, enfermedad infradiagnosticada, que incrementa de manera muy importante el riesgo de enfermedad cardiovascular en el sujeto portador, siendo especialmente dramática en las formas homocigotas. En este último caso, la hipercolesterolemia familiar puede conducir a la aparición de episodios cardiovasculares en las primeras décadas de la vida, por lo que requiere de un diagnóstico y tratamiento hipolipidemiante precoces23.
En resumen, el estudio DIANA pone de manifiesto las diferencias entre los médicos de AP y el resto de los especialistas en cuanto a la percepción de la necesidad de realizar el cribado de dislipidemia en pacientes de alto y muy alto riesgo cardiovascular, no alcanzando en ninguno de los casos lo deseable en cuanto a cribado de dislipidemia en estos pacientes. Así mismo, se aprecia una cierta inercia clínica en la realización del cribado en la práctica clínica habitual. Por otro lado, llama la atención la infravaloración de la hipercolesterolemia familiar y de sus consecuencias a tenor del insuficiente número de médicos, tanto de AP como de otras especialidades, que reconocen la necesidad de hacer cribado lipídico en los pacientes con estigmas cutáneos patognomónicos de la misma. Es necesario seguir implementando medidas conducentes a mejorar la realización de cribado lipídico, en aquellos pacientes de alto y muy alto riesgo cardiovascular, que permita la realización de un correcto abordaje y la consecución de los objetivos marcados por las guías, para así lograr el control de la enfermedad cardiovascular y la reducción de la mortalidad causada por la misma.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEsteve ha dado soporte al comité científico para desarrollar las tareas de campo de la encuesta Delphi de este estudio, sin participar en el diseño, análisis de datos, ni en la redacción del presente artículo.
AutoríaAdalberto Serrano y Vicente Pascual (como coordinadores de este artículo) y el resto de autores del manuscrito han participado en la concepción y el diseño, en la recogida, el análisis y la interpretación de los datos, en la redacción y la revisión, y han aprobado el documento final.
Conflicto de interesesLos autores declaran que pese al soporte recibido por Esteve (soporte al comité científico para desarrollar las tareas de campo de la encuesta Delphi de este estudio, sin participar en el diseño, análisis de datos, ni en la redacción del presente artículo), no ha habido ningún conflicto de interés que haya podido influir en la toma de datos y en la presentación de los resultados.
Los autores de este estudio agradecen la participación a todos los panelistas encuestados como expertos en la encuesta Delphi.
Por otro lado, agradecen a Adelphi Spain (Barcelona), empresa encargada de implementar el proyecto, la asistencia al comité científico en las tareas de diseño del proyecto, análisis estadístico y obtención de resultados finales, y a Esteve por dar soporte para desarrollar las tareas de campo de la encuesta Delphi del estudio.
El Grupo DIANA está formado por Adalberto Serrano;Vicente Pascual; Vivencio Barrios, Servicio de Cardiología, Hospital Universitario Ramón y Cajal, Universidad de Alcalá de Henares, Madrid; Xavier Pintó, Unidad de Lípidos, Servicio de Medicina Interna, Hospital Universitario de Bellvitge, Universitat de Barcelona, CIBERobn-ISCIII, Barcelona; Juan F. Ascaso, Servicio de Endocrinología, Hospital Clínico Universitario, Universitat de València, Valencia; Aleix Cases, Servicio de Nefrología, Hospital Clínic, Universitat de Barcelona, Barcelona; Jesús Millán: Servicio de Medicina Interna, Hospital Universitario Gregorio Marañón, Universidad Complutense de Madrid, Madrid, y Juan Pedro-Botet: Unidad de Lípidos y Riesgo Vascular, Servicio de Endocrinología y Nutrición, Hospital del Mar, Universitat Autònoma de Barcelona, Barcelona.