La paracentesis evacuadora domiciliaria es una técnica relativamente sencilla y segura. Aplicada en el ámbito de los cuidados paliativos domiciliarios por parte de los médicos de atención primaria aumenta de forma considerable el bienestar del paciente y la gratitud tanto de éste como de sus familiares, al evitarle los continuos traslados a los servicios de urgencias hospitalarios para realizar dicha técnica de forma periódica.
Se trata de pacientes terminales, habitualmente con dolor, con metástasis a distancia y síntomas múltiples, en los que los traslados en ambulancia, esperas, ingresos y altas continuos tienen un gran impacto.
Presentamos el caso de un paciente con hepatocarcinoma en estadio terminal en el que hemos realizado una paracentesis evacuadora domiciliaria con buenos resultados en colaboración con el equipo de soporte de cuidados paliativos de nuestra área hospitalaria.
El seguimiento domiciliario por el médico de atención primaria puede contribuir a mejorar tanto la asistencia como la calidad de vida de estos pacientes al aumentar la coordinación entre niveles y evitar ingresos hospitalarios.
Home paracentesis is a relatively simple and safe. Applied in the field of palliative home care by primary care physicians significantly increases patient comfort and gratitude from both patient and family, and avoids continuous visits to hospital emergency services to perform this technique on a regular basis.
The patient is terminal, usually with pain, with distant metastases and multiple symptoms, where transfers by ambulance, waiting times, continuous admissions and discharges, have a big impact.
We report a case of a patient with end-stage hepatocellular carcinoma in which we performed home paracentesis in collaboration with the palliative care support team of our hospital, with good results.
Home monitoring by the primary care physician can help to improve both the care and the quality of life of these patients by increasing coordination between care levels and avoid hospital admissions.
La paracentesis evacuadora domiciliaria (PED) es una técnica sencilla y segura1. Aplicada en el ámbito de los cuidados paliativos domiciliarios por parte de los médicos de atención primaria aumenta de forma considerable el bienestar del paciente y la gratitud tanto de éste como de sus familiares, al evitarle, en una situación terminal, los continuos traslados a los servicios de urgencias hospitalarios para realizar dicha técnica.
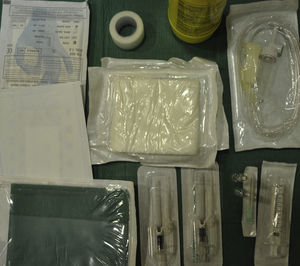
Para hacer una PED es necesario conocer y dominar la técnica y saber resolver las posibles complicaciones que se puedan presentar durante el transcurso de la misma. El material necesario para llevarla a cabo (fig. 1) habitualmente se encuentra disponible en la mayoría de nuestros centros de salud. Lo único que hay que preparar son los expansores del plasma, especialmente la albúmina para reponer durante la técnica.
La albúmina está disponible en nuestro hospital de referencia y puestos en contactos con la unidad de farmacia de éste y el equipo soporte de cuidados paliativos, se nos ha facilitado en cantidad suficiente para poder llevar a cabo la técnica. La organización de todo el proceso ha sido multidisciplinaria, siendo la enfermera de enlace de nuestro centro la responsable.
Tal como aconsejan algunos autores2, un miembro del equipo debe permanecer siempre a la cabecera del paciente durante todo el procedimiento para vigilar el desarrollo y resolver posibles complicaciones. En nuestro caso lo hemos hecho en colaboración con la enfermera de enlace, que a su vez tiene contacto telefónico directo con el facultativo responsable.
No hemos tenido ninguna de las complicaciones habitualmente referidas3–5 (fuga de líquido ascítico por el orificio de punción, sangrado de pared).
Caso clínicoSe trata de un varón de 85 años de edad diagnosticado de un hepatocarcinoma en estadio terminal, en tratamiento con diuréticos de asa y ahorradores de potasio a dosis plenas, analgésicos de primer y segundo escalón, antieméticos, lactulosa y suplementos dietéticos que presentaba una ascitis a tensión que condicionaba una disnea importante. Semanas antes había estado en una situación similar y se le había realizado una paracentesis evacuadora paliativa en el área de observación de urgencias del hospital de referencia.
Exploración físicaPaciente con palidez cutaneomucosa, discreta ictericia conjuntival, consciente y orientado con lenguaje normal y pensamiento coherente. Estigmas faciales de hepatopatía crónica. En la auscultación cardiorrespiratoria, se observan tonos apagados con buena frecuencia, crepitantes e hipoventilación en ambas bases.
Abdomen con ascitis a tensión y aumento de la red venosa superficial. No doloroso a la palpación. Hepatomegalia de unos 6-7cm bajo el reborde costal de consistencia dura e indolora. Las extremidades presentaban edemas con fóvea hasta la rodilla.
PA: 120/60mm Hg; FC: 70 lpm; temperatura: 36°C; SatO2: 90%.
Exploraciones complementariasSe solicitó un hemograma, estudio básico de coagulación, bioquímica elemental y un sistemático de orina el día antes de la realización de la técnica, siendo los resultados del mismo los siguientes:
Hemograma: hematocrito, 41,7%; hemoglobina, 14,1 g/dl; leucocitos: 12.540 μl, con un 74% de neutrófilos; plaquetas: 191.000 μl.
Coagulación: índice de protrombina del 92%, tiempo de protrombina de 13,5 s; fibrinógeno de 335mg/dl.
Bioquímica: glucosa, 68mg/dl; urea, 136mg/dl; creatinina, 1;68mg/dl; GPT, 36 U/l; GOT, 82 U/l; fosfatasa alcalina, 449 U/l; GGT, 449 U/l; bilirrubina total, 2,7mg/dl; bilirrubina directa, 2,4mg/dl; bilirrubina indirecta, 0,30mg/dl; proteínas totales, 5,5g/dl y albúmina, 2,8 g/dl.
Orina: sistemático y sedimento normales.
Habitualmente en los pacientes en situación terminal, a diferencia de los pacientes con ascitis por cirrosis hepática, no suele ser necesario realizar determinaciones analíticas de forma sistemática previas a la paracentesis. Bastaría conocer el estado de la coagulación, ya que la única contraindicación absoluta es una alteración de ésta con repercusión clínica (coagulación intravascular diseminada).
TécnicaPreviamente a la paracentesis evacuadora procedemos a explicar la técnica al paciente y solicitar su consentimiento informado firmado, comprobar la coagulación, preguntar acerca de posibles alergias, y revisar su historia clínica. Se trataba de un paciente al que ya se le habían realizado con anterioridad paracentesis evacuadoras paliativas, por lo que conocía sobradamente la técnica.
Comprobamos que previamente a la realización de la técnica había orinado. Canalizamos una vía venosa periférica y realizamos una toma de constantes (presión arterial, frecuencia cardíaca, temperatura, frecuencia cardíaca y saturación de oxígeno mediante oximetría de pulso).
Utilizamos la técnica habitual6–8. Con el paciente en decúbito supino se procede a localizar y marcar la zona de la punción en la fosa ilíaca izquierda, en la línea imaginaria que une ombligo y la espina ilíaca anterosuperior izquierda, en la zona de unión del tercio externo con los dos tercios internos. Realizamos una desinfección de la zona con povidona yodada y colocamos un campo estéril. Infiltramos anestésico local en el punto de punción marcado. Se punciona con un angiocatéter de 14 G perpendicular al plano de la pared abdominal, realizando a la vez una aspiración suave e intermitente hasta llegar a cavidad peritoneal. Una vez allí se extraen unos 50ml de líquido que empleamos para obtener una bioquímica elemental del líquidos ascítico y otra muestra la destinamos a un cultivo del mismo. Retiramos la guía y conectamos el angiocatéter a un sistema de gotero a través del cual drena espontáneamente el líquido ascítico hasta una bolsa colectora que colocamos a los pies de la cama. La reposición del volumen con expansores del plasma se realiza de forma simultánea por vía intravenosa según las dosis estandarizadas en la literatura médica9–11. En nuestro caso hemos empleado la albúmina a una dosis de 8 g por litro evacuado para prevenir una disfunción circulatoria con empeoramiento de la función renal12–14.
El proceso duró aproximadamente unos 90 min, durante los cuales no es necesario que el médico permanezca en el domicilio del paciente. Una vez realizada la técnica, los familiares pueden ser instruidos para colaborar en la supervisión y retirada del material y siempre debe existir un medio de comunicación eficaz con el personal sanitario. Si estas condiciones no se cumplen, un profesional de enfermería debe permanecer en el domicilio hasta la finalización del proceso. En nuestro caso hemos contado con la colaboración de la enfermera de enlace que ha permanecido en el domicilio del paciente durante todo el procedimiento.
Una vez finalizado se obtuvieron 6,5 l de líquido ascítico. Tras reponer con la albúmina a razón de un frasco por cada 1.500ml de líquido ascítico15–17, retiramos el sistema y colocamos un apósito estéril en la zona de la punción y tras dar las oportunas recomendaciones al paciente se dio por finalizada la técnica.
Pautamos ciprofloxacino, 500mg cada 12 h por vía oral como profilaxis18,19, y revisamos al paciente a las 24 h. Si la técnica se realiza con una asepsia rigurosa y el líquido ascítico obtenido tiene un aspecto normal, no es necesaria la profilaxis antibiótica, ni solicitar un cultivo del líquido ascítico obtenido. Siempre hemos mantenido abierta la posibilidad de contacto telefónico con el equipo responsable a cualquier hora y ante cualquier eventualidad.
Al revisar al paciente en los días sucesivos la disnea mejoró de forma importante, así como la incomodidad que originaba la ascitis a tensión, mostrándose el paciente más aliviado y subjetivamente mejor. No tuvimos ninguna complicación ni inmediata ni tardía19.
DiscusiónTanto la técnica utilizada como el material necesario son asequibles para los profesionales de atención primaria. Esta demanda se podría encuadrar en la visita domiciliaria programada en coordinación con el paciente, su familiares o cuidadores habituales, la enfermera de enlace y el médico de familia.
Hay autores que han descrito la práctica de esta técnica en pacientes ambulatorios desde servicios de urgencia hospitalarios y hospitales de día, lo que confirma nuestro planteamiento de que la paracentesis evacuadora no tiene por qué ser una técnica exclusivamente hospitalaria.
En cuanto a las contraindicaciones, la única absoluta es una alteración de la coagulación con repercusión clínica. En el caso de pacientes cirróticos las alteraciones de la coagulación que presentan son una contraindicación relativa. No existen valores aceptados como límite, aunque se propone un índice de protrombina menor del 40% y un recuento de plaquetas menor de 40.000 μl.
Otras contraindicaciones relativas son la infección de la pared abdominal, hemoperitoneo, visceromegalias gigantes, embarazo, gran hipertensión portal con varices peritoneales, ascitis tabicada o presencia de un íleo.
En la mayoría de las paracentesis evacuadoras de las ascitis de origen tumoral no suele ser necesaria la reposición de volumen con albúmina, por deberse su origen a siembra tumoral en el peritoneo influyendo mucho menos en la disfunción del eje renina-aldosterona. En nuestro caso realizamos la reposición por tratarse de un hepatocarcinoma extenso que condicionaba una importante hipertensión portal y su comportamiento clínico era idéntico al de una cirrosis hepática.
Animamos desde aquí a los profesionales de atención primaria a poner en práctica esta técnica e incluirla en los protocolos de manejo del paciente en situación terminal que precisen una PED, por ser sencilla, segura y efectiva en el alivio sintomático de los pacientes en cuidados paliativos.
La colaboración entre los equipos de atención primaria y los equipos de soporte de cuidados paliativos en el seguimiento domiciliario de estos pacientes con ascitis resistente y su tratamiento mediante la práctica de PED podría contribuir a mejorar la asistencia de estos enfermos y su calidad de vida al aumentar la coordinación entre niveles y evitar ingresos hospitalarios innecesarios19.
Los resultados obtenidos han sido muy satisfactorios para todos los profesionales implicados y, sobre todo, para el paciente y su familia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.