La osteoporosis (OP) es un trastorno esquelético crónico, a menudo silente, caracterizado por pérdida de masa ósea y deterioro de la microarquitectura del hueso que conduce a un incremento de la fragilidad1. Suele acontecer tras la menopausia en las mujeres y, en general, en ambos sexos a partir de la quinta y sexta décadas de la vida2.
La Organización Mundial de la Salud (OMS) define la OP como una reducción en la densidad mineral ósea (DMO) > 2,5 desviaciones estándar (DE) por debajo del valor promedio para mujeres jóvenes3 (T-score < 2,5). Se estima que afecta a un 30% de las mujeres posmenopáusicas4. Una baja DMO, la edad avanzada y los antecedentes de fractura por fragilidad son factores de riesgo (FR) importantes para futuras fracturas5. Más de un tercio de las mujeres adultas sufrirán una fractura relacionada con la OP durante su vida6. Por cada reducción de una DE de la DMO, el riesgo relativo de fractura aumenta entre 1,5 y 2,67. Aunque las fracturas vertebrales son las más frecuentes, las no vertebrales y las de cadera se asocian a una alta morbimortalidad8. Los objetivos clínicos en el manejo de la OP se centran en la prevención, por ello debemos realizar medidas preventivas y tratamiento de la OP establecida. Dada la elevada prevalencia en Atención Primaria (AP) de mujeres con FR y la importancia del diagnóstico y abordaje precoz para su prevención, el médico de AP (MAP) tiene un papel fundamental por ser el primer profesional de contacto del paciente.
En el estado español, las políticas de salud se concretan de forma explícita en cada comunidad autónoma en el plan de salud (PS). Este documento contiene los principios y valores que lo rigen por un periodo determinado, los objetivos, estrategias e intervenciones que se pretende llevar a cabo para conseguirlo9. Es posible realizar un análisis científico de la formulación de los PS y estudiar la influencia de un problema de salud en la práctica clínica diaria10.
El presente estudio pretende obtener información de interés sobre el manejo clínico y terapéutico de las pacientes con OP que acuden a AP y la posible influencia de las políticas de salud en el proceso.
MATERIAL Y MÉTODOSEstudio transversal con análisis de encuestas cumplimentadas por MAP y revisión sistemática del PS de las comunidades autónomas (CCAA) del estado español.
Encuestas sobre la osteoporosis en la práctica clínica diaria
El tamaño de la muestra se calculó de manera que asumiendo el criterio de máxima indeterminación (p = 0,5 ó 50%) la muestra permitiría estimar las variables dicotómicas (o proporciones) con una precisión del 4,3%, requiriendo una muestra de 510 médicos. Finalmente participaron un total de 499 MAP distribuidos de forma representativa por la geografía española.
Se diseñó un cuestionario específico (Anexo 1) con 30 preguntas relacionadas con el uso de escalas de valoración de los FR, los métodos utilizados para el diagnóstico de la OP y la accesibilidad a los mismos, el tratamiento y la utilización de métodos para valorar e implementar el cumplimiento terapéutico. La encuesta fue distribuida en un sobre cerrado, de manera anónima, con la colaboración del promotor.
ANEXO 1. Cuestionario: la osteoporosis en la práctica clínica diaria
ANEXO 1. Cuestionario: la osteoporosis en la práctica clínica diaria (cont)
ANEXO 1. Cuestionario: la osteoporosis en la práctica clínica diaria (cont)
La búsqueda de PS se realizó en junio de 2007, analizándose los de las 15 CCAA que los tenían disponibles; Cantabria y la Comunidad de Madrid no tenían PS que pudiera ser consultado (tabla 1). Los PS se obtuvieron mediante la búsqueda a través de Internet de las consejerías de salud de las CCAA, los gobiernos regionales y buscadores generales. Generalmente, los PS comienzan con una introducción describiendo el entorno sociocultural y el estado de salud de la población de la CCAA. Seguidamente describen las áreas de salud priorizadas, plantean objetivos cuantificados en el porcentaje de cambio que se pretende conseguir y enuncian las intervenciones con las que se pretende alcanzar estos objetivos. Por último, suelen incluir un apartado con objetivos de apoyo (sistemas de información, investigación, docencia, etc.). Se han analizado los PS en base a dos grandes criterios: descripción explícita de la OP como problema de salud y objetivos del PS referidos a la OP (disminución de la prevalencia y la incidencia de fracturas, prevención y promoción de la salud, promoción de la investigación, formación del personal, tratamiento adecuado, rehabilitación). El primero de los criterios determinaba la conformación de los grupos de CCAA según la descripción implícita, explícita o no se mencionaba la OP como problema de salud. Los 15 PS fueron revisados por una misma persona. Para identificar desacuerdos y consensuar decisiones para las situaciones dudosas se contó con otro investigador que revisó los planes dudosos.
Tabla 1. Planes de salud autonómicos en función del tratamiento que ofrecen a la osteoporosis como problema de salud
Se realizó un análisis descriptivo de los cuestionarios utilizando el paquete estadístico SPSS Windows versión
10. Se realizó un análisis de comparación de proporciones (ji cuadrado) para evaluar las diferencias en las opiniones de los médicos según los diferentes grupos definidos de CCAA.
RESULTADOSRevisión de los planes de saludLa revisión de los PS de las diferentes CCAA determinó tres grupos (tabla 1 y fig. 1):
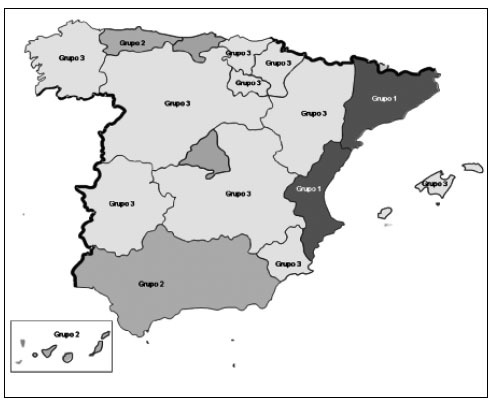
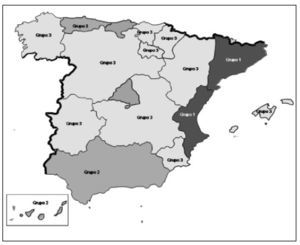
Figura 1. Comunidades autónomas según el tratamiento que ofrecen en sus planes de salud a la osteoporosis como problema de salud.
Grupo 1: comunidades con una descripción explícita de la OP como problema de salud: Cataluña11 y Comunidad Valenciana12.
Grupo 2: comunidades con una mención implícita de la OP como problema de salud: Andalucía hace referencia a la población con problemas osteoarticulares13; Asturias establece un plan terapéutico para los pacientes con dolor crónico14; y Canarias instaura unos objetivos para enfermedades del aparato locomotor15.
Grupo 3: comunidades que no establecen entre sus líneas de prioridad a la OP ni implícita ni explícitamente:
Aragón16, Baleares17, Castilla-La Mancha18, CastillaLeón19, Extremadura20, Galicia21, La Rioja22, Murcia23, Navarra24 y País Vasco25.
Las respuestas de los médicos participantes de las Comunidades de Cantabria y Madrid no se incluyeron en el análisis de los PS.
Encuestas sobre la osteoporosis en la práctica clínica diariaCumplimentaron el cuestionario un total de 465 médicos, el 93,1% de los MAP invitados. La edad media de los encuestados fue de 47,54 años (DE: 7,21), el 70% varones y el 30% mujeres.
El 61,3% de los MAP afirmaron que las mujeres posmenopáusicas con FR de OP representaban entre un 5 y un 15% de los pacientes, mientras que un 34,1% afirmaron que representaban más del 15%.
Valoración del uso de las escalas de factores se riesgo de osteoporosisUn 49% de los MAP utilizaban alguna escala de valoración de FR en la consulta, sin diferencias estadísticamente significativas según los tres grupos. A juicio de estos médicos, los FR que tienen mayor relevancia son por orden de valoración: antecedentes de fractura previa, menopausia precoz, uso de fármacos (corticoides, anticonvulsivantes, heparina, etc.), antecedentes familiares, baja ingesta de calcio, hábitos tóxicos (tabaco, alcohol, cafeína), índice de masa corporal y amenorrea prolongada (tabla 2).
Tabla 2. Utilización de las escalas de valoración de factores de riesgo
Diagnóstico y seguimiento de la osteoporosis en Atención PrimariaEl 98% de los MAP consideraban que el diagnóstico de OP debía ser realizado en AP. Además, más de la mitad de los médicos (51,6%) afirmaron que las mujeres realizaban el tratamiento y seguimiento en AP, en ambos casos sin diferencias entre grupos de CCAA. Aproximadamente dos de cada tres médicos que declaraban derivar a la paciente al especialista iniciaban el tratamiento en AP, el resto derivaban a la paciente directamente tras el diagnóstico. El 95,5% de los MAP se consideraban competentes para asumir el tratamiento de las pacientes con OP. En estos dos últimos supuestos no existía influencia estadísticamente significativa de los PS.
Métodos diagnósticos utilizados en Atención PrimariaExisten diferencias significativas entre el acceso a las densitometrías óseas en función de las políticas de salud de las CCAA (tabla 3), éste es más sencillo en aquellas CCAA que tienen un objetivo específico de OP en sus PS. Asimismo, sólo refieren que no disponen de la técnica un 9,1% de los médicos del grupo 1, un 30,2% del grupo 2 y un 38,4% del grupo 3. La accesibilidad del MAP a la realización de densitometrías óseas es un aspecto importante al determinar su frecuencia de realización en el seguimiento del tratamiento (tabla 4). En cuanto a la realización de marcadores de remodelado óseo, los problemas de acceso son aún más importantes: el 62,8% de los médicos no tenía acceso, si bien, los médicos que tienen acceso son casi el doble en las CCAA del grupo 1 frente al resto. No se encontraron diferencias entre CCAA en el porcentaje de médicos sin acceso a dicha prueba, aunque es posible que esto sea debido a la poca utilización de los marcadores en la práctica clínica. Por el contrario, los métodos radiológicos son ampliamente utilizados (98,5%) por el MAP para el diagnóstico de fractura vertebral.
Tabla 3. El acceso a la práctica de DMO en su práctica habitual es...
Tabla 4. Disponibilidad de seguimiento de tratamiento farmacológico mediante densitometría
Uso de medidas higiénico-dietéticasEl 75,1% de los MAP consideraban que los consejos higié-nico-dietéticos son aceptados por las pacientes pero con escaso seguimiento. El 18,1% consideraba que son seguidos por la mayoría de las mujeres y el 6,9% que su repercusión es mínima.
El 62,1% de los MAP consideraron que la ingesta de calcio en la dieta es insuficiente, mientras que un 39,7% consideró que la hipovitaminosis D afecta a una parte considerable de las mujeres atendidas en AP. Cuando los MAP administran suplementos de calcio, el 65% lo asocian a vitamina D. En todos los casos mencionados no se encontraron diferencias estadísticamente significativas por grupos de CCAA.
Tratamiento farmacológicoLas dos propiedades de los fármacos más valoradas por los médicos al seleccionar un tratamiento fueron el efecto del fármaco en la prevención de fracturas (en un 81%) y la tolerabilidad y seguridad del mismo (un 69,2%). Otros aspectos valorados como menos importantes fueron el incremento de la DMO, el tiempo requerido para su eficacia, el precio o el número y tipo de estudios clínicos realizados.
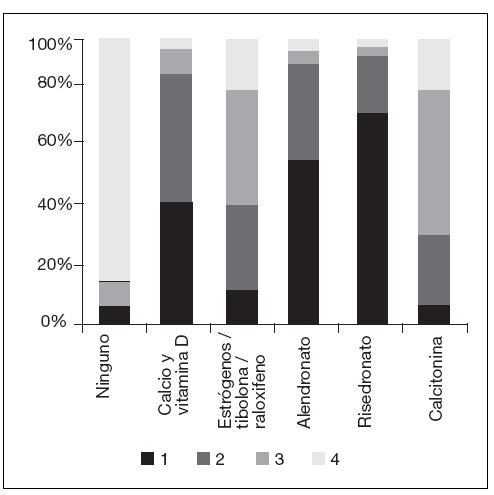
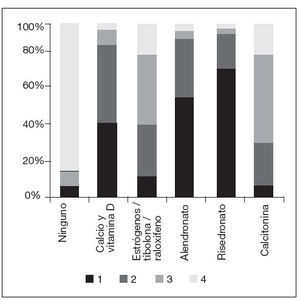
El cuestionario incluía una valoración de la frecuencia de prescripción de las distintas opciones terapéuticas utilizadas en la práctica clínica, el resultado se muestra en la figura 2. El tratamiento más frecuente fueron los bifosfonatos y el calcio con la vitamina D. No existen diferencias por grupos de CCAA.
Figura 2. Opciones más frecuentes de tratamiento para la osteoporosis de más frecuente (1) a menos frecuente (4).
En relación con la prescripción de tratamiento antirresortivo, el 86,9% de los MAP afirmaron instaurar el tratamiento al disponer de una densitometría ósea, el 35,6% lo hacían frecuentemente y el 51,3% sólo alguna vez. En ambos casos era más frecuente, y estadísticamente significativa, la prescripción de los médicos de CCAA de los grupos 1 y 2 frente a los del grupo 3. El 13,1% restante de médicos afirmaron no instaurar nunca tratamiento sin tener una densitometría ósea.
Un 90% de los MAP aseguraron que siempre (56,1%) o algunas veces (34,0%) establecen alguna estrategia con el paciente para que no olvide la toma de la medicación prescrita. En lo que se refiere a los cuestionarios de cumplimentación terapéutica un 45,1% de los MAP declaran no conocer ninguno de los cuestionarios, el 34,6% conoce el test de Morisky-Green, un 1,1% el de Haynes-Sackett y un 1,5% el de Batalla; un 18,7% conoce todos ellos. Un 68,8% de los médicos preguntan directamente a la paciente por su cumplimentación y el 5,8% usan alguno de los tests antes mencionados. Un 76,6% de los médicos que respondieron a la encuesta afirma distinguir entre los conceptos de cumplimentación, adherencia y persistencia terapéutica.
DISCUSIÓNLos objetivos clínicos principales en el manejo de la OP se centran en el abordaje precoz y la prevención de la enfermedad26, con el fin de disminuir el riesgo de fracturas. El presente estudio ofrece una visión válida del manejo clínico actual de la OP en la práctica clínica diaria. Además, nos permite valorar la posible influencia de las políticas de salud implementadas en los diferentes planes de salud de las CCAA en una de las patologías más prevalentes de la población.
Es indudable que el MAP tiene un papel determinante en la prevención y tratamiento de esta patología, dada la posibilidad de detectar tempranamente a mujeres con riesgo de desarrollar OP que acuden a sus consultas e identificar a las que ya han sufrido fracturas para evitar que se produzcan más. No obstante, y a pesar de que diversas guías de práctica clínica5 recomiendan valorar la presencia de FR en todas las mujeres posmenopáusicas de más de 50 años, llama la atención que prácticamente la mitad de los médicos no utilicen ninguna escala concreta de valoración de FR. El bajo uso de las escalas podría ser debido en gran medida a la falta de algoritmos específicos de decisión-actuación y de una escala de medida validada en la población española. Al igual que en otras patologías, parece que existen ciertas dificultades por parte de los médicos (y de los pacientes) para aplicar las mejores evidencias disponibles en la práctica clínica27,28. No obstante, los MAP parecen conocer de una forma bastante aproximada a la realidad29 los FR para la OP, por lo que a diferencia de lo que se ha sugerido en estudios previos30, incidir más en el conocimiento de las escalas de riesgo para la OP no supone un factor primordial para mejorar su implementación.
Casi en su totalidad, los MAP son partidarios de ofrecer el diagnóstico, el tratamiento y el seguimiento de estas pacientes. Además, es interesante comprobar cómo el nivel de derivación a especialistas es bajo comparado con otras patologías de similar complejidad31.
Estos hechos adquieren mayor singularidad al comprobar que no están influenciados por política alguna de salud.
Cabe destacar dos posibles limitaciones del estudio. Una primera limitación se debe a que el cuestionario utilizado no está validado, dado que no se halló ningún cuestionario validado que permitiera responder a los objetivos del estudio. Los ítems del cuestionario fueron desarrollados por el grupo de autores como expertos en el manejo clínico y terapéutico de la OP y en el desarrollo de cuestionarios. Otra limitación del estudio deriva de la muestra de médicos incluida. A pesar de intentar ser representativa de todas las CCAA españolas, el porcentaje de participación fue bajo en algunas comunidades como Baleares, Cantabria y La Rioja.
Quizá una de las aportaciones más interesantes de este trabajo consista en reflejar la influencia de los PS de las CCAA en el acceso a los medios diagnósticos por parte del MAP. Desconocemos la existencia de trabajos en la bibliografía en España que relacionen la formulación de las políticas de salud por medio de los PS con alguna variable de resultado o de proceso en patologías específicas. Desde este punto de vista, podríamos afirmar que nuestro trabajo supone una novedad interesante para valorar la influencia de la gestión de salud en el manejo clínico-terapéutico de la OP. El acceso a la densitometría por parte del MAP en las CCAA del grupo 1 comparados con el resto de España muestra una relación tan estrecha que podemos inferir que las políticas de salud han facilitado el camino que permite al MAP diagnosticar correctamente los casos más fácilmente. Si bien esta hipótesis merece cautela, además de la necesaria comprobación mediante estudios específicos. Se han manifestado diferentes críticas en cuanto a la elaboración de los PS que reconocen estas precauciones, ya sea en relación con aspectos de la elaboración y contenido de los PS como de su difusión y aplicación32. Fundamentalmente se han apuntado dos aspectos cruciales para el desarrollo del potencial de los PS, en los que el papel de las instancias políticas es clave: la intersectorialidad y la asignación de recursos33. Desde este punto de vista, parece clave pasar de los PS de primera generación a los de segunda generación34. Sólo así su influencia en el manejo clínico de las patologías priorizadas podrá implementarse progresivamente y serán instrumentos verdaderamente útiles.
Como conclusión, podemos afirmar que los planes de salud parecen ser un instrumento adecuado para implementar las actuaciones concretas en la práctica clínica diaria, pero necesitan un desarrollo más evolucionado y una reevaluación periódica para conocer su alcance y resultados.
AGRADECIMIENTOSLos autores desean agradecer a todos los investigadores su participación en el estudio. Sin su dedicación esta publicación no hubiese sido posible. Igualmente, desean agradecer a Laboratorios Almirall S.A. y Sanofi-Aventis su apoyo en la realización de este estudio.
Correspondencia: M. Roset Gamisans. Health Economics and Outcomes, Research. IMS Health® Doctor Ferran 25-27, 2ª planta. 08034 Barcelona. España. Correo electrónico: mroset@es.imshealth.com
Recibido el 03-03-2008; aceptado para su publicación el 31-10-2008.