Es conocida la relación bidireccional entre enfermedades infecciosas y diabetes. Las personas con diabetes tienen mayor riesgo de presentar enfermedades infecciosas, pudiendo ser estas de mayor severidad; y por otro lado, las enfermedades infecciosas desestabilizan el control metabólico de las personas con diabetes.
El envejecimiento importante de la población es debido en parte al aumento de la supervivencia de pacientes con enfermedades crónicas, entre ellas la diabetes. Mejorar la prevención de enfermedades infecciosas en este grupo de población podría disminuir las complicaciones de estas enfermedades, así como las consecuencias de la desestabilización de la enfermedad de base (morbilidad, discapacidad, ingresos hospitalarios, costes sanitarios, tasas de mortalidad), mejorando además la calidad de vida de las personas con diabetes.
La presente revisión expone el tratamiento de las enfermedades infecciosas en personas con diabetes y el abordaje de las enfermedades inmunoprevenibles con las vacunas recomendadas en la actualidad.
The bidirectional relationship between infectious diseases and diabetes is well-known. On the one hand, diabetes patients are at a higher risk of presenting with infectious diseases, possibly with more severity, and on the other hand, infectious diseases impair metabolic control in patients with diabetes.
Population ageing arises partly due to an increased survival rate in chronic diseases, of which diabetes is amongst them. Improving infectious disease prevention could reduce complications arising from the former diseases, consequences of decompensated diabetes condition (morbidity, incapacity, hospital admissions, healthcare costs, and mortality rates) and result in improved quality of life in patients with diabetes.
The current review presents the treatment of infectious diseases in patients with diabetes and the dealing with immuno-preventable diseases with the currently advised vaccinations.
La diabetes y las enfermedades infecciosas pueden coexistir a lo largo de la evolución de la enfermedad, interactuando de forma recíproca a múltiples niveles.
No existe acuerdo sobre si las infecciones son más frecuentes en personas con diabetes que en la población general, debido a que los estudios dan resultados opuestos. Algunos trabajos que asocian infección y diabetes son antiguos y tienen algunos sesgos de selección y confusión que pueden alterar los resultados (hiperglucemia, obesidad, complicaciones microvasculares y macrovasculares secundarias, tratamiento con insulina y disfunción endotelial)1.
Algunas infecciones comunes son más frecuentes en personas con diabetes (infecciones urinarias, respiratorias bajas e infecciones mucocutáneas bacterianas y fúngicas)2 y otras infecciones más atípicas se presentan de forma casi exclusiva en estos pacientes, si bien son muy infrecuentes (mucormicosis, otitis externa maligna, colecistitis e infecciones urinarias enfisematosas).
Se sabe que la evolución de las infecciones en las personas con diabetes puede ser más tórpida, tener un mayor riesgo de complicaciones y morbimortalidad, así como un impacto socioeconómico importante debido a la mayor utilización de los servicios de urgencias y hospitalizaciones que en personas no diabéticas.
Por todo ello, es importante conocer los mecanismos que relacionan las enfermedades infecciosas y la diabetes, así como el tratamiento y la prevención de las diferentes entidades para mejorar la calidad de vida de las personas con diabetes y reducir la repercusión social que lleva asociada.
Enfermedad infecciosa y diabetesEn la práctica clínica se considera a la diabetes como un factor de riesgo para adquirir enfermedades infecciosas, sin embargo, existe escasa evidencia que soporte esta asociación3.
Aunque existen estudios que relacionan la mayor susceptibilidad y frecuencia de infecciones bacterianas en la persona con diabetes, otros, por el contrario, inciden en la mayor severidad de las infecciones, en especial las provocadas por organismos poco habituales, incluidos los hongos4; pero sobre todo importa la relación con el buen control metabólico, de forma que en los pacientes con control aceptable la frecuencia de infecciones es similar a la población general y hay una incidencia alta si existe un mal control5, describiéndose en algún estudio incluso que la existencia de infecciones, especialmente cutáneas, es mayor en los diabéticos con HbA1c>7,2%6.
Para algunos autores la propia fisiopatología del desarrollo de la diabetes puede estar detrás de la aparición de enfermedades infecciosas, de tal forma que tanto la resistencia periférica a la insulina como su amplia relación con la obesidad presentan un estado inflamatorio crónico de baja intensidad que influye en los mecanismos defensivos celulares. En la obesidad la acumulación excesiva de triglicéridos lleva a una hipertrofia de los adipocitos y una desregulación en la secreción de adipocinas que produce una infiltración de numerosas células del sistema inmune en el tejido adiposo y un incremento en la producción de citoquinas proinflamatorias, lo que desencadena un proceso que activa a los macrófagos responsables del estado inflamatorio crónico7.
Los principales mecanismos implicados en la asociación de diabetes e infecciones vienen determinados por:
Complemento: en las personas con diabetes se ha encontrado una disminución del complemento C4 que está relacionado con la alteración disfuncional de los polimorfonucleares y la reducción de la respuesta de las citoquinas. Además, favorece la fagocitosis de los microorganismos por macrófagos y neutrófilos y la lisis de los mismos. De forma paralela, los productos de activación del complemento proporcionan la activación de los linfocitos B y la producción de anticuerpos8.
Citoquinas inflamatorias: los monocitos y células mononucleares de los diabéticos producen menos interleucinas 1, 6 y 10 por un defecto intrínseco, aunque algunos autores defienden que son los procesos de glicación que acontecen en los diabéticos los que producen dichas alteraciones, unido a una disfunción del complejo de histocompatibilidad de las células mieloides, deteriorando la inmunidad celular9.
Polimorfonucleares: se produce una disminución de movilización, quimiotaxis y actividad fagocítica en situaciones de hiperglucemia, lo que bloquea la función antimicrobiana por la inhibición de la deshidrogenasa de la glucosa 6 fosfato deshidrogenasa, aumenta la apoptosis de los leucocitos polimorfonucleares y la migración a través del endotelio. En situaciones de HbA1c<8% estas alteraciones parecen no producirse3.
Anticuerpos: en los pacientes con diabetes el proceso de glicación de los anticuerpos se produce en función de los niveles de HbA1c alterando su funcionalidad, aunque su relevancia clínica no está clara porque la respuesta de los anticuerpos tras la vacunación o el padecimiento de enfermedades comunes es adecuada en estos pacientes10.
Esta situación genera en las personas con diabetes una mayor asociación de determinadas enfermedades infecciosas, principalmente enfermedades respiratorias y cutáneas. El riesgo de infecciones respiratorias es más elevado en menores de 65 años, mientras que el riesgo de las cutáneas aumenta en mayores de esta edad11.
De las enfermedades respiratorias las más frecuentes son producidas por el virus de la gripe y el Streptococcus pneumoniae, presentando hasta 6 veces más probabilidad de ingresar durante las epidemias de gripe10. En nuestro país, en un estudio de 1.002 hospitalizaciones por neumonía, las comorbilidades más frecuentemente identificadas fueron EPOC (37,4%), insuficiencia cardiaca congestiva (21,3%) y diabetes mellitus (25,2%)12. La Asociación Americana de Diabetes (ADA) y los Centros para el Control y Prevención de Enfermedades (CDC) recomiendan la vacunación contra la gripe y el neumococo en las personas con diabetes mellitus13,14. Estas vacunas reducen el número de infecciones respiratorias, el número y la duración de las hospitalizaciones, las muertes causadas por infecciones de las vías respiratorias y los gastos médicos relacionados con la gripe y la neumonía15, pero a pesar de estos beneficios la cobertura de vacunaciones en las personas con diabetes sigue siendo insuficiente16.
Las enfermedades de piel y tejidos blandos más frecuentes en las personas con diabetes son foliculitis, forunculosis y abscesos que muchas veces aparecen en el desarrollo de la enfermedad, siendo más graves en estas poblaciones. Debemos destacar especialmente las que afectan al pie, ya que con frecuencia significan una de las causas más comunes de hospitalización, de osteomielitis y de amputaciones10,17. Los gérmenes habitualmente implicados son el Staphylococcus aureus y Staphylococcus epidermidis, aislados en el 60% de las úlceras; los enterococos, estreptococos y enterobacteriaceas son menos frecuentes y en el 15% de las úlceras se aíslan bacterias anaerobias estrictas. Inicialmente estas úlceras son monomicrobianas infectadas por cocos grampositivos, mientras que una mayor duración y profundidad de las mismas conllevan un aumento de posibilidades de infecciones polimicrobianas y de resistencia de microorganismos18. Por su especial gravedad debemos destacar la fascitis necrosante y la gangrena de Fournier de genitales masculinos, en las cuales hasta el 70% de los pacientes afectados son diabéticos19,20.
Las infecciones urinarias pueden presentarse con mayor frecuencia en las personas con diabetes mellitus tipo 2 y evolucionar a complicaciones graves si se asocian factores de riesgo como la duración de la diabetes, un control glucémico inadecuado, presencia de microangiopatía diabética, vaginitis recurrentes y anomalías anatómicas o funcionales del tracto urinario21. La pielonefritis aguda es de 4 a 5 veces más frecuente en las personas con diabetes —la mayoría causadas por Escherichia coli y Proteus—, con una presentación clínica similar a la de los no diabéticos aunque con mayor frecuencia existe afectación bilateral así como mayor riesgo de complicaciones: absceso renal o perirrenal, pielonefritis enfisematosa y necrosis papilar renal10,22. Cabe señalar la importancia, por su mayor prevalencia, de la bacteriuria asintomática en las mujeres con diabetes por la controversia en la literatura científica de si debemos tratar con antibioterapia o no, por no existir acuerdo en si pueden progresar a pielonefritis23.
Otros procesos infecciosos que debemos destacar por sus especiales características en la persona con diabetes son: la tuberculosis, con mayor propensión a crear multirresistencias asociadas a la interacción de la rifampicina con los antidiabéticos orales24; la otitis externa invasiva por Pseudomonas aeruginosa23; la mucormicosis rinocerebral, infección oportunista e invasiva producida por el hongo de la clase Zygomycetes25; y la colecistitis enfisematosa, producida por Salmonella enteritidis y Campylobacter, siendo esta más frecuente en varones con diabetes23. La periodontitis es 4 veces más frecuente en personas con diabetes, incrementando la posibilidad de un control glucémico deficiente, que a su vez aumenta el desarrollo de la periodontitis, cerrando un círculo vicioso26.
Podemos decir que un medio ambiente hiperglucémico, la glucosuria, la alteración de la motilidad gastrointestinal y urinaria, la menor producción de interleucinas como respuesta a las infecciones, la disminución de la quimiotaxis y la actividad fagocítica, la inmovilización de los polimorfonucleares y el aumento de la virulencia de algunos patógenos pueden favorecer el desarrollo de enfermedades infecciosas. La mayoría de autores, a pesar de estos argumentos, piensan que es necesario el desarrollo de estudios que puedan aclarar los mecanismos inmunopatogénicos implicados.
Influencia de las enfermedades infecciosas en el control metabólico de las personas con diabetesLas enfermedades infecciosas interfieren en el control metabólico de las personas con diabetes, aunque en algunos casos durante el proceso infeccioso es difícil establecer la distinción entre causa y efecto en la descompensación de los niveles de glucosa. En un estudio holandés se valoró si existía relación entre el nivel glucémico en diabéticos (tratados con dieta, antidiabéticos orales o insulina) y la incidencia de infecciones, durante un periodo de 2 años, relacionándolo con determinaciones de HbA1c y glucemias basales. No hubo diferencias significativas en la presentación de infecciones según el buen o mal control metabólico de los pacientes. Sin embargo, las personas con diabetes que presentaron infección mostraban niveles significativamente mayores de HbA1c en este periodo comparados con los niveles medios en los periodos sin infección, por lo que se concluyó que la hiperglucemia es más un resultado que una causa de las infecciones comunes4. Otros estudios, por el contrario, postulan que la presencia de hiperglucemia se asocia con un mayor riesgo de infección tanto en pacientes críticos como no críticos27,28. Esto podría ser el resultado de la supresión de las funciones inmunes con la hiperglucemia29. Por otra parte, la infección, como una condición de estrés, se ha asociado a la hiperglucemia debido al incremento del nivel de las hormonas contrarreguladoras (cortisol, adrenalina, glucagón), la activación de la cascada inflamatoria y el estrés oxidativo27. Así, las enfermedades infecciosas, especialmente la neumonía y las infecciones del tracto urinario, representan en las crisis de hiperglucemia entre el 20 y el 55% de todas las causas30.
El control glucémico deficiente, especialmente en presencia de infección, puede conducir a complicaciones metabólicas y las relacionadas con la propia infección, por lo que es necesario que además de la terapia antimicrobiana se haga hincapié en lograr un buen control de la glucemia31. Los requerimientos de insulina pueden aumentar durante la presencia de infecciones, incluso aunque se disminuya la ingesta de alimentos. La insulina es un agente anabólico y debe ser el medicamento de elección para el control de la glucemia en personas con infecciones graves32.
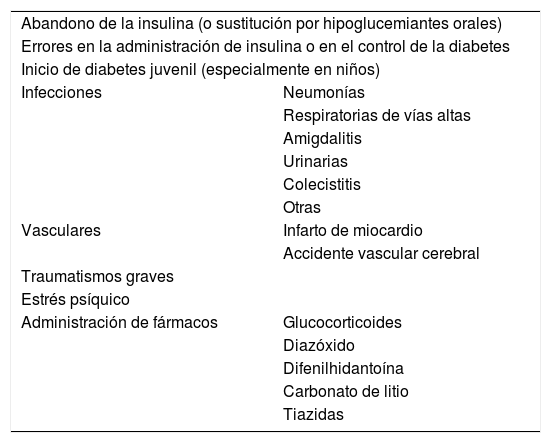
La presencia de infecciones es el factor de riesgo más común de descompensación hiperglucémica simple, cetoacidosis y coma hiperosmolar, ya que en muchos casos lo que se produce es un aumento del catabolismo y de las hormonas contrarreguladoras, con la producción de una resistencia insulínica transitoria, que aumenta las necesidades de insulina, con la posible aparición de cetonuria33. En la tabla 1 podemos ver las causas que pueden producir una cetoacidosis diabética, entre las cuales se encuentran varios tipos de infecciones muy comunes en las personas con diabetes. La infección puede estar implicada en un 30-40% de las causas de cetoacidosis diabética y en un 32-60% en la etiología de un síndrome hiperosmolar34,35.
Causas que pueden producir cetoacidosis diabética
| Abandono de la insulina (o sustitución por hipoglucemiantes orales) | |
| Errores en la administración de insulina o en el control de la diabetes | |
| Inicio de diabetes juvenil (especialmente en niños) | |
| Infecciones | Neumonías |
| Respiratorias de vías altas | |
| Amigdalitis | |
| Urinarias | |
| Colecistitis | |
| Otras | |
| Vasculares | Infarto de miocardio |
| Accidente vascular cerebral | |
| Traumatismos graves | |
| Estrés psíquico | |
| Administración de fármacos | Glucocorticoides |
| Diazóxido | |
| Difenilhidantoína | |
| Carbonato de litio | |
| Tiazidas | |
Fuente: Atreja y Kalra32.
Es importante para los médicos de familia conocer la importancia del control y seguimiento de estos pacientes, debido a la alta probabilidad de complicaciones que pueden presentar. Si una persona con diabetes tiene un proceso infeccioso añadido y presenta alguno de los signos y síntomas que se enumeran en la tabla 2, debe ser derivado a un servicio hospitalario de urgencias36.
Criterios de derivación al hospital en personas con diabetes y procesos infecciosos añadidos
| Glucemia >500mg/dl o >300mg/dl de instauración aguda |
| Cetonuria intensa (>2+) o cetonuria (>1+) de más de 24h |
| Vómitos no controlados o imposibilidad de garantizar la ingesta |
| Alteración de la respiración o del comportamiento/conciencia |
| Fiebre alta con riesgo de deshidratación y shock séptico |
| Diarrea grave con afectación del estado general |
| Imposibilidad para aplicar las medidas descritas |
| Ausencia de mejoría a las 12-24h de aplicar la pauta terapéutica |
Fuente: Cano-Pérez y Franch33.
En general, las enfermedades infecciosas son más frecuentes y de mayor gravedad en personas con diabetes mellitus, y algunas de ellas son casi exclusivas (mucormicosis, otitis externa maligna, pielonefritis y colecistitis enfisematosas).
En este apartado se describirán aquellas cuyo tratamiento se lleva a cabo de manera preferente en Atención Primaria (tabla 3).
Tratamiento de las infecciones en personas con diabetes
| Tratamiento | Situaciones especiales | |
|---|---|---|
| Infecciones del trato urinario | ||
| Bacteriuria asintomática | No tratar | Embarazadas: fosfomicina (dosis única), β-lactámicos 5 días (amoxicilina/clavulánico, cefalosporinas) y nitrofurantoína (5-7 días) |
| Cistitis | • Fosfomicina trometamol: 3g (dosis única). Se puede administrar segunda dosis en 48-72h | • Evitar si existe posibilidad de pielonefritis |
| • Quinolonas: ofloxacino (200mg/12h), ciprofloxacino (250mg/12h) y levofloxacino (250mg/día), en tratamientos de 3 días | • Posible daño a la flora fecal e incremento de resistencias bacterianas, deberían reservarse para ITU complicadas | |
| • Nitrofurantoína: 50mg/8h o 100mg/12h (5 días) | • Contraindicada si el aclaramiento de creatinina es <60ml/min | |
| • Cefalosporinas: 2.a generación (cefuroxima), pautas de más de 3 días y 3.a generación (cefixima, ceftibuteno, cefpodoxima proxetilo), pauta de 3 días | ||
| • Cotrimoxazol: 160/800mg/12h (3 días) | • Espectro selectivo y aumento de resistencias bacterianas | |
| • Amoxicilina/clavulánico. Pautas de 5 días | • No es primera opción por riesgo de reinfecciones. Prescribir si lo indica el antibiograma | |
| Pielonefritis | • Cefalosporinas: cefuroxima (500mg/12h), cefiximina (400mg/12h) | |
| • Quinolonas (si alergia a β-lactámicos): ciprofloxacino (500-750mg/12h), levofloxacino (500mg/24h) | ||
| Siempre durante 2 semanas | ||
| Candidiasis urinarias y vulvovaginales | • Cotrimazol crema 2% (1 vez/día 7 días) | Candidiasis complicada (clínica recurrente o diabetes mal controlada): |
| • Cotrimazol 500mg óvulos (dosis única) o 200mg/día (3 días) | • Fluconazol 150mg oral cada 3 días (total 3 dosis) y tratamiento tópico 7 días. Posteriormente 1 comp. semanal (6 meses) | |
| • Fluconazol 150mg oral (dosis única) | ||
| Infecciones de piel y partes blandas | ||
| Infección del pie diabético | ||
| Infecciones leves | • De elección: amoxicilina/clavulánico o cefalosporina 1.a generación, vía oral (1 o 2 semanas) | |
| • Segunda opción: clindamicina, levofloxacino o moxifloxacino vía oral (mínimo 2 semanas) | ||
| Infecciones moderadas | • De elección: levofloxacino, moxifloxacino y clindamicina (2-4 semanas). Cotrimoxazol en caso de SARM | |
| • Segunda opción o no mejoría con el tratamiento previo: ciprofloxacino y clindamicina intravenosos | ||
| Infecciones graves | • Infecciones graves que amenazan la extremidad (polimicrobianas): tratamiento intravenoso de amplio espectro | |
| Fascitis necrosante | Soporte hemodinámico, tratamiento quirúrgico extenso y precoz y antibioterapia empírica | |
| Gangrena de Fournier | Antibióticos vía intravenosa | |
| Infecciones de la cabeza y cuello | ||
| Mucormicosis | Desbridamiento quirúrgico agresivo y dosis altas de amfotericina B intravenosa | |
| Otitis externa maligna | Tratamiento antibiótico frente a la Pseudomonas | |
| Infecciones respiratorias | ||
| Neumonía | • Amoxicilina oral (1g/8h), o amoxicilina/clavulánico (875-125mg/8h) 8-10 días | • Añadir un macrólido (azitromicina 500mg/día de 3-5 días o claritromicina 500mg/12h, 10 días), si existen factores de riesgo, o si transcurridas 48-72h persiste fiebre |
| • Si alergia a β-lactámicos: levofloxacino (500-750mg/24h) o moxifloxacino (400mg/24h) 5-7 días | • Reevaluar en 48-72h para comprobar la respuesta al tratamiento | |
| • Cefditoren 400mg/12h, 7 días (si no puede administrarse amoxicilina o quinolonas) | ||
Las personas con diabetes, debido a posibles alteraciones tanto del sistema inmune como del mal control metabólico y a la falta de vaciado de la vejiga por neuropatía autonómica, tienen un mayor riesgo de ciertas infecciones urinarias37, siendo hasta 5 veces más frecuentes en las mujeres. Además, son más severas, recurrentes y con mayor número de hospitalizaciones.
Bacteriuria asintomáticaEl término bacteriuria asintomática se refiere a la presencia de un urocultivo positivo en una persona asintomática. Se trata de una situación muy frecuente en el diabético. La incidencia aumenta en la enfermedad avanzada, enfermedad grave y cuando hay una elevación de la HbA1c. Su aparición no está asociada con un efecto adverso sobre la función renal y podría ser detectada, en muchas ocasiones, a partir de la aparición de microalbuminuria38.
Las mujeres con bacteriuria asintomática tienen incrementado el riesgo de infección del tracto urinario sintomática, pero se recomienda no tratar, puesto que no solo no disminuye la infección sintomática, sino que aumenta la resistencia a antibióticos sin obtener beneficio clínico39. Se recomienda el tratamiento antibiótico en las embarazadas.
CistitisLa bacteriología de las infecciones del tracto urinario es similar en mujeres diabéticas y no diabéticas, siendo el microorganismo más frecuente la E. coli, especialmente en aquellas de tipo ambulatorio y no complicadas (80-90%). El resto de las infecciones son producidas por otras enterobacterias como el Proteus mirabilis y Klebsiella pneumoniae. En las mujeres con actividad sexual es más frecuente el Streptococcus saprophyticus. El Enterococcus faecalis se observa con mayor frecuencia en sujetos ancianos que padecen síndrome prostático. La diabetes es uno de los factores de riesgo para el desarrollo de cistitis aguda complicada.
Es recomendable una buena hidratación. Existen evidencias de que las pautas cortas de antibióticos (3 o 5 días) son más eficaces y disminuyen los efectos adversos en comparación con los ciclos más largos. Los antibióticos recomendados40 y las recomendaciones en situaciones especiales41,42 se presentan en la tabla 3.
Pielonefritis agudaLa pielonefritis aguda es 4-5 veces más común en personas con diabetes43. La mayoría de ellas están causadas por E. coli o P. mirabilis. La clínica es similar a la de los no diabéticos, excepto en la afectación renal bilateral.
En la mayoría de las ocasiones se tratará con fármacos por vía oral. Se recomienda el ingreso hospitalario para el tratamiento intravenoso en pacientes embarazadas, inmunocomprometidos, si hay mal estado general con dificultad para ingerir, si existen abscesos o si no hubiera mejoría a las 48-72h44,45.
En los pacientes diabéticos mal controlados puede haber una respuesta más lenta y aumentar el riesgo de recaídas.
Si no existe criterio de ingreso, se realiza tratamiento empírico hasta tener el urocultivo (tabla 3).
Pielonefritis enfisematosaEs un cuadro infrecuente pero muy grave por su elevada mortalidad. Se observa casi exclusivamente en diabéticos. Aparecen áreas de necrosis y gas unilateral en el parénquima renal. El hallazgo radiológico típico es la presencia de gas intrarrenal o perirrenal en el TAC. Debe sospecharse ante una pielonefritis que no responde bien al tratamiento o que muestra signos de gravedad. Su resolución requiere tratamiento antibiótico intensivo y drenaje quirúrgico o nefrectomía46.
Abscesos renal y perirrenalSuelen producirse como complicación de una pielonefritis aguda, si hay alteración de la vía urinaria o como consecuencia de diseminación hematógena. La etiología son bacilos gramnegativos (sobre todo E. coli) o infección polimicrobiana. Puede manifestarse con fiebre, dolor de espalda, disuria o poliuria y ocasionalmente palparse una masa.
El absceso perirrenal puede ser consecuencia de la rotura de un absceso intrarrenal. El diagnóstico se realiza a través de ecografía o TAC. Aunque el tratamiento es médico, puede llegar a ser necesaria la cirugía.
Candidiasis de vías urinarias y vulvovaginalesLa infección por Candida albicans, y en menor medida por Candida glabrata, se ve con frecuencia en los diabéticos, especialmente tras el uso de antibióticos de amplio espectro o sondas.
Piel e infecciones de partes blandasLas personas con diabetes están más predispuestas a las infecciones de piel y tejidos blandos, como foliculitis, forunculosis y abscesos subcutáneos.
Infección del pie diabético47-50La presencia de neuropatía, isquemia, deformidades en el pie, presión plantar elevada e infección producen lesiones tisulares o úlceras, pudiendo llegar a osteomielitis, amputaciones (hasta el 60% de las de tipo no traumático en los países desarrollados) e incluso a la muerte.
Son también factores de riesgo: úlcera o amputación previa, tiempo de evolución de la diabetes, mal control glucémico (HbA1c>9%) y mala agudeza visual.
El objetivo principal del tratamiento es el cierre de la herida. El éxito del tratamiento de las úlceras en el pie diabético incluye: control óptimo de la diabetes y resto de los factores de riesgo, garantizar un flujo sanguíneo adecuado, cuidado local de la herida (eliminar el tejido necrótico y equilibrio de la humedad), control de las infecciones y descargar de presión.
La mitad de estas heridas son crónicas y no presentan clínica de infección, por lo que no deben tratarse con antibióticos sistémicos. Si presentan evidentes signos de infección, después de una cuidadosa limpieza y desbridamiento de la herida, se debe realizar un cultivo antes de iniciar el tratamiento antibiótico empírico (tabla 3).
En las úlceras agudas y superficiales, o más profundas pero sin tratamiento previo, están involucrados S. aureus, S. epidermidis y estreptococo β-hemolítico. En las más profundas, o tratadas previamente con antibióticos y de larga evolución, suelen estar implicados más de dos microorganismos, entre los que se pueden encontrar, además de los previos, S. aureus resistente a meticilina (SARM), Enterococcus, P. aeruginosa, a veces Candida y Corynebacterium51.
El tratamiento antibiótico está condicionado por la isquemia que dificulta la llegada de antibióticos al foco de infección debido a la alteración leucocitaria y a la presencia de insuficiencia renal. Se aconsejan antibióticos bactericidas y evitar fármacos nefrotóxicos51. El fracaso del tratamiento antibiótico puede deberse a una sobreinfección, resistencias o extensión al hueso.
Fascitis necrosanteSe caracteriza por necrosis rápida y progresiva de la fascia y el tejido subcutáneo, causando la destrucción local de los tejidos, trombosis microvascular y signos de toxicidad sistémica. La mortalidad varía, según distintas publicaciones, entre el 25 y 40% de los casos45.
Gangrena de FournierEs una fascitis necrosante resultado de una infección polimicrobiana rápidamente progresiva. Se origina en la región anorrectal y genitourinaria, pudiendo afectar a la región inguinal, miembros inferiores, pared anterior abdominal e incluso al tórax, por su progresión a través de la fascia.
Afecta sobre todo a varones de entre 50 y 70 años, y hasta el 70% son personas con diabetes45.
Infecciones de cabeza y cuelloMucormicosisEs una infección por hongos de la familia zigomicetos. Se han descrito varias formas clínicas: pulmonar, gastrointestinal, cutánea, renal, encefálica y rinocerebral. El 50% de los casos se producen en individuos con diabetes. La más frecuente es la rinocerebral. Presenta un pronóstico desfavorable, con una mortalidad de un 25-50%.
Otitis externa malignaEs una infección severa que afecta al conducto auditivo externo, tanto óseo como cartilaginoso, y a los tejidos blandos adyacentes pudiendo llegar a la base del cráneo. El 65% de los casos son pacientes diabéticos. Aún con diagnóstico y tratamiento adecuados, la afección se asocia con una tasa de mortalidad del 20%.
Infecciones respiratoriasLas infecciones de las vías respiratorias son causa de un importante número de consultas en personas diabéticas respecto a no diabéticas52,53.
Durante las epidemias de gripe presentan 6 veces más probabilidades de complicaciones e ingreso hospitalario respecto a la población general40.
Los agentes implicados habitualmente son S. pneumoniae, que presenta una resistencia a los macrólidos del 20-25%, y el virus de la gripe45.
Las recomendaciones para pacientes en tratamiento ambulatorio se presentan en la tabla 352,53.
TuberculosisLas personas con diabetes tienen mayor riesgo de contraer tuberculosis que la población general y son más propensas a que esta sea multirresistente. También son más frecuentes los fracasos terapéuticos y la muerte. Además, tanto la infección como su tratamiento pueden complicar el control de la glucemia. La rifampicina aumenta el metabolismo de los antidiabéticos orales.
Algunas recomendaciones generales para el tratamiento antibiótico en personas con diabetes son54:
Tener precaución con fármacos nefrotóxicos por el riesgo de nefropatía diabética. Revisar siempre la función renal y ajustar la posología.
Revisar la utilización de antibióticos ototóxicos, sobre todo si existe retinopatía diabética.
La enteropatía diabética podría dificultar la absorción de fármacos orales.
Medidas de prevención de las infecciones más habituales en personas con diabetesUna característica que puede predisponer al aumento y gravedad de las infecciones en personas con diabetes es un alto índice de masa corporal. La obesidad tiene efectos adversos sobre la función inmune y aumenta la susceptibilidad para infecciones, como la neumonía, independientemente del control glucémico55, por lo que mantener un peso adecuado puede ayudar a disminuir las mismas.
Entre las infecciones susceptibles de ser prevenidas en las personas con diabetes se encuentran las úlceras en pies diabéticos, la periodontitis, algunas infecciones de vías urinarias y la hepatitis por virus B. Se exceptuarán en este apartado las infecciones respiratorias y su prevención mediante el uso de vacunas (S. pneumoniae y gripe), al ser tratadas más ampliamente en otro artículo.
Prevención de úlceras en pies diabéticosEl término pie diabético engloba cualquier lesión del pie: infección, úlcera y destrucción de tejidos profundos que aparece como resultado de la diabetes y sus complicaciones. Es la principal causa de amputación no traumática en los países occidentales, pudiendo ocasionar la muerte o incapacidad física y psíquica. Tiene una gran repercusión en la calidad de vida y representa un alto coste para la sociedad. Alrededor del 15% de las personas con diabetes presentarán a lo largo de su vida úlceras en las extremidades inferiores, de las que entre el 7 y el 20% requerirán la amputación de la extremidad56.
Con el fin de disminuir la incidencia de úlceras, diferentes sociedades científicas57,58 recomiendan proporcionar a los pacientes con diabetes educación general para el autocuidado de los pies y la realización de un examen exhaustivo para identificar factores de riesgo de úlcera y amputación.
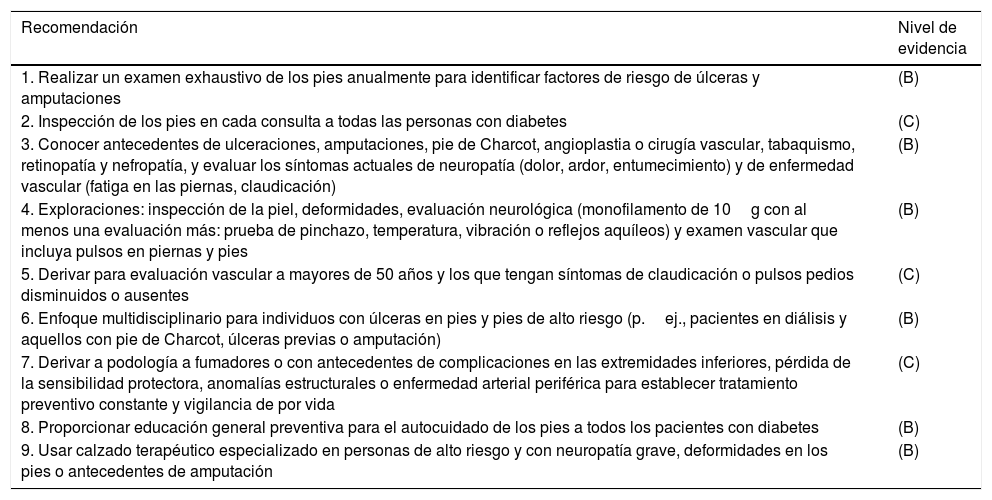
Las recomendaciones de la ADA con niveles de evidencia se presentan en la tabla 457.
Recomendaciones de la American Diabetes Association (ADA) con niveles de evidencia para la prevención del pie diabético
| Recomendación | Nivel de evidencia |
|---|---|
| 1. Realizar un examen exhaustivo de los pies anualmente para identificar factores de riesgo de úlceras y amputaciones | (B) |
| 2. Inspección de los pies en cada consulta a todas las personas con diabetes | (C) |
| 3. Conocer antecedentes de ulceraciones, amputaciones, pie de Charcot, angioplastia o cirugía vascular, tabaquismo, retinopatía y nefropatía, y evaluar los síntomas actuales de neuropatía (dolor, ardor, entumecimiento) y de enfermedad vascular (fatiga en las piernas, claudicación) | (B) |
| 4. Exploraciones: inspección de la piel, deformidades, evaluación neurológica (monofilamento de 10g con al menos una evaluación más: prueba de pinchazo, temperatura, vibración o reflejos aquíleos) y examen vascular que incluya pulsos en piernas y pies | (B) |
| 5. Derivar para evaluación vascular a mayores de 50 años y los que tengan síntomas de claudicación o pulsos pedios disminuidos o ausentes | (C) |
| 6. Enfoque multidisciplinario para individuos con úlceras en pies y pies de alto riesgo (p.ej., pacientes en diálisis y aquellos con pie de Charcot, úlceras previas o amputación) | (B) |
| 7. Derivar a podología a fumadores o con antecedentes de complicaciones en las extremidades inferiores, pérdida de la sensibilidad protectora, anomalías estructurales o enfermedad arterial periférica para establecer tratamiento preventivo constante y vigilancia de por vida | (C) |
| 8. Proporcionar educación general preventiva para el autocuidado de los pies a todos los pacientes con diabetes | (B) |
| 9. Usar calzado terapéutico especializado en personas de alto riesgo y con neuropatía grave, deformidades en los pies o antecedentes de amputación | (B) |
Fuente: Sentochnik y Eliopoulos54.
La International Working Group on the Diabetic Foot (IWGDF)58 añade: usar rutinariamente calzado adecuado y tratamiento de las lesiones preulcerosas (eliminación de callosidades, protección o drenaje de ampollas si es necesario, tratamiento de uñas incarnatas y tratamiento de las infecciones micóticas).
A pesar de todas estas recomendaciones, existe poca evidencia que pruebe el beneficio de las intervenciones con objetivo de prevenir la primera úlcera en el pie en personas en situación de riesgo59; sin embargo, para la prevención de las úlceras recurrentes existe fuerte evidencia para apoyar algunas intervenciones: la toma de la temperatura de la piel del pie por parte del paciente y el uso continuo de calzado terapéutico para aliviar la presión en las zonas de riesgo. No hay evidencia que apoye la educación del paciente en una única sesión para la prevención de úlceras recurrentes del pie.
PeriodontitisLa periodontitis es una enfermedad inflamatoria crónica que se caracteriza por la formación de un bolsillo periodontal, pérdida de tejido conectivo y la resorción ósea alveolar, pudiendo dar lugar a la pérdida de dientes. Es 4 veces más frecuente en personas con diabetes y está considerada la sexta complicación más común en estos pacientes. Existe una relación bidireccional entre la hiperglucemia y la periodontitis, ya que esta empeora el control glucémico y, por otro lado, el control glucémico deficiente se ha asociado a una mayor incidencia y progresión de la gingivitis y la periodontitis45. Los mecanismos que subyacen en la relación entre estas dos patologías no son bien conocidos, estando implicados aspectos del funcionamiento del sistema inmunológico, la actividad de los neutrófilos y la biología de citoquinas60.
La enfermedad periodontal se ha relacionado con la aterosclerosis y las enfermedades cardiovasculares61,62. La incidencia de microalbuminuria y enfermedad renal terminal se incrementan el doble y el triple, respectivamente, en individuos diabéticos que también tienen periodontitis severa respecto a los que no la tienen. El riesgo de mortalidad por cardiopatía isquémica y nefropatía diabética combinada es 3 veces mayor en los diabéticos con periodontitis severa. El tratamiento de la periodontitis se asocia con reducciones de HbA1c de hasta el 0,4%60.
La profilaxis dental (eliminación del sarro supragingival y la placa) en personas con diabetes ha demostrado la detención de la progresión de la periodontitis, recomendándose profilaxis de rutina cada 3 meses en estos pacientes63,64.
Dado que la periodontitis y la diabetes mellitus tipo 2 son problemas de salud muy prevalentes en poblaciones de bajos ingresos, que tienen más dificultades para la atención dental, debería facilitarse el acceso a la misma para todos las personas con diabetes.
Infecciones del tracto urinarioLas bacteriurias asintomáticas serían las infecciones del tracto urinario susceptibles de ser prevenidas. Las mujeres diabéticas con bacteriuria asintomática presentan mayor riesgo de infecciones del tracto urinario y de hospitalización por sepsis urinaria, sin embargo, no hay evidencia de que el tratamiento antibiótico en esta situación sea beneficioso65. El uso de tratamiento tópico con estrógenos es eficaz para la prevención de la bacteriuria asintomática y disminuye la infección del tracto urinario en mujeres posmenopáusicas que presentan diabetes66.
Virus de la hepatitis BLas personas con diabetes con frecuencia precisan para su control la realización de autoanálisis así como tratamientos inyectables, lo que requiere la manipulación de agujas y materiales de punción. En nuestro entorno estos materiales se facilitan para su uso individual y son desechables. En Estados Unidos hay descritos brotes de infección por el virus de la hepatitis B en personas con diabetes que compartían dispositivos de punción del dedo y medidores de glucosa sin limpieza y desinfección entre usos67.
Los avances en la tecnología, tales como el desarrollo de medidores de glucosa en sangre que pueden soportar la desinfección frecuente y métodos no invasivos para el autoanálisis de glucosa, son herramientas útiles en la mejora de la seguridad del paciente, aunque no siempre están al alcance de todos los pacientes.
Conflicto de interesesNo existe ningún conflicto de intereses de los autores en relación con la elaboración de este manuscrito.
A Iván Bernardo por la revisión del manuscrito y de la bibliografía.