INTRODUCCIÓN
La hipertensión arterial (HTA) es el principal factor de riesgo en los accidentes cerebrovasculares y, junto con la hipercolesterolemia y el tabaquismo, uno de los principales factores de riesgo de la cardiopatía isquémica. Debido a su elevada prevalencia y a su influencia en la morbimortalidad cardiovascular, supone uno de los más relevantes problemas de salud de la Atención Primaria1,2. Las directrices internacionales para el manejo de la HTA disponibles en el momento de diseñar este estudio subrayan la necesidad de estimar de forma precisa la estratificación del riesgo coronario de los individuos3. Dicha estimación tiene que basarse en una determinación exacta de la tensión arterial en la consulta (el método aceptado universalmente para el diagnóstico de la HTA continúa siendo la medición en la consulta médica con esfigmomanómetro de mercurio y método auscultatorio de Korotkoff). Al mismo tiempo recomiendan que se utilicen técnicas de medición fuera de la consulta para superar algunas de las limitaciones de las lecturas de la tensión que se hacen en la misma, como errores debidos a la técnica, al observador, a la variabilidad de la presión arterial (PA) y a la respuesta presora por la presencia del médico que da lugar a la HTA clínica aislada, también llamada HTA de "bata blanca" (HBB)3-5. La monitorización ambulatoria de la PA (MAPA) o registro automatizado de múltiples tomas de la PA a lo largo de 24 horas y en las condiciones habituales del paciente es una técnica segura y fiable, a la que hoy día se puede considerar como la técnica de referencia o estándar oro. Sus aportaciones en investigación, diagnóstico y tratamiento de la HTA son múltiples, sin embargo, aunque algunos pocos centros de Atención Primaria disponen de ella, sigue circunscrita al ámbito hospitalario y su coste económico continúa siendo alto, por lo que su difusión es limitada6. La automedida de la PA (AMPA) surge de la necesidad de aproximarse a la PA real del individuo, realizando la medición en las condiciones más parecidas a las que se expone habitualmente. Consiste en la lectura de la PA efectuada por el propio paciente, sus familiares o allegados fuera del ámbito sanitario, mediante un aparato portátil6-8. La disponibilidad en la actualidad de aparatos electrónicos validados siguiendo protocolos establecidos por diferentes sociedades científicas para la medida de la PA, de fácil manejo y bajo coste económico, que permiten una medición fiable por el propio paciente en diferentes lugares (domicilio, trabajo), ha hecho de la AMPA una técnica accesible en Atención Primaria9,10. Es simple, rápida y, en condiciones determinadas, segura y fiable7. Al compararla con la MAPA se han evidenciado unas buenas correlaciones entre ambas técnicas diagnósticas11,12. Con un determinado número de lecturas de la PA, la AMPA se ha demostrado tan reproducible como la MAPA y, al obviarse la reacción de alerta en la consulta, es capaz de discriminar bien a los individuos con HBB7,11,12, teniendo en cuenta además que para definir esta entidad bastan las lecturas ambulatorias diurnas, pues las nocturnas son típicamente más bajas5,13. La AMPA ha demostrado una mayor correlación con la afectación de órganos diana y presencia de factores de riesgo coronario asociados que la PA medida en la consulta14. Para ganar en exactitud y precisión es muy importante valorar la indicación de la AMPA, seguir una pauta protocolizada en el número de mediciones, utilizar aparatos validados (sólo existen cinco en el mercado) disponibles para el préstamo desde el equipo de Atención Primaria y un perfecto adiestramiento del paciente por parte del personal médico y de enfermería2.
El objetivo de nuestro estudio es el diagnóstico de HTA clínica aislada mediante AMPA entre los hipertensos de nuevo diagnóstico de nuestro centro de salud, así como analizar los factores de riesgo coronario de estos pacientes y compararlos con los de los pacientes con HTA confirmada.
MATERIAL Y MÉTODO
El Centro de Salud urbano donde se realizó el estudio atiende una población de 23.332 personas. El programa de hipertensión incluye a 3.800 pacientes que son atendidos en las consultas de medicina de familia y enfermería según protocolos consensuados de forma periódica. Se desarrolló un estudio descriptivo transversal no aleatorizado, tras solicitar a los 14 médicos del centro y sus respectivas consultas de enfermería que remitieran a consulta de hipertensión a todos los pacientes mayores de 18 años diagnosticados recientemente de HTA, es decir, que presenten en las últimas tres determinaciones de la PA una cifra igual o superior a 140 y/o 90 mmHg para la PA sistólica (PAS) y PA diastólica (PAD), respectivamente, para confirmación diagnóstica de HTA, y que no hayan comenzado tratamiento farmacológico. Esta consulta se haya ubicada en el mismo Centro y es atendida por un médico de familia para la realización de AMPA. Para ello se envió desde la consulta de hipertensión al resto de las consultas hojas informativas sobre el estudio, hipótesis de trabajo, material y métodos y criterios de inclusión y exclusión de los pacientes. El cálculo del tamaño muestral se hizo asumiendo una incidencia anual del 1% del total de la población adulta atendida de nuevos hipertensos en fases 1 y 2 del JNC-VI. Se incluyeron los pacientes diagnosticados de HTA según criterios definidos por la Organización Mundial de la Salud (OMS) PAS >= 140 mmHg y/o PAD >= 90 mmHg- en al menos tres tomas de PA en la consulta mediante esfigmomanómetro de mercurio, que además cumplan los siguientes requisitos: a) tener una PAS < 180 mmHg y/o una PAD < 110 mmHg (fases 1 y 2 del JNC-VI); b) edad > 18 años; c) tener una autonomía y una actitud suficientes para la AMPA en el domicilio, y d) ser pacientes con nuevo diagnóstico de HTA en los que estaría indicado el tratamiento antihipertensivo. Los criterios de exclusión del estudio fueron los siguientes: a) PAS en la consulta >= 180 mmHg; b) PAD en la consulta >= 110 mmHg; c) pacientes con HTA secundaria; d) pacientes con enfermedad cardiovascular (insuficiencia cardíaca, cardiopatía isquémica, arritmia completa por fibrilación auricular, accidente cerebrovascular (ACV), accidente isquémico transitorio (AIT), encefalopatía hipertensiva, demencia vascular, aneurisma de aorta); e) pacientes institucionalizados o encamados, y f) pacientes con deterioro del nivel cognitivo o con enfermedad mental u orgánica que pudiera interferir en el estudio. El diagnóstico de HTA en las consultas se realizó por el médico o la enfermera mediante medición de la PA con esfigmomanómetro de mercurio ajustado a 0 mmHg de la escala y método auscultatorio (identificación de la PAS con la aparición del primer ruido o fase I de Korotkoff y la PAD con la desaparición del último ruido o fase V de Korotkoff), con el paciente sentado y tamaño adecuado del manguito, según recomendaciones de los expertos1. Se efectuó a cada individuo un mínimo de tres tomas, considerando como PA individual la media aritmética de las tres últimas. Los pacientes que cumplieron criterios fueron citados telefónicamente para la consulta de hipertensión, a la que acudieron en horario de mañana. Todos los procedimientos utilizados fueron los habitualmente disponibles y autónomos en Atención Primaria, por lo que no se utilizó MAPA, ecocardiografía ni otras técnicas de difícil acceso por prioridades asistenciales. La primera consulta constó de las siguientes actividades: a) se explicó a cada paciente la naturaleza del estudio y se le invitó a participar tras dar su consentimiento informado; b) se completó la historia clínica en caso necesario, se realizó anamnesis, determinación del índice de masa corporal, realización de electrocardiograma y solicitud de radiografía de tórax. Asimismo se solicitó analítica de sangre para la determinación en laboratorio de colesterol total, colesterol ligado a lipoproteínas de alta densidad (c-HDL), colesterol ligado a lipoproteínas de baja densidad (c-LDL), triglicéridos, glucemia, urea, creatinina, ácido úrico e iones y muestra de orina para determinación de microalbuminuria mediante método de química seca (tiras reactivas para la determinación semicuantitativa inmunológica in vitro de la albúmina hasta 100 mg/l con sensibilidad analítica > 95%); c) se facilitó a cada paciente un aparato de AMPA OMRON HEM-705 -CP y se procedió al adiestramiento individualizado sobre el mismo, comprobando en cada caso la capacidad del paciente para su correcta realización; d) a cada paciente se le entregó una hoja escrita que contenía espacio para anotar los resultados de la automedida y una breve información sobre la HTA, la AMPA, las instrucciones del aparato y las recomendaciones de cómo tomarse correctamente la PA, previamente reforzado de forma verbal;
e) citación con día y hora para la segunda consulta a los 7 días. Para eventuales problemas surgidos durante la automedida, el paciente tuvo conexión telefónica con el investigador, y f) en la segunda visita se recogieron los resultados de la AMPA domiciliaria, haciendo una valoración provisional de los mismos. Se hizo una segunda determinación de microalbuminuria. Se emplazó al paciente a citación habitual con su médico de cabecera para la obtención de la información completa y de las medidas a tomar. Fuera de consulta, se registraron todos los valores y se calculó la media de la PA domiciliaria, identificando a los pacientes con HTA de bata blanca y se envió informe pormenorizado de todos los resultados (automedida y pruebas complementarias) a la consulta médica de cada paciente. El protocolo de la automedida quedó configurado como 30 mediciones, que se realizaron a lo largo de 5 días, 6 tomas cada día, dos por la mañana, dos por la tarde y dos por la noche, siendo la primera del día antes del desayuno y la última antes de acostarse y existiendo entre cada toma un mínimo de una hora. Se aconsejó hacer las tomas en días laborables, manteniendo una actividad normal. Las hojas de recogida de datos facilitadas a los pacientes constaban de 5 tablas numeradas con los días y espacio exacto para recoger las 6 tomas diarias, cada una de ellas con la hora, PAS, PAD y frecuencia cardíaca. Se consideraron válidos los registros con, al menos, el 80% de las determinaciones bien recogidas. Se consideraron erróneas y se eliminaron las lecturas que eran mayores del doble que la anterior o posterior. Para el análisis de los datos se despreciaron las 6 tomas del primer día, por considerarlo un período crítico en el que el paciente todavía no domina el aparato y la ansiedad puede llevar a sobrevalorar los resultados15,16. Para la determinación de la PA se utilizó el esfigmomanómetro electrónico digital OMRON 705 CP, automático, de método oscilométrico, validado para su uso en automedida domiciliaria por la British Hypertension Society (BHS) y la Association for the Advancement of Medical Instrumentation (AAMI)17. Constan de memoria e impresora, pero sólo memoriza un total de 14 medidas, por lo que se decidió el método manual para la recogida de datos, además de considerarlo más sencillo para el paciente y con menos problemas técnicos. La fiabilidad de los datos aportados se reforzó por parte del investigador a través de un correcto adiestramiento en el uso del aparato, información precisa y una buena comunicación con el paciente.
Los criterios diagnósticos utilizados fueron los siguientes:
1) HTA definida según criterios de la OMS y clasificación de la JNC-VI1.
2) HTA de "bata blanca" como todo paciente con cifras de PA confirmadas en la consulta con al menos tres tomas mayores o iguales a 140/90 mmHg y cifras de PA domiciliaria mediante AMPA 6 veces al día durante 5 días menores de 135/85 mmHg3,18.
3) Hipertrofia ventricular izquierda (HVI): se consideró que había HVI si era positivo uno o más de los siguientes criterios: Cornell (R en aVL + S en V3 > 28 mm en varones o > 20 mm en mujeres), Sokolow (S en V1 + R en V5 >= 35 mm) o índice cardiotorácico en la radiografía de tórax > 55%19.
4) Índice de masa corporal: peso en kilogramos dividido por el cuadrado de la talla en metros.
5) Hábito tabáquico: se consideró fumador a todo individuo que consumía cigarrillos de forma regular y continuada desde hace más de 30 días, al menos un cigarrillo diario.
6) Se definió la carga de PA como el porcentaje sobre el total de lecturas recogidas mediante AMPA (>= 135/85 mmHg13.
Respecto a las pruebas de laboratorio se consideró:
1) Diabetes mellitus: cifras confirmadas de glucemia basal mayor o igual a 126 mg/dl o registro de su padecimiento en la historia clínica.
2) Hiperlipidemia: según criterios del Programa de Actividades Preventivas y Promoción de la Salud (PAPPS) consideramos hipercolesterolemia colesterol total > 200 mg/dl e hipertrigliceridemia los niveles > 200 mg/dl20.
3) Hiperuricemia: cifras de ácido úrico > 7 mg/dl en varones o > 6 mg/dl en mujeres.
4) Microalbuminuria positiva cuando las dos muestras de orina matinal recogidas mostraron en la prueba un color de reacción que corresponde a 20 mg/l de albúmina o más.
El riesgo coronario se calculó a partir de las tablas de Anderson de 199121. El análisis estadístico se efectuó con el programa SPSS/PC. Se utilizó la prueba de la t de Student para la comparación de variables cuantitativas y la de Chi-cuadrado para variables cualitativas. Se consideró significativa una p < 0,05.
RESULTADOS
La muestra la constituyeron 122 pacientes que cumplían los criterios para participar en el estudio, captados de forma oportunista en sus respectivas consultas desde marzo del año 2001 hasta junio de 2002 y remitidos a la consulta de hipertensión, de los cuales se perdieron 4 por negarse a participar en un primer momento cuando se les explicó la naturaleza del estudio, 1 porque no supo utilizar el aparato de automedida en su domicilio, 2 por no cumplimentar las medidas de forma adecuada, 2 por no realización de pruebas complementarias y otros 2 por problemas técnicos del aparato de automedida, con lo cual la muestra con la que se trabajó fue de 111 individuos, 57 mujeres con una edad media de 58 años y 54 varones, con una edad media de 53 años.
La prevalencia de HTA clínica aislada según los criterios del JNC-VI fue del 29,7%.
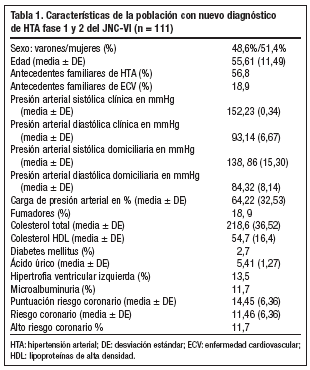
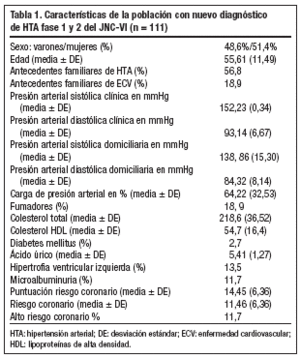
En la tabla 1 se presentan las características de la población con nuevo diagnóstico de HTA fase 1 y 2 del JNC-VI según los criterios de inclusión en los 111 pacientes finalmente válidos.
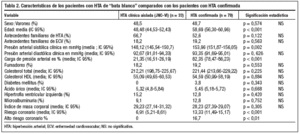
En la tabla 2 se presentan las características diferenciales de los pacientes con HTA clínica aislada según criterios del JNC-VI.
DISCUSIÓN
El estudio tuvo la particularidad de realizarse en nuevos hipertensos no tratados con cifras de PA en fase 1 y 2 del JNC-VI, es decir, que de algún modo representa la mayoría de los casos incidentes de HTA en la situación basal, por lo que nos evitamos el sesgo que supone el diagnóstico y tratamiento previo de la HTA. En pacientes tratados puede haber sólo una parte de los pacientes con criterios de HBB mientras otros no llegaron a incluirse por carecer de diagnóstico de HTA. Esta particularidad lo diferencia del estudio de Torres que se realizó con pacientes hipertensos tratados en el que encuentran frecuentemente fenómeno de "bata blanca" en hipertensos sin repercusión visceral y sin trastorno clínico asociado22. El estudio tiene algunas analogías con el de Hernández del Rey et al, pero éste se realizó en una Unidad de Hipertensión de ámbito hospitalario, aunque las conclusiones son similares a las que se derivan de este estudio23.
La ecuación de Anderson tiene una precisión mayor que las tablas europeas, mayor facilidad de uso, es de aplicación universal (sirve para todos los casos) y mide el riesgo coronario total. Por otra parte, las tablas europeas utilizan unos valores más bajos de c-HDL para calcular el riesgo que los existentes en la población española (39 mg/dl en varones y 43 mg/dl en mujeres, mientras que los valores promedio en población española son de 48 mg/dl en varones y de 58 mg/dl en mujeres)24. En cuanto a la valoración del riesgo coronario, somos conscientes de que probablemente la aplicación de la ecuación de Anderson sobreestima el riesgo coronario real de los pacientes del área mediterránea, pero eso es más relevante para la aplicación de tratamiento hipolipemiante que para el tratamiento antihipertensivo25.
La prevalencia obtenida en nuestro estudio se halla en el centro del intervalo que suele darse, que está entre el 20% y el 40%. Globalmente la muestra estudiada es semejante a otros grupos de población hipertensa de riesgo medio. Por ejemplo, la prevalencia de HVI de nuestra muestra (13,5%) es similar a la observada en el estudio ASCOT que incluyó pacientes de Atención Primaria26, aunque en pacientes de unidades de HTA la prevalencia de HVI oscila entre el 18,6% y el 42,2%27. La prevalencia de microalbuminuria fue similar a la observada en la población general en otros estudios28. El estudio presenta algunas limitaciones en cuanto al tamaño muestral. El objetivo muestral sólo se cumplió en un 60%, lo que dificulta la desagregación y análisis por subgrupos de sexo y edad. Otra posible limitación puede ser el sesgo en cuanto al momento de elección de la determinación de la PA por parte de los pacientes o posibles errores de trascripción de los datos del monitor de presión al papel, dado que la memoria de la impresora no permitía recoger todas las medidas previstas.
Un estudio reciente ha comprobado que los pacientes con HBB tienen menor riesgo coronario y mejor pronóstico que los pacientes con HTA mantenida29. Otro estudio reveló también una asociación entre HBB y menores niveles de PAS, lo que coincide con nuestros hallazgos30. Sin embargo, en nuestro caso no hay diferencias en cuanto a antecedentes familiares de HTA, de enfermedad coronaria ni tampoco hay diferencias en los marcadores de repercusión visceral (microalbuminuria y crecimiento ventricular izquierdo). A pesar de todo pensamos que la HBB debe tener provisionalmente un veredicto de inocencia, aunque mantiene una situación intermedia entre la normotensión y la hipertensión sostenida, por lo que los pacientes deben seguir monitorizándose y recibir consejos sobre estilo de vida5. Una cuestión interesante en la que Atención Primaria tiene algo que decir es la evolución a largo plazo de los pacientes con HBB. Aunque algunos estudios no controlados han encontrado porcentajes elevados de evolución hacia HTA sostenida en los pacientes con HBB, en los estudios con grupo control de White y Polonia no se observa en un período entre 3,5 y 4,1 años, respectivamente, una evolución hacia HTA mantenida de los pacientes con HBB en un porcentaje elevado (11%-12,5%), mientras en los controles se observan porcentajes similares de evolución hacia HTA mantenida (6%-15%)31,32. Un estudio reciente realizado en nuestro medio señala que los pacientes con HBB tienden a evolucionar hacia HTA mantenida en mayor medida que los controles, pero el número de casos era demasiado reducido para ofrecer resultados concluyentes y en todo caso en dependencia del criterio de definición podrían evolucionar de forma similar a los normotensos33.
La conclusión general de nuestro estudio sería que la HBB es frecuente y que estos individuos son de promedio 10 años más jóvenes que los pacientes con HTA mantenida, presentan menores niveles de PAS en las mediciones de la consulta, tienen menos carga de PA y un menor riesgo coronario que los que tienen HTA, por lo que no precisarían tratamiento farmacológico. La AMPA es un elemento imprescindible para completar el diagnóstico de la HTA en Atención Primaria habida cuenta de que la mayoría de las consultas no disponen de MAPA. Deberían hacerse más estudios prospectivos para evaluar la evolución a largo plazo de estos pacientes en cuanto a cifras de PA y riesgo coronario global.
AGRADECIMIENTOS
A todos los integrantes del Centro de Salud Delicias Sur por su participación y apoyo, y a José Luis Álvarez de la Unidad Docente de Medicina de Familia y Comunitaria de Zaragoza por su colaboración en el proceso informático.
CONFLICTOS DE INTERESES
Los autores declaran no tener ningún tipo de interés que se pudiera ver favorecido por cualquier resultado obtenible en este estudio.