El síndrome de QT largo (SQTL) se caracteriza por una grave alteración en la repolarización ventricular traducida en el electrocardiograma por un alargamiento del intervalo QT que predispone a arritmias ventriculares malignas (torsade de pointes [TdP]) y muerte súbita.
El intervalo QT representa la actividad eléctrica ventricular, tanto la despolarización como la repolarización. La frecuencia cardiaca es un determinante de la duración del mismo, acortándose con el incremento de esta, de ahí que existan numerosas fórmulas que corrigen, según la frecuencia cardiaca, la duración del intervalo QT, siendo la más utilizada la fórmula de Bazzet: QT corregido=QT/√RR.
Definimos el intervalo QT como un QT corregido >450ms en varones y >470ms en mujeres. Se diferencian 2 grandes grupos: el QT largo congénito, asociado con mutaciones en determinados genes, y la variante adquirida, asociada con factores ambientales1.
El SQTL adquirido está relacionado con diversas causas2 que incluyen alteraciones iónicas (sobre todo hipopotasemia, hipomagnesemia e hipocalcemia), fármacos, cardiopatía isquémica, organofosforados y anomalías metabólicas y cerebrovasculares. La causa más frecuente de SQTL adquirido es la asociada a fármacos3,4, siendo los psicótropos, los antiarrítmicos y los antimicrobianos son los grupos más frecuentemente implicados.
La prolongación del intervalo QT es capaz de provocar arritmias en un porcentaje variable de los pacientes con dependencia de la causa o el fármaco asociado5, aunque en numerosas ocasiones el paciente permanece asintomático y no precisa tratamiento. La TdP tiende espontáneamente a revertir, aunque también puede recurrir o degenerar en fibrilación ventricular, por lo que los tratamientos empleados varían en función de su evolución. Cuando existe inestabilidad hemodinámica o la TdP no cede, la terapia indicada es la cardioversión, pero para prevenir la recurrencia de esta arritmia deberíamos retirar los fármacos que pueden producirla, corregir las alteraciones electrolíticas si existen y administrar magnesio. El siguiente paso sería la sobreestimulación con marcapasos o más raramente con isoproterenol6.
El caso que presentamos trata de una mujer de 86 años con antecedentes de DM2, ángor, episodios de amnesia global transitoria-epilepsia vascular e hipoacusia. En tratamiento con varios fármacos (vitamina B12, metformina 850mg, bisoprolol 2,5mg, AAS 300mg, Somazina® y fluoxetina 20 mg). Acude a urgencias tras síncope de 2-3min de duración, mientras realizaba tareas en el domicilio estando en bipedestación, con golpe en zona costal izquierda y sin traumatismo craneoencefálico (TCE). Recuperación completa posterior.
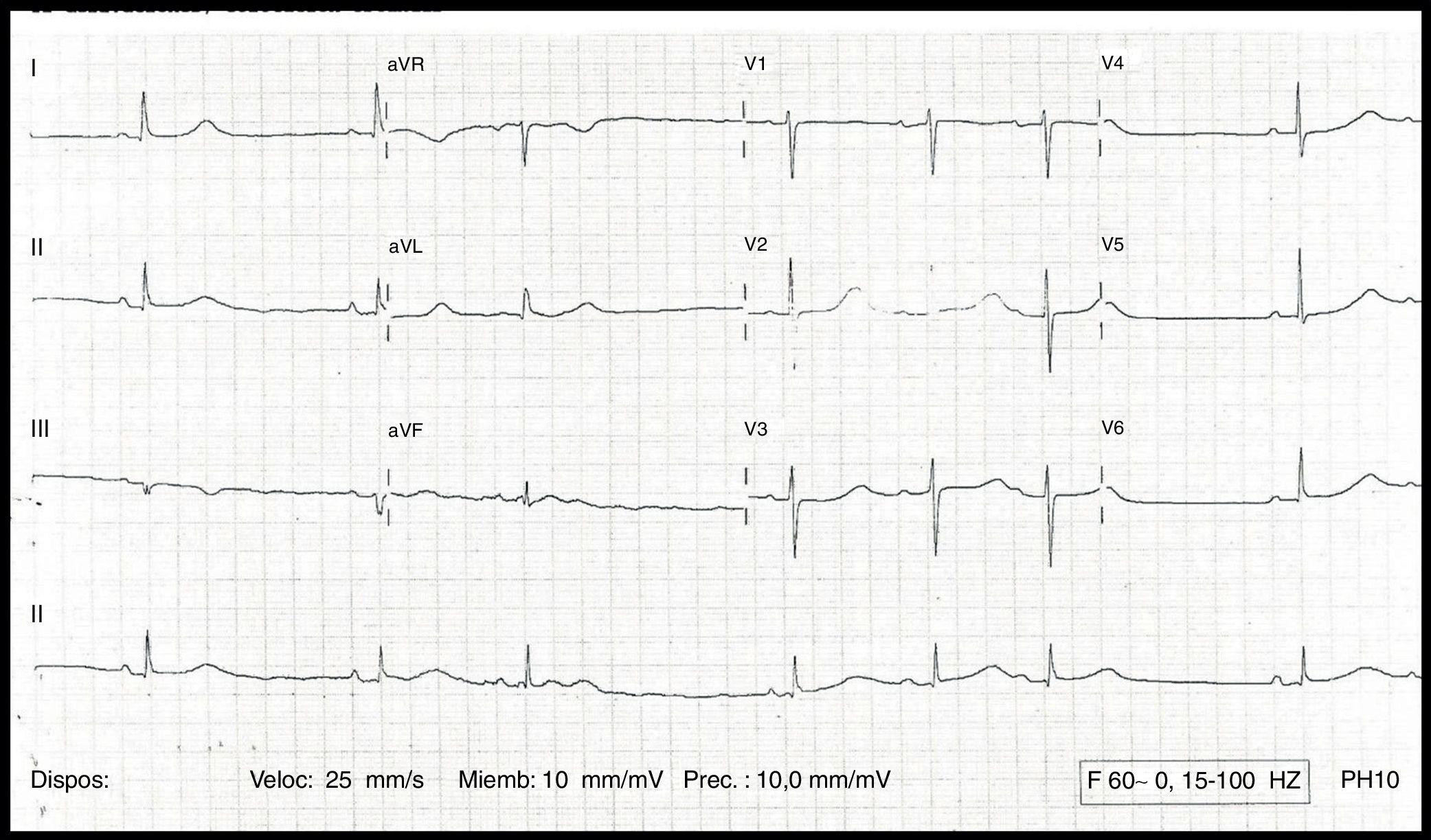
A su llegada se realiza ECG objetivándose bradicardia sinusal a 48lpm, alternando con disfunción sinusal y QT largo (720ms) QTc 640ms (fig. 1). Se ingresa a la paciente, diagnosticándose de QTc largo multifactorial: hipomagnesemia y toma de fluoxetina iniciada meses previos al ingreso. En la analítica realizada a la paciente, destaca: Hb 9,9; HCT 28,8%; urea 1,34g/l; creatinina 0,57mg/dl; calcio 10,1mg/dl y magnesio 1,28mg/dl (1,5-2,5mg/dl). Aunque no es la causa más frecuente, en esta paciente no se encontró causa responsable del déficit de magnesio, siendo la ingesta insuficiente la única posible y esta con un déficit leve.
Dentro del estudio del síncope se realizó a la paciente un TAC cerebral, sin visualizarse focos de hemorragia intracraneal ni efectos de masa ni desplazamientos de línea media. Se describe ligera atrofia encefálica difusa, corticocubcortical, con dilatación tetraventricular y signos de leucoaraiosis periventricular, así como lagunas hipodensas cápsulo talámicas bilaterales secundarias a procesos vasculares crónicos. También se estudió mediante electroencefalograma, mostrando un trazado patológico por la presencia de foco epileptiforme y ritmos lentos (theta 6Hz).
Tras la supresión del fármaco y la administración de suplementos de magnesio, el QT se corrige.
Al alta, tras los hallazgos se diagnostica de síndrome de QT largo secundario a ISRS y a hipomagnesemia, así como epilepsia vascular como probable causa del síncope que motivó la consulta.
En los últimos años el consumo de antidepresivos en España ha aumentado de forma considerable (de 26,5 DHD en el año 2000 a 79,5 DHD en el año 2013, representando un incremento del 200%) siendo los ISRS el grupo de antidepresivos con mayor consumo7.
Además, en la actualidad solo fluoxetina cuenta con indicación autorizada para su uso en niños y adolescentes con depresión moderada que no responden a psicoterapia, de allí la alta prescripción del fármaco8. Por ello es importante conocer los efectos adversos del fármaco de forma que lo podamos identificar en la práctica clínica diaria.
En el caso expuesto queda manifestada la gravedad del efecto adverso (alargamiento del QT) producido por la fluoxetina, tal y como está reflejado en otros casos publicados9,10.
El artículo abre el debate sobre si se deben realizar controles periódicos (en este caso mediante ECG) por parte del profesional que prescribe el ISRS, para poder identificar a tiempo un alargamiento del QT y retirar el fármaco antes de que llegue a producir torsades de pointes, minimizando el riesgo de muerte en el paciente. Resalta además la importancia de los efectos adversos farmacológicos que, aunque la mayoría de ellos solo afectan a la calidad de vida, otros pueden ponerla en peligro, de allí la relevancia de conocerlos y saber identificarlos.
Tras la revisión del caso, proponemos un seguimiento desde la consulta de atención primaria de aquellos pacientes que estén en tratamiento con ISRS, así como con otros antidepresivos con posibles efectos conocidos sobre la conducción cardíaca. No podemos olvidar que hay múltiples fármacos antiarrítmicos y no antiarrítmicos de uso frecuente en atención primaria que pueden causar alargamiento del QT, como son la azitromicina entre otros antibióticos, el ketoconazol, el ondasentrón, etc. por lo que podría también considerarse una supervisión estrecha por parte del médico de cabecera en las medicaciones que se prescriben en la consulta, atendiendo a los antecedentes de cada paciente y advirtiéndole de los posibles efectos adversos.
Podría estandarizarse una revisión semestral con realización del ECG y analítica anual para control de niveles de iones, así como los parámetros bioquímicos y hematológicos habituales. Si se detecta alguna alteración electrocardiográfica deberá retirarse el fármaco y ampliar el estudio, valorando la vigencia de la prescripción del fármaco antidepresivo sin olvidar reflejar el dato en la historia clínica del paciente.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
A los médicos profesionales del Servicio de Urgencias del Hospital Clínico Lozano Blesa, Zaragoza, España.