INTRODUCCIÓN
"Debemos diseñar un tratamiento a medida del paciente"
Las cefaleas son el motivo de consulta neurológico más frecuente en Atención Primaria, siendo el 90% de las mismas de tipo primario, cefalea tensional o migraña. La migraña es una de las cefaleas más frecuentes e incapacitantes, pudiendo alterar de forma grave la calidad de vida de aquellos que la sufren. Cuando analizamos la cefalea de un paciente en el que sospechamos la posibilidad de que padezca una migraña, no sólo debemos hacer un diagnóstico adecuado, sino que también deberemos analizar las características especiales de su cefalea, las circunstancias personales del paciente y la comorbilidad para poder pautarle el tratamiento más adecuado1. Esta aproximación terapéutica siempre incluirá un tratamiento de las crisis que debe ser lo más individualizado posible, incluso pautándole distintos fármacos o formas de administración en función de las características particulares de las mismas, y en algunos pacientes un tratamiento preventivo. El tratamiento preventivo se está trasformando en uno de los puntos más importantes en el tratamiento de nuestros pacientes con migraña, y teniendo en cuenta que en un alto porcentaje lo mantendremos más de 6 meses debemos elegir el fármaco más adecuado2.
La decisión de pautar un tratamiento preventivo y la elección del mismo debe ser compartida con el paciente y deberemos tener en cuenta sus preferencias. En este sentido circunstancias no médicas como el trabajo, actividades de portivas o rasgos de la personalidad serán factores fundamentales, además de preferencias a la hora de poder padecer algún efecto secundario, o incluso la utilización en nuestro beneficio de síntomas colaterales inducidos por el fármaco; es decir, en personas con problemas de alimentación o dificultad para ganar peso podremos elegir fármacos que aumenten el apetito o induzcan una ganancia ponderal, si padecen de insomnio aquellos que induzcan somnolencia, etc. Al disponer de un número variado de posibilidades podemos intentar encontrar el perfil de fármaco idóneo.
INDICACIONES DEL TRATAMIENTO PREVENTIVO
Las indicaciones del tratamiento preventivo son relativamente flexibles, y como hemos comentado dependen de factores propios de la migraña, de circunstancias médicas, preferencias individuales, laborales, etc. Sin embargo, habitualmente nos plantearemos el tratamiento preventivo en los pacientes que cumplan alguna de las siguientes circunstancias2,3:
1) Migraña recurrente que interfiera con la actividad habitual del paciente (más de 2-4 al mes).
2) Contraindicación, ineficacia o efectos secundarios de los tratamientos de las crisis.
3) Abuso de medicación en las crisis.
4) Circunstancias especiales por el tipo de migraña, aura incapacitante, hemipléjica, basilar, etc.
5) Migrañas muy frecuentes con riesgo de cefalea de rebote.
6) Preferencias expresadas por el paciente.
Los objetivos que buscamos con el tratamiento preventivo consisten en reducir la frecuencia, duración e intensidad de las crisis agudas de migraña, aumentar la respuesta a los tratamientos de la crisis migrañosa y mejorar la funcionalidad y evitar la discapacidad. Han de ser claramente explicados al paciente sin crear falsas esperanzas que puedan transformar un éxito terapéutico en un fracaso2,3.
FÁRMACOS DISPONIBLES
"Todo fármaco tiene su paciente, pero aún no todo paciente tiene su fármaco"
Actualmente disponemos de una gran cantidad de fármacos que pertenecen a grupos farmacológicos diferenciados (alfa agonistas, antiepiléticos, antidepresivos, bloqueadores beta, antagonistas del calcio, antiserotoninérgicos, vitaminas, antiinflamatorios no esteroideos [AINE], etc.)4-6. De muchos de ellos no sabemos el mecanismo por el cual son eficaces en la prevención de la migraña.
Bloqueadores beta
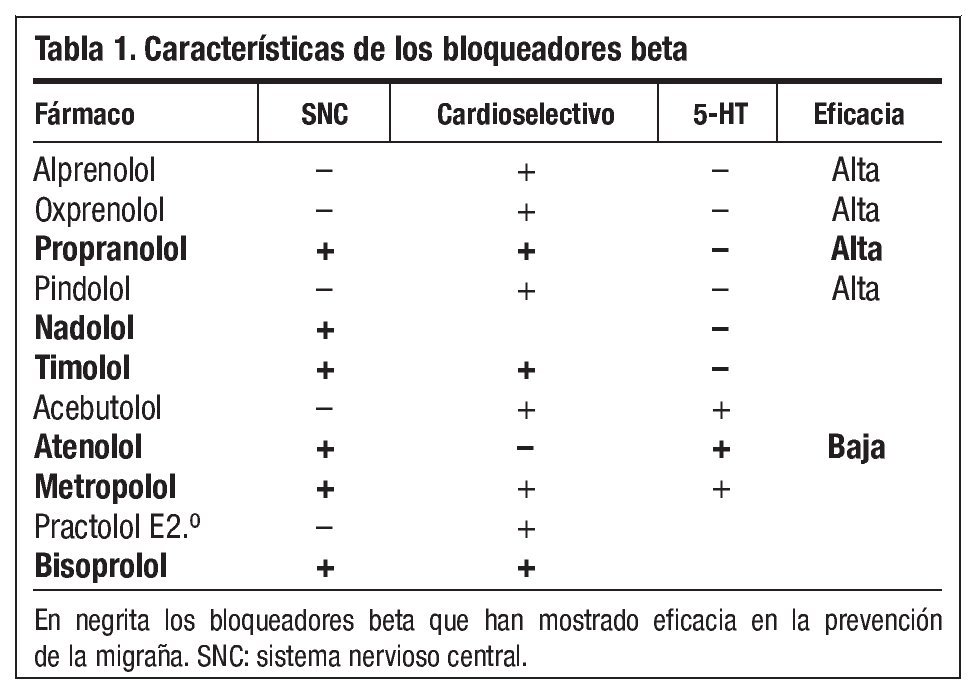
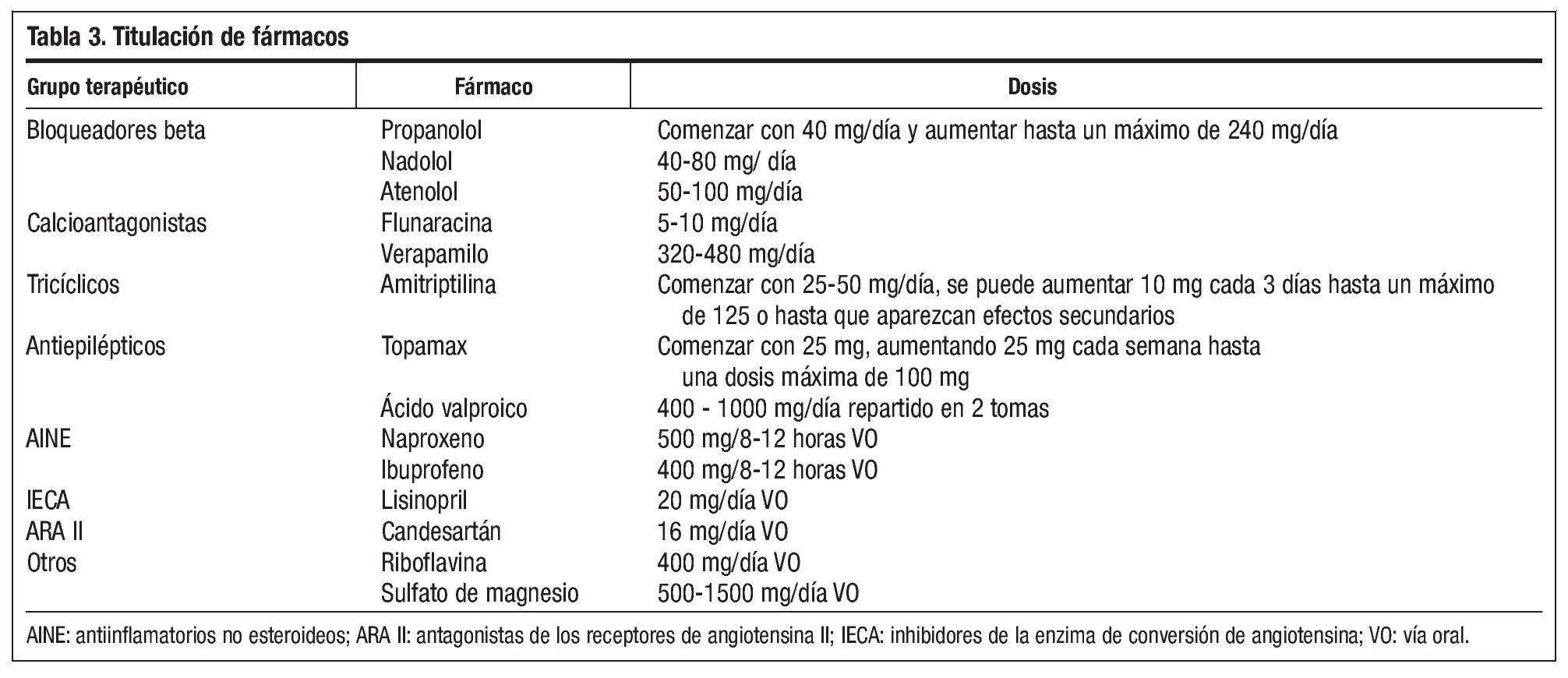
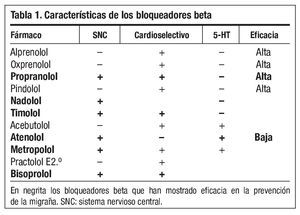
Algunos bloqueadores beta han demostrado su eficacia en múltiples estudios. El más estudiado ha sido el propranolol, del que disponemos de varias evidencias sobre su eficacia. Sin embargo, no todos los bloqueadores beta son útiles, por lo que deberemos elegir entre los que han demostrado su efecto preventivo. Algunos de ellos tienen afinidad por el 5-HT, sin embargo este hecho no implica su efecto. Podemos elegir el bloqueador beta más adecuado para nuestro paciente en función de su efectividad, tomas y metabolismo (tabla 1).
Deberemos tener especial cuidado en los pacientes que padezcan hiperreactividad bronquial, insuficiencia cardiaca (valorar en estos casos el metoprolol o bisoprolol), diabéticos, síndrome de Raynaud, bloqueo aurículo-ventricular (AV), estenosis aórtica o enfermedad arterial periférica. Son un grupo farmacológico especialmente útil para aquellos migrañosos que además padezcan fibrilación auricular o taquicardias, hipertensión arterial, enfermedad coronaria, insuficiencia cardiaca, ansiedad o temblor esencial. Podría ser útil para los pacientes con síncope neuromediado, aunque actualmente esta indicación es clase III2,4-7.
Pueden producir como efecto secundario fatiga, ortostatismo, depresión, trastornos del sueño, problemas de memoria, disminuyen la tolerancia al ejercicio y de manera menos frecuente impotencia, bradicardia o deterioro de enfermedades musculares.
Antagonistas del calcio
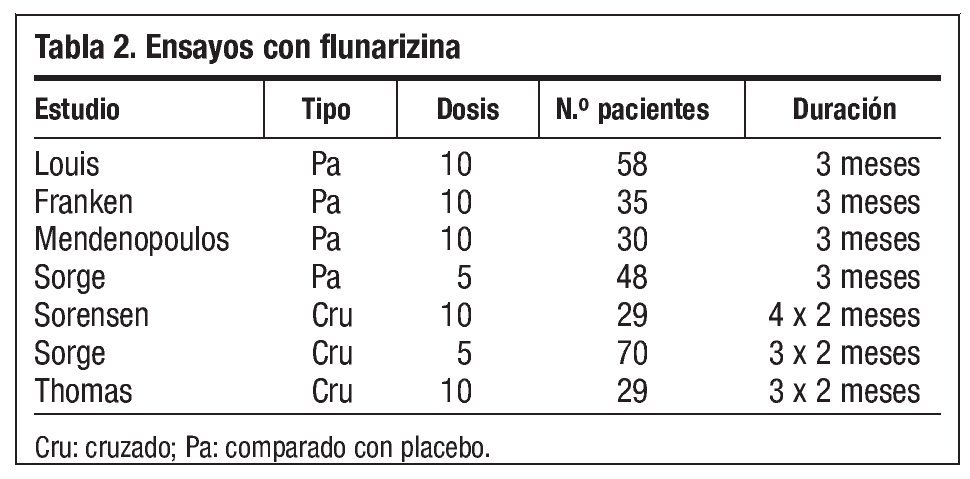
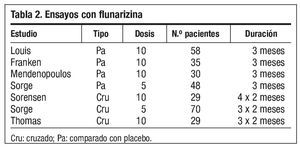
Flunarizina, verapamilo, nimodipino y nifedipino han mostrado su eficacia en diversos estudios. Disponemos de varios estudios que demuestran la eficacia de flunarizina (tabla 2) frente a placebo y propanolol, metoprolol, pitozifeno, cinarizina y metisergida. Es uno de los fármacos más utilizados en nuestro país. Entre los efectos secundarios más frecuentes destaca la somnolencia, la depresión, el aumento ponderal y las alteraciones extrapiramidales. Está contraindicado en el embarazo, en el parkinsonismo y si existe historia de depresión. Flunarizina puede ser útil a dosis nocturnas de 2,5 mg. Al no estar comercializada en EE. UU. se explica que no aparezca en muchas revisiones científicas. Es posible que por su perfil de efectos secundarios debiéramos reservarla para casos seleccionados2.
Verapamilo también ha mostrado su eficacia en tres estudios a doble ciego cruzados con dosis de 240 a 320 mg día. Entre los efectos secundarios destacan el estreñimiento, las náuseas y los vómitos, el bloqueo AV, edemas e hipotensión. Está contraindicado en casos de bradicardia, bloqueo AV, enfermedad del seno, tratamiento con bloqueadores beta, estenosis aórtica e insuficiencia cardiaca. Es un fármaco útil en pacientes que asocien hipertensión arterial (HTA) y fibrilación auricular y en los que los bloqueadores beta estén contraindicados. Teniendo en cuenta su perfil de eficacia y efectos secundarios en la migraña debe reservarse para casos seleccionados2.
Antiepilépticos-neuromodulares
Cada vez se utilizan más como preventivos en la migraña. La plausibilidad biológica se explica por la presencia de excitabilidad cortical, tanto en la migraña como en la epilepsia. Sin embargo, no todos los anticomiciales son eficaces en la migraña. Valproato, topiramato y gabapentina son los más utilizados para la migraña y lamotrigina para el aura sin migraña2,6-8.
El ácido valproico ha mostrado su eficacia a dosis de 500 mg. Entre los efectos secundarios descritos están el temblor, aumento de peso, desarreglos hormonales en la mujer, alopecia y sedación. No interacciona con los anticonceptivos orales. La hepatotoxicidad es excepcional en el adulto y no es necesario realizar niveles, pero puede ser recomendable un sistemático de sangre para valorar una posible trombopenia.
Topiramato es un eficaz antimigrañoso a dosis de 100 mg al día dividido en dos tomas. Su eficacia es similar a la del propanolol. No interacciona con anticonceptivos orales y entre sus efectos secundarios destacan oligohidrosis, parestesias, alteración del habla, nefrolitiasis, pérdida de peso y glaucoma de ángulo cerrado.
Gabapentina puede ser útil en algunos pacientes. Existen escasos estudios con dosis de 900-2.400 mg/día. Entre los efectos secundarios destacan la inestabilidad, la somnolencia y la astenia.
Levetiracetam puede ser eficaz por su capacidad para evitar la despolarización cortical. A dosis de 1.500-2.500 mg con titulación progresiva puede ser un fármaco útil. Los efectos secundarios más frecuentes son somnolencia, mareo e infecciones de vías respiratorias altas9,10. Zonisamida podría ser un fármaco interesante en la migraña refractaria; se tolera aceptablemente bien a dosis de 100-400 mg. Los efectos secundarios más frecuentes fueron parestesia, cansancio, ansiedad, disforia, hiporexia y pérdida de peso9,10.
Antidepresivos
Amitriptilina es un antidepresivo que ha demostrado su eficacia en múltiples estudios. El resto no han sido evaluados de una manera tan consistente. Son fármacos útiles en pacientes que presenten insomnio o asocien depresión a la migraña. Otros antidepresivos como sertralina, paroxetina o fluoxetina pueden ser útiles al tratar la depresión asociada a la migraña, pero su eficacia como antimigrañoso es dudosa2. Los antidepresivos tricíclicos (amitriptilina y nortriptilina) presentan con frecuencia efectos secundarios como aumento del apetito, somnolencia o sequedad de boca. Además pueden inducir hipotensión ortostática y cardiotoxicidad y han de utilizarse con precaución en ancianos y en aquellos casos de deterioro cognitivo. Otros antidepresivos podrían ser útiles, como los inhibidores de la serotonina y noradrenalina (venlafaxina), sin embargo son necesarios nuevos estudios. La nefazodona es un potente antagonista 5-HT2 y moderado recaptador de serotonina y noradrenalina que ha demostrado a dosis de 300 mg al día eficacia en la migraña crónica. Entre los efectos secundarios se observó cansancio, náuseas, mareo, boca seca e irritabilidad.
Antiinflamatorios no esteroideos
Ibuprofeno o naproxeno son útiles en pautas cortas en la migraña menstrual, recomendándose su utilización los días previos al sangrado.
Otros tratamientos
Lisinopril es un inhibidor de la enzima convertidora de angiotensina (IECA) que ha demostrado su eficacia como tratamiento preventivo en la migraña a dosis de 20 mg al día. Los efectos secundarios más frecuentes son la tos, la hipotensión ortostática y el cansancio. Candesartán pertenece al grupo de los antagonistas de los receptores de angiotensina II (ARA II) y ha demostrado su eficacia a dosis de 16 mg. Ambos pueden ser utilizados en hipertensos, en la insuficiencia cardiaca o en diabéticos. Riboflavina a dosis de 400 mg y magnesio a dosis de 1500 mg vía oral han demostrado una eficacia superior al placebo, pudiéndose también utilizar en el contexto de pacientes con calambres nocturnos2.
Tizanidina es un agonista adrenérgico alfa-2 presináptico que puede ser útil como preventivo en pacientes con migraña crónica, sin embargo los efectos secundarios son relativamente frecuentes, habiéndose observado somnolencia, mareo y xerostomía.
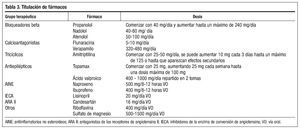
Petasites es un extracto de la plata Petasites hibridus que podría ser útil como preventivo de la migraña a dosis de 50 mg cada 12 horas. En animales ha mostrado hepatotoxicidad y carcinogénesis. La coenzima Q podría ser útil a dosis de 300 mg al día. La toxina botulínica, por su teórico efecto antinociceptivo, podría ser útil en algunos pacientes con migraña (tabla 3).
NORMAS GENERALES
"Se debe pactar con el paciente el tratamiento y expectativas de los resultados"
Se debe pautar el tratamiento en las exacerbaciones, y en la mayoría de los pacientes, tras la mismas, se puede retirar definitiva o temporalmente. Habitualmente aumentaremos las dosis de manera progresiva durante semanas o meses, pendientes de la aparición de efectos secundarios. Para valorar su eficacia debemos esperar por lo general entre 4-8 semanas. Mantendremos el tratamiento si es eficaz de 6 meses a un año; sin embargo en algunos pacientes se instaurará durante períodos más prolongados de tiempo. Dos tercios de los pacientes experimentarán una reducción de las crisis mayor del 50%. Suele ser aconsejable la retirada progresiva del tratamiento. En ocasiones al retirar la medicación el paciente experimentará deterioro clínico. Deberemos explicar a nuestros pacientes nuestros objetivos, la duración posible del tratamiento y los efectos secundarios8,9.
En algunos pacientes usaremos asociaciones de tratamientos preventivos. Clásicamente se asocian bloqueadores beta y tricíclicos. Actualmente una asociación aceptable son bloqueadores beta y neuromoduladores. En pacientes refractarios se pueden valorar las combinaciones, aunque se debe considerar que aumenta la posibilidad de interacciones. Cuidado con fármacos que tengan efectos secundarios similares (hipotensores, etc.).
Ante un fallo terapéutico debemos valorar un error diagnóstico o una mala observancia, y es recomendable revisar la medicación de la crisis de migraña y otros tratamientos que tome el paciente10.
NORMAS PARTICULARES
"Se debe personalizar"
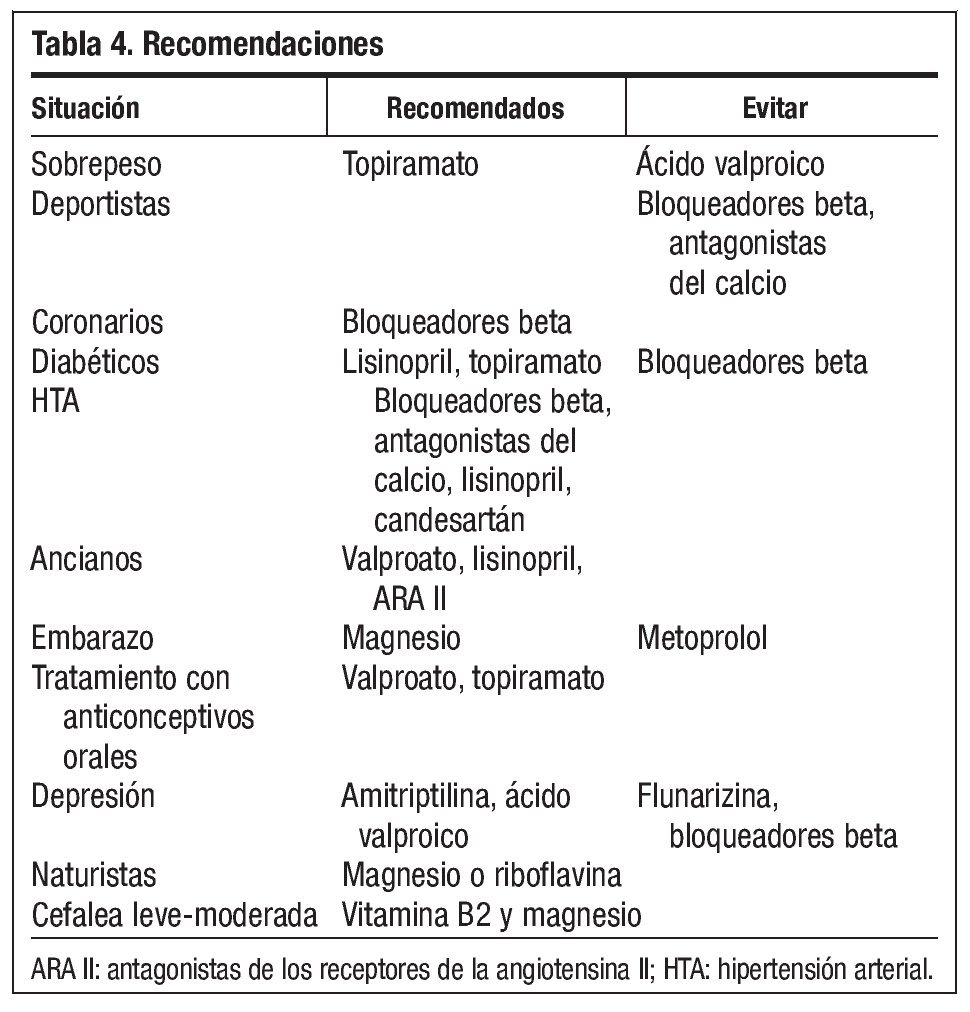
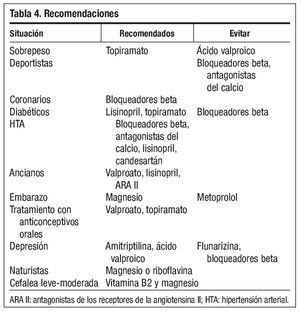
La mayoría de los fármacos preventivos presentan una eficacia similar en los estudios, por lo que deberemos valorar contraindicaciones, efectos secundarios y situaciones especiales. En niños con sobrepeso deberemos evitar fármacos que aumenten el peso, como por ejemplo el ácido valproico; sin embargo en aquellos que sufran trastornos de la alimentación pueden ser útiles los que aumentan el apetito. En niños deportistas evitaremos aquellos que disminuyan el rendimiento físico, bloqueadores beta o antagonistas del calcio. En cefaleas leves-moderadas la vitamina B2 y el magnesio son una buena opción. Deberemos
además tener en cuenta que posiblemente existe una mala observancia en un alto porcentaje de los pacientes. En coronarios los bloqueadores beta son fármacos útiles, y en los diabéticos lisinopril y topiramato, sin embargo deberemos tener precaución con los bloqueadores beta, mientras que en los pacientes con obesidad topiramato es una opción adecuada. En sujetos hipertensos los bloqueadores beta, antagonistas del calcio, lisinopril o candesartán son buenas opciones2,9.
Durante el embarazo en principio los evitaremos, e intentaremos terapias no farmacológicas. Sin embargo, el metoprolol y el magnesio pueden ser una opción, otros pueden ser útiles pero no ha quedado demostrado en estudios adecuados. En ancianos deberemos evitar las interacciones; sin embargo valproato, lisinopril y ARA II son buenas opciones. En mujeres que estén en tratamiento con anticonceptivos orales valproato y topiramato son buenas opciones. En caso de depresión recurriremos a la amitriptilina, ácido valproico y evitaremos flunarizina o bloqueadores beta. En pacientes naturistas o reacios al tratamiento farmacológico el magnesio y/o la riboflavina son buenas opciones2 (tabla 4).
"Hablar con el paciente, diseñar un tratamiento a medida, pactar objetivos alcanzables".
CONCLUSIONES
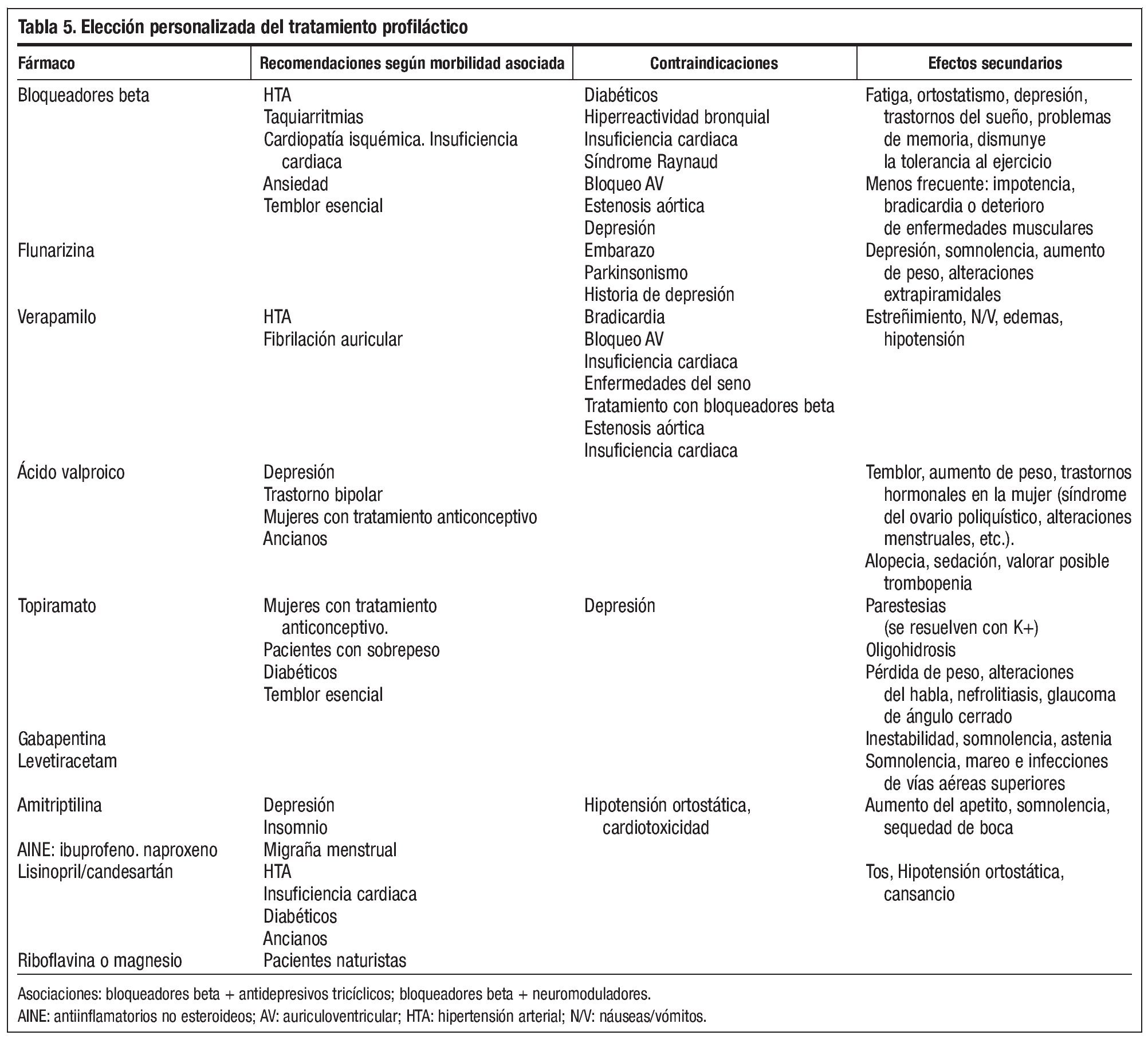
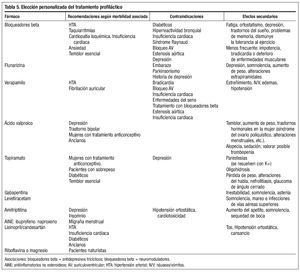
Un pilar fundamental en el tratamiento de la migraña es la terapia preventiva. Con ella no sólo disminuimos la frecuencia, intensidad y duración de las crisis, sino que facilitamos que sean más sensibles a los fármacos en las fases agudas y mejoramos la calidad de vida y la funcionalidad del paciente. Actualmente disponemos de una oferta variada de fármacos con acción preventiva en la migraña, lo que nos permite hacer un tratamiento personalizado a cada paciente. De esta manera podemos evitar efectos secundarios determinados o seleccionar acciones colaterales buscando el máximo beneficio, evitando el deterioro en la calidad de vida y mejorando claramente la observancia (tabla 5).
Correspondencia: A.L. Aguilar Shea
C/ Clara del Rey 58, 1.o D. 28002 Madrid.
Correo electrónico: antonioaguilarshea@gmail.com; mporta@caminos.recol.es; jporta@yahoo.com
Recibido el 06-07-2007; aceptado para su publicación el 07-02-2008.