Traumatismo ocular (TO) es toda lesión originada por mecanismos contusos o penetrantes sobre el globo ocular y sus estructuras periféricas, pudiendo originar alteraciones visuales e incluso pérdida del globo ocular.
Comporta el 3% de la enfermedad urgente oftalmológica en España, y se considera la primera causa mundial de ceguera unilateral1. La incidencia se estima en 3,5/100.000 habitantes/año, siendo 6 veces mayor en los varones, especialmente, entre los 10 y 30 años2. En niños está relacionada con el uso de objetos punzantes. En adultos se produce mayoritariamente en el ámbito laboral1,3. La presencia de cuerpos extraños intraoculares (CEIO) ocurre en el 18-41% de las lesiones de globo ocular abierto, siendo el 90% metálicos4.
Los TO se dividen en rotura o laceraciones y estas últimas se clasifican en penetrantes cuando hay herida con orificio únicamente de entrada o perforantes si tiene orificio de entrada y salida, subgrupo con peor pronóstico1,5.
El reconocimiento precoz de las lesiones y una actuación inicial rápida con derivación urgente al oftalmólogo son esenciales para maximizar la restauración visual y poder evitar complicaciones ulteriores.
Descripción del casoVarón de 38 años que sufre TO mientras trabajaba con una amoladora eléctrica, sin llevar protección ocular.
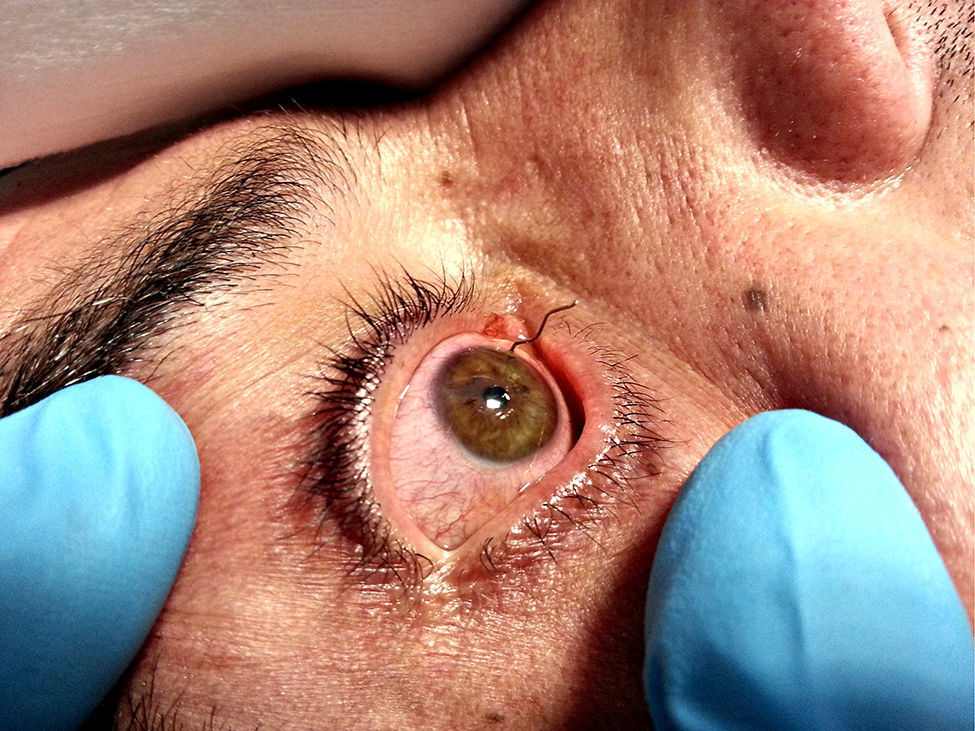
Al llegar a urgencias sus constantes vitales son estables. La exploración física revela la presencia de un cuerpo extraño metálico que atraviesa córnea, iris y cristalino (fig. 1). El tratamiento inicial consistió en colirio anestésico con tetracaína y nafazolina, gammaglobulina y toxoide tetánico, paracetamol, meperidina, metoclopramida y amoxicilina-clavulánico vía endovenosa. Con lámpara de hendidura se diagnostica de catarata traumática realizándose facoestimulación y colocación de lente intraocular. El tratamiento durante la hospitalización consistió en colirios de ciclopentolato 1%, gentamicina 0,6% y prednisolona 1%, así como 6-metilprednisolona y antibioticoterapia endovenosa con vancomicina y ceftazidima.
Al alta, el paciente había recuperado casi completamente la agudeza visual.
DiscusiónEn nuestro país, los TO son una enfermedad frecuente, llegando a ser el 30,9% de la enfermedad oftalmológica urgente. Dentro de los TO hay que hacer especial mención a la perforación del globo ocular, que aunque infrecuente, su gravedad la sitúa como una auténtica urgencia oftalmológica.
En el acercamiento inicial a este tipo de pacientes es importante conocer el mecanismo de lesión y la composición de cualquier posible CEIO. Debemos interrogar sobre la intensidad del dolor, fotofobia, diplopía y cambios repentinos o graduales en la visión.
El examen de un ojo lesionado está lleno de dificultades por la ansiedad que genera en el paciente. Se inspeccionará la conjuntiva y la córnea intentando detectar la presencia de cuerpos extraños y laceraciones. También es importante medir la agudeza visual en cada ojo por separado, examinar los campos visuales por confrontación, la respuesta pupilar directa-consensual a la luz y realizar pruebas subjetivas que nos den información rápida sobre la función del nervio óptico (prueba de brillo y de color).
En el contexto de una posible perforación ocular es sustancial reducir al mínimo la manipulación del ojo evitando el uso de colirios ya sea con finalidad diagnóstica o terapéutica. En el caso expuesto, el uso de colirio anestésico debió evitarse, a pesar del gran dolor y fotofobia que sufría el paciente. Está formalmente contraindicado retirar el cuerpo extraño. Si sobresale al exterior se retirará, por el oftalmólogo en ambiente hospitalario. También prevenir procedimientos que puedan aplicar presión al globo ocular, como la retracción del párpado o la medición de la presión intraocular (PIO) por tonometría6.
El diagnóstico es fundamentalmente clínico, constatando el cuerpo extraño a simple vista y/o mediante lámpara de hendidura. La tomografía axial computarizada es la prueba de elección para evaluar lesiones sospechosas de globo abierto, con sensibilidad y especificidad entre 56 y 100%6,7. Un estudio electrofisiológico del nervio óptico mediante electrorretinografía o potenciales evocados, puede descartar avulsión del nervio óptico.
La complicación más común es la catarata traumática (47%) y puede aparecer en cualquier momento después de la lesión1,8. La complicación más grave es la endoftalmitis. Su incidencia, del 2-7%, llega a ser hasta del 13% en perforaciones oculares complicadas por CEIO, sobre todo si es con material orgánico y se retrasa el cierre primario de la lesión más de 24h. Una actuación protocolizada y 48h de antibiótico vía endovenosa, disminuye dicha tasa a un 0,9%9. Los microorganismos más frecuentemente implicados son Bacillus, Staphylococcus coagulasa negativo, Staphylococcus aureus, estreptococos y organismos Gram negativos10. Otras lesiones concomitantes son hemorragia vítrea (33%), prolapso vítreo (30%), desprendimiento de retina (8%), avulsión del nervio óptico (1%) y trauma facial asociado (7%)1.
Desde atención primaria el tratamiento médico de las perforaciones oculares consiste en profilaxis antitetánica junto a tratamiento analgésico con metamizol, diclofenaco o meperidina endovenosa. Es fundamental evitar que el paciente realice maniobras de Valsalva para no aumentar la PIO. Iniciaremos tratamiento antiémetico con metoclopramida u ondansetrón intravenoso e informaremos al paciente como evitar dichas maniobras. El traslado del paciente se realizará lo antes posible en ambulancia convencional prioritaria y en decúbito para evitar situaciones que aumenten la PIO. Una vez en el hospital la antiobioticoterapia profiláctica recomendada es vancomicina (15mg/kg) y ceftazidima (50mg/kg) o fluorquinolonas en alérgicos a penicilina con el fin de prevenir la endoftalmitis postraumática. Esta profilaxis inicial se acompaña por antibióticos tópicos en el postoperatorio10.
El tratamiento definitivo debe ser idealmente en las primeras 24h, por medio del cierre primario rápido del globo ocular, lo que puede preservar la visión totalmente hasta en un 75% de estos pacientes.
Concluimos, que en los TO es importante una actuación rápida evitando en la exploración maniobras que puedan aumentar la presión intraocular y la administración de tratamientos tópicos. El tratamiento antibiótico profiláctico junto con el cierre primario de la herida en menos de 24h, disminuye considerablemente la complicación más ominosa, la endoftalmitis.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNo contamos con el reconocimiento de ninguna beca ni soporte financiero.
Conflicto de interesesDeclaramos que no existe conflicto de intereses de ninguno de los autores.