En 2007, la Asociación para el Estudio de la Biología de la Reproducción fue pionera con la estandarización de un criterio de clasificación embrionaria por categorías. Después de 6 años de aplicación se ha considerado necesario revisarlo para su validación, no solo en cuanto a tasa de implantación, como en la mayoría de los estudios, sino también en cuanto a tasa de nacido vivo.
Material y métodosEstudio retrospectivo multicéntrico sobre 1.451 transferencias embrionarias y 2.678 embriones transferidos entre enero y diciembre de 2011. Los embriones incluidos en el estudio pertenecían a ciclos de transferencia en fresco en día +3, procedentes de ciclos de donación de ovocitos y de ciclos con ovocitos propios (edad de la mujer≤35 años) correspondientes a ciclos con un 100 o un 0% de implantación, o bien transferencias homogéneas (transferencias con embriones de la misma categoría). Aparte de las características morfológicas de los embriones se recogieron otras variables, como la edad de la paciente, la etiología de la esterilidad femenina, el tipo de tratamiento (donación de ovocitos, FIV con ovocitos propios), la técnica de inseminación (FIV convencional o FIV-ICSI) o la concentración espermática el día de la inseminación de los ovocitos. Análisis estadístico: Chi cuadrado, prueba exacta de Fisher (nivel de significación estadística fijado en p<0,05) y regresión logística binaria.
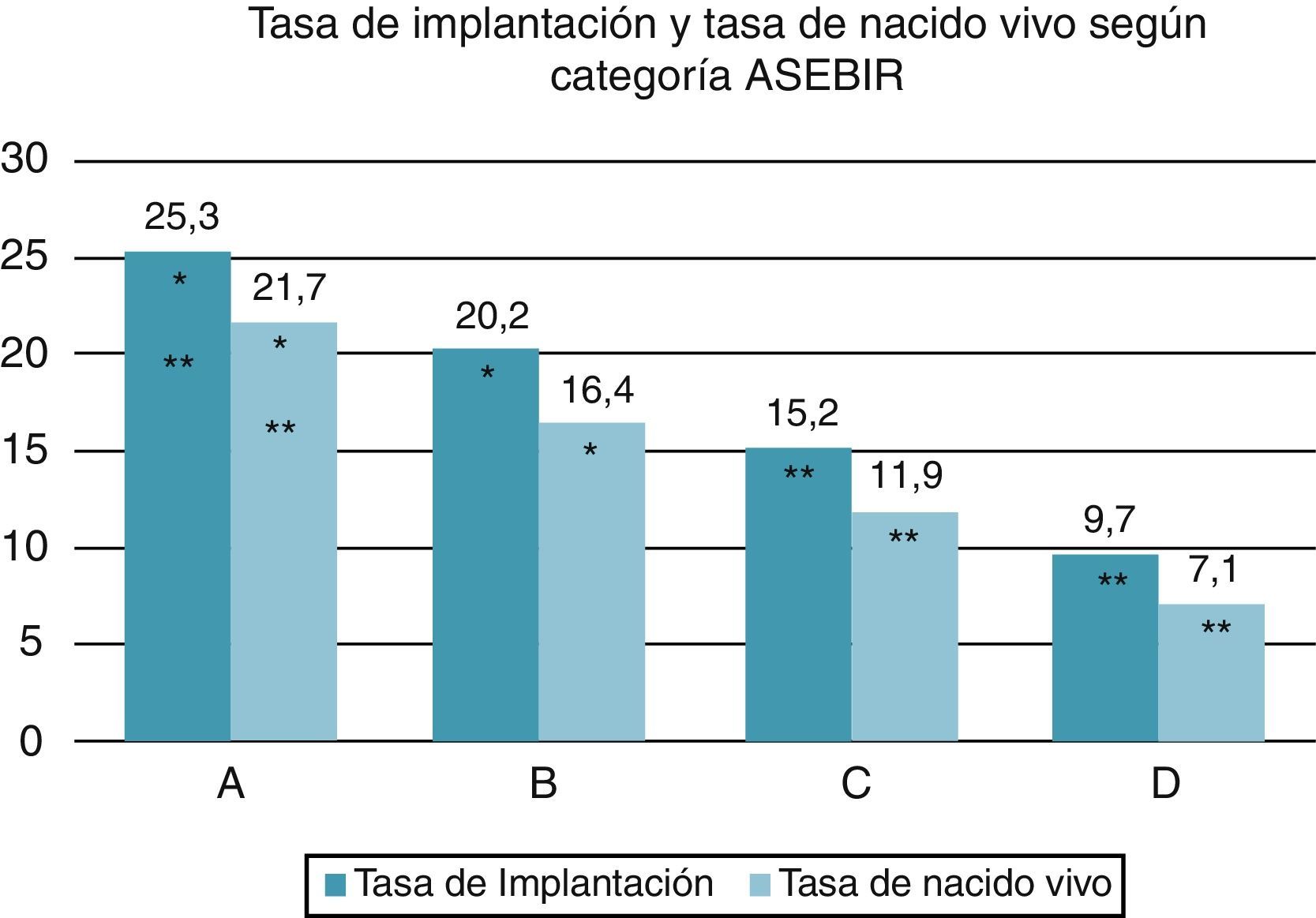
ResultadosLa tasa de implantación, así como la de nacido vivo por embrión transferido disminuyen con la categoría de los embriones, siendo máximas en los embriones de categoría A (25,3 y 21,7%, respectivamente) y mínimas en los de categoría D (9,7 y 7,1%, respectivamente).
DiscusiónNuestro estudio demuestra la capacidad predictiva de implantación y de nacimiento de niño vivo del criterio de la Asociación para el Estudio de la Biología de la Reproducción para embriones tempranos en día +3. Sin embargo, la clasificación continúa abierta a modificaciones futuras, fruto del conocimiento y la evidencia científica, que aumenten su valor pronóstico.
In 2007, Spanish Association for the Study of Reproductive Biology developed a standardized embryo grading system. After 6 years of application, it has been considered necessary to evaluate its validity, not only in terms of implantation rate, as in most studies, but also in terms of live-birth rate.
Material and methodsA multicenter retrospective study was conducted on 1,451 embryo cycles performed from January to December 2011, in which 2,678 embryos were transferred on day 3. The inclusion criteria were fresh cycles with autologous oocytes (women age≤35 years old) or donor oocytes, cycles with a 100 or a 0% implantation rate or from homogenous embryo transfers (embryos transferred were of the same grade). Apart from the collection of embryo morphology parameters, additional variables such as maternal age, female sterility etiology, type of treatment (oocyte donation or autologous cycles), insemination technique (standard IVF or ICSI) or the sperm quality on the insemination day were added to the data collection. Statistical analysis: Chi square, Fisher's exact test and binary logistic regression analysis. P<.05 was considered to be statistically significant.
ResultsAnalysis of data revealed a positive correlation between embryo quality (grade) and both implantation and live-birth rate, which are maximum in grade A embryos (25.3 and 21.7%, respectively) and minimal in grade D embryos (9.7 and 7.1%, respectively).
DiscussionThe current study demonstrates that the Spanish Association for the Study of Reproductive Biology embryo grading system has predictive value on the implantation and live-birth rate for early embryos on day 3. However, this grading system is open to future modifications, based on knowledge and scientific evidence, which could increase the accuracy of successful prediction in our patients.
Desde el nacimiento del primer niño mediante fecundación in vitro (FIV) muchos estudios han demostrado que las posibilidades de gestación están directamente relacionadas con la calidad de los embriones transferidos1–3.
Aunque en los últimos años han aparecido nuevos métodos no invasivos de selección embrionaria, desde la Proteómica4 o la Metabolómica5 hasta la Morfocinética6,7, el criterio más habitual y extendido para evaluar la calidad embrionaria ha sido y continúa siendo el morfológico. Sin embargo, y a pesar de la experiencia acumulada en más de 30 años de técnicas de reproducción asistida, se ha visto que el valor predictivo de implantación del criterio morfológico es limitado, en parte debido al desconocimiento de la importancia relativa de cada parámetro morfológico, en parte por la ausencia de estándares, y en parte a causa de la dificultad añadida de predecir la receptividad endometrial.
En respuesta a esta situación, la Asociación para el Estudio de la Biología de la Reproducción (ASEBIR) elaboró una clasificación embrionaria en categorías publicada en 2007 en el II Cuaderno de Embriología Clínica, Criterios ASEBIR de valoración morfológica de ovocitos, embriones tempranos y blastocistos humanos, con una segunda edición al año siguiente8. Con esta propuesta, ASEBIR, como asociación científica, fue pionera en la estandarización de un criterio de clasificación embrionaria. Hace 3 años, a iniciativa de las sociedades científicas Alpha y ESHRE, se realizó una reunión internacional de consenso sobre la valoración morfológica del ovocito y los embriones donde fue presentado el criterio ASEBIR y, posteriormente, publicado en el documento final9.
Los parámetros morfológicos en los que se basa la clasificación ASEBIR son: el ritmo de desarrollo, el porcentaje de fragmentación, la simetría entre los blastómeros, la multinucleación, la presencia de vacuolas, la presencia de halo acitoplasmático en día +3 y el aspecto de la zona pelúcida. La clasificación ASEBIR se ha desarrollado para la selección embrionaria en los primeros días de división (día +2 y día +3) y en el estadio de blastocisto (día +5 o día +6). Para el sistema de gradación se crearon 4 categorías en función del potencial de implantación esperado, de mayor a menor: A, B, C y D8.
En la misma línea, en Estados Unidos, la Society for Assisted Reproductive Technology (SART) ha desarrollado e implementado un sistema de gradación embrionaria en 3 categorías10 usado en el registro nacional (SART Clinic Outcomes Reporting System) y validado para el día +3 mediante la correlación entre la categoría morfológica y la tasa de nacido vivo11,12.
En cuanto al criterio ASEBIR, después de 6 años de aplicación y de forma similar al modelo americano, se ha considerado oportuno revisarlo para su validación no solo en cuanto a tasa de implantación, como en la mayoría de los estudios, sino también en cuanto a tasa de recién nacido por embrión en cada una de las categorías.
Los resultados aportados por este trabajo de revisión constituirán los cimientos para futuras revisiones y eventuales reajustes de la clasificación morfológica, siempre con el objetivo final de aumentar su valor pronóstico para hacer posible la transferencia de un único embrión sin disminuir las tasas de éxito de la FIV.
Material y métodosDiseño del estudioSe trata de un estudio retrospectivo multicéntrico, promovido por el Grupo de Interés de Embriología de ASEBIR y llevado a cabo entre sus miembros, que incluye los embriones transferidos entre enero de 2011 y diciembre de 2011. Los 9 centros participantes aportaron datos sobre 1.451 transferencias embrionarias y 2.678 embriones. El estudio contó con la aprobación del Comité de Ética e Investigación del Centro Médico Teknon del Grupo Hospitalario Quirón.
Los embriones incluidos en el estudio pertenecían a ciclos de transferencia en fresco en día +3, procedentes de pacientes de donación de ovocitos y de pacientes con ovocitos propios de edad inferior a 36 años, correspondientes a ciclos con un 100 o un 0% de implantación, o bien transferencias homogéneas (transferencias con embriones de la misma categoría).
Aparte de las características morfológicas de los embriones se recogieron otras variables, como la edad de la paciente, la etiología de la esterilidad femenina, el tipo de tratamiento (donación de ovocitos, FIV con ovocitos propios), la técnica de inseminación de ovocitos (FIV convencional o FIV-ICSI) o la concentración espermática el día de la inseminación de los ovocitos.
Evaluación morfológica embrionariaPara cada embrión se recogieron las características morfológicas de día +2 y día +3 en las que se basa la clasificación ASEBIR: el número de blastómeros, el porcentaje de fragmentación (≤10, 11-25, 26-35, >35%), la similitud entre los blastómeros (iguales, similares, diferentes), la presencia de vacuolas (escasas o abundantes), la presencia de multinucleación (número de blastómeros uni-, bi-, multi- o micronucleados), la presencia de halo acitoplasmático en día +3, y el aspecto de la zona pelúcida (normal o anormal). Asimismo cada embrión fue clasificado en una de las 4 categorías (A, B, C, D) siguiendo el criterio ASEBIR8.
Los intervalos de observación fueron de 44-47h posinseminación en día +2 y de 67-71h posinseminación en día +3.
Condiciones de cultivoEl cultivo embrionario se realizó en condiciones estándar: 37°C, 5-6% de CO2 en aire y 95% de humedad relativa.
Análisis estadísticoEl análisis estadístico se realizó mediante análisis de Chi cuadrado y prueba exacta de Fisher. Tanto la tasa de implantación como la tasa de nacido vivo se expresaron en porcentaje seguido del intervalo de confianza al 95%. Para el análisis de las variables dependientes, como la tasa de implantación o la tasa de nacido vivo con la categoría de ASEBIR, así como el efecto de otras covariables, como el origen de los ovocitos o la concentración seminal, se utilizó una regresión logística binaria.
El cálculo del tamaño muestral se realizó mediante el paquete estadístico Statistical Power Calculator Tool KIT (https://www.dssresearch.com/KnowledgeCenter/toolkitcalculators/statisticalpowercalculators.aspx). Se estimó la necesidad de adquirir información de 560 embriones de cada una de las categorías de ASEBIR teniendo en cuenta un error α de 0,05% y un error β de 0,2% para establecer una diferencia de 10 puntos con respecto a la tasa de nacido vivo por embrión transferido de la categoría con mejor pronóstico (tipo A) con la categoría más baja (tipo D). El paquete estadístico utilizado fue IBM® SPSS® Statistics.
ResultadosLas 1.451 transferencias se distribuyeron entre 260 transferencias únicas (17,9%), 1.155 dobles (79,6%) y 36 triples (2,5%). El 49,3% de las transferencias procedían de ciclos de donación de ovocitos y el 50,7% de ciclos con ovocitos propios.
En relación con las causas de esterilidad, en FIV con ovocitos propios, en el 46% de los ciclos la causa fue femenina, en el 12% mixta, en el 9,5% masculina y en el 32% idiopática. En donación de ovocitos, en el 92% la causa era femenina y en el 7% mixta.
La técnica de inseminación usada fue la FIV convencional en 94 ciclos (6,5%), la FIV-ICSI en 1.231 ciclos (85%) y una combinación de FIV convencional y FIV-ICSI en 126 ciclos (8,5%).
La media de edad de las pacientes de FIV con ovocitos propios fue de 32,4 años (20-35), mientras que la de las receptoras de ovocitos donados fue de 40,4 años (24-52).
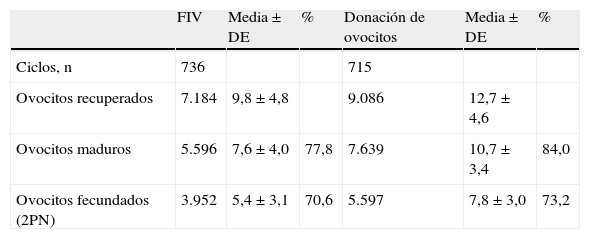
En el total de 1.451 ciclos, se recuperó una media de 11,3±4,9 ovocitos, de los cuales una media de 9,2±4,0 eran maduros (tasa de maduración: 81,3%) y se fecundaron una media de 6,7±3,3 (tasa de fecundación: 72,1%). En los 736 ciclos de FIV con ovocitos propios, se recuperaron 9,8±4,8 ovocitos, con una media de 7,6±4,0 de ovocitos maduros (tasa de maduración: 77,8%) y se fecundaron una media de 5,4±3,1 (tasa de fecundación: 70,6%), mientras que en los 715 de donación de ovocitos, la media de ovocitos recuperados fue de 12,7±4,6, la de ovocitos maduros fue de 10,7±3,4 (tasa de maduración: 84,0%) y la media de ovocitos fecundados fue de 7,8±3,0 (tasa de fecundación: 73,2%) (tabla 1).
Tasa de recuperación y de maduración ovocitaria y tasa de fecundación según el origen de los ovocitos
| FIV | Media±DE | % | Donación de ovocitos | Media±DE | % | |
| Ciclos, n | 736 | 715 | ||||
| Ovocitos recuperados | 7.184 | 9,8±4,8 | 9.086 | 12,7±4,6 | ||
| Ovocitos maduros | 5.596 | 7,6±4,0 | 77,8 | 7.639 | 10,7±3,4 | 84,0 |
| Ovocitos fecundados (2PN) | 3.952 | 5,4±3,1 | 70,6 | 5.597 | 7,8±3,0 | 73,2 |
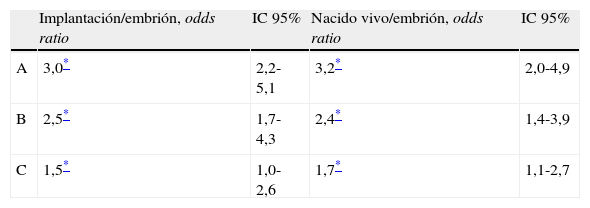
Los 2.678 embriones transferidos incluidos en el estudio fueron clasificados en categorías según el criterio ASEBIR y se distribuyeron de la siguiente forma: 1.302 embriones en la categoría A (48,6%), 475 embriones en la categoría B (17,7%), 561 embriones en la categoría C (21%) y 340 embriones en la categoría D (12,7%). Se calculó tanto la tasa de implantación con latido positivo como la tasa de nacido vivo para cada categoría ASEBIR, obteniéndose, respectivamente, los siguientes resultados: para embriones de categoría A fueron 25,3 y 21,7%, para embriones de categoría B fueron 20,2 y 16,4%, para embriones de categoría C, 15,2 y 11,9%, y para embriones de categoría D fueron 9,7 y 7,1%, respectivamente. Las diferencias en la tasa de implantación y la tasa de nacido vivo entre la categoría A y el resto de las categorías fueron estadísticamente significativas, siendo p<0,05 entre la categoría A y la B y p<0,001 entre la categoría A y las categorías C y D (fig. 1). Por otro lado, el factor de riesgo por el que se incrementa la probabilidad de implantación y de nacido vivo cuando se transfieren embriones de categorías A, B y C con respecto a la categoría D es de 3,0, 2,5 y 1,5 y 3,2, 2,4 y 1,7, respectivamente (tabla 2), siendo estas diferencias estadísticamente significativas. En otras palabras, la probabilidad de que un embrión de categoría A implante es 3 veces mayor que la de un embrión de categoría D.
Probabilidad de implantación y de nacido vivo de los embriones de las categorías A, B y C con respecto a la categoría D
| Implantación/embrión, odds ratio | IC 95% | Nacido vivo/embrión, odds ratio | IC 95% | |
| A | 3,0* | 2,2-5,1 | 3,2* | 2,0-4,9 |
| B | 2,5* | 1,7-4,3 | 2,4* | 1,4-3,9 |
| C | 1,5* | 1,0-2,6 | 1,7* | 1,1-2,7 |
Los valores de odds ratio indican el factor por el que se incrementa la probabilidad de implantación y de nacido vivo de cada categoría ASEBIR en comparación con la categoría D.
La inclusión en el análisis estadístico de las covariables de confusión, la calidad seminal y el origen de los ovocitos (propios o donados) no reveló influencia alguna de la concentración espermática ni del tratamiento (FIV con ovocitos propios u ovodonación) en la asociación de la categoría ASEBIR con la tasa de implantación o la tasa de nacido vivo, ya que los valores de odds ratio obtenidos teniendo en cuenta únicamente la categoría ASEBIR como variable independiente no aumentaron en más de un 10%.
DiscusiónLos resultados del presente estudio demuestran que el criterio ASEBIR tiene valor pronóstico tanto para la tasa de implantación como para la tasa de nacido vivo, ya que dichas tasas aumentan gradualmente según la categoría de los embriones, siendo máximas en aquellos de categoría A y mínimas en los de categoría D.
Según el análisis estadístico, ni la calidad seminal ni el origen de los ovocitos (propios o donados) tienen influencia en la asociación de la categoría ASEBIR con la tasa de implantación o con la tasa de nacido vivo. La ausencia de efecto de estas variables en este estudio podría deberse, en el caso de la calidad seminal, a la pequeña proporción de casos con bajo recuento seminal (8%), y en el caso del origen ovocitario, al criterio de inclusión del estudio, que establecía para los ciclos de FIV con ovocitos propios un límite de edad de 35 años.
Numerosos estudios previos relacionan la morfología embrionaria con el potencial de implantación, ya sea evaluando una sola característica embrionaria, como por ejemplo el ritmo de división, la fragmentación, la simetría entre blastómeros o la multinucleación, o bien mediante la evaluación de sistemas de gradación basados en combinaciones de varias características (para revisión ver Machtinger y Racowsky13). Lamentablemente, la falta de estándares constituye el denominador común en la mayoría de estas publicaciones.
En este caso, nuestro estudio aporta nuevas evidencias de la capacidad predictiva de implantación y de nacimiento de niño vivo de un sistema de gradación estandarizado, corroborando los resultados de la SART12, que demuestran que a mejor morfología embrionaria, mejores tasas de nacido vivo. En la actualidad, y según nuestro conocimiento, estos son los 2 únicos estudios publicados acerca de la validación de un sistema de gradación estandarizado de calidad embrionaria.
Debemos destacar que aunque ambos sistemas valoran varios parámetros morfológicos, la clasificación de ASEBIR es mucho más completa que la de la SART, ya que, además del número de blastómeros, el porcentaje de fragmentación y la simetría entre blastómeros, parámetros evaluados por la SART, ASEBIR incorpora la presencia de vacuolas, la multinucleación, el halo acitoplasmático, el aspecto de la zona pelúcida y el ritmo de división, ya que los embriones son evaluados en día +2 y día +3.
Aunque la relación entre la categoría embrionaria y la tasa de nacido vivo validan el criterio ASEBIR para embriones tempranos en día +3, seguimos pensando que la clasificación es dinámica y, por tanto, sujeta a posibles modificaciones, siempre fruto del conocimiento y la evidencia científica.
En el futuro pensamos centrar nuestra atención en la valoración del peso específico de algunos parámetros usados en el criterio ASEBIR que con su simple presencia penalizan de tal manera al embrión que pasa directamente de la categoría A o B a la categoría C o D. En la actualidad, se está valorando que los embriones que poseen 2 blastómeros en día +2, catalogados como B, pasen a una categoría inferior, o que embriones catalogados como D por presentar algún blastómero binucleado o multinucleado como único parámetro de mal pronóstico pasen a una categoría superior. Asimismo, se está trabajando en la posible incorporación de una nueva categoría E, que incluiría aquellos embriones que debido a su bajísima probabilidad de implantación no deberían ser transferidos.
Nuestro próximo reto en la mejora de la valoración morfológica de embriones tempranos es ajustar la ponderación de estos parámetros a la clasificación.
Al mismo tiempo, debemos aprovechar todos los conocimientos que proporcionan los sistemas time-lapse6,7. La exhaustiva evaluación de la cinética en los primeros ciclos de división embrionaria ha permitido la identificación de nuevos parámetros dinámicos candidatos a ser marcadores de viabilidad embrionaria. Si en futuros estudios prospectivos y aleatorizados se llega a demostrar la validez de estos parámetros, la incorporación al criterio ASEBIR de los timings de algunos acontecimientos clave para la implantación hará aumentar el valor pronóstico de la clasificación actual.
La implementación de la tecnología time-lapse en los laboratorios de FIV permite la aplicación de la que actualmente parece ser la estrategia de selección embrionaria más prometedora: la evaluación combinada de morfocinética y morfología.
En cualquier caso, la utilización del criterio ASEBIR es un instrumento válido de clasificación morfológica embrionaria, que permite una comunicación más fluida y normalizada entre los diferentes laboratorios de embriología clínica, y que redundará, en última instancia, en la mejora de la calidad asistencial de nuestros pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores están enormemente agradecidos a los embriólogos Jorge Cuadros (FIV Madrid), Raquel Herrer (IVI Zaragoza) y Jorge Ten (Instituto Bernabeu Alicante) y a sus respectivos centros de reproducción asistida, por su participación en la colección de datos y así haber hecho posible la realización de este estudio.