Se ha realizado una estimación económica de los costes de epilepsia en adultos.
MétodosEstudio observacional prospectivo realizado durante 6 meses, en pacientes epilépticos mayores de 14 años. Se excluyeron los pacientes con enfermedades concomitantes que pudieran influir en la evolución de la epilepsia. Los costes directos incluyeron: tratamiento administrado, número de consultas en Neurología, Atención Primaria, y Urgencias, número de días de ingreso hospitalario, número y tipo de pruebas diagnósticas, uso de los medios de transporte al hospital y desde el hospital, y los apoyos psicopedagógicos y sociales por epilepsia. Los costes indirectos se analizaron en función de la pérdida de productividad laboral de los pacientes, con consideración de los familiares cuando los pacientes necesitaban supervisión a causa de la epilepsia. Los costes totales se derivaron de la suma de los costes directos e indirectos. Los costes intangibles se evaluaron según el cuestionario QOLIE-10.
ResultadosLa media de los costes directos por paciente fue de 1.055,2 €. El gasto económico medio en los costes indirectos ascendió a 1.528,8 € por paciente. El total de los costes asociados a la epilepsia supuso una media de 2.584 € por cada paciente, derivados sobre todo de la pérdida de productividad laboral (p<0,05). En los costes intangibles, según la escala QOLIE-10, la media obtenida fue de 77,8.
ConclusionesEl mayor porcentaje de los costes asociados a la epilepsia corresponde a la pérdida de productividad laboral de los pacientes. Los costes del sufrimiento psicológico y social en epilepsia provocan deterioro de la calidad de vida.
A financial estimate has been made of the costs of epilepsy in adults.
MethodsA prospective, observational study, over a period of 6 months, on epileptic patients over 14 years-old. Patients with concomitant diseases that could influence the outcome of the epilepsy were excluded. The direct costs included: treatment received, number of visits to neurology, primary care, and emergencies, number of days admitted to hospital, number and type of diagnostic tests, use of transport to and from hospital, and psychopedagogic and social support due to the epilepsy. The indirect costs were analysed according to, loss of work productivity of the patients, taking into account families where the patient needed supervision due to epilepsy. The total costs were derived from the sum of the direct and indirect costs. The intangible costs were calculated according to QOLIE-10 questionnaire.
ResultsThe mean direct cost per patient was 1,055.2 €. The mean indirect financial costs came to 1,528.8 € per patient. The total cost associated to epilepsy was a mean of 2,584 € for each patient, mainly arising from loss of work days (p<.05). For intangible costs according to the QOLIE-10 scale a mean of 77.8 was obtained.
ConclusionsThe greatest percentage of costs associated to epilepsy is due to the work productivity loss by the patients. The costs of psychological and social suffering in epilepsy lead to a deterioration in the quality of life.
El coste económico de una enfermedad incrementa la repercusión que ésta tiene sobre el paciente y su familia1. Además, las enfermedades crónicas son las principales consumidoras de los presupuestos sanitarios de un país2. Por estas razones, en una situación de gasto sanitario creciente, los estudios económicos aplicados a la salud cobran especial importancia. Por tanto, conocer los costes de la epilepsia, una de las enfermedades neurológicas más frecuentes, aumenta la conciencia de cómo afecta al individuo y a la sociedad. Este trabajo tiene como objetivo realizar una estimación económica de los costes directos, indirectos e intangibles de la epilepsia en adultos.
Pacientes y métodosSe trata de un estudio observacional prospectivo desde la perspectiva de la sociedad con un seguimiento de 6 meses realizado en el servicio de Neurología del hospital POVISA de Vigo. Se incluyeron pacientes adultos (> 14 años) con diagnóstico seguro de epilepsia según los criterios de 1989 de la ILAE3. Para que los costes analizados fueran atribuibles a la epilepsia como tal, se excluyeron a los pacientes con enfermedades concomitantes (tumores, enfermedades degenerativas y metabolopatías) que pudieran influir en la evolución de la epilepsia, en los protocolos terapéuticos o en la repercusión de los tratamientos aplicados, aunque se considerasen causa de la epilepsia.
Para conseguir una estimación económica de la epilepsia, tras obtener su consentimiento informado por escrito, se aplicó un cuestionario de elaboración propia a los pacientes para evaluar los costes directos, los costes indirectos y los costes intangibles. En el mismo señalaban el número de días que la epilepsia les había impedido acudir a su trabajo, su situación laboral, la utilización de medios psicopedagógicos y sociales, y el cuestionario QOLIE-10. Para analizar la utilización de los diferentes servicios sanitarios se consultó la base de datos de nuestro hospital que refleja toda la actividad asistencial de cada paciente. Los costes directos incluyeron: el tratamiento administrado (fármacos, dosis y forma de presentación), el número de consultas realizadas por el especialista en Neurología, el número de consultas efectuadas por el médico de Atención Primaria, y el número de visitas a un servicio de Urgencias por motivos relacionados con la epilepsia o con su tratamiento, el número de días de ingreso hospitalario, el número y tipo de pruebas diagnósticas realizadas (análisis básico, análisis de niveles de fármacos antiepilépticos, TAC craneal, Resonancia magnética craneal, SPECT cerebral, PET cerebral, electrocardiograma, electroencefalograma, electroencefalograma con privación de sueño, holter electroencefalograma, vídeo electroencefalograma y holter electrocardiograma), y el uso de los medios de transporte en ambulancia al hospital y desde el hospital, y los apoyos psicopedagógicos y sociales. Los costes indirectos se analizaron en función de la situación laboral y de los días que no habían acudido a su trabajo, a causa de la enfermedad, considerando también al familiar cuidador principal, cuando los primeros necesitaban cuidados y supervisión continua a causa de la epilepsia. Además se valoraron los costes derivados de la pérdida de productividad laboral de los pacientes cuando acudían a los consultas o mientras estaban ingresados; con consideración también de los familiares que acompañaban a los pacientes necesitados de supervisión. Los costes totales se derivaron de la suma de los costes directos e indirectos. Los costes intangibles incluyeron los relacionados con el dolor y el sufrimiento de los pacientes y se evaluaron utilizando el cuestionario QOLIE-10 (sobre el estado de salud y calidad de vida específico de epilepsia que proporciona información acerca de las demandas y preocupaciones del paciente)4. Los datos obtenidos fueron traducidos a unidades monetarias expresadas en euros, según la tarifa de precios de los costes hospitalarios del Servicio Galego de Saúde en 2005. Los precios de los fármacos se aplicaron según el Catálogo de Especialidades Farmacéuticas de 2005. La pérdida de productividad se calculó mediante el método del capital humano en función del salario mínimo interprofesional para 20055. Para estimar el coste durante un año se multiplicaron los valores obtenidos por 2, dado que el estudio fue realizado durante 6 meses.
Análisis de datosLos datos referentes a variables cualitativas se expresan en frecuencias absolutas y porcentajes, y los referentes a variables de costes se expresan en medias y en desviación típica. Para verificar si las diferencias en los costes alcanzaban diferencias estadísticamente significativas se utilizó la prueba no paramétrica de Wilcoxon para datos apareados. Se consideran significativos aquellos valores de p inferiores a 0,05. Para el análisis de los datos se ha utilizado el programa estadístico SPSS 15.0 para Windows.
ResultadosSe analizaron en el estudio 171 pacientes, 90 fueron hombres (52,6%) y 81 mujeres (47,4%). La edad media de los pacientes incluidos fue de 41,6 años, con una desviación típica de 17,0 años, siendo el paciente más joven de 14 años y el de mayor edad de 89 años. Hay que destacar, que 8 pacientes eran menores de 18 años (4,7%), y que 15 pacientes tenían más de 65 años, lo que supone un 8,8% de la muestra total. Los pacientes llevaban sufriendo la enfermedad 15,3 años de media, con una desviación típica de 15,2 años, aunque 35 pacientes (20,5%) fueron diagnosticados en los seis meses previos a la inclusión en el estudio, y un paciente llevaba sufriendo la enfermedad durante 70 años.
En cuanto al tipo de crisis, 127 pacientes (74,3%) estaban diagnosticados de crisis parciales, y 44 (25,7%) de crisis generalizadas. Según el tipo de epilepsia 54 pacientes (31,6%) tenían epilepsia criptogénica, 39 (22,8%) epilepsia idiopática, y 78 (45,6%) de los enfermos incluidos sufrían epilepsia sintomática.
En cuanto al grado de control de la enfermedad 68 pacientes (39,8%) no sufrieron crisis durante el estudio ni en los seis meses previos a la inclusión, y 103 (60,2%) continuaban presentado crisis epilépticas, aunque de estos 65 (38,0%) pacientes únicamente habían sufrido menos de 2 crisis en ese año, y 39 (22,8%) pacientes habían sufrido más de 2 crisis en ese año, de los cuales 12 (7%) acudían además a consulta de cirugía de epilepsia.
Según el tratamiento antiepiléptico que los pacientes recibían, 9 (5,3%) permanecían sin tratamiento, 78 (45,6%) se mantenían en monoterapia, y 84 (49,1%) recibían más de un fármaco antiepiléptico para controlar sus crisis. De los fármacos antiepilépticos utilizados, 61 (37,7%) pacientes recibían un fármaco considerado clásico, y 19 (11,7%) se mantenían en tratamiento con un fármaco de los nuevos, 19 pacientes (11,7%) recibían en politerapia fármacos clásicos, 57 (35,2%) tomaban en politerapia fármacos clásicos y nuevos, y 6 (3,7%) se mantenían en politerapia con fármacos de los nuevos.
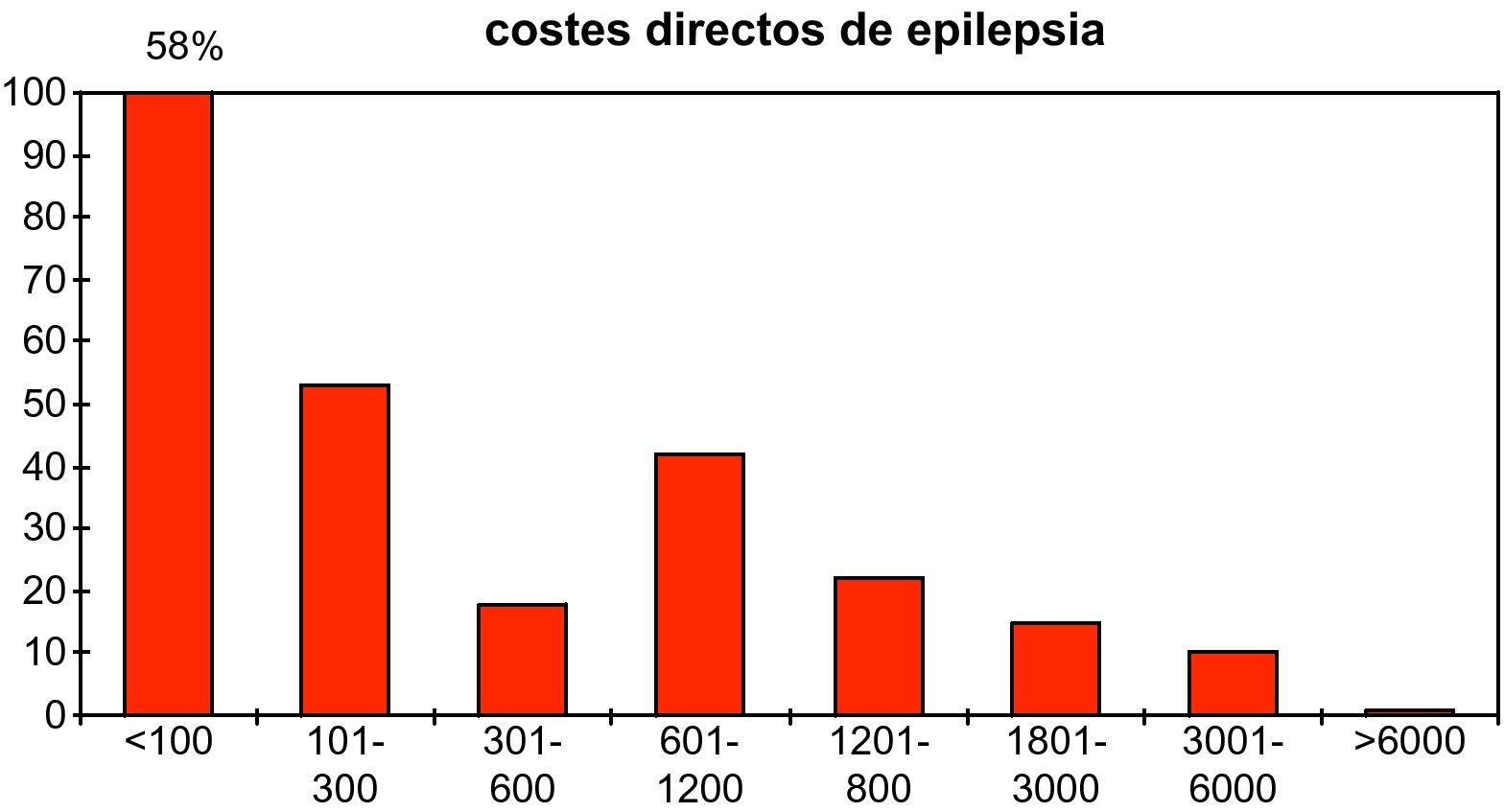
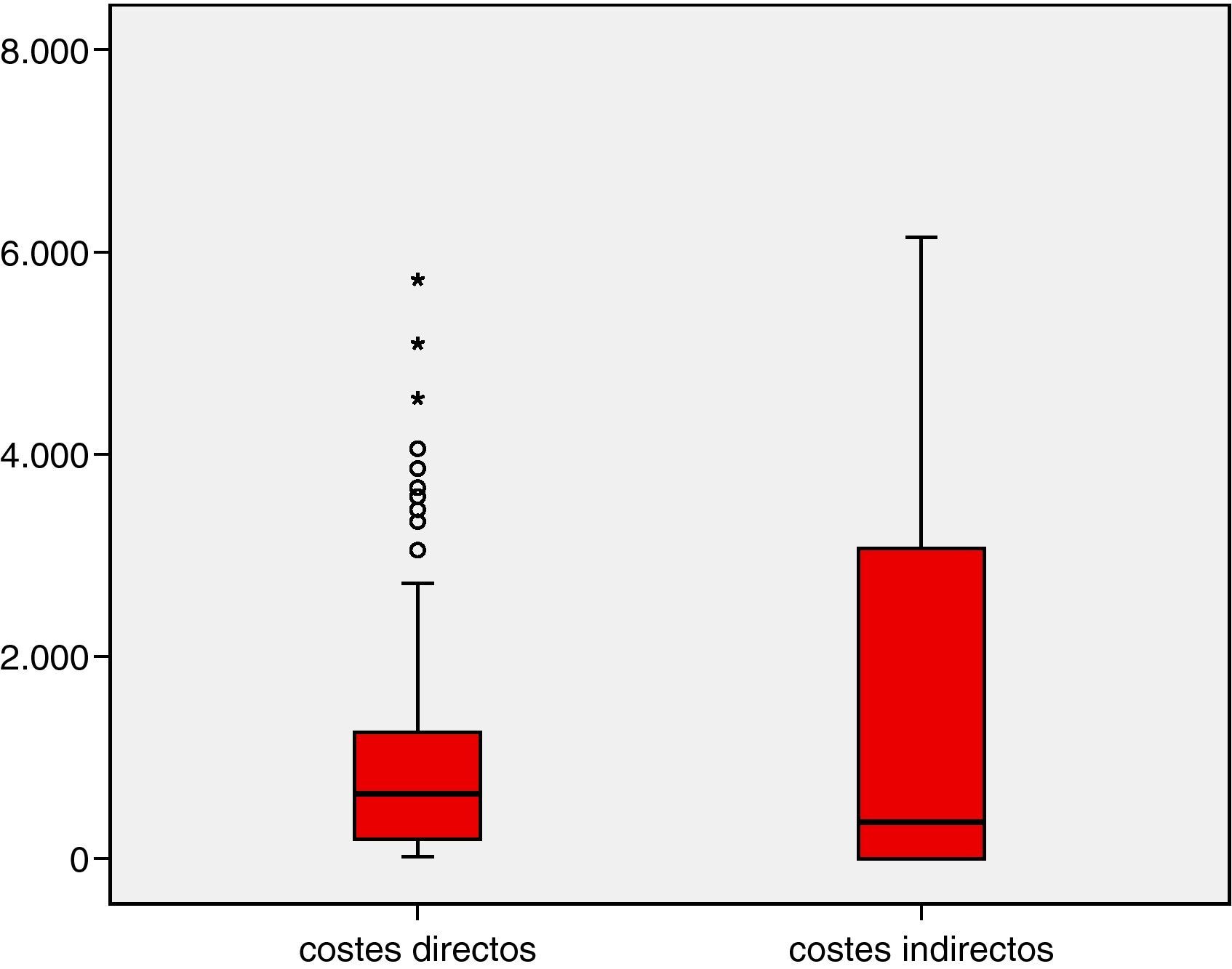
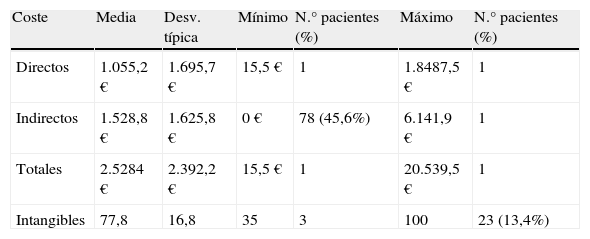
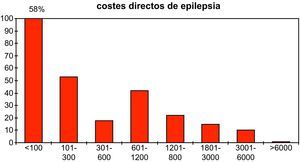
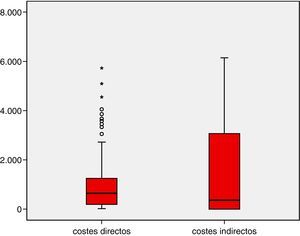
Costes directosEn cuanto al cálculo económico de los costes directos, incluyendo el coste de los fármacos, los costes de las consultas médicas e ingresos, los costes de las pruebas complementarias, los costes de los medios de transporte y de los apoyos psicológicos y sociales, se constata que cada paciente incluido en el estudio gasta una media de 1.055,2 €, con 1.695,7 € de desviación típica. El coste mínimo fue de 15,5 €, y el máximo 18.487,5 €. Es necesario resaltar que 100 pacientes (58,4%) necesitaron gastar menos de 100 €, y que de los 12 pacientes (7%) que acudían a consulta de cirugía de epilepsia, el coste medio ascendió a 2.193,2 € (± 1.193,2 €). En cuanto al coste por paciente al año la media fue 2.110,4 € (fig. 1).
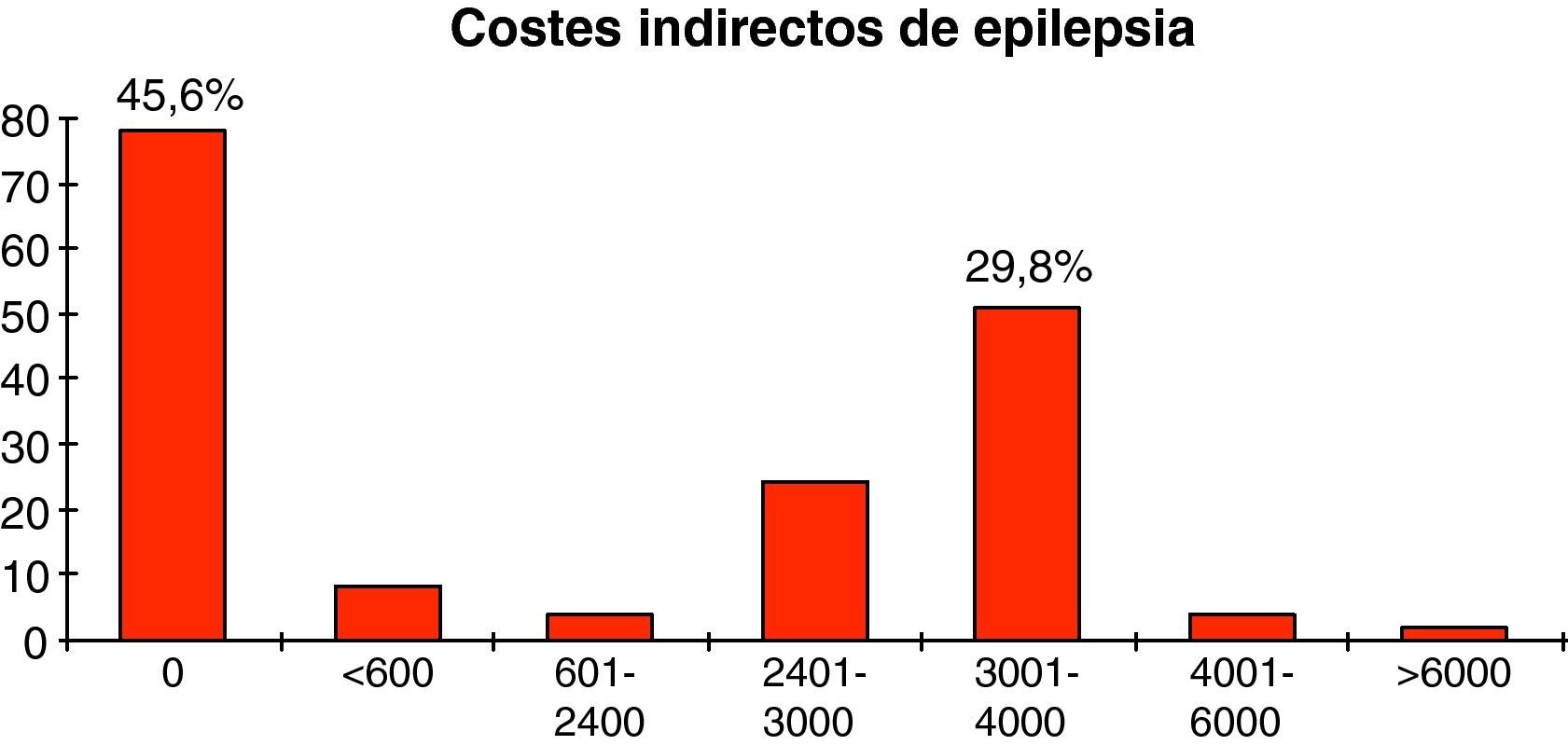
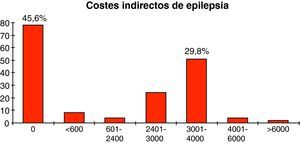
Costes indirectosTras evaluar los costes indirectos, la media de coste por cada paciente fue de 1.528,8 €, con 1.625,8 € como desviación típica, siendo 6.141,9 € el importe máximo necesario empleado por un paciente. Además, se debe mencionar que 78 pacientes (45,6%) no gastaron un euro en este apartado, mientras que 51 pacientes (29,8%) emplearon entre 3.001 y 4.000 €. El coste anual medio derivado de la pérdida de productividad supone 3.057,6 € por paciente (fig. 2).
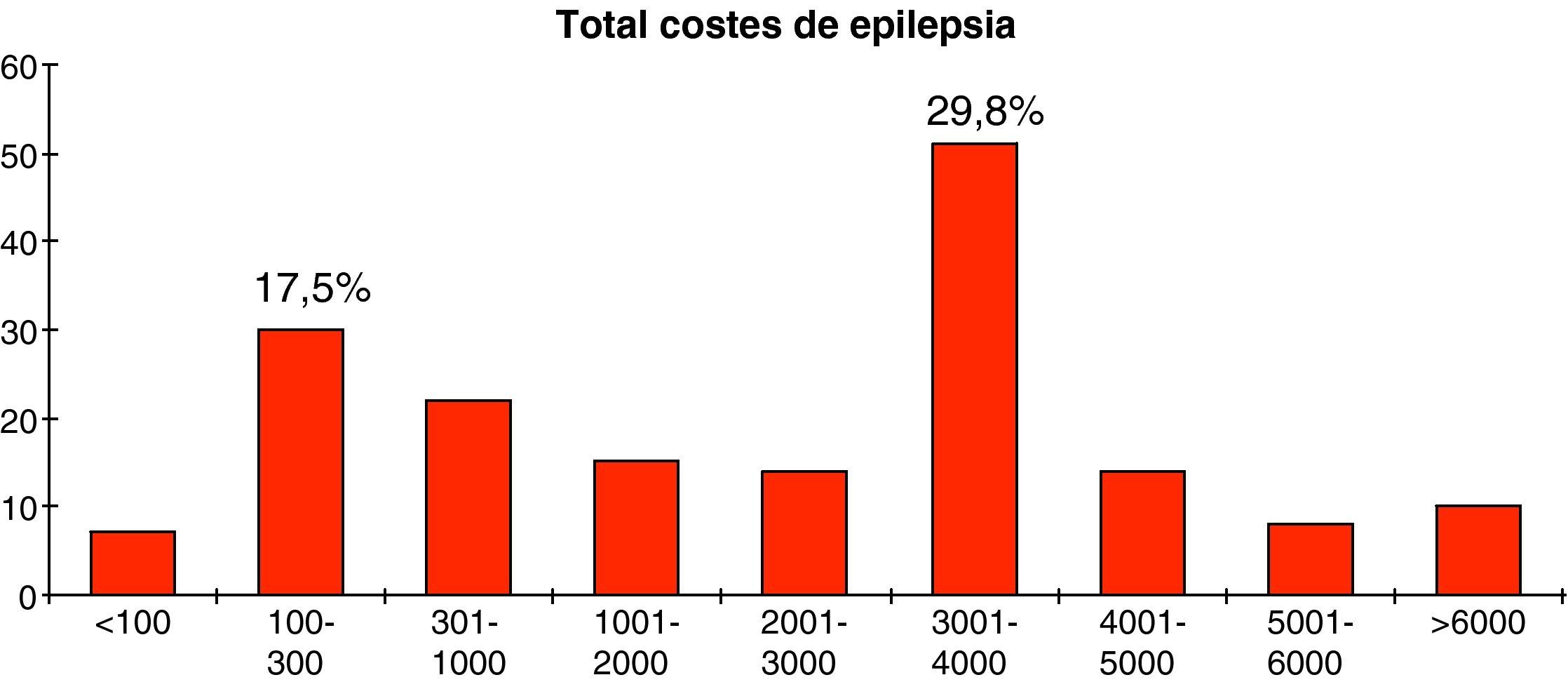
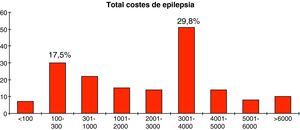
Total costes de epilepsiaAl sumar el total de los costes directos e indirectos del estudio, obtenemos una media de 2.584 € empleados por cada paciente incluido durante los 6 meses de duración del estudio, con una desviación típica de 2.392,2 €, y 20.539,5 € como importe máximo, y 15,5 € como importe mínimo. Además, 30 pacientes (17,5%) gastaron entre 100 y 300 €, mientras que 51 pacientes (29,8%) emplearon entre 3.001 y 4.000 €. El coste estimado por paciente fue 5.168 € al año. Destacar que del total de los costes asociados a la epilepsia son los costes indirectos los que más influyen en el montante total (p<0,05) (figs. 3 y 4)
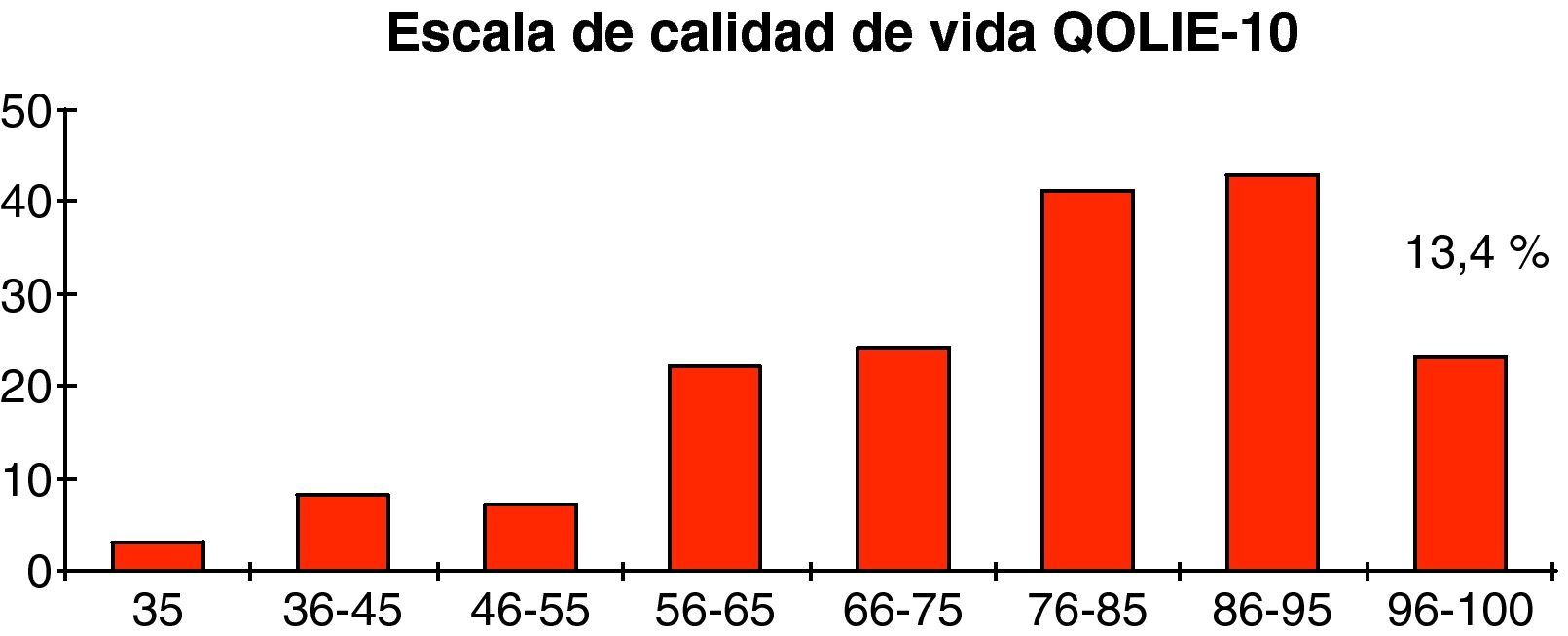
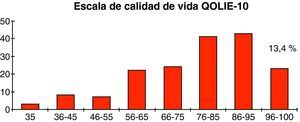
En cuanto a los costes intangibles, empleando la escala de calidad de vida QOLIE-10 se observa que la media obtenida por los pacientes incluidos fue de 77,8 puntos, con una desviación típica de 16,8, con un mínimo de 35 puntos, que obtuvieron 3 pacientes, y un máximo de 100 puntos que fue el resultado obtenido por 23 pacientes (13,4%) (fig. 5, tabla 1).
Estadísticos descriptivos: coste medio, desviación típica, valor mínimo y máximo, porcentaje de pacientes con valor mínimo y máximo. Costes intangibles según valores obtenidos mediante el cuestionario QOLIE-10
| Coste | Media | Desv. típica | Mínimo | N.° pacientes (%) | Máximo | N.° pacientes (%) |
| Directos | 1.055,2 € | 1.695,7 € | 15,5 € | 1 | 1.8487,5 € | 1 |
| Indirectos | 1.528,8 € | 1.625,8 € | 0 € | 78 (45,6%) | 6.141,9 € | 1 |
| Totales | 2.5284 € | 2.392,2 € | 15,5 € | 1 | 20.539,5 € | 1 |
| Intangibles | 77,8 | 16,8 | 35 | 3 | 100 | 23 (13,4%) |
El coste de la epilepsia es un problema universal. Por ello, el libro blanco europeo de la epilepsia propone como objetivo para el siglo XXI conseguir que estén disponibles cuidados eficaces en la epilepsia para todo aquel que los necesite, independientemente de los límites fronterizos y económicos6. En este sentido se ha realizado un estudio de coste de enfermedad durante 6 meses para estimar los costes asociados a la epilepsia desde la perspectiva social tratando de determinar qué factores se asocian con mayor significación. En él se han recogido los datos de 171 pacientes. La edad media de los pacientes incluidos fue de 41,6 años, y la distribución entre hombres y mujeres, ofrece cifras similares a la media de la población en España en 20067. Según el tipo de crisis y tipo de epilepsia se ha encontrado predominio de crisis parciales, y de epilepsia sintomática, de forma análoga a las descripciones de estudios poblacionales basados en la comunidad8,9, aunque lógicamente la mayor o menor frecuencia de epilepsias con etiología conocida va a depender de la cantidad y calidad de los métodos diagnósticos utilizados.
En cuanto al número de años que los pacientes llevaban sufriendo la enfermedad la media fue de 15,3 años, aunque aproximadamente el 20,5% fueron diagnosticados en los seis meses previos a la inclusión en el estudio, y un paciente llevaba sufriendo la enfermedad durante 70 años. Por lo que se ha incluido tanto a pacientes con epilepsia recién diagnosticada (casos incidentes) como a pacientes con epilepsia de larga evolución (casos prevalentes).
Al analizar el grado de control de la enfermedad, se ha encontrado que en nuestro estudio únicamente un 40% de los pacientes se encontraban sin crisis, cifra inferior al pronóstico global de la bibliografía para el control de las crisis epilépticas que alcanza hasta un 80% de pacientes que consiguen remisión de la enfermedad10, aunque idéntica a las publicadas en otros estudios realizados en consultas de epilepsia de forma observacional, prospectiva y transversal11,12. La diferencia entre el grado de control de la epilepsia entre los estudios realizados en consultas de neurología frente al pronóstico global de la enfermedad se relaciona con el hecho de que los pacientes bien controlados no necesitan continuar su seguimiento en consultas especializadas de neurología, pudiendo asumir estas competencias el médico de atención primaria. De hecho, no se puede descartar un mayor reclutamiento de pacientes con epilepsia de difícil control, que son los que más probabilidades tienen de acudir a consulta.
En cuanto a la forma de tratamiento de los pacientes incluidos, un 45% se mantienen en monoterapia, y casi un 50% en politerapia antiepiléptica. Aunque el criterio básico del tratamiento de la epilepsia es el uso de un solo fármaco antiepiléptico con el fin de reducir el riesgo de efectos adversos, facilitar el cumplimiento y disminuir el riesgo de interacciones con otros fármacos ó las reacciones idiosincrásicas; la monoterapia es capaz de controlar las crisis satisfactoriamente en aproximadamente un 75% de los pacientes6,13. Por tanto, cuando no se consigue un control adecuado de las crisis con un solo fármaco, tras intentarse de nuevo monoterapia con otro fármaco distinto, debe intentarse el tratamiento en politerapia con medicamentos que presenten mecanismos de acción complementarios basándonos en el principio de la polifarmacia racional14. De esta forma, un estudio realizado en España puso de manifiesto que antes del diagnóstico de epilepsia fármacorresistente, la forma de tratamiento más habitual es la monoterapia, pero tras su diagnóstico lo es la politerapia, con una media de 2,2 fármacos utilizados15. El que un 5% de los pacientes permanezca sin tratamiento puede deberse a que estén recién diagnosticados y aún no se haya iniciado o que lo hayan abandonado por diferentes motivos (efectos secundarios, intolerancia o cansancio de permanecer con un tratamiento de larga duración).
En el análisis de los tipos de fármacos utilizados en nuestros pacientes, destaca que la mayoría de los pacientes en monoterapia reciben un fármaco clásico y que en politerapia la opción más habitual es utilizar la combinación de fármacos clásicos y nuevos, de forma análoga a lo publicado en otros estudios16–18.
En cuanto al análisis de los costes directos se ha encontrado que el coste anual estimado duplica el gasto medio por persona en el sistema sanitario en España en el año 200319. De esta forma se demuestra que el padecer epilepsia supone un coste muy elevado para el sistema sanitario, derivado de la mayor necesidad de utilización de los servicios incluidos en los costes directos. Aunque es necesario señalar que un 58% de los pacientes emplearon menos de 100 € durante los 6 meses de duración del estudio, mientras que el 7% que acudía a consulta de cirugía de epilepsia, tuvo un coste medio de 2.193,2 €, por lo que incrementaron la media de los costes directos derivado del aumento de consultas especializadas, y por la realización de pruebas especiales para localizar el foco epileptógeno, aunque ninguno fue intervenido durante la duración del estudio. En comparación con otros estudios internacionales los resultados obtenidos suponen que los costes directos empleados en cada paciente en España son casi 50 veces mayores que los empleados en la zona rural de Burundi, pero aproximadamente la mitad de los utilizados en un centro terciario de epilepsia en Alemania20. En este sentido, se ha indicado que los costes generados por los pacientes varían significativamente en función de donde son atendidos; siendo mayor en los hospitales clínicos con equipos más avanzados, intermedio en los hospitales generales donde los pacientes son examinados por un neurólogo con capacitación específica en epilepsia sin acceso a las últimas tecnologías y más bajo en los hospitales donde los atiende un neurólogo general21.
En cuanto a los costes indirectos, la media por cada paciente en nuestro estudio fue de 1.528,8 €, con un 46% de pacientes que no gastaron ni un euro en este apartado; de esta forma se pone de manifiesto que, aunque casi la mitad de las personas con epilepsia acceden al mercado laboral sin complicaciones, el coste anual medio derivado de la pérdida de productividad de los pacientes supone aproximadamente 3.000 € al año. De hecho, diversos estudios han encontrado que la tasa de desempleo en los pacientes epilépticos es al menos dos veces mayor que en la población general y que cuando los pacientes epilépticos encuentran empleo suele ser en puestos de baja calificación; presentando además dificultades para mantenerlo de forma regular, lo que provoca mayores tasas de precariedad laboral22–29. Así, la mayoría de los pacientes refieren que su posición laboral se ha visto afectada de alguna forma por la enfermedad, por lo que prefieren no comunicar el diagnóstico en las empresas donde trabajan30. Como factores asociados se han identificado la ignorancia de la población acerca de la enfermedad, la frecuencia y gravedad de las crisis, y variables psicosociales como la baja autoestima de los pacientes31. Sin embargo, no debemos olvidar algunas restricciones objetivas para encontrar empleo relacionadas con la capacidad de conducir vehículos o con los trabajos que pueden poner en riesgo la vida por el empleo de algunas máquinas o por trabajar en lugares elevados. Aunque algunas de estas cuestiones se podrían minimizar cuando se siguen de forma estricta las normas de prevención de riesgos laborales y salud en el trabajo. Por otra parte, el impacto negativo de la epilepsia sobre el empleo afecta en algunas ocasiones a otros miembros de la familia, ya que el 20% de los pacientes con epilepsia refractaria requiere cuidados y supervisión continua, motivo por el que algunos de sus familiares deben adaptar su vida laboral a estas circunstancias32.
Al sumar el total de los costes directos e indirectos del estudio, el coste calculado durante un año ascendió a 5.168 €, cifra similar a la estimada en un estudio realizado en Europa sobre el coste de las enfermedades del cerebro y aproximadamente 1.500 € más que el coste medio en protección social por habitante en España en 200319. Se deriva sobre todo de la pérdida de productividad laboral de los pacientes, ya que la prevalencia es mayor entre personas de edad media33–35. En este sentido se debe mencionar que se ha evaluado la jubilación precoz y la pérdida de días de trabajo provocados, tanto por las crisis como por la asistencia a consultas y tanto para los pacientes, como para sus familiares y acompañantes, cuando los pacientes necesitaban cuidados y supervisión continua a causa de la epilepsia. Sin embargo, no se ha considerado la precariedad laboral ni el exceso de mortalidad provocada por la epilepsia. Para calcular de pérdida de productividad laboral se ha tenido en cuenta el salario mínimo interprofesional en España, y no el sueldo real de los pacientes, por lo que posiblemente los costes indirectos serían todavía mayores. No obstante, durante la realización de nuestro estudio no falleció ninguno de los pacientes incluidos.
La importancia de los costes indirectos sobre el montante total de los costes asociados a la epilepsia en adultos, se ha relacionado sobre todo con la gran trascendencia que tiene la jubilación prematura a causa de la epilepsia33,36. En menores de 14 años tienen mayor importancia los costes directos, porque a pesar de considerar la pérdida de productividad laboral de los familiares que acompañan al niño en las consultas e ingresos, hay que tener en cuenta que a estas edades no se pertenece al mercado laboral1,37.
Los costes intangibles están relacionados con el dolor y el sufrimiento de los pacientes, que provocan deterioro de su calidad de vida, aislamiento social y deterioro de su satisfacción personal. Desafortunadamente el coste psicológico de una enfermedad no se puede valorar desde una perspectiva monetaria. Por ello, para estimar la carga de la enfermedad sobre el bienestar emocional de los pacientes hemos utilizado mediciones de la calidad de vida mediante la escala QOLIE-10. De esta forma, la media obtenida por los pacientes incluidos fue de 77,8 puntos, cifra similar a la obtenida en el estudio de validación en España de dicha escala38. La máxima valoración, equivalente a una vida totalmente satisfactoria fue el resultado de únicamente el 13,4% de pacientes, lo cual supone que la enfermedad afecta a la calidad de vida de la mayoría de los pacientes. De hecho, desde la antigüedad el diagnóstico de epilepsia se ha asociado con un estigma de marginación que provoca pérdida de estatus social y de capacidades de mantenimiento de relaciones con los demás. Dicho estigma se ha asociado a sentimientos de ansiedad, depresión y minusvalía por el hecho de que las crisis son impredecibles e incontrolables, sobre todo en los pacientes que no responden adecuadamente al tratamiento o presentan efectos secundarios27,39–41. De esta forma varios estudios sugieren que este sentimiento de marginación y distrés psicológico tiene un impacto muy importante en la capacidad de encontrar trabajo y en la calidad de vida, lo que provoca que muchos pacientes no quieran comunicar que padecen epilepsia a sus conocidos42–44. Aunque el impacto del diagnóstico de epilepsia en cada paciente individual se ve influido por otros factores como la personalidad, el apoyo familiar y social, el nivel intelectual, el género o el país en el que vive45.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.