SUPLEMENTO SOBRE NOVEDADES EN CEFALEA E HIPERTENSIÓN INTRACRANEAL
Más datosLa cefalea representa un motivo de consulta frecuente entre los médicos de atención primaria, urgencias y especialistas en Neurología, que no siempre es bien manejada. El Grupo de Cefaleas de la Sociedad Andaluza de Neurología (SANCE) se plantea conocer su manejo entre los distintos niveles asistenciales.
Material y métodosEstudio descriptivo transversal realizado mediante una encuesta retrospectiva en julio de 2019. Los participantes completaron una serie de cuestionarios estructurados recogiéndose distintas variables socio-laborales en cuatro grupos sanitarios distintos (Atención Primaria, Servicios de Urgencias, Neurología General, Unidades de Cefalea).
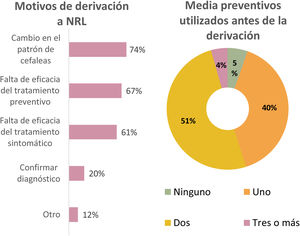
ResultadosSe llevaron a cabo un total de 204 entrevistas repartidas entre los distintos grupos profesionales: 35 médicos de urgencias, 113 de atención primaria, 37 neurólogos generales y 19 neurólogos especialistas en cefaleas. El 85% de los médicos de AP prescribe fármacos preventivos, que mantiene durante al menos seis meses (59%), siendo flunarizina y amitriptilina los más utilizados. La atención primaria representa la vía principal de llegada a las consultas de Neurología General (65%), siendo los cambios en el patrón de la cefalea el principal motivo de derivación (74%). Todos los niveles asistenciales incluidos en el trabajo muestran gran interés en la cefalea y en la posibilidad de asistir a cursos de formación (97% AP, 100% médicos de urgencias, 100% neurólogos generales).
ConclusionesEl presente trabajo ha observado escasez de recursos reflejado por prolongadas listas de esperas, así como gran interés en las cefaleas por parte de los participantes. Es necesario buscar otras formas de comunicación bilateral entre los distintos ámbitos asistenciales, como por ejemplo el correo electrónico.
Headache is a frequent reason for consultation between primary care physicians, emergency services physicians, and neurology specialists; however, it is not always well managed. The Andalusian Society of Neurology's Headache Study Group (SANCE) aimed to analyse headache management at different levels of care.
Material and methodsWe conducted a descriptive cross-sectional study with data gathered through a retrospective survey in July 2019. Participants completed a series of structured questionnaires on different social and work-related variables from 4 different groups of healthcare professionals (primary care [PC], emergency departments, neurology departments, headache units).
ResultsA total of 204 healthcare professionals completed the survey: 35 emergency department physicians, 113 PC physicians, 37 general neurologists, and 19 neurologists specialising in headache. Eighty-five percent of PC physicians reported prescribing preventive drugs, which were maintained for at least 6 months (59%), with flunarizine and amitriptyline being the most commonly used. Most patients attended at neurology consultations (65%) are referred by PC physicians, with changes in the headache pattern being the main reason for referral (74%). Healthcare professionals across all levels of care showed great interest in headache and in receiving training in headache management (97% of PC physicians, 100% of emergency services physicians, 100% of general neurologists).
ConclusionsMigraine sparks great interest among healthcare professionals from different levels of care. Our results also reveal a lack of resources for headache management, which is reflected in the long waiting times. Other means of bilateral communication between different levels of care should be explored (e.g., e-mail).
La cefalea constituye uno de los principales motivos de atención en las consultas de Neurología1,2 y representa una de las enfermedades que mayor discapacidad genera sobre las actividades de la vida diaria en el mundo3–5. Presenta un alto impacto socioeconómico, pues afecta a un sector de la población que se encuentra en los años más productivos de su vida1.
La migraña es una cefalea primaria que afecta aproximadamente al 12% de la población mundial6,7. Es la enfermedad neurológica con más prevalencia en España (afecta a unas cinco millones de personas) y según el Global Burden of Disease Survey de 2019, en todo el mundo es el tercer trastorno con mayor prevalencia, la segunda causa de discapacidad (primera entre los 15 y 49 años) y una de las cinco principales causas de años de vida vividos con discapacidad8. Afecta con mayor frecuencia al género femenino, con mayor grado de discapacidad medido con la escala MIDAS, según los resultados del estudio americano sobre prevalencia y prevención de la migraña (AMPP)9.
Es tal su magnitud, que la OMS ha declarado a la migraña como la séptima enfermedad a escala global y la segunda desde el punto de vista neurológico que genera años perdidos de vida por discapacidad, siendo responsable de un alto porcentaje de absentismo y de pérdida de productividad laboral en el territorio nacional, con un coste anual estimado de dos mil millones de euros. A pesar del grado de repercusión que puede llegar a generar, persisten dos problemas importantes: el infradiagnóstico y el infratratamiento de esta enfermedad4,5. Además, entre los pacientes con migraña existe un alto porcentaje que abusa de la medicación analgésica que no requiere prescripción médica.
Ya en el año 2006 se llevó a cabo el estudio PALM, cuyo objetivo principal fue conocer el problema de la migraña en los distintos niveles asistenciales, mostrando la importancia de esta patología y formando a los profesionales implicados en la atención de los pacientes que sufren la enfermedad10–12. Sus resultados muestran, dentro de lo esperable, una elevada prevalencia de la enfermedad, representando una entidad mal tratada y a menudo infravalorada, con retraso en los tiempos diagnósticos.
Es por ello que surgen las Unidades de Cefalea (UC), derivadas de la necesidad de una atención especializada para este grupo de pacientes, permitiendo así una valoración por personal sanitario altamente cualificado, con acceso a los últimos tratamientos disponibles para el abordaje de esta patología tan común, optimizando el gasto sanitario mediante la mejora en eficacia del proceso diagnóstico y terapéutico, disminuyendo pruebas innecesarias, consumo de medicación y visitas a urgencias13.
Andalucía representa la comunidad autónoma más poblada del país (8.476.718 habitantes en 2020, según el Instituto Nacional de Estadística) y la segunda mayor en extensión (87.268 km2) tras Castilla y León. Gran parte de su población habita en medios rurales, con pocos recursos y acceso a la «gran ciudad». En la actualidad, la economía de Andalucía está marcada por la desventaja de la región con respecto a los marcos globales español y europeo a causa de la tardía llegada de la revolución industrial, con gran peso del medio rural y la agricultura. Esta falta de recursos deja huella también en el Servicio Andaluz de Salud (SAS) de forma general, y en la Neurología en particular, donde encontramos que son muy pocos los hospitales comarcales que disponen en plantilla de un especialista en Neurología. Dentro de la sanidad andaluza distinguimos entre cuatro niveles de centros sanitarios con sus respectivas áreas de influencia: hospital regional (toda la comunidad autónoma), de especialidades (provincial), comarcal (población a menos de una hora de distancia) y de alta resolución (CHARE; población a menos de 30 minutos de distancia). Las listas de centros según provincias pueden verse en la figura 1.
Con base en la prevalencia y discapacidad de la cefalea y sus distintos tipos en general, y de la migraña en particular, junto con la necesidad de crear un plan para la asistencia integral del paciente con cefalea, el Grupo de Cefaleas de la Sociedad Andaluza de Neurología (SANCE) tiene como principal objetivo en el presente trabajo entender y conocer el manejo de esta patología entre los profesionales de la salud en Andalucía. Dado que el primer nivel asistencial es la atención primaria, el objetivo se ha abordado desde un punto de vista multidisciplinar, incluyendo médicos de centros de salud, servicios de urgencias, neurólogos generales y neurólogos especialistas en cefalea.
Material y métodosSe realizó un estudio descriptivo transversal mediante una encuesta sobre un período pasado. De esta manera, los participantes completaron una serie de cuestionarios estructurados presentes en una plataforma online a través de su móvil, ordenador personal o tablet. Para ello, se envió un correo electrónico invitando a participar a todos los socios (n=250) pertenecientes a la Sociedad Andaluza de Neurología (SAN), respondiendo a dicho mail los interesados, que finalmente conformaron la muestra del presente trabajo y que respondieron de manera telemática a través de un enlace para un cuestionario digital. Los datos figuran reflejados como frecuencias absolutas (n) y relativas (%).
Se rellenaron un total de 35 encuestas de 10 minutos de duración por parte de los médicos de Servicios de Urgencias, 113 encuestas de 10 minutos de duración a médicos de Atención Primaria (AP), 37 encuestas de 14 minutos de duración a especialistas en Neurología, y 19 encuestas de 20 minutos de duración a neurólogos pertenecientes a Unidades de Cefalea (UC; incluye aquellos que pasan una consulta monográfica). Las variaciones en el tiempo de duración se deben fundamentalmente al contenido de estas, con cuestiones más generales para los profesionales no relacionados con la neurología, y más específicas y amplias para los neurólogos. Las encuestas se encuentran disponibles en el apartado de material suplementario. Las preguntas referentes al porcentaje de pacientes atendidos con cefalea/migraña como motivo de consulta eran de tipo ordinal y estratificadas.
Todo el trabajo de campo tuvo lugar entre el 3 y el 25 de julio de 2019.
Se recogieron para el trabajo, previo a la realización de las encuestas, las siguientes variables relacionadas con el profesional:
- a.
Sexo.
- b.
Edad.
- c.
Área de trabajo (AP, Urgencias, Neurología general, UC).
- d.
Actividad laboral pública/privada.
- e.
Plaza en propiedad.
- f.
Años experiencia laboral, incluyendo el período de residencia MIR.
A continuación se exponen de manera detallada los resultados de nuestro trabajo, desglosándolos en los cuatro grupos de profesionales seleccionados. Las características basales de la muestra incluyeron:
- -
Médicos de Urgencias: 66% de los entrevistados fueron mujeres, con una edad mayor o igual a 50 años en el 34%. Prácticamente la totalidad de los mismos trabajaban para la Sanidad Pública (97%), con una larga trayectoria de 10 o más años de experiencia en el 83% de los mismos.
- -
Médicos AP: 65% de los entrevistados pertenecían al sexo femenino, con una edad mayor o igual a 50 años en el 34%. Hasta un 96% del grupo trabajaba para la Sanidad Pública, con una experiencia de 10 o más años trabajados en el 56%.
- -
Neurólogo General: 51% de este grupo pertenecían al sexo femenino, con una edad mayor o igual a 50 años en el 51%. Un 89% trabajaba para la Sanidad Pública, mientras que el 87% de neurólogos generales desempeña su actividad en un Hospital Universitario.
- -
Neurólogo U. Cefaleas: 47% eran mujeres, con una edad mayor o igual a 50 años en el 37%. El 95% de este grupo trabajaba para la Sanidad Pública, mientras que el 84% desempeñaba su actividad asistencial en un Hospital Universitario.
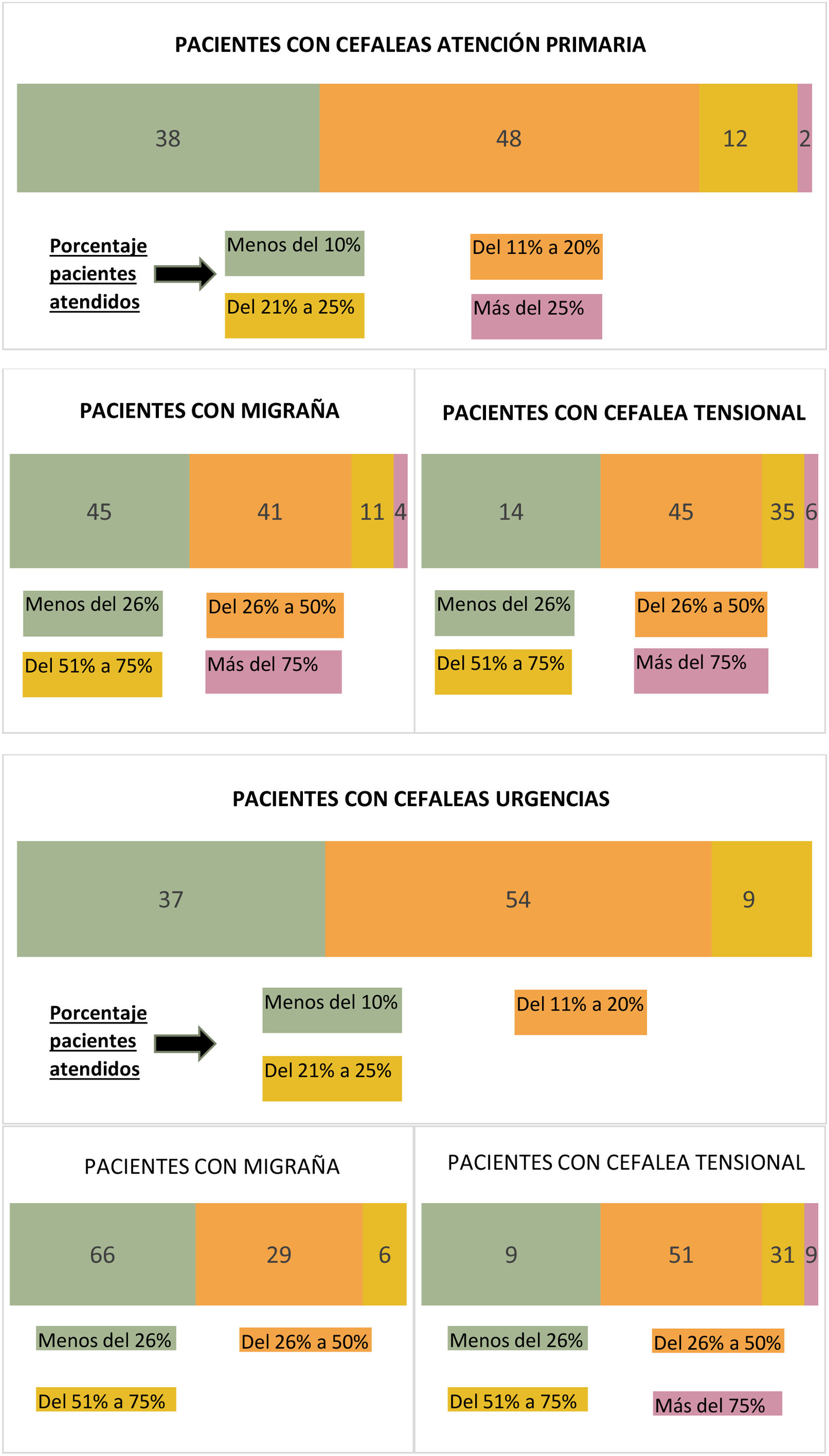
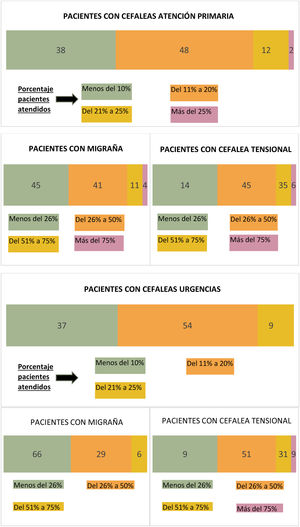
El 86% de los encuestados contestó que menos del 50% de sus valoraciones clínicas mensuales de pacientes correspondían a migraña como motivo de consulta, el 45% atendía <26% mensual, mientras que el 41% atendía entre un 26-50% (porcentajes detallados de estimación de pacientes atendidos en la figura 2). El 85% del grupo en cuestión prescribía fármacos preventivos que mantenían para valorar la eficacia al menos durante seis meses (59%), mientras que menos de la mitad de los profesionales (43%) conocían y utilizaban otros métodos preventivos independientemente de la medicación oral (acupuntura, toxina botulínica, medidas higiénico-dietéticas…) (tabla 1).
Datos generales Atención Primaria
| Atención Primaria | % muestra |
|---|---|
| Prescripción de fármacos | 85% prescribía fármacos preventivos (flunarizina y amitriptilina+recomendados) |
| Tiempo de mantenimiento para valorar respuesta | 59% mantenía durante 6 meses31% mantenía durante 3 meses9% mantenía durante 1-3 meses |
| Conocimiento de otros métodos preventivos | 43% otras técnicas (toxina botulínica, relajación, acupuntura, higiene sueño, etc., en orden descendente de frecuencia) |
| Derivaciones a Neurología | 96% contestó haber derivado a pacientes por cefalea |
| Existencia de protocolos de derivación | 43% contestó existencia protocolos en su centro de salud |
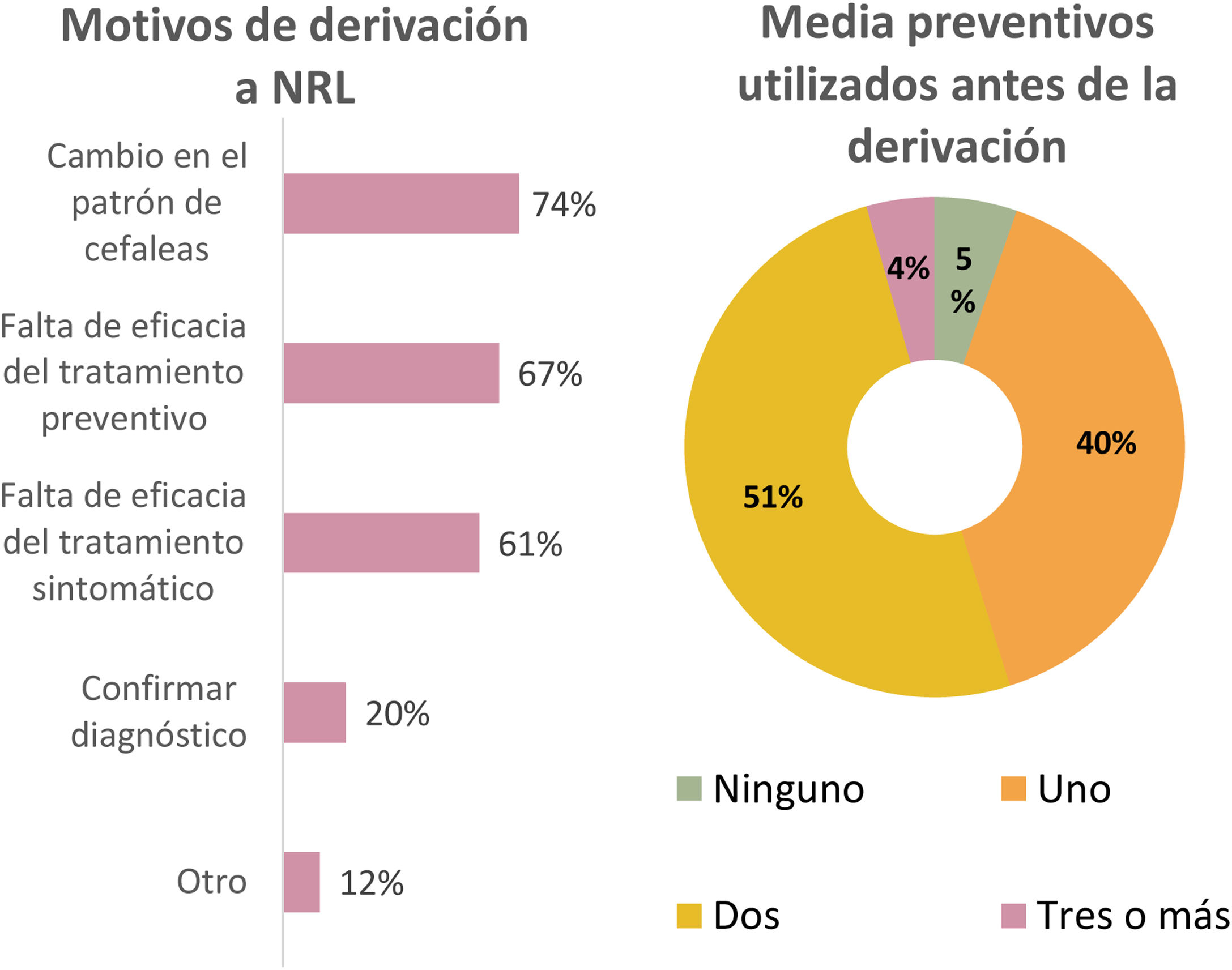
El 96% de los médicos de atención primaria participantes en el trabajo contestó que derivaba a sus pacientes con cefalea a Neurología, siendo el principal motivo de derivación los cambios en el patrón de cefalea (74%), con una media de preventivos utilizados antes de la derivación al especialista de dos fármacos en el 51% de la muestra (fig. 3).
Prácticamente la totalidad de médicos de AP (99%) recomendaba a sus pacientes alguno de los tratamientos sintomáticos para las crisis, incluidas entre las recomendaciones del Grupo de Cefaleas de la SANCE. No obstante, hasta el 23% de los sanitarios entrevistados solían prescribir tratamiento sintomático diario, pese a que la gran mayoría (95%) conocía que el abuso de medicación puede empeorar la cefalea. Pese a conocer su existencia, menos de la mitad (44%) respondió que sabría manejarla según las guías de recomendación del grupo andaluz de cefaleas para conseguir la deshabituación de los pacientes.
Fuera de la esfera migrañosa, un 96% consideró que sabría diagnosticar una cefalea en racimos, y un 98% una neuralgia trigeminal. Los AINE constituyeron la primera opción terapéutica que usarían en el racimo (49%), seguido de neuromoduladores (40%, pregabalina, gabapentina…), mientras que en la neuralgia del trigémino la opción preferida fueron los neuromoduladores (97%).
Para finalizar, la mitad de los entrevistados realizaban pruebas de neuroimagen como parte del estudio complementario. El 87% creía necesario la existencia de unidades específicas de cefalea, alcanzando el 97% los interesados en recibir cursos de formación para mejorar la atención de este tipo de pacientes.
Médicos del Servicio de UrgenciasEl 54% de los encuestados contestó que, del total de pacientes atendidos en un mes, entre 11-20% consultaron por cefalea, entre los cuales el 66% respondió que dentro de estos porcentajes con cefalea, al menos uno de cada cuatro correspondían a migraña como motivo de consulta (porcentajes detallados de pacientes atendidos en figura 2).
Los tratamientos más utilizados para las crisis en urgencias fueron los AINE (71%), seguidos por los triptanes (46%). Los AINE se mantuvieron en primera posición en lo que a prescripciones al alta domiciliaria se refiere (74%), seguido por triptanes (63%). Los opioides eran poco utilizados por el personal sanitario de nuestra muestra (9%), tanto para el tratamiento en fase aguda de las crisis, como para tratamiento sintomático domiciliario al alta (6%).
Por otra parte, hasta el 60% de la muestra prescribía tratamiento preventivo farmacológico para el domicilio (las opciones más utilizadas fueron topiramato, betabloqueantes, amitriptilina o flunarizina). El 34% de nuestra serie conocía otras opciones preventivas o sintomáticas más allá de la terapia farmacológica (medidas higiénico-dietéticas, bloqueos anestésicos, toxina botulínica, etc.).
El 91% de este grupo refería la existencia de una buena comunicación con Neurología, siendo el 14% aquellos que derivaban siempre al paciente migrañoso para una atención reglada. Las consultas de Neurología general constituyeron el principal destino de derivación (80%), frente a las derivaciones a Atención Primaria (20%). Existían protocolos conjuntos con Neurología para el manejo de este problema de salud en urgencias en el 29% de los entrevistados, y menos de la mitad de la muestra (46%) disponía de una Unidad de Cefalea en su centro de trabajo, pese a que un porcentaje elevado (86%) consideraba necesario la existencia de estas unidades específicas para una mejor atención del paciente.
El 63% de profesionales conocía la posibilidad del bloqueo anestésico como abordaje terapéutico en las crisis de migraña, porcentaje que ascendía hasta el 91% de médicos de urgencias que se mostró interesado en aprender a hacerlo.
Fuera de la migraña, el 91% de los encuestados consideró que sabría diagnosticar una cefalea en racimos, siendo la oxigenoterapia la opción preferida de tratamiento (81%), seguido de los AINE (41%) y el sumatriptán subcutáneo (41%). Además, el 43% prescribía preventivos para el domicilio. Respecto a la neuralgia del trigémino, todos los encuestados consideraron que sabrían diagnosticarla, siendo la opción principal de tratamiento los neuromoduladores (94%).
Para concluir, el 100% de la muestra se mostró interesado en asistir a cursos formativos sobre el manejo de esta patología.
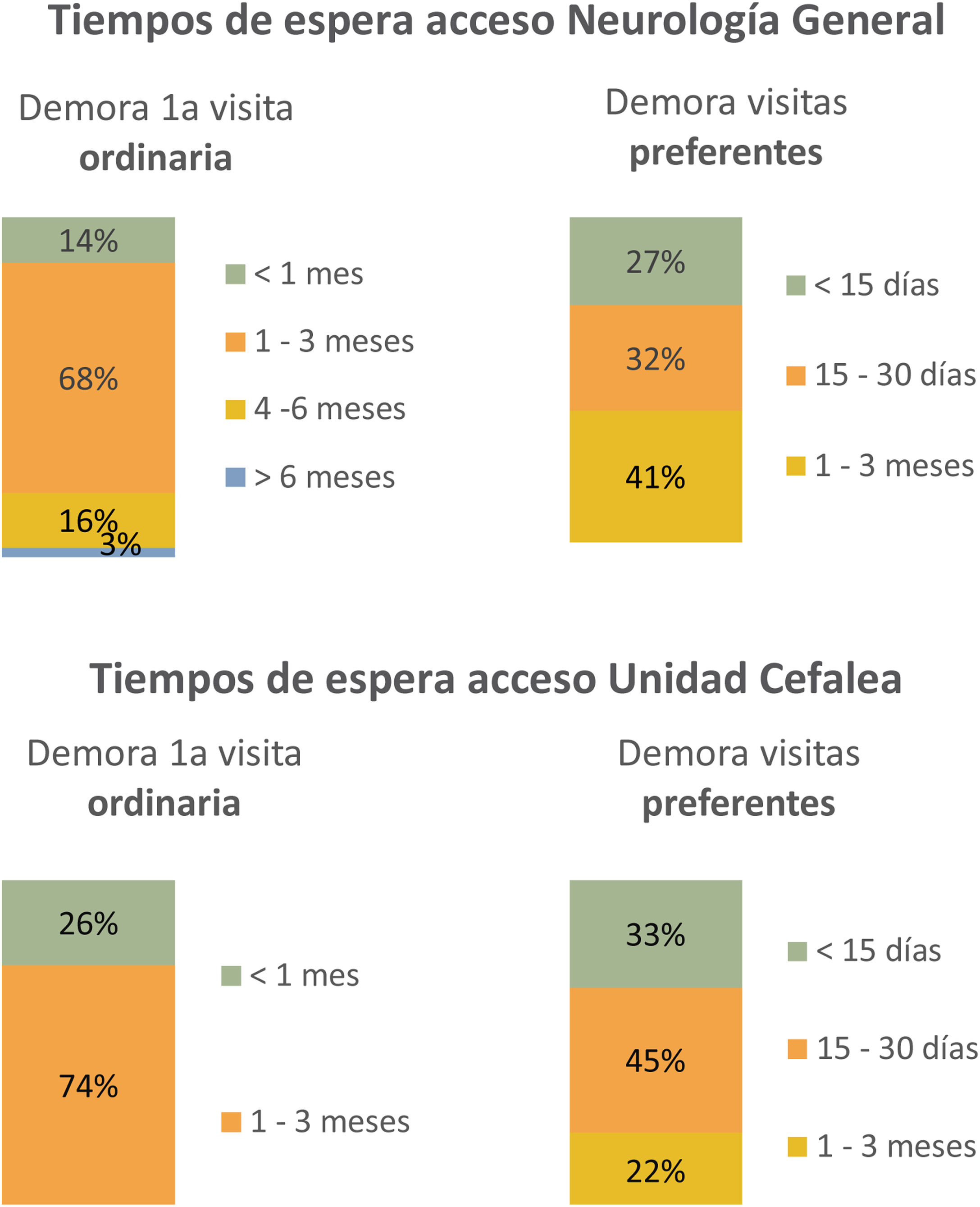
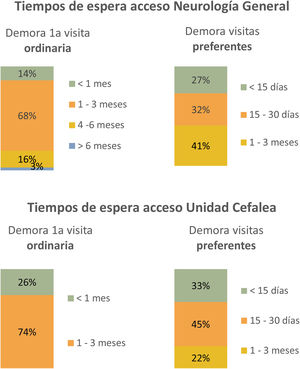
Neurólogo GeneralLa atención primaria representó la vía habitual de acceso a Neurología por parte de los pacientes con cefalea (65%), siendo el tiempo medio de demora para una primera valoración ordinaria de 1-3 meses (68%) (fig. 4), frente un período medio inferior a 30 días para las derivaciones preferentes (59%). En un 54% de los casos, estas derivaciones eran revisadas, existiendo lista de espera en el 49% de ellas, tanto para valoración ordinaria como preferente.
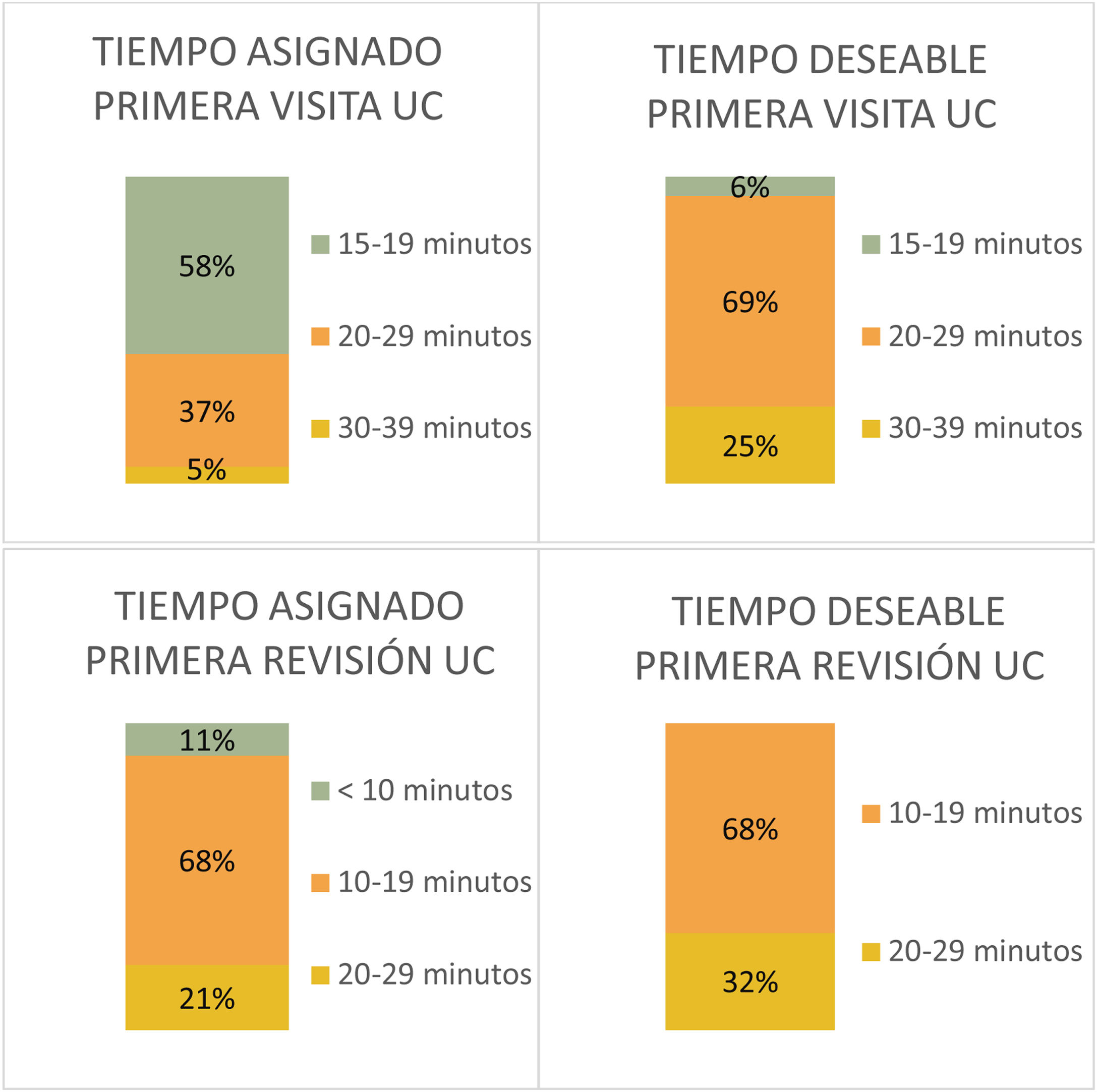
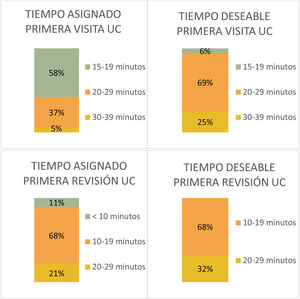
El 57% de neurólogos generales incluidos consideró insuficiente el tiempo del que disponían para una primera valoración (inferior a 20 minutos), el 35% contestó disponer entre 20-29 minutos, mientras que el 8% disponía entre 30-39 minutos. Por otra parte, el 84% de los encuestados desearía disponer de más tiempo para atender estas primeras valoraciones (57%, 20-29 minutos; 27%, 30-39 minutos). Por otra parte, sí se mostraron satisfechos con el tiempo asignado para la primera revisión (95%; inferior a 20 minutos).
El motivo fundamental de consulta fue la migraña, pues el 46% de los encuestados confirmó que dicha patología representaba entre el 50-75% del total de valoración de pacientes mensuales, para la cual la totalidad de la muestra afirmó conocer y utilizar fármacos preventivos (topiramato como opción más utilizada, seguida de otros como flunarizina o amitriptilina). El 81% de la serie utilizaba vías de tratamiento distintas a la oral (subcutánea, intranasal, bloqueos anestésicos, etc.), alcanzando el 95% aquellos que conocían y consideraban los nuevos anticuerpos monoclonales como una alternativa terapéutica (tabla 2).
Manejo de tratamientos en Neurología General
| Neurología General | % muestra |
|---|---|
| Prescripción fármacos | 100% prescribía fármacos preventivos (topiramato+utilizado) |
| Otras formas de tratamiento | 81% usaba vías distintas a la oral (intranasal, subcutánea, bloqueos anestésicos+utilizados…) para el tratamiento de la migraña |
| Anticuerpos monoclonales frente al CGRP | 95% conocía existencia péptidos anti-CGRP |
Los protocolos para derivación a Neurología de zona por cefaleas estuvieron presentes y consensuados con AP en el 62% de la muestra, con los servicios urgencias en el 49%, mientras que estaban protocolizados con otras especialidades en el 16% de los entrevistados. El 81% de neurólogos generales disponía de Unidades de Cefalea en sus centros hospitalarios, con criterios para derivación a estas unidades en el 70% de los mismos. El 92% de neurólogos incluidos consideró necesario la existencia de este tipo de unidad específica de cara a mejorar la atención de estos pacientes y había realizado previamente derivaciones a estas unidades en alguna ocasión (95%).
Para concluir, la totalidad de entrevistados consideró que aportaba información suficiente a sus pacientes como para comprender la cefalea y su manejo, mientras que un 60% además proporcionaba fuentes de información fiables sobre su patología. El 100% de neurólogos generales incluidos se mostró interesado en asistir a cursos de formación sobre cefalea.
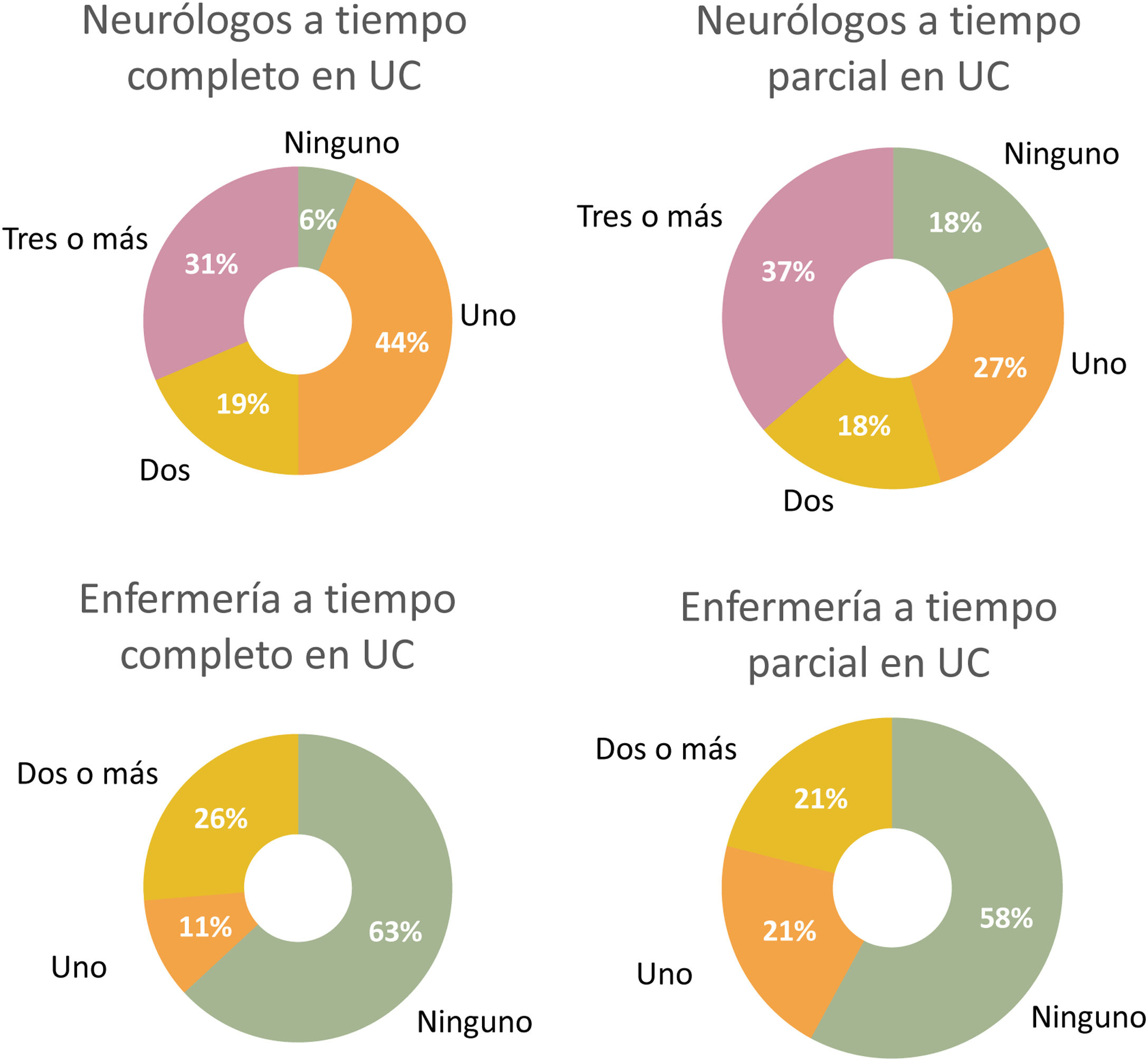
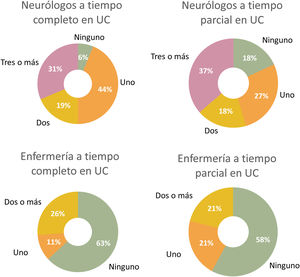
Neurólogos Unidad de CefaleaLa mayoría de las unidades de cefalea/consultas monográficas de cefaleas de nuestro trabajo contaban con al menos un neurólogo a tiempo completo (94%), disponían de un despacho físico propio (79%) y realizaban al menos una o dos consultas específicas semanales (74%). No obstante, más de la mitad de estas no disponían de personal de enfermería propio (63%) ni de una consulta para la actividad de enfermería de estas unidades (79%) (fig. 5).
El acceso a otras especialidades para una atención multidisciplinar dentro de estas unidades estaba garantizado en todas para servicios como Neurocirugía (100%), Oftalmología (100%) o Neurorradiología (95%). En cambio, estos porcentajes fueron ligeramente inferiores en Salud Mental (79%), siendo muy limitado el acceso a técnicas y otras terapias puramente psicológicas (16%).
La vía habitual de acceso a estas unidades fueron las consultas de Neurología General (74%), con un tiempo medio de demora de 1-3 meses para la primera visita ordinaria (73%), tiempo que se redujo a <30 días para la primera visita preferente (78%), existiendo listas de espera diferenciadas entre ambas prioridades en casi la mitad de las unidades incluidas (47%) (se explica de manera detallada en fig. 4).
Al igual que ocurría con los neurólogos generales, la mayoría de los neurólogos especialistas en cefalea consideró que el tiempo asignado para la primera visita era insuficiente (58%, 15-19 minutos; 37%, 20-29 minutos; 5%, 30-39% minutos) y desearía disponer de un tiempo mayor (69%, 20-29 minutos; 25% 30-39 minutos) para atender a sus pacientes (fig. 6).
Existía un acceso diferenciado a estas unidades para patologías específicas, como cefalea en racimos (85%), cefalea en mujeres embarazadas (77%) y neuralgia del trigémino (62%). Asimismo, estaban disponibles protocolos de derivación en la mitad de estas unidades (53%). En todas ellas, los pacientes recibían un diagnóstico tras la primera valoración (100%), que posteriormente se iba actualizando en posteriores visitas si era preciso (100%), según la Clasificación Internacional de Cefaleas actualizada (95%).
En cuanto a la práctica diaria, el 95% de neurólogos utilizaba los calendarios de cefaleas en sus consultas. El método principal utilizado por los neurólogos para la valoración de resultados en sus pacientes fueron la respuesta de los síntomas referida por los pacientes sin paso de escalas (69%), seguidas de escalas de discapacidad (31%) y escalas sobre calidad de vida (19%). La totalidad de neurólogos afirmó que los pacientes de estas unidades recibían información para comprender mejor su patología, ya fuera mediante fuentes de acceso a información (39%), páginas web (37%) o folletos propios elaborados por la unidad (42%). Algunos de los tratamientos específicos utilizados en estas unidades eran las infiltraciones con toxina botulínica en MC (95%) y en otras indicaciones (89%), bloqueos anestésicos de nervios pericraneales (84%), bloqueo de puntos gatillo y punción seca miofascial (58%) e implante de neuroestimuladores (44%).
De manera global, en el 75% de las consultas se llevaba a cabo actividad docente, mientras que menos de la mitad coordinaban actividad asistencial e investigación clínica (47%). Todas las UC de este trabajo (100%) formaban parte de la SANCE, mientras que el 47% formaban parte del Grupo Español de Cefaleas de la SEN (GECSEN). En el 74% de ellas se registraban las complicaciones derivadas de los procedimientos realizados y tratamientos. Administrativamente, se llevaban a cabo encuestas de satisfacción del personal en el 32% de unidades. Superaba la mitad el porcentaje de unidades que medían de manera específica la actividad de la unidad (52%), mientras que en un 6% se medían los costes como parte de una política coste-eficacia. El 22% de profesionales pertenecientes a UC realizaba una memoria global de la actividad de la unidad.
DiscusiónLos resultados de nuestro trabajo reflejan que la cefalea de forma general, y la migraña en particular, representa un motivo de consulta frecuente dentro de los cuatro ámbitos sanitarios incluidos en el estudio. Centrándonos en la epidemiología de la migraña en nuestro país, ya en el año 1986 se publicó uno de los primeros estudios de prevalencia del sur de Madrid14; posteriormente se han publicado distintos trabajos. Llegamos así al año 2006, donde la Encuesta Nacional de Salud establecía una prevalencia de la migraña del 11,2%, muy superior a cifras anteriores del año 2003 (6,54%). En ese mismo año surge el estudio PALM11,12, cuya finalidad era conocer el estado de la migraña en nuestro país basándose en cuestionarios elaborados y consensuados por un comité científico siguiendo los criterios de Lipton et al.15, administrándose dicho cuestionario telefónicamente. La encuesta estaba basada en una muestra de 70.692 entrevistas y supuso una importante aproximación al conocimiento de la situación actual de la migraña en España, su prevalencia e influencia en la vida laboral, así como los tratamientos más utilizados y el grado de información del paciente sobre la patología. Recordemos que, según las encuestas de nuestro trabajo, la migraña figura como un motivo de consulta frecuente en las visitas de atención primaria, algo que infiere la gran magnitud de este problema en la sociedad si tenemos en cuenta la enorme carga asistencial a la que está sometida esta rama de la medicina. Este porcentaje es algo menor en el ámbito de urgencias, lo que puede interpretarse bien desde la esfera de una población «concienciada» con evitar sobrecargar este servicio con patología «banal», o bien con que, pese a ser una patología muy frecuente, no alcanza una intensidad suficiente gracias al buen control médico-farmacológico del personal sanitario incluido en las encuestas.
En el manejo terapéutico óptimo de este tipo de pacientes se antoja prioritario establecer al menos una aproximación diagnóstica que permita un tratamiento adecuado. En este sentido, los médicos de atención primaria muestran unos resultados excelentes, confirmándose como prescriptores de distintos fármacos y tratamientos no farmacológicos preventivos (85%), que mantienen durante un tiempo suficiente como para considerar al paciente como «no respondedor» a dicho tratamiento (58%). Los fármacos más utilizados incluyen la amitriptilina y la flunarizina, al igual que los utilizados por los médicos de urgencias. Estos porcentajes elevados de prescripción, junto con sólo un 20% de derivaciones a Neurología por falta de diagnóstico definitivo, muestran un amplio conocimiento de la patología por parte de nuestros profesionales de atención primaria. Sin embargo, la gran mayoría deriva a sus pacientes al especialista (96%), superando la mitad los que lo hacen tras haber agotado un número razonable de opciones terapéuticas (55% tras fracaso ≥ 2 fármacos), algo que no cumple con las recomendaciones de la European Headache Federation, que establece que en este primer nivel de asistencia no especializada se debería poder atender satisfactoriamente al 90% de los pacientes que consultan por cefalea, y se debería poder diagnosticar y manejar de forma competente la mayoría de los casos de migraña y cefalea tensional16.
La prescripción farmacológica de preventivos es inferior de manera comparativa en el ámbito de atención en servicios de urgencias (60%); sin embargo, el conocimiento de otras técnicas y formas de manejo distintas a la farmacológica presenta unos porcentajes igualmente bajos (34%) en ambos grupos (médicos de familia 43%), pues son pocos los que conocen y utilizan otros métodos preventivos diferentes de la medicación oral (acupuntura, toxina botulínica, medidas higiénico-dietéticas, etc.). Llama la atención la escasa difusión de estas técnicas «no convencionales» dentro de esta primera línea de atención al paciente con cefalea. Por este motivo, sería interesante plantear cursos de formación que amplíen conocimientos en otras técnicas y formas de abordaje terapéutico, ante los cuales los médicos entrevistados han manifestado un gran interés (un 97% de médicos de AP y el 100% de profesionales de urgencias).
Por otra parte, las derivaciones para una valoración reglada desde urgencias (14%) también muestran resultados claramente inferiores a las realizadas desde AP, números insuficientes en los que el principal perjudicado es el propio paciente. Una de las justificaciones posibles a estos porcentajes tan bajos podría ser la falta de protocolos consensuados dentro de las unidades de urgencias incluidas en nuestro trabajo (29%), cuya implementación desde las distintas unidades de cefaleas con sus respectivos centros optimizaría el abordaje multidisciplinar de los pacientes.
Al igual que en el estudio de Pérez-Pereda et al.17 o el PALM11,12, la AP representa la principal vía de derivación a las consultas de Neurología. No obstante, nuestros porcentajes son inferiores a los de estos estudios (82% Pérez-Pereda vs. 70% PALM vs. 65% en nuestro estudio), algo que puede interpretarse de manera positiva (personal capaz de manejar a los pacientes) o negativa (no derivan pese a no conseguir control óptimo de la sintomatología).
La estrategia más indicada para el tratamiento de la migraña es la estratificada, que recomienda prescribir el tratamiento personalizado a cada paciente en función del grado de discapacidad provocado por la migraña18; sin embargo, no está demasiado extendido entre los profesionales sanitarios el uso de escalas clínicas para valoración de respuesta, y hay distintos estudios que así lo corroboran11,12,19. Únicamente el 32% de especialistas en cefalea de nuestra serie utiliza escalas de impacto/discapacidad de la cefalea, mientras que sólo el 21% utiliza escalas de calidad de vida, resultados que van en consonancia con los encuestados del estudio PALM11,12, donde apenas el 17% usaba dichas escalas. Sin embargo, hasta un 95% de los encuestados en el presente trabajo entrega a sus pacientes calendarios de cefalea, porcentaje claramente superior a los resultados del estudio PALM (57%), lo que permite un mejor seguimiento de la migraña en cada paciente.
En temas administrativos, la demora existente para pacientes con cefalea en consultas de Neurología es un hecho casi inevitable, dada la falta de recursos en nuestro sistema sanitario, siendo el tiempo medio para una primera valoración reglada 1-3 meses (58% Neurología General; 73% UC). Estos tiempos, como se mencionó previamente, podrían reducirse implementando cursos formativos voluntarios que aumenten la autonomía del personal sanitario en el manejo de estos pacientes, algo que sin duda reduciría de manera considerable el número de derivaciones y, con ello, el volumen de las listas de espera. La limitación económica existente dentro de la sanidad repercute negativamente también sobre el tiempo disponible de atención en consultas, que representa una «queja» generalizada dentro de nuestra serie, pues más de la mitad del personal entrevistado considera que dispone de poco tiempo para una primera consulta (57% neurólogos generales y 58% neurólogos UC disponen <20 minutos para la consulta completa), que contrasta con el tiempo dedicado por los especialistas de Neurología del estudio PALM11,12 a los pacientes con sospecha de migraña en la consulta inicial, con un tiempo medio de 23minutos, aproximadamente. Según el Plan Estratégico Nacional para el Tratamiento Integral de las Enfermedades Neurologícas II realizado por la Sociedad Española de Neurología (Pentien) en el año 2017, el tiempo deseable para una primera visita debe ser de al menos 40 minutos, y mínimo 20 minutos para revisiones. Estos datos teóricos contrastan con los resultados de nuestra muestra, pues únicamente el 27% de neurólogos generales y el 25% de neurólogos subespecializados en cefaleas desearían disponer de más de 30 minutos para la primera consulta, probablemente porque sean conscientes de la situación actual de sobrecarga asistencial en nuestra comunidad autónoma, que hacen por tanto un poco «irreal» un tiempo tan prolongado para una primera visita. Pese a las recomendaciones de expertos según el consenso previamente mencionado, no es más que el reflejo de la «resignación» de nuestros profesionales ante la falta de recursos actual20.
La falta de presupuesto sanitario también tiene su impacto sobre las Unidades de Cefalea. Únicamente en la mitad de nuestra muestra los centros disponen de al menos dos o más neurólogos con contratos a tiempo completo para las UC, algo que puede antojarse insuficiente si tenemos en cuenta el importante volumen de pacientes que genera esta rama de la especialidad. En este sentido, la cefalea y sobre todo la migraña representa una de las áreas con mayor potencial de crecimiento y que a su vez mayor campo de investigación clínica generará en los próximos años. Es por ello que, dados los múltiples estudios y ensayos clínicos, la figura de enfermería como parte de la plantilla de la UC va cobrando relevancia con el paso del tiempo. Sin embargo, un porcentaje elevado de nuestra serie (63%) no dispone ni siquiera de personal de enfermería que colabore en esta actividad asistencial-científica, si bien es cierto que menos de la mitad de la muestra lleva a cabo investigación clínica en sus respectivas UC (47%).
Mas allá de la migraña, encontramos mayor grado de consenso entre los distintos grupos de profesionales incluidos si atendemos a otras cefaleas primarias, como son la neuralgia del trigémino o la cefalea en racimos. Así pues, la práctica totalidad de la muestra sabría reconocer y diagnosticar estas entidades (96% CR; 98% NT AP; 91% CR; 100% Urgencias), con un manejo farmacológico adecuado que se ajusta a las últimas guías de práctica clínica.
Para concluir, la visión global de nuestro trabajo muestra un personal sanitario muy interesado en la cefalea y en ampliar sus conocimientos acerca de la materia (97% AP, 100% urgencias, 100% neurólogos generales), algo que en muchas ocasiones se ve limitado por la falta de recursos económicos que dificultan el acceso a la formación. Esta realidad puede y debe ser mejorable, y todos, como parte del Sistema Público de Salud, debemos asumir nuestra parte de responsabilidad. Sería interesante dentro de cada área específica sanitaria plantear la realización, en los distintos centros de salud y servicios de urgencias, de cursos de formación con un eminente contenido práctico que cubran las necesidades formativas del personal sanitario de estos ámbitos, así como ponencias de actualización periódica.
En este sentido hemos visto cómo, de la misma manera que la cefalea es el principal motivo de consulta en Neurología, es también un motivo de consulta frecuente en Atención Primaria, lo cual requiere que ambos niveles asistenciales estén bien organizados. Es necesario buscar otras formas de comunicación bilateral entre los distintos ámbitos asistenciales considerados en nuestra serie que mejoren las formas de comunicación entre los mismos. Así pues, una forma de contacto directo (de manera telemática) entre AP y UC agilizaría trámites evitando citas innecesarias, priorizando aquellos casos que sí requieran una atención preferente y fomentando así la atención integral del paciente con cefalea21,22. En este sentido, nuestro grupo ya ha realizado un proyecto de telemedicina entre las unidades de cefalea y atención primaria englobado dentro del estudio Pytes23,24. Esta opción no supone una novedad, pues hemos visto con anterioridad propuestas similares como la de Minen et al.25 en la que se valoró el grado de conocimiento en cefaleas y las necesidades de formación a partir de tres sesiones dirigidas a médicos de familia, y a partir de ellas diseñar distintos programas de enseñanza. En nuestro país, Pedraza et al.26 propuso una opción basada en correo electrónico de contacto directo entre los médicos de AP y neurólogos de la unidad de cefalea.
La principal limitación de nuestro trabajo es que se trata de un estudio transversal que evalúa información sobre un período de tiempo pasado, en el que la muestra, de bajo tamaño, está representada por profesionales sanitarios que han participado voluntariamente tras responder a una invitación enviada a todos los miembros de la SAN (56/250). No hay, por tanto, criterios de inclusión ni exclusión claramente definidos. Los cuestionarios, además, no han sido administrados por un evaluador, y presentan preguntas distintas en función del grupo sanitario participante, algo que no permite realizar una comparación estadística entre ambos grupos que permitan generalizar resultados. Además, los datos presentados no aportan datos epidemiológicos, sino estimaciones realizadas por los participantes, de manera voluntaria, en donde el diseño ordinal del cuestionario puede mermar la precisión de varias respuestas. Todo esto, junto con los buenos resultados de manejo de la cefalea en atención primaria y servicios de urgencias, podrían encontrarse en relación con un especial interés por la patología por parte de los profesionales participantes.
ConclusionesAndalucía representa la comunidad autónoma más poblada del país y la segunda mayor en extensión; sin embargo, su economía está marcada por la desventaja de la región con respecto a los marcos globales español y europeo, que tiene su impacto tanto en el SAS como en Neurología.
La falta de recursos económicos y sanitarios en Andalucía justifican la elevada carga asistencial de nuestros profesionales, con plantillas cortas, listas de espera en ocasiones prolongadas, así como tiempos limitados para valoración de estos pacientes, pese a que la cefalea figura como motivo de consulta frecuente.
Sería interesante plantear la implementación de cursos formativos a gran escala que aumenten la autonomía del personal sanitario en el manejo de estos pacientes, reduciendo así el número de derivaciones a especialistas y volúmenes de lista de espera. Una forma de contacto directo (de manera telemática) entre AP y UC agilizaría trámites evitando citas innecesarias, priorizando aquellos casos que sí requieran una atención preferente y fomentando la atención integral del paciente con cefalea.
FinanciaciónLos autores declaran no haber recibido ningún tipo de financiación para el trabajo.
Conflicto de interésTodos los autores participantes en el presente trabajo declaran que no presentan ningún tipo de conflicto de interés.