Conocer la opinión de un colectivo de expertos en epilepsia y elaborar un consenso sobre la definición de epilepsia resistente a fármacos (ERF) según la Liga Internacional Contra la Epilepsia (ILAE) y los distintos niveles asistenciales al paciente con ERF en España.
Material y métodosEl estudio fue realizado utilizando el método Delphi, mediante dos rondas sucesivas de cuestionarios. Un comité científico confeccionó un documento preliminar y catorce preguntas relacionadas y fueron remitidos por correo electrónico al panel de expertos. Se incluían ítems relacionados con el concepto de ERF, niveles asistenciales e itinerario entre dichos niveles de los pacientes con ERF.
ResultadosContestaron el cuestionario 41 expertos. Se alcanzó acuerdo sobre la necesidad y aplicabilidad de la definición de ERF según la ILAE, necesidad de la existencia del experto en epilepsia, consulta específica de epilepsia y unidades clínicas de epilepsia con diversa estratificación, según la graduación de actividades que se realicen. Existió moderado consenso con la dotación y actividad de las unidades clínicas de referencia y no hubo consenso sobre la remisión de pacientes que han presentado una crisis epiléptica a una consulta de epilepsia.
ConclusionesEl panel de expertos estuvo de acuerdo con la definición de ERF según la ILAE y en remitir a todo paciente con ERF a un estudio pormenorizado a una consulta de epilepsia o unidad clínica de epilepsia. Se resalta la necesidad de la monitorización vídeo-EEG en el estudio del paciente con ERF y el proponer otras formas terapéuticas en pacientes seleccionados.
To ascertain the opinions of an Epilepsy Expert Group and prepare a consensus document on the definition of drug-resistant epilepsy (DRE) according to the International League Against Epilepsy (ILAE) and the different healthcare levels for the patient with epilepsy in Spain.
Material y methodsThe study was conducted using the Delphi method, by means of successive rounds of questionnaires. A scientific committee prepared a preliminary document and fourteen associated questions, which were sent by e-mail to the panel of experts. They included items related to the concept of DRE, health care levels and the route between these levels for patients with DRE.
ResultsA total of 41 experts answered the questionnaire. They agreed regarding the necessity and applicability of the DRE definition according to the ILAE, the need for an expert panel on epilepsy, specialist epilepsy clinics, and clinical epilepsy units stratified depending on the level of activities they carried out. There was moderate consensus on the resources and activity of the clinical units of reference and there was no consensus on the referral of patients who have suffered an epileptic seizure to an epilepsy clinic.
ConclusionsThe expert panel agreed with the definition of DRE according to the ILAE and on referring patients with DRE for a detailed study in an epilepsy clinic or epilepsy clinical unit. They highlighted the need for video-EEG monitoring in the study of patients with DRE and the need to propose other forms of treatment in selected patients.
La epilepsia es una de las enfermedades neurológicas más frecuentes, con una prevalencia de 5 a 7 casos por 1.000 habitantes, variable según los grupos de edad1, estimándose en España una población comprendida entre 240.000 y 340.000 personas afectas. Una parte de estos pacientes no están controlados de sus crisis con el tratamiento farmacológico y padecen la denominada epilepsia de difícil control, refractaria o resistente a fármacos antiepilépticos (ERF)2. En estudios de prevalencia poblacional de ERF en personas de 16 años o más años, se ha constatado que existen entre 0,94 y 1,36 casos por 1.000 habitantes3, dependiendo del concepto de ERF aplicado, siendo las cifras muy similares en la población infantil4. Por lo tanto, en España padecen de dicha patología por extrapolación, entre 45.000 y 65.000 personas, que presentan de forma habitual una disminución de la calidad de vida, diversas morbilidades asociadas y una probabilidad incrementada de fallecimiento precoz con respecto al paciente con epilepsia controlada, por lo que es necesario considerar la ERF como una entidad a individualizar de forma rápida, para poder proporcionar un diagnóstico, tratamiento y apoyo, apropiados y precoces5.
Recientemente ha sido formulada por la Liga Internacional Contra la Epilepsia (ILAE) una definición de consenso del concepto de ERF, considerándose como aquella en la que no se han controlado todos los tipos de crisis tras haberse recibido tratamiento con dos fármacos antiepilépticos tolerados, apropiadamente elegidos y tomados de forma adecuada, bien en monoterapia o en combinación, entendiendo como falta de control, cuando aparezcan crisis a lo largo de un año o las sufra en un tiempo inferior a tres veces el intervalo entre crisis que mostraba antes de iniciar el tratamiento. En este consenso se establece también que todo paciente con ERF debe ser evaluado de forma rápida y detallada en un Centro o Unidad de Epilepsia, para alcanzar un diagnóstico preciso, ofertar el mejor tratamiento farmacológico posible o considerar tratamientos alternativos, de los que la cirugía es el mejor exponente6.
En un artículo de opinión publicado en este número de Neurología7, se ha realizado un análisis pormenorizado del concepto de ERF según la ILAE y se han propuesto unos niveles asistenciales estratificados e integrados por distintas Unidades Clínicas de Epilepsia (UCE), algunas ya establecidas en nuestro país. Esta estratificación de niveles asistenciales, basada en unos criterios bien reflexionados y detallados que tratan de alcanzar la mayor eficacia y eficiencia, sería altamente deseable su instauración de forma aceptada y consolidada en España, para proporcionar la mejor asistencia posible tanto al paciente con epilepsia controlada como al paciente con ERF. En dicho artículo se menciona que aunque el número exacto de UCE en nuestro medio está por precisar, debe contarse con las suficientes para garantizar el acceso rápido y facilitado de todos los pacientes con epilepsia que lo necesiten7.
El objetivo del presente trabajo es tratar de conocer la opinión de un colectivo de neurólogos y neuropediatras con especial competencia en epilepsia, y elaborar un consenso sobre la necesidad y aplicabilidad de la definición de ERF según la ILAE y de los distintos niveles asistenciales propuestos en el citado artículo7. Para ello ha sido utilizado el método Delphi, que permite conocer e integrar las opiniones de un grupo de expertos sobre un tema y que trata de alcanzar un consenso mediante una serie de cuestionarios sucesivos, respondidos de forma anónima. Esto posibilita eliminar las dificultades y sesgos inherentes motivados por las reuniones presenciales, como la influencia de líderes de opinión y falta de anonimato, entre otros8,9. El uso de encuestas a expertos para obtener recomendaciones en el campo de la epilepsia ha sido utilizado ampliamente en los últimos años, fundamentalmente dirigidas a la obtención de consenso terapéutico10–13. El método Delphi aplicado a estas encuestas consigue un mayor grado de consenso y se ha traducido en resultados ampliamente aceptados, así como en recomendaciones en diversos temas relacionados con la epilepsia, en los que existe controversia o variabilidad de criterios profesionales14–19.
Material y métodosDiseño del estudioEl proyecto fue dividido en tres fases. En una primera fase, el comité científico (Casas Fernández C, Gil-Nagel Rein A, Mauri Llerda JA, Salas Puig J, Sánchez Álvarez JC, Sancho Rieger J) revisó la bibliografía existente en torno al concepto de ERF y los distintos niveles asistenciales en los que recibe atención el paciente con epilepsia y elaboró un documento preliminar consensuado entre todos sus miembros en una reunión presencial. Junto al documento se elaboró una serie de preguntas relacionadas con el tema que podrían ser motivo de controversia, que también fueron consensuadas. En una segunda fase, dicho documento preliminar y las preguntas relacionadas fueron remitidos por correo electrónico a un panel de neurólogos y neuropediatras especializados en el diagnóstico y tratamiento de la epilepsia, para que dieran su opinión acerca de los ítems propuestos, en dos rondas sucesivas. En la última fase, los resultados obtenidos fueron analizados y discutidos en una nueva reunión presencial del comité científico, y se procedió a la elaboración conjunta del documento final7 y de este informe de resultados.
Para conseguir el mayor grado de consenso de los integrantes en el panel de expertos, se utilizó el método Delphi, que reconoce el valor de las opiniones de los expertos, su experiencia y su intuición, cuando el conocimiento científico no es suficiente como para establecer recomendaciones. Fue desarrollado en el inicio de la guerra fría, como una manera sistemática e interactiva para que un grupo de profesionales independientes pronosticara el impacto de la tecnología en la guerra8. Con este método, un grupo seleccionado de expertos en un tema determinado responden a distancia a las encuestas en dos o tres rondas sucesivas. Después de cada ronda, el facilitador ofrece un resumen anónimo de las opiniones conjuntas de todos los encuestados, lo que permite a todos los participantes compararlos con los suyos y emitir una nueva respuesta, igual o diferente a la formulada con anterioridad. El objetivo es que durante este proceso iterativo la gama de las respuestas se reduzca y el grupo se acerque a la respuesta de «consenso»9.
Elaboración y desarrollo de la encuesta DelphiLos resultados de las búsquedas bibliográficas exhaustivas de la evidencia en Pubmed, Embase y The Cochrane Library, sobre el diagnóstico, tratamiento y formas y niveles de actuación en la ERF, permitieron elaborar el documento preliminar «Epilepsia resistente a fármacos antiepilépticos: Recomendaciones de actuación diagnóstica y terapéutica en España»7 y un total de catorce preguntas sobre el tema (tabla 1). En estas, se incluyeron ítems relacionados con la definición de ERF según la ILAE, niveles asistenciales y el itinerario entre dichos niveles que deben seguir los pacientes con ERF. El documento y las preguntas fueron enviados por correo electrónico al panel de expertos en epilepsia, que en la primera ronda Delphi (RD1) eligieron una de las posibles respuestas: totalmente de acuerdo, parcialmente de acuerdo, ni en acuerdo ni en desacuerdo, parcialmente en desacuerdo y totalmente en desacuerdo. A los participantes también se les invitó a hacer comentarios generales o específicos sobre el documento y las preguntas. En la figura 1 queda reflejado un ejemplo con la primera pregunta remitida en la RD1.
Preguntas remitidas a los panelistas, junto con el documento preliminar de la referencia 7 en la primera ronda Delphi (la pregunta número 13 figura como fue formulada en la segunda ronda Delphi, dado que se modificó a sugerencias del panel de expertos y del comité científico)
| En relación a la definición del concepto de epilepsia resistente a fármacos (ERF) según la Liga Internacional Contra la Epilepsia (ILAE), por favor señale su opinión en relación a la siguiente afirmación: |
| Pregunta n.° 1.- Es necesaria desde el punto de vista clínico y científico. |
| Pregunta n.° 2.- Es útil, operativa y homogeneiza un concepto que previamente era variable. |
| Pregunta n.° 3.- En determinados pacientes con indicación electiva de cirugía de ERF, se debe administrar algún fármaco antiepiléptico más, además de los dos necesarios para el diagnóstico de ERF, antes de proceder a la cirugía. |
| En relación a los niveles de actuación y el itinerario del paciente con ERF, por favor señale su opinión en relación a la siguiente afirmación: |
| Pregunta n.° 4.- Es innecesario que todo paciente con ERF deba ser evaluado en una unidad médica de epilepsia (nivel 2 de actuación). |
| Pregunta n.° 5.- El seguimiento de un paciente con ERF, se debe realizar en una unidad de epilepsia (niveles 2,3 y 4 de actuación). |
| Pregunta n.° 6.- Las unidades médicas de epilepsia sin actividad quirúrgica están justificadas (nivel 2 de actuación). |
| Pregunta n.° 7.- La división de las unidades médico-quirúrgicas de epilepsia en básica y otra de referencia está justificada (niveles 3 y 4 de actuación). |
| Pregunta n.° 8.- El «epileptólogo» es un neurólogo o neuropediatra con experiencia de al menos 3 años en el diagnóstico, tratamiento y cuidados de las personas con epilepsia. |
| Pregunta n.° 9.- En una unidad médico-quirúrgica de referencia (nivel 4 de actuación), el número de 15-20 intervenciones quirúrgicas al año es suficiente para garantizar una atención adecuada. |
| Pregunta n.° 10.- En una unidad médico-quirúrgica de referencia (nivel 4 de actuación), es necesaria la dotación de personal médico con 2 neurólogos, 2 neurocirujanos y 2 neurofisiólogos. |
| ¿Qué tipo de paciente con epilepsia debe remitirse a una consulta específica de epilepsia?: |
| Pregunta n.° 11.- A todo paciente que ha presentado una crisis epiléptica, para su evaluación y seguimiento. |
| Pregunta n.° 12.- A aquellos pacientes en quienes no se controlan las crisis con un primer fármaco antiepiléptico. |
| Pregunta n.° 13.- Es innecesario remitir a aquellos pacientes que reúnen criterios de ERF. |
| Pregunta n.° 14.- A aquellos pacientes en quienes se tienen dudas diagnósticas. |
En la segunda ronda Delphi (RD2), la encuesta incluyó los mismos ítems, pero esta vez con los comentarios de la RD1 y las estadísticas de resumen, indicativas del porcentaje de participantes que eligieron cada respuesta. Las preguntas en la RD2 se presentaron en el mismo formato que en la RD1. Algunas fueron modificadas ligeramente en la RD2 para aclararlas, como resultado de los comentarios recibidos en la RD1, sin alterar el concepto o recomendación subyacente, salvo en la pregunta número 13, que fue reformulada a sugerencia del panel de expertos tras la RD1, con la aprobación del comité científico, y por lo tanto fue contestada solamente en la RD2. Todos los ítems que habían logrado un consenso muy alto en la RD1 (considerando este como igual o superior al 80% en una de las cinco posibles respuestas) fueron eliminados de la RD2. En los ítems restantes, fueron eliminados los datos porcentuales de las tres respuestas que alcanzaron menor porcentaje de votación y que por lo tanto eran poco probables de alcanzar un consenso positivo, aunque podía ser elegida cualquiera de las cinco posibles respuestas. En la RD2, se consideró como muy alto consenso si el porcentaje fue igual o superior al 80% en una de las 5 posibles respuestas y como alto consenso si la suma de total o parcialmente en el acuerdo o en el desacuerdo con una afirmación alcanzó un porcentaje igual o mayor al 80% y totalmente en el acuerdo o en el desacuerdo en más del 50%. En la figura 2 queda reflejado un ejemplo con la segunda pregunta remitida en la RD2.
Participantes en el panel de expertosLos participantes potenciales fueron seleccionados por el comité científico por tener experiencia reconocida y demostrada en el campo de epilepsia. Fueron incluidos investigadores, neurólogos y neuropediatras de todo el territorio español. Un total de 60 participantes potenciales fueron invitados a participar en el consenso RATE-España, que tuvo una duración de ocho semanas (abril-junio de 2011). Todos los cuestionarios y comentarios surgidos fueron remitidos y contestados por correo electrónico de forma anónima para el comité científico. Los participantes que respondieron en alguna de las rondas Delphi quedan reflejados en el anexo 1.
AnálisisLas respuestas a la RD1 fueron analizadas mediante estadísticas descriptivas y básicas generadas por el software SPSS versión 17 para Windows para determinar los ítems en los que se alcanzó un consenso positivo. Las respuestas y comentarios emitidos por el panel de expertos en la RD1 fueron resumidos por una consultora independiente (Salutis Research S.L.) para incluir en la RD2 la estadística resumen y los comentarios. Tras la finalización de las dos rondas Delphi, los resultados obtenidos fueron utilizados para ampliar y discutir las recomendaciones del artículo definitivo7 y para la elaboración del consenso RATE-España.
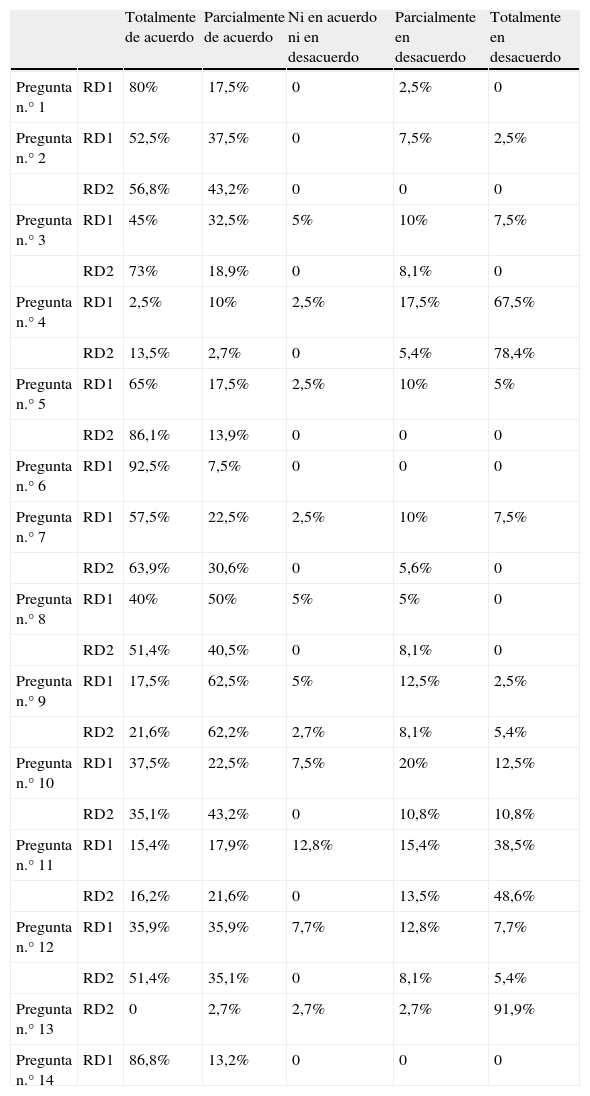
ResultadosDe un total de sesenta participantes potenciales invitados a tomar parte en el panel de expertos del consenso RATE-España, respondieron cuarenta y uno en la RD1 y treinta y siete en la RD2. Los resultados globales obtenidos en RD1 y RD2 en la totalidad de las preguntas quedan reflejados en la tabla 2.
Resultados globales de la encuesta Delphi en porcentajes de respuesta de las preguntas formuladas. RD1: primera ronda Delphi (n: 41); RD2: segunda ronda Delphi (n: 37). La pregunta número 13 fue reformulada para la RD2
| Totalmente de acuerdo | Parcialmente de acuerdo | Ni en acuerdo ni en desacuerdo | Parcialmente en desacuerdo | Totalmente en desacuerdo | ||
| Pregunta n.° 1 | RD1 | 80% | 17,5% | 0 | 2,5% | 0 |
| Pregunta n.° 2 | RD1 | 52,5% | 37,5% | 0 | 7,5% | 2,5% |
| RD2 | 56,8% | 43,2% | 0 | 0 | 0 | |
| Pregunta n.° 3 | RD1 | 45% | 32,5% | 5% | 10% | 7,5% |
| RD2 | 73% | 18,9% | 0 | 8,1% | 0 | |
| Pregunta n.° 4 | RD1 | 2,5% | 10% | 2,5% | 17,5% | 67,5% |
| RD2 | 13,5% | 2,7% | 0 | 5,4% | 78,4% | |
| Pregunta n.° 5 | RD1 | 65% | 17,5% | 2,5% | 10% | 5% |
| RD2 | 86,1% | 13,9% | 0 | 0 | 0 | |
| Pregunta n.° 6 | RD1 | 92,5% | 7,5% | 0 | 0 | 0 |
| Pregunta n.° 7 | RD1 | 57,5% | 22,5% | 2,5% | 10% | 7,5% |
| RD2 | 63,9% | 30,6% | 0 | 5,6% | 0 | |
| Pregunta n.° 8 | RD1 | 40% | 50% | 5% | 5% | 0 |
| RD2 | 51,4% | 40,5% | 0 | 8,1% | 0 | |
| Pregunta n.° 9 | RD1 | 17,5% | 62,5% | 5% | 12,5% | 2,5% |
| RD2 | 21,6% | 62,2% | 2,7% | 8,1% | 5,4% | |
| Pregunta n.° 10 | RD1 | 37,5% | 22,5% | 7,5% | 20% | 12,5% |
| RD2 | 35,1% | 43,2% | 0 | 10,8% | 10,8% | |
| Pregunta n.° 11 | RD1 | 15,4% | 17,9% | 12,8% | 15,4% | 38,5% |
| RD2 | 16,2% | 21,6% | 0 | 13,5% | 48,6% | |
| Pregunta n.° 12 | RD1 | 35,9% | 35,9% | 7,7% | 12,8% | 7,7% |
| RD2 | 51,4% | 35,1% | 0 | 8,1% | 5,4% | |
| Pregunta n.° 13 | RD2 | 0 | 2,7% | 2,7% | 2,7% | 91,9% |
| Pregunta n.° 14 | RD1 | 86,8% | 13,2% | 0 | 0 | 0 |
En la RD1 se alcanzó muy alto consenso en tres ítems (preguntas 1, 6 y 14), en las que se estuvo de acuerdo con la afirmación del enunciado. En 11 ítems no se alcanzó el consenso y fueron formulados en la RD2 permitiendo a los participantes la oportunidad de reconsiderar sus respuestas a la luz de los comentarios de otros expertos y las estadísticas de resumen, obtenidas en la RD1.
En dos de los ítems se obtuvo muy alto consenso en la RD2 al estar totalmente de acuerdo con el enunciado de la pregunta 5 el 86,1% de los expertos y totalmente en desacuerdo con el enunciado de la pregunta 13 (que fue reformulada para la RD2) el 91,9% de los encuestados. En 6 ítems de la RD2 se obtuvo un alto consenso, y de ellos, en cinco (preguntas 2, 3, 7, 8 y 12) se estuvo total o parcialmente de acuerdo con el enunciado y en una en total o parcial desacuerdo con el enunciado (pregunta 4).
En 2 ítems (preguntas 9 y 10) se obtuvo un consenso moderado, o sea una tendencia al consenso en el acuerdo, considerando este como la suma de total o parcialmente al acuerdo en un porcentaje mayor al 75%, estando totalmente de acuerdo en un porcentaje inferior al 50%. Finalmente, no se obtuvo consenso ni en RD1 ni en RD2 en un ítem (pregunta 11), al haber una dispersión en el acuerdo y en el desacuerdo.
En la tabla 3 se muestran los resultados resumidos del consenso RATE-España y el grado de consenso alcanzado: muy alto, alto, moderado y sin consenso. La respuesta de los ítems 4 y 13 están modificadas en sentido inverso en esta tabla, puesto que las preguntas fueron formuladas con la intención de resaltar la necesidad de que todo paciente con ERF sea valorado en una consulta de epilepsia y evaluado en una UCE, y para evitar el acostumbramiento durante la cumplimentación, inherente a todo cuestionario de respuestas múltiples.
Grado de consenso obtenido en las rondas Delphi del consenso RATE-España
| PREGUNTA | Total o parcialmente de acuerdo | Totalmente de acuerdo |
| MUY ALTO CONSENSO EN 1.a RONDA | ≥90% | ≥80% |
| N° 1: La definición de ERF es necesaria desde el punto de vista clínico y científico | 97,5% | 80% |
| N° 6: Las unidades médicas de epilepsia sin actividad quirúrgica están justificadas | 100% | 92,5% |
| N° 14: Los pacientes con dudas diagnósticas deben ser remitidos a una consulta de epilepsia | 100% | 86,8% |
| MUY ALTO CONSENSO EN 2.a RONDA | ≥90% | ≥80% |
| N° 5: El seguimiento de un paciente con ERF debe realizarse en una unidad de epilepsia | 100% | 86,1% |
| N° 13: Es necesario remitir a una consulta de epilepsia a los pacientes con ERF (realizada en sentido inverso) | 94,6% | 91,9% |
| ALTO CONSENSO EN 2.a RONDA | ≥80% | ≥50% |
| N° 2: La definición de ERF según la ILAE es útil, operativa y homogeneiza un concepto que previamente era variable | 100% | 56,8% |
| N° 3: En determinados pacientes con ERF e indicación electiva de cirugía de epilepsia, se debe administrar algún fármaco antiepiléptico más antes de proceder a la cirugía | 91,9% | 73% |
| N° 4: Es necesario que todo paciente con ERF sea evaluado en una unidad médica de epilepsia (realizada en sentido inverso) | 83,8% | 78.4% |
| N° 7: La división de unidades médico-quirúrgicas de epilepsia en básicas y de referencia están justificada | 94,5% | 63,9% |
| N° 8: El «epileptólogo» es un neurólogo o neuropediatra con experiencia de al menos 3 años en el diagnóstico, tratamiento y cuidados de las personas con epilepsia | 91,9% | 51,4% |
| N° 12: Los pacientes con epilepsia que no se controlan con el primer fármaco antiepiléptico, deben remitirse a una consulta de epilepsia | 86,5% | 51,4% |
| MODERADO CONSENSO EN 2.a RONDA (TENDENCIA AL CONSENSO) | ≥75% | |
| N° 9: En una unidad médico-quirúrgica de referencia es suficiente el número de 15-20 intervenciones quirúrgicas al año para garantizar una atención adecuada | 83,8% | 21,6% |
| N° 10: En una unidad médico-quirúrgica de referencia es necesaria la dotación de 2 neurólogos, 2 neurocirujanos y 2 neurofisiólogos | 78,3% | 35,1% |
| NO SE OBTIENE CONSENSO NI EN 1.a NI EN 2.a RONDA |
La mayoría de las encuestas para obtener consenso en determinados temas sobre la epilepsia, utilizando el método Delphi14–19 o no10–13, se han realizado para valorar la opinión de expertos en el tratamiento farmacológico y manejo general del paciente con epilepsia tanto en la infancia como en la vida adulta. En esta encuesta, con el método Delphi llevado a cabo en dos rondas de respuestas, hemos intentado conocer la valoración de expertos en epilepsia sobre el concepto de ERF según la ILAE y algunas recomendaciones para la actuación y remisión de estos pacientes entre diversos niveles asistenciales, deseables de aplicar en España en los pacientes con ERF. Las opiniones del panel de expertos sobre el concepto de ERF según la ILAE, los niveles de actuación y el itinerario del paciente fueron bastante uniformes, como sugiere el consenso alcanzado en mayor o menor grado en 13 de los 14 ítems propuestos.
Preguntas referentes al concepto de epilepsia resistente a fármacos antiepilépticosLa definición de ERF según la ILAE ha venido a homogeneizar el concepto sobre cuándo se debe considerar a un paciente con epilepsia como resistente al tratamiento farmacológico, que era variable con anterioridad a la definición propuesta y se ha formulado con la finalidad de mejorar la asistencia a los pacientes con esta patología y facilitar la investigación clínica6. Como se desconocía el grado de aceptación de la misma por los clínicos en nuestro medio, se incluyó en este consenso tres preguntas relacionadas con la definición.
En el primero y segundo de los ítems del consenso RATE-España, se cuestionó sobre la necesidad del concepto de ERF según la ILAE desde un punto de vista clínico y científico y sobre la utilidad y operatividad de la definición de la ILAE, y se alcanzó un elevado consenso bien en RD1 o RD2, lo que corrobora el grado de acuerdo existente por expertos en diversas facetas de la epilepsia que han colaborado en la definición y la importancia de la utilidad de esta para la realización de todos los estudios y el manejo clínico de los pacientes. Estos resultados sentencian la necesidad de tomar una actitud activa en el paciente con ERF y no perseverar en un diagnóstico que puede ser erróneo, una actitud terapéutica que puede no ser la más adecuada y ofertar al paciente con epilepsia todos los medios disponibles que hagan posible el control de las crisis epilépticas. Es de resaltar que el 100% de los expertos están total o parcialmente de acuerdo con la afirmación acerca la utilidad y operatividad de la definición de la ILAE.
En el tercero de los ítems, se hace referencia a la posible administración de un mayor número de fármacos, además de los dos necesarios para el diagnóstico de ERF, antes de aplicar medidas más agresivas, como la cirugía. En este tema también se alcanzó consenso en RD2 sobre la conveniencia de ofertar algún tratamiento farmacológico adicional en determinados pacientes con indicación electiva de cirugía. Se optó por el número de dos fármacos ineficaces para definir la ERF, por el resultado de varios estudios en los que se demuestra que tras el fallo de dos fármacos difícilmente se consigue el control de las crisis con el empleo de nuevos fármacos, bien en monoterapia o en asociación20–22, y para no retrasar el estudio innecesariamente. Pero por otro lado, ha sido cifrado en seis el número de fármacos que tomados de forma evolutiva pueden controlar las crisis en algunos pacientes que no responden a los iniciales23, por lo que es aconsejable tratar con algún fármaco adicional antes de llevar a cabo otras medidas terapéuticas no farmacológicas. Incluso, ha llegado a proponerse retrasar la cirugía en pacientes subsidiarios hasta tratar al paciente con al menos seis fármacos de forma secuencial24. No obstante, el estudio de todo paciente con ERF, según la ILAE y según el resultado de este consenso, debe ser realizado precozmente en una UCE para poder proporcionar el diagnóstico y planificar el tratamiento más apropiado.
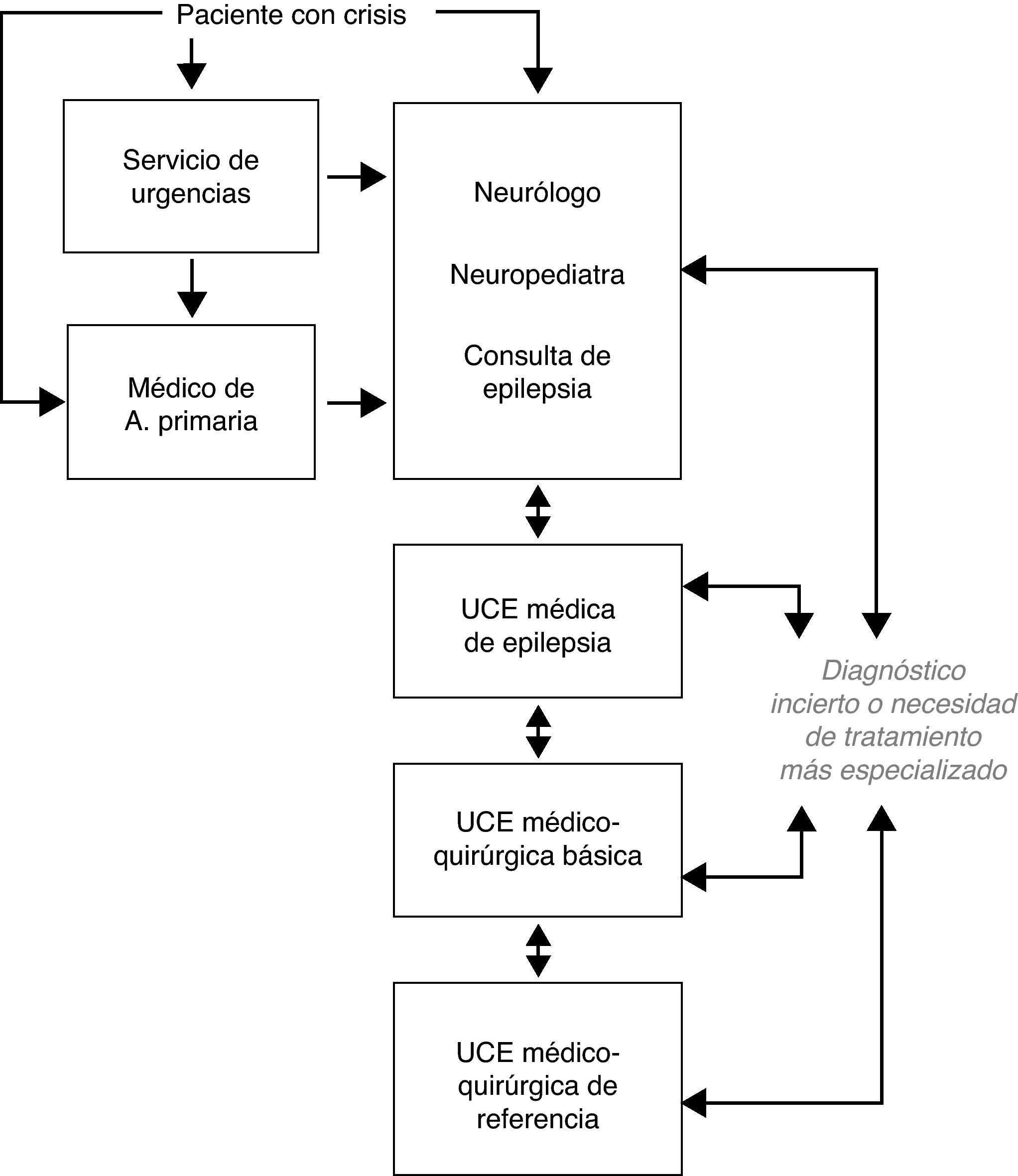
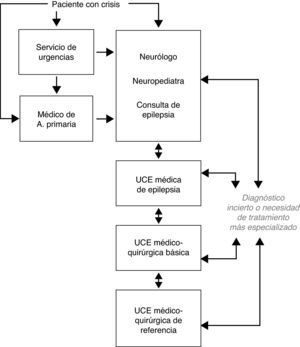
Preguntas referentes a los niveles de actuación y el itinerario del paciente con epilepsia resistente a fármacosEn la figura 3 se representa el itinerario que debe seguir un paciente con crisis entre los distintos niveles asistenciales propuestos en el artículo resultante de este consenso RATE-España7.
Los ítems 4 y 5 de la encuesta hacen referencia a la evaluación y seguimiento de los pacientes con ERF en una UCE. En ambos ítems se alcanza un alto nivel de consenso, lo que resalta la importancia de la monitorización prolongada vídeo-EEG con registros críticos en el estudio diagnóstico de la epilepsia y la necesidad imperiosa de realizarla en el paciente con ERF. Esto también es corroborado en la pregunta 6 «Las unidades médicas de epilepsia sin actividad quirúrgica están justificadas» que es en la que se ha obtenido el mayor grado de consenso, destacándose la trascendencia actual de la monitorización prolongada vídeo-EEG en el manejo de la epilepsia, con independencia de que el paciente sea candidato a cirugía o no. En el ítem 7 también se ha obtenido un alto nivel de consenso en la importancia de contar con centros altamente cualificados especializados en cirugía de la epilepsia.
En el ítem 8, se pregunta acerca del «epileptólogo», obteniéndose consenso con la definición propuesta, ya que estuvieron parcial o totalmente de acuerdo un 91,9% de los participantes en el consenso RATE-España. Destacamos la necesidad de la figura del experto en epilepsia, ya sea con un número de años de experiencia mayor o menor a los propuestos7,25. Por otro lado, el experto en epilepsia debe formar parte no ya tan solo de UCE altamente cualificadas, sino que también debe de incorporarse en los distintos Servicios de Neurología, promoviendo y consolidando la consulta específica de epilepsia.
Los ítems 9 y 10 se formulan en referencia al documento del sistema de acreditación de UCE médico-quirúrgicas de referencia por parte del Consejo Interterritorial del Sistema Nacional de Salud Español26. En ambos ítems se obtiene un moderado consenso, con cierta tendencia al acuerdo. Las discrepancias básicas podrían centrarse en la necesidad de que existan dos neurofisiólogos en los recursos humanos necesarios para la atención del paciente con ERF, y en un número de intervenciones de 15-20 cirugías al año, cifra quizá algo reducida para garantizar la experiencia y atención más adecuada y para obtener una eficiencia apropiada. Aunque el número absoluto de intervenciones quirúrgicas no suele especificarse en otros trabajos, si se insiste en la importancia de realizar un número anual superior a 50 casos de monitorización vídeo-EEG y en la necesidad de una amplia experiencia del personal médico (epileptólogo y neurocirujano)7,27.
Los ítems 11 a 14 cuestionan sobre la necesidad y criterios de derivación a una consulta específica de epilepsia. Los resultados obtenidos justifican la existencia de esta consulta de epilepsia para evaluar a los pacientes, tratarlos con el criterio más adecuado y actualizado, realizar su seguimiento apropiado y seleccionar aquellos casos que deben ser remitidos a una UCE para monitorización vídeo-EEG prolongada. Se obtuvo un elevado grado de consenso en las preguntas acerca de remitir a los pacientes con ERF o con dudas diagnósticas a la consulta de epilepsia. Se obtuvo un menor consenso cuando se trata de pacientes que no han respondido al primer fármaco antiepiléptico. En la única pregunta que no se ha obtenido consenso ya sea en el acuerdo o en el desacuerdo, es en la número 11, que cuestiona sobre remitir a todo paciente con una crisis epiléptica a una consulta específica de epilepsia, para su evaluación y seguimiento.
La discrepancia obtenida en la pregunta 11 pensamos que es fruto de la diversidad de centros de los expertos encuestados, que combina UCE bien consolidadas y a pleno rendimiento en algunos de los centros, junto a otros en los que existe un germen de desarrollo de consulta específica de epilepsia. Opinamos que los pacientes que requieren una atención especializada en epilepsia deben ser aquellos en los que existan dudas en el diagnóstico, o bien no se controlen adecuadamente de forma precoz, si bien, esto dependerá de cada centro en cuestión, de la existencia de consulta específica de epilepsia y de la relación entre frecuencia de esta consulta y población sanitaria atendida. Por otro lado, aunque en la pregunta 5 se especifica y se ha obtenido consenso sobre el seguimiento del paciente con ERF en una UCE, entendemos que una vez ha sido realizada la monitorización vídeo-EEG y se ha llegado a un diagnóstico preciso, todo paciente con ERF puede ser seguido en una extensión de la UCE, como es la consulta específica de epilepsia.
Conclusiones- 1.
Existe consenso sobre la necesidad del concepto de ERF según la ILAE desde el punto de vista clínico y científico, y se considera que la definición emitida por la ILAE es útil, operativa y homogeneiza un concepto que previamente era variable.
- 2.
Existe consenso en que en determinados pacientes con indicación electiva de cirugía de ERF se debe administrar algún fármaco antiepiléptico más, además de los dos necesarios para su diagnóstico antes de proceder a la cirugía.
- 3.
Existe consenso en la necesidad de que todo paciente con ERF deba ser evaluado y seguido en una UCE, estando justificadas tanto las UCE médicas sin actividad quirúrgica como la subdivisión de UCE médico-quirúrgicas en básicas y de referencia.
- 4.
Existe un moderado consenso en la dotación de las UCE médico-quirúrgicas de referencia y en el número mínimo de intervenciones a realizar para garantizar una atención adecuada, según la propuesta del Consejo Interterritorial del Sistema Nacional de Salud.
- 5.
Existe consenso en la importancia del «epileptólogo» y de la consulta específica de epilepsia, a la que debe ser remitido el paciente con ERF, el paciente con dudas diagnósticas o el paciente que no responde en primera instancia al tratamiento establecido, según los casos.
- 6.
No se obtiene consenso sobre la remisión de todo paciente que ha presentado una crisis epiléptica a una consulta específica de epilepsia para su evaluación y seguimiento.
GlaxoSmithKline S.A. (GSK) ha financiado el desarrollo del trabajo de base, que ha permitido llevar a cabo la encuesta mediante el método Delphi, sin haber participado en el diseño del documento preliminar y definitivo, ni en las preguntas realizadas, análisis de datos ni en la preparación de este manuscrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A GlaxoSmithKline S.A. (GSK) por su financiación incondicional y apoyo administrativo, necesarios para llevar a cabo este proyecto. A Salutis Research S.L. por el soporte administrativo y metodológico, necesario para llevar a cabo la técnica Delphi. A todos los panelistas participantes, sin cuyo esfuerzo no se habría realizado el consenso RATE-España.
| Elena Alarcón Martínez |
| Montserrat Asensio Asensio |
| Clara Cabeza Álvarez |
| Rafael Camino León |
| Dulce María Campos Blanco |
| Francisco Cañadillas Hidalgo |
| Carlos Casas Fernández |
| Nuria García Barragán |
| Juan José García Peñas |
| Antonio Gil-Nagel Rein |
| Juan Gómez Alonso |
| Ana Gómez Caicoya |
| Apolinar Gómez Díaz Castroverde |
| José Luis Herranz Fernández |
| Vicente Ibáñez Mora |
| Javier López González |
| Jesús Macarrón Vicente |
| Ainhoa Marinas Alejo |
| Antonio Martínez Bermejo |
| Carlos Martínez Quesada |
| Eduardo Martínez Salcedo |
| José Ángel Mauri Llerda |
| Jaime Parra Gómez |
| Pilar de la Peña Mayor |
| María Ángeles Pérez Jiménez |
| Juan José Poza Aldea |
| Álex Quílez Martínez |
| Julio Ramos Lizana |
| Juan Rodríguez Uranga |
| Jesús Ruiz Giménez |
| Rosa Ana Saiz Díaz |
| Javier Salas Puig |
| Juan Carlos Sánchez Álvarez |
| Rocío Sánchez Carpintero |
| Jerónimo Sancho Rieger |
| Francesc Sanmartí Vilaplana |
| Pedro Serrano Castro |
| David Sopelana Garay |
| Rafael Toledano Delgado |
| Manuel Toledo Argany |
| Francisco Villalobos Chávez |
En representación del grupo de expertos participantes en el consenso RATE-España: Alarcón Martínez E., Asensio Asensio M., Cabeza Álvarez C., Camino León R., Campos Blanco D, Cañadillas Hidalgo F., Casas Fernández C., García Barragán N., García Peñas J.J., Gil-Nagel Rein A., Gómez Alonso J., Gómez Caicoya A., Gómez Díaz Castroverde A., Herranz Fernández J.L., Ibáñez Mora V., López González J., Macarrón Vicente J., Marinas Alejo A., Martínez Bermejo A., Martínez Quesada C., Martínez Salcedo E., Mauri Llerda J.A., Parra Gómez J., Peña Mayor P., Pérez Jiménez M.A., Poza Aldea J.J., Quílez Martínez A., Ramos Lizana J., Rodríguez Uranga J., Ruiz Giménez J., Sáiz Díaz R.A., Salas Puig J., Sánchez Álvarez J.C., Sánchez Carpintero R., Sancho Rieger J., Sanmartí Vilaplana F., Serrano Castro P.J., Sopelana Garay D., Toledano Delgado R., Toledo Argany M., Villalobos Chávez F.