Analizar la prevalencia, características y manejo de las convulsiones febriles simples y complejas. Secundariamente, comparar el riesgo de lesión orgánica subyacente y epilepsia entre ambos tipos de crisis y particularmente de cada subtipo que define una convulsión febril compleja.
Material y métodoEstudio de cohortes retrospectivo que incluye pacientes de 0-16 años que consultan por convulsión febril en urgencias pediátricas de un hospital terciario durante 5 años. Se recogen variables epidemiológicas y clínicas. Se realiza un seguimiento posterior mínimo de 2 años para confirmar el diagnóstico final.
ResultadosSe incluyeron 654 convulsiones febriles, con una prevalencia del 0,20% (IC 95%: 0,18-0,22%); 537 fueron simples (82%) y 117 complejas (18%).
Las características clínico-epidemiológicas de ambos tipos fueron similares. En las formas complejas se solicitaron significativamente más pruebas complementarias en forma de analíticas (71,8% vs. 24,2%), tóxicos (10,3% vs. 2,4%), punción lumbar (14,5% vs. 1,5%) y TAC (7,7% vs. 0%). Igualmente se indicó ingreso con mayor frecuencia (41,0% vs. 6,1%). No se diagnosticó ninguna lesión orgánica subyacente (infección del sistema nervioso central, enfermedad metabólica, tumor/lesión intracraneal ocupante de espacio, intoxicación) excepto 11 casos de epilepsia, 5 de ellas en las formas complejas (4,3%; IC 95%: 0,6-7,9%). En el análisis multivariable presentaron mayor riesgo de desarrollar epilepsia las formas complejas por ser recurrentes en el mismo proceso febril (odds ratio [OR]: 4,94; IC 95%: 1,29-18,95), aquellos con antecedentes de crisis previas (OR: 17,97; IC 95%: 2,26-143,10) y las manifestadas a edades atípicas (OR: 11,69; IC 95%: 1,99-68,61).
ConclusionesNo está justificada la indicación sistemática de pruebas complementarias o ingreso en las convulsiones febriles complejas. El riesgo de epilepsia en las formas complejas hace necesario el seguimiento en neuropediatría.
We aimed to analyse the prevalence, characteristics, and management of simple and complex febrile seizures. The secondary objective was to compare the risk of underlying organic lesion and epilepsy in both types of seizures, with a particular focus on the different subtypes defining a complex febrile seizure.
Material and methodsWe performed a retrospective cohort study including patients aged 0-16 years who were treated for febrile seizures in the paediatric emergency department of a tertiary hospital over a period of 5 years. Epidemiological and clinical variables were collected. Patients were followed up for at least 2 years to confirm the final diagnosis.
ResultsWe identified 654 patients with febrile seizures, with a prevalence of 0.20% (95% CI, 0.18-0.22); 537 (82%) had simple febrile seizures and 117 (18%) had complex febrile seizures. The clinical and epidemiological characteristics of both types were similar. Significantly more complementary tests were requested for complex febrile seizures: blood tests (71.8% vs 24.2% for simple febrile seizures), urine analysis (10.3% vs 2.4%), lumbar puncture (14.5% vs 1.5%), and CT (7.7% vs 0%). Similarly, admission was indicated more frequently (41.0% vs 6.1%). Underlying organic lesions (central nervous system infection, metabolic disease, tumour/intracranial space-occupying lesion, intoxication) were diagnosed in only 11 patients, 5 of whom had complex forms (4.3%; 95% CI, 0.6-7.9). Risk factors for developing epilepsy, identified in the multivariate analysis, were complex forms with recurrent seizures in a single attack (odds ratio [OR]: 4.94; 95% CI, 1.29-18.95), history of seizures (OR: 17.97; 95% CI, 2.26-143.10), and seizures presenting at atypical ages (OR: 11.69; 95% CI, 1.99-68.61).
ConclusionsThe systematic indication of complementary tests or hospital admission of patients with complex febrile seizures is unnecessary. The risk of epilepsy in patients with complex forms gives rise to the need for follow-up in paediatric neurology departments.
Las convulsiones febriles o crisis febriles son un motivo de consulta habitual en las urgencias pediátricas y el trastorno neurológico más frecuente en la infancia, siendo la prevalencia descrita en Estados Unidos del 2-5% entre los 6 meses y 5 años de edad. Aproximadamente el 25-35% de las mismas se clasifican como complejas1-4.
Se han elaborado diversas guías de práctica clínica en el ámbito internacional con relación a las convulsiones febriles3,5; y aunque existe más o menos consenso en lo relativo a las formas simples, no lo hay en el caso de las complejas, siendo algunas de ellas demasiado restrictivas por lo que se sugiere en publicaciones posteriores. Y es que clásicamente se ha relacionado la presencia de convulsiones febriles complejas (CFC) con mayor riesgo de lesión intracraneal subyacente y mayor riesgo de epilepsia posterior6-8, proponiéndose el estudio e ingreso rutinario de todos los pacientes que presentan una CFC3,9. Sin embargo, existen trabajos recientes que cuestionan esta relación y la rentabilidad de las pruebas diagnósticas urgentes en pacientes que no presentan signos de focalidad neurológica tras la crisis febril4,5,9,10. En cualquier caso, el riesgo de complicaciones en función de las diferentes características que definen una CFC está poco descrito.
Los objetivos de nuestro estudio son analizar la prevalencia, características y manejo de las convulsiones febriles simples (CFS) y de las CFC atendidas en urgencias. Secundariamente, comparar el riesgo de lesión orgánica subyacente y epilepsia entre ambos tipos de crisis y particularmente de cada subtipo que define una crisis compleja.
Material y métodosDiseño del estudioRealizamos un estudio de cohortes retrospectivo entre los pacientes de 0 a 16 años, que consultan en el servicio de urgencias de pediatría (SUP) de un hospital terciario que atiende unas 55.000 urgencias anuales, entre enero de 2010 y diciembre de 2015.
El protocolo de estudio fue aprobado por el Comité de Ética e Investigación Clínica local. El estudio se llevó a cabo de conformidad a la Declaración de Helsinki.
Sujetos y lugar de estudioSe seleccionaron sistemáticamente todos los pacientes que consultaron en el SUP por haber presentado una convulsión en el contexto de fiebre o que sufrieron una convulsión en contexto de fiebre durante su estancia en el mismo.
Entre ellos, se incluyeron aquellos pacientes en los que el episodio se definiera como convulsión febril, entendida como aquella convulsión asociada a una enfermedad febril, en ausencia de una infección del sistema nervioso central o de un desequilibrio electrolítico conocidos previamente, en niños mayores de un mes de edad sin antecedente de convulsiones afebriles previas11. Se excluyeron los pacientes menores de un mes, aquellos que presentaban antecedentes personales de enfermedad neurológica o metabólica que pudiera favorecer convulsiones o alteraciones del nivel de conciencia, antecedente de convulsiones afebriles y aquellos que habían tenido un traumatismo craneoencefálico previo a la convulsión. Se excluyeron también los pacientes en cuyos registros no estaban contemplados todos los datos que permiten clasificar la convulsión como simple o compleja.
Las cohortes de estudio se definieron según las características de las convulsiones febriles2,12 en:
- •
CFS: crisis febril que cumple todos los siguientes criterios.
- •
Generalizadas y simétricas: tónico-clónicas, tónicas o atónicas.
- •
Duración<15min.
- •
Únicas en proceso febril.
- •
Sin anomalías neurológicas postictales (incluida parálisis de Todd).
- •
CFC: aquellas que no cumplen todos los criterios de CFS.
Tamaño muestral: para describir la prevalencia de CFC, teniendo en cuenta que la literatura las sitúa en torno al 20% de todas las convulsiones febriles, con una confianza del 95% y una precisión del 3%, serían necesarias 683 convulsiones febriles. Revisando el histórico de diagnósticos en nuestro centro, las convulsiones febriles representan el 0,25% de los episodios de urgencias en el último año; 55.000 urgencias anuales traducirían 138 convulsiones febriles en un año, por lo que para alcanzar las 683 convulsiones febriles se estimaron necesarias 273.200 urgencias (5 años).
Variables de estudioSe revisaron las historias clínicas de los pacientes y la base de datos de historias clínicas de la comunidad autónoma que incluye atención primaria y especializada durante un período mínimo de 2 años.
De cada paciente se recogieron las siguientes variables:
- •
Variables demográficas. Fecha de asistencia, edad (se definirá como típica el rango que se ha descrito como más frecuente para las CFS: desde 6 meses hasta cumplir los 6 años) y sexo del paciente, antecedentes personales de convulsiones y características de las mismas.
- •
Variables clínicas. Signos y síntomas: fiebre (tiempo desde el inicio de la misma hasta la convulsión y foco de la fiebre), características de la crisis (duración de la crisis, presencia y duración de poscrítico, presencia de focalidad neurológica durante y tras la crisis, recurrencia en las primeras 24h), tiempo de atención (tiempo transcurrido desde la convulsión hasta su atención en urgencias), tratamiento administrado durante la crisis activa (fármacos y dosis), pruebas complementarias en urgencias (analítica de sangre, estudio de tóxicos, punción lumbar, neuroimagen [TAC]) y evolución clínica (necesidad de ingreso, seguimiento o no seguimiento en consultas de neuropediatría durante un mínimo de 2 años desde su atención de urgencias).
- •
Variables resultado. Diagnóstico final: sanos, presencia de lesión orgánica subyacente que justifique la crisis, diagnosticada al alta de urgencias, tras ingreso, en otro centro o durante el seguimiento posterior en atención primaria o especializada (incluyendo: infección del sistema nervioso central, enfermedad metabólica, tumor/lesión intracraneal ocupante de espacio, intoxicación); o epilepsia diagnosticada durante el seguimiento en consulta de neuropediatría.
Para el análisis se utilizó el programa estadístico SPSS 20.0.
Las variables continuas de distribución simétrica se presentan como media y desviación estándar, y las asimétricas como mediana e intervalo intercuartílico (IQI). La normalidad de la distribución se estudió mediante histogramas y gráficos Q-Q. Las variables cualitativas se expresan con frecuencia absoluta y porcentaje.
La asociación entre variables cualitativas se determinó mediante el test de Chi cuadrado o exacto de Fisher, y entre las cuantitativas mediante t de Student o U de Mann-Whitney como prueba no paramétrica.
El riesgo de lesión orgánica subyacente se calculó mediante análisis uni- y multivariable empleando modelos de regresión logística. Para el multivariable se crearon modelos explicativos en los que partiendo de todas las variables se eliminaron por pasos aquellas con p>0,10. Se cuantificó este riesgo a través de odds ratio (OR) y sus intervalos de confianza al 95% (IC 95%). La significación estadística se estableció en p<0,05.
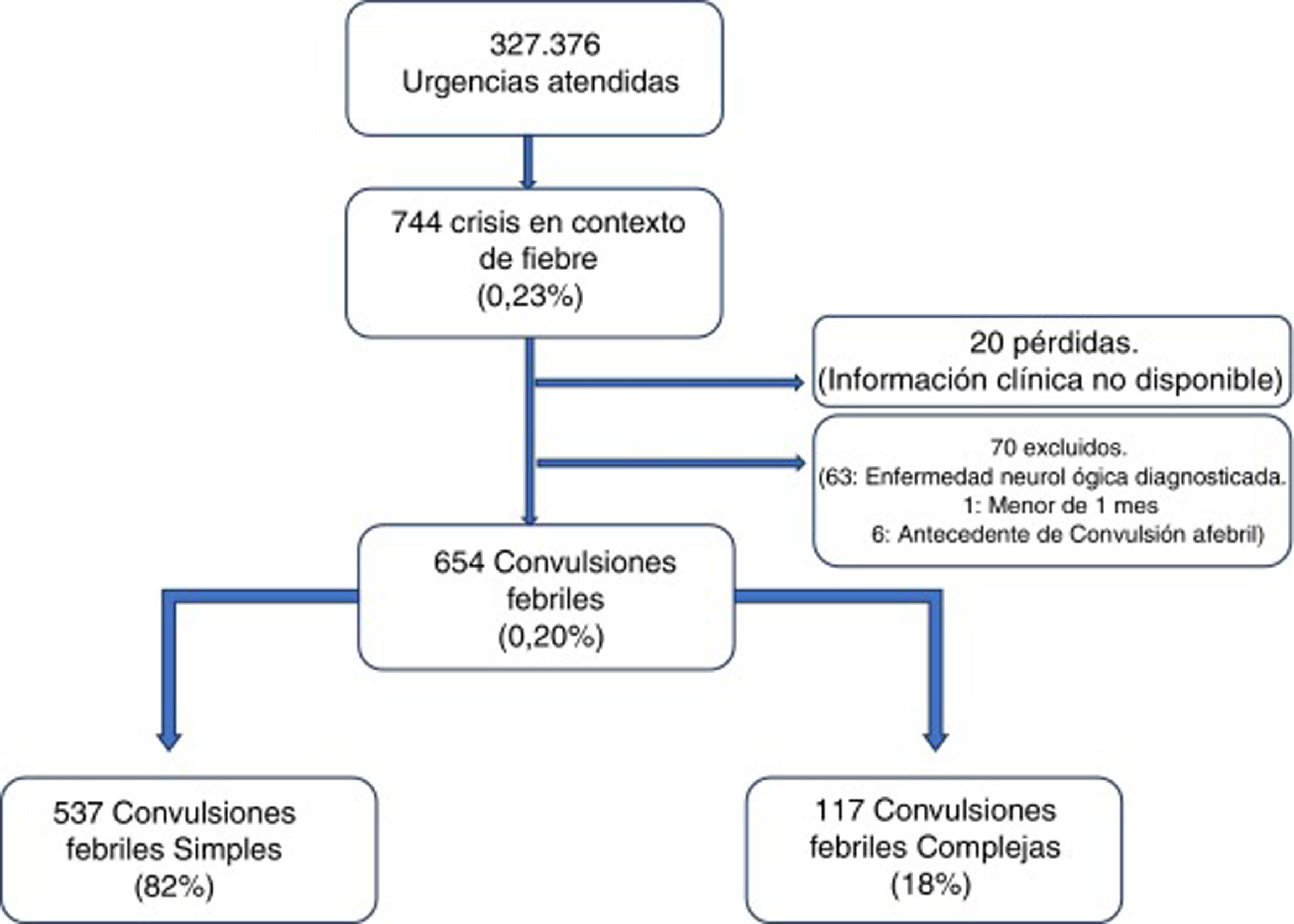
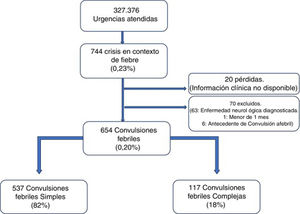
ResultadosEn el período de estudio se atendieron 327.376 urgencias, registrándose 744 episodios de convulsión en contexto de fiebre (0,23%; IC 95%: 0,21-0,24%). Fueron incluidos 654 episodios de convulsiones febriles, lo que representa una prevalencia del 0,20% (IC 95%: 0,18-0,22%). Ninguno de los excluidos lo fue por haberse diagnosticado previamente enfermedad metabólica, infección del sistema nervioso central o lesión intracraneal ocupante de espacio; tampoco por datos obligatorios incompletos; aunque 35 registros no especificaban la duración de la crisis en minutos, en todos ellos se pudo constatar si duraron más o menos de 15min, por lo que se pudo clasificar la crisis atendiendo a este criterio.
El diagrama de selección de la muestra se muestra en la figura 1.
Características de las convulsiones febrilesSe incluyeron 537 pacientes con CFS (0,16%; IC 95%: 0,15-0,18%), lo que representó el 82% de las convulsiones febriles, y 117 CFC (0,04%; IC 95%: 0,03-0,04%) que constituyeron el 18% restante. El rango de edad estuvo comprendido entre 4,6 meses y 9,7 años. Entre los subtipos de CFC encontramos 46 crisis prolongadas (39,3%), 6 no generalizadas (5,1%), 76 que repitieron en las primeras 24h (65,0%) y 8 con focalidad poscrisis (6,8%), teniendo en cuenta que algunas crisis presentaron más de una de estas características.
El 61,5% de los pacientes con CFS fueron varones, con una mediana de edad de 23,0 meses (IQI: 16,5; 33,4 meses). Entre las CFC se encontraron un 66,7% de varones (p=0,291) con una mediana de edad de 22,7 meses (IQI: 16,1 a 29,8 meses) (p=0,561). Un total de 227 pacientes (34,7%) tenían antecedentes personales de convulsiones febriles, 181 (33,7%) de las CFS y 46 (39,3%) de las CFC (p=0,248). El tipo de crisis más frecuente en ambos grupos fue la tónico-clónica, 340 (63,3%) en las CFS y 76 (65,0%) en las CFC; seguida de la tónica (22,9% vs. 18,8%) y la atónica (13,8% vs. 11,1%). Se identificó un foco claro de la fiebre en 441 pacientes con CFS (82,1%) y en 97 de las CFC (82,9%), siendo el respiratorio el origen más frecuente en ambos (65,1% y 55,7%, respectivamente).
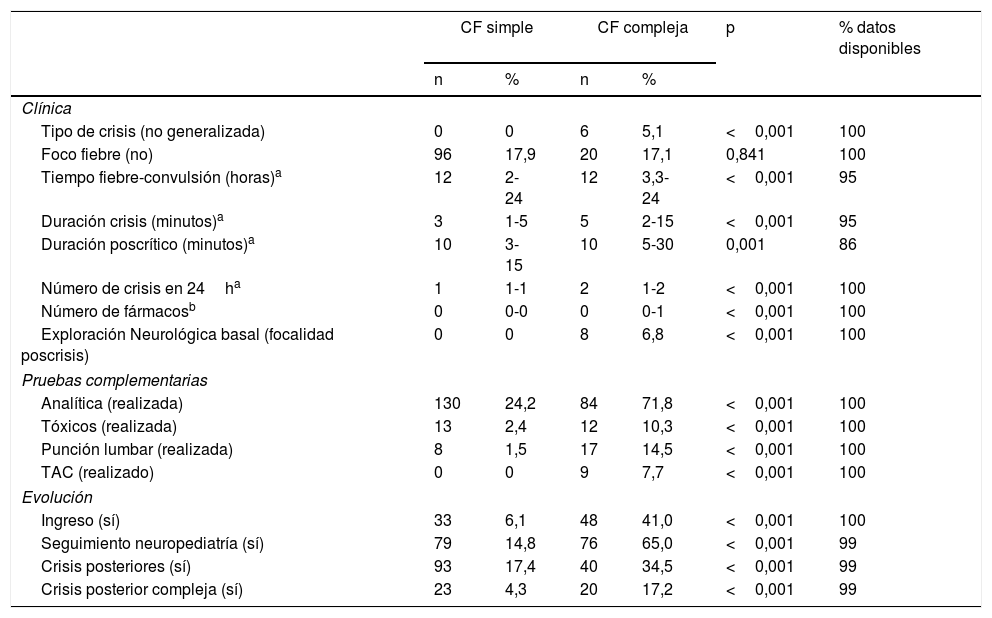
El tiempo transcurrido desde el inicio de la fiebre hasta la convulsión fue mayor en las CFC, fueron más largas y con un poscrítico más prolongado, repitieron con mayor frecuencia en las primeras 24h y presentaron mayor proporción de focalidad neurológica tras la crisis (tabla 1).
Características clínicas, manejo y evolución de las convulsiones febriles (CF) simples y complejas
| CF simple | CF compleja | p | % datos disponibles | |||
|---|---|---|---|---|---|---|
| n | % | n | % | |||
| Clínica | ||||||
| Tipo de crisis (no generalizada) | 0 | 0 | 6 | 5,1 | <0,001 | 100 |
| Foco fiebre (no) | 96 | 17,9 | 20 | 17,1 | 0,841 | 100 |
| Tiempo fiebre-convulsión (horas)a | 12 | 2-24 | 12 | 3,3-24 | <0,001 | 95 |
| Duración crisis (minutos)a | 3 | 1-5 | 5 | 2-15 | <0,001 | 95 |
| Duración poscrítico (minutos)a | 10 | 3-15 | 10 | 5-30 | 0,001 | 86 |
| Número de crisis en 24ha | 1 | 1-1 | 2 | 1-2 | <0,001 | 100 |
| Número de fármacosb | 0 | 0-0 | 0 | 0-1 | <0,001 | 100 |
| Exploración Neurológica basal (focalidad poscrisis) | 0 | 0 | 8 | 6,8 | <0,001 | 100 |
| Pruebas complementarias | ||||||
| Analítica (realizada) | 130 | 24,2 | 84 | 71,8 | <0,001 | 100 |
| Tóxicos (realizada) | 13 | 2,4 | 12 | 10,3 | <0,001 | 100 |
| Punción lumbar (realizada) | 8 | 1,5 | 17 | 14,5 | <0,001 | 100 |
| TAC (realizado) | 0 | 0 | 9 | 7,7 | <0,001 | 100 |
| Evolución | ||||||
| Ingreso (sí) | 33 | 6,1 | 48 | 41,0 | <0,001 | 100 |
| Seguimiento neuropediatría (sí) | 79 | 14,8 | 76 | 65,0 | <0,001 | 99 |
| Crisis posteriores (sí) | 93 | 17,4 | 40 | 34,5 | <0,001 | 99 |
| Crisis posterior compleja (sí) | 23 | 4,3 | 20 | 17,2 | <0,001 | 99 |
Los valores se expresan en número absoluto (n) y porcentajes (%) respecto a cada tipo de crisis.
No generalizada: parcial, inicio parcial secundariamente generalizada.
Los pacientes con CFC precisaron de forma más frecuente la administración de fármacos anticonvulsivos (39,3% vs. 11,4% en las CFS) y se realizaron en ellos un mayor número de pruebas complementarias (tabla 1). Así, en 130 pacientes del grupo de CFS (24,2%) se realizó analítica de sangre, con resultado alterado en 83 (63,8%) de ellos (85,5% por elevación de reactantes de fase aguda, 12,0% por la presencia de algún tipo de alteración iónica/glucémica y el resto por otras alteraciones inespecíficas), mientas que en el grupo de CFC se realizó analítica sanguínea en 84 pacientes (71,8%), con resultado alterado en 58 (69,0%) (79,3% por elevación de reactantes de fase aguda, 19,0% por alteraciones iónicas/glucémicas y el resto por otras alteraciones inespecíficas). Todas las alteraciones metabólicas fueron leves y transitorias y se recuperaron sin intervención alguna, y ninguna de las elevaciones de reactantes de fase aguda se relacionó con infecciones del sistema nervioso central. En uno de los pacientes se detectó benzodiacepinas en el test de tóxicos en orina, habiendo recibido tratamiento con estos fármacos durante la convulsión activa. Todas las punciones lumbares realizadas fueron negativas. No se realizó prueba de imagen de forma urgente en el grupo de CFS, mientras que en 9 (7,7%) del grupo de CFC se solicitó TAC cuyo resultado fue normal en todos los casos.
Cinco pacientes con CFC precisaron ingreso en UCIP, todos ellos por estatus convulsivo, ninguno con CFS.
Todos los ingresos de los pacientes con CFS se justificaron por la situación derivada de su proceso infeccioso o por angustia familiar. En cambio, 6 de las 43 CFC ingresadas en planta de hospitalización se indicaron por estatus convulsivo resuelto, 26 por haber presentado más de una crisis, 3 por la situación derivada de su proceso infeccioso y 8 únicamente para observación.
Tras el episodio que motivó la inclusión en el estudio, 20 de los pacientes con CFC (17,1%) volvieron a presentar nuevas convulsiones complejas y otros 20, simples. Por el contrario, 23 de las CFS (4,3%) presentaron convulsiones complejas y 70 (13,0%) simples.
Las características básicas de la clínica, manejo y evolución se exponen en la tabla 1.
Causas de la convulsiónNo se detectó ninguna lesión orgánica subyacente en los pacientes incluidos en el estudio, tales como infecciones del sistema nervioso central, lesiones ocupantes de espacio, intoxicaciones o enfermedades metabólicas.
Durante el seguimiento tras la convulsión (rango 2-7 años), se diagnosticaron finalmente 11 casos de epilepsia: 5 en pacientes que habían presentado crisis febril compleja (4,3%; IC 95%: 0,6-7,9%) y 6 crisis simples (0,9%) (IC 95%: 0,2-2,0%).
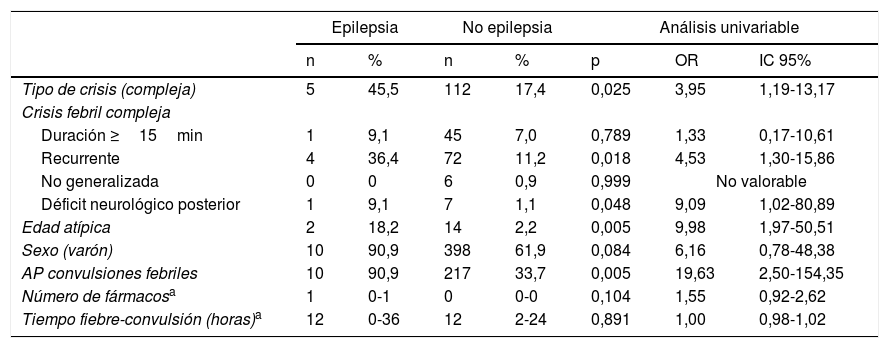
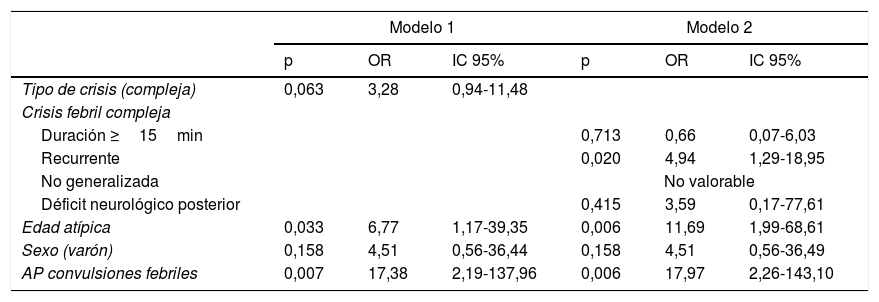
Se crearon dos modelos de regresión logística a partir de las variables que mostraron una asociación, con al menos tendencia a la significación estadística (p<0,10) con el desarrollo posterior de epilepsia en el análisis univariable (tabla 2). Se encontró un riesgo elevado de epilepsia en los pacientes con edades atípicas, antecedentes de convulsiones febriles y en los que presentaron una CFC, especialmente cuando esta fue definida por haber tenido más de una crisis en 24h (tabla 3).
Factores de riesgo relacionados con el desarrollo de epilepsia. Análisis univariable
| Epilepsia | No epilepsia | Análisis univariable | |||||
|---|---|---|---|---|---|---|---|
| n | % | n | % | p | OR | IC 95% | |
| Tipo de crisis (compleja) | 5 | 45,5 | 112 | 17,4 | 0,025 | 3,95 | 1,19-13,17 |
| Crisis febril compleja | |||||||
| Duración ≥15min | 1 | 9,1 | 45 | 7,0 | 0,789 | 1,33 | 0,17-10,61 |
| Recurrente | 4 | 36,4 | 72 | 11,2 | 0,018 | 4,53 | 1,30-15,86 |
| No generalizada | 0 | 0 | 6 | 0,9 | 0,999 | No valorable | |
| Déficit neurológico posterior | 1 | 9,1 | 7 | 1,1 | 0,048 | 9,09 | 1,02-80,89 |
| Edad atípica | 2 | 18,2 | 14 | 2,2 | 0,005 | 9,98 | 1,97-50,51 |
| Sexo (varón) | 10 | 90,9 | 398 | 61,9 | 0,084 | 6,16 | 0,78-48,38 |
| AP convulsiones febriles | 10 | 90,9 | 217 | 33,7 | 0,005 | 19,63 | 2,50-154,35 |
| Número de fármacosa | 1 | 0-1 | 0 | 0-0 | 0,104 | 1,55 | 0,92-2,62 |
| Tiempo fiebre-convulsión (horas)a | 12 | 0-36 | 12 | 2-24 | 0,891 | 1,00 | 0,98-1,02 |
Los valores se expresan en número absoluto (n) y porcentajes (%) respecto al desarrollo o no de epilepsia. Algunas crisis febriles complejas pueden serlo por más de un motivo.
AP: antecedentes personales; IC: intervalo de confianza al 95%; OR: odds ratio.
Edad atípica: menor de 6 meses o mayor o igual a 6 años.
Número de fármacos: necesarios para el tratamiento de la crisis activa.
Factores de riesgo ajustados relacionados con el desarrollo de epilepsia. Análisis multivariable
| Modelo 1 | Modelo 2 | |||||
|---|---|---|---|---|---|---|
| p | OR | IC 95% | p | OR | IC 95% | |
| Tipo de crisis (compleja) | 0,063 | 3,28 | 0,94-11,48 | |||
| Crisis febril compleja | ||||||
| Duración ≥15min | 0,713 | 0,66 | 0,07-6,03 | |||
| Recurrente | 0,020 | 4,94 | 1,29-18,95 | |||
| No generalizada | No valorable | |||||
| Déficit neurológico posterior | 0,415 | 3,59 | 0,17-77,61 | |||
| Edad atípica | 0,033 | 6,77 | 1,17-39,35 | 0,006 | 11,69 | 1,99-68,61 |
| Sexo (varón) | 0,158 | 4,51 | 0,56-36,44 | 0,158 | 4,51 | 0,56-36,49 |
| AP convulsiones febriles | 0,007 | 17,38 | 2,19-137,96 | 0,006 | 17,97 | 2,26-143,10 |
AP: antecedentes personales; IC: intervalo de confianza al 95%; OR: odds ratio.
Modelo 1: Riesgo de desarrollar epilepsia de aquellos pacientes que presentan una crisis febril compleja respecto a las simples, ajustado por sexo, edad y existencia de antecedentes de convulsiones.
Modelo 2: Riesgo de desarrollar epilepsia de cada subtipo de crisis febril compleja respecto al resto de subtipos, ajustado por sexo, edad y existencia de antecedentes de convulsiones.
Edad atípica: menor de 6 meses o mayor o igual a 6 años.
Nuestro estudio es la primera gran revisión que permite describir la prevalencia y las características de las CFS y CFC en nuestro medio, describiendo además el riesgo de desarrollo de epilepsia en función del subtipo de CFC.
Encontramos una convulsión febril cada 500 urgencias, por lo que podemos decir que es un motivo de consulta relativamente frecuente. La proporción de simples y complejas fue similar a la encontrada en otros países desarrollados13,14.
Aunque no existieron diferencias clínico-demográficas en los pacientes que presentaron CFS y CFC (solamente en aquellos apartados que definen las CFC), el manejo de ambos tipos de crisis en nuestro servicio de urgencias difirió notablemente. Estas características fueron similares a las encontradas en otros estudios con pacientes con CFC8,15,16.
El protocolo de actuación en urgencias frente a una CFS está bien establecido de acuerdo a lo referido en la literatura3,5,12, sin embargo, existe controversia en la actuación frente a una CFC. Mientras que en algunas publicaciones se recomienda estudio analítico con el objetivo de descartar otras causas de convulsión, como alteraciones electrolíticas, hipoglucemia o infección bacteriana invasiva3,14,17, otras sugieren que estas pruebas no deben realizarse de forma rutinaria y deben restringirse a aquellos pacientes con sospecha clínica compatible con alguna de esas alteraciones2,5,15,18. En nuestro estudio se solicitó a casi ¾ partes de los pacientes con CFC y nuestros resultados muestran que no se produjeron alteraciones analíticas relevantes más allá del proceso infeccioso subyacente, por lo que la indicación de estas pruebas debería reducirse a la búsqueda del foco de la fiebre o guiada por la sospecha clínica.
Una de las principales preocupaciones a las que nos enfrentamos al atender una CFC es la posibilidad de estar provocada por una meningitis/encefalitis. La realización de punción lumbar también ha sido cuestión de debate. Las últimas revisiones concluyen que la realización de punción lumbar tras CFC es innecesaria en los niños con ausencia de síntomas de meningitis5,10. Los trabajos de Kimia et al.10 y Seltz et al.16 obtuvieron porcentajes de meningitis bacteriana del 0,9 y 1,5%, respectivamente, principalmente por neumococo. En nuestra muestra la tasa de realización de punción lumbar fue baja, y en todos los casos el líquido cefalorraquídeo fue estéril. De haber detectado una meningitis, habría supuesto una prevalencia del 0,2% (IC 95%: 0-0,5%) de todas las convulsiones y del 0,9% (IC 95%: 0-2,5%) de las CFC. Cifras bajas que podrían justificarse por la introducción sistemática de la vacuna antineumocócica en el calendario vacunal de nuestra comunidad desde el año 2006. Estos datos avalarían las recomendaciones de la última revisión de la Academia Americana de Pediatría5.
Hasta el momento no se ha encontrado asociación entre CFC y lesiones intracraneales patológicas4,19, por tanto los estudios de neuroimagen urgentes no se recomiendan de manera sistemática. La mayor serie publicada con estudios de neuroimagen en niños que presentan por primera vez CFC4 analiza 268 pacientes, de los cuales únicamente 4 presentaron alteraciones en las pruebas de neuroimagen, 3 de estos pacientes presentaban una exploración neurológica alterada. En esta línea, la realización de TAC urgente en nuestra serie fue escasa y se realizó únicamente en aquellos pacientes que presentaron signos de focalidad neurológica tras la crisis; en ningún caso se objetivaron alteraciones.
La tasa de ingreso en CFC publicada en estudios previos oscila entre el 47 y 57%4,9,16, cifras que se aproximan a las obtenidas en nuestro trabajo. El hecho de no haberse diagnosticado ningún tipo de lesión orgánica subyacente parece no justificar el ingreso sistemático para observación y estudio de estos pacientes9, sino que debería considerarse únicamente en pacientes seleccionados según la historia clínica y exploración al margen del contexto de la convulsión febril.
Durante el seguimiento en consultas de neuropediatría, 11 pacientes fueron diagnosticados de epilepsia, con una prevalencia significativamente mayor en el grupo de pacientes con CFC, al igual que en lo publicado hasta la fecha. Tener una CFC parece relacionarse de forma independiente con mayor riesgo de epilepsia (tendencia a la significación ajustada por edad, sexo y antecedentes de convulsiones febriles); no obstante, presentar más de una crisis dentro del mismo proceso febril parece ser el único subtipo de CFC con mayor riesgo de desarrollo de epilepsia19-21. Por otro lado, como ya había sido propuesto17,18, haber presentado crisis febriles con anterioridad, o su manifestación en edades atípicas, suponen los factores de riesgo más importantes para predecir la epilepsia.
ConclusionesNuestro estudio posee algunas limitaciones importantes, siendo su diseño retrospectivo y el carácter unicéntrico las más importantes. No se han identificado lesiones orgánicas subyacentes, por lo que no podemos describir su prevalencia con precisión. De igual manera, el escaso número de pacientes con epilepsia no permite afinar el riesgo ajustado de cada subtipo de crisis febril compleja. Tampoco podemos comparar el riesgo de desarrollar epilepsia respecto a la población general ya que no hemos incluido niños sin convulsiones febriles, aunque en la literatura se describe que las CFS presentan un aumento relativo del riesgo del 1%6. El seguimiento de pacientes se realizó a través de la consulta en bases de datos de historias clínicas de la comunidad, por lo que no se han podido evaluar las posibles consultas realizadas en centros que no descargan sus informes a dichas bases de datos; como es el caso de los centros privados, a no ser que esto haya sido informado a su pediatra de atención primaria en cuyo caso se reflejará en estas historias.
Según nuestros resultados, podemos concluir que no está justificada la realización sistemática de pruebas complementarias o el ingreso de los pacientes que han presentado una CFC, debiéndose individualizar en cada caso. Recomendamos el seguimiento de estos pacientes en neuropediatría por el mayor riesgo de desarrollo de epilepsia, especialmente si tienen historia previa de convulsiones febriles, la convulsión febril acontece en menores de 6 meses o mayores de 6 años y si se ha definido como compleja por haber presentado más de una crisis dentro del mismo proceso febril.
Serían necesarios estudios multicéntricos con un mayor número de complicaciones para poder definir sus riesgos con mayor precisión.
FinanciaciónEste estudio no va a ser remunerado. Ninguno de los investigadores principales ni los investigadores colaboradores percibirán ningún salario por participar activamente en la elaboración, recogida de datos y procesamiento de los mismos.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.