En España se estima que aproximadamente un 28% de los ictus isquémicos son de etiología aterotrombótica y mayoritariamente se deben a una estenosis carotídea. La ultrasonografía es la técnica más habitual para el diagnóstico de la estenosis carotídea. Las alteraciones de la velocidad de flujo en el punto de máxima estenosis junto con los cambios hemodinámicos en regiones proximales (arteria carótida común) y distales (carótida interna postestenótica, arteria oftálmica y polígono de Willis) permiten cuantificar con precisión la estenosis carotídea. En esta revisión se detalla la metodología para la evaluación de la estenosis carotídea desde el punto de vista ultrasonográfico, siguiendo las recomendaciones de consenso establecidas por la Sociedad Española de Neurosonología (SONES). Se revisan los hallazgos que permiten cuantificar el grado de estenosis carotídea extracraneal utilizando tanto el estudio ultrasonográfico carotídeo como el transcraneal, con un especial énfasis en la importancia de la valoración de signos indirectos.
In Spain, approximately 28% of ischaemic strokes have an atherothrombotic cause, and most are due to carotid stenosis. Ultrasound is the most commonly used technique for diagnosing carotid stenosis. Changes in blood flow velocity at the point of maximum stenosis, together with haemodynamic changes in proximal regions (common carotid artery) and distal regions (poststenotic internal carotid, ophthalmic artery, and the circle of Willis), allow us to measure carotid stenosis precisely. This review explains the methodology to be followed when evaluating carotid stenosis ultrasonographically, according to the recommendations from the Spanish Society of Neurosonology (SONES). We review the findings that permit us to measure the degree of extracranial carotid stenosis using both carotid and transcranial ultrasound, with particular emphasis on the importance of assessing indirect signs.
En España se estima que aproximadamente un 28% de los ictus isquémicos son de etiología aterotrombótica y mayoritariamente se deben a una estenosis carotídea1. Un AIT precede a un infarto invalidante hasta en un 43% de pacientes con ictus de etiología aterotrombótica1, por lo que la identificación y el adecuado tratamiento de la estenosis arterial es una prioridad. El riesgo de recurrencia es especialmente elevado en el ictus de mecanismo aterotrombótico2, siendo el grado de estenosis de la arteria carótida interna (ACI) el marcador más relevante de riesgo de ictus y sobre el que se basa la decisión de repermeabilizar la arteria3–9.
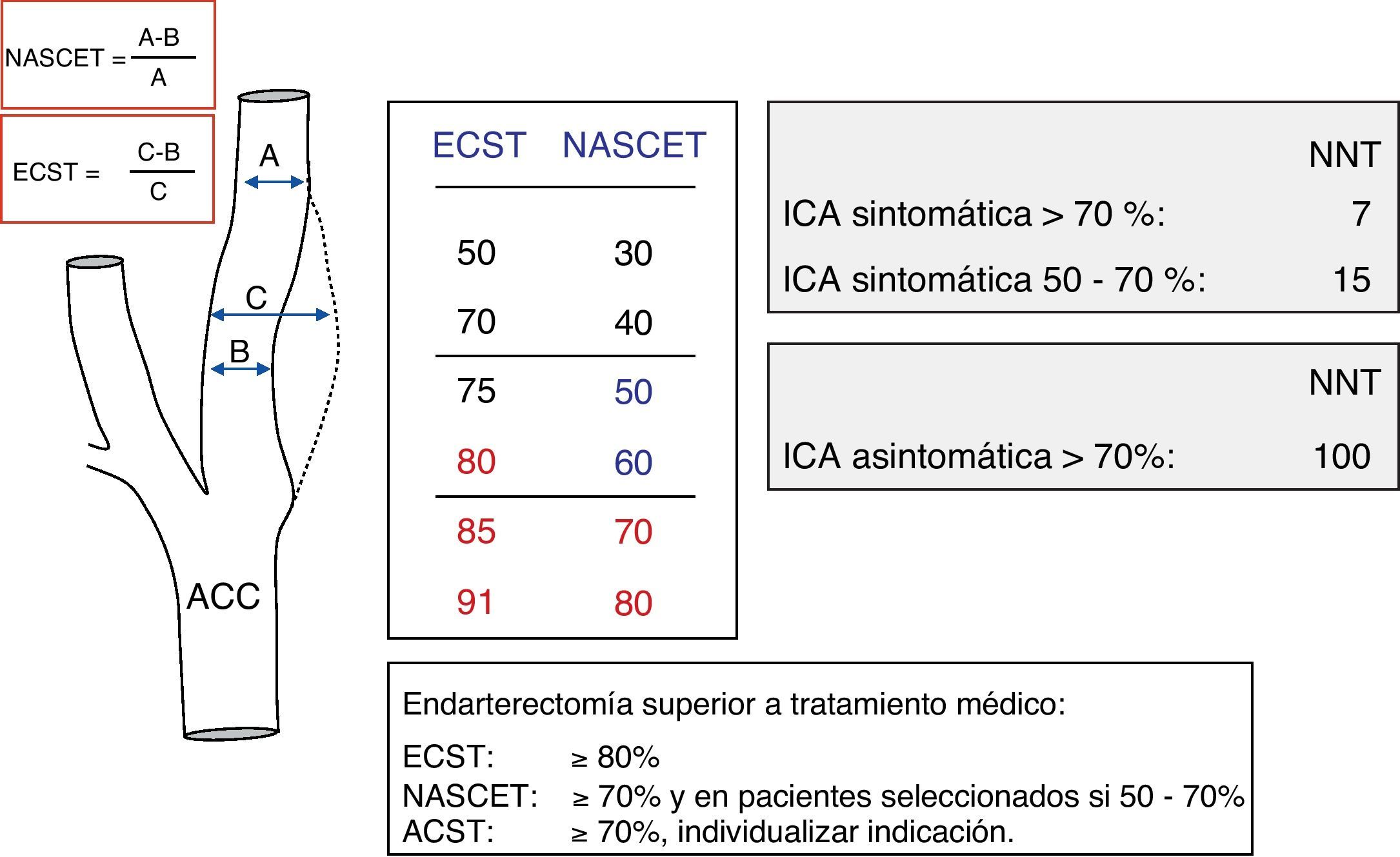
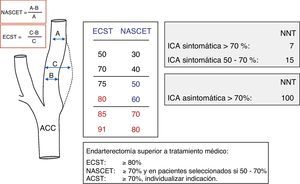
Los estudios NASCET3,4 y ECST5 demostraron la eficacia de la endarterectomía carotídea, bajo determinadas condiciones, en la prevención de recurrencias en pacientes con estenosis sintomática ≥70% que han sufrido un AIT o un episodio vascular cerebral leve, con un grado de recomendación A8,9, al disminuir aproximadamente en un 50% el riesgo global de nuevos episodios cerebrovasculares con respecto al grupo que solo recibió tratamiento médico4,5. En estenosis ≥70%, un 24,4% de los pacientes tratados médicamente presentaron una recidiva durante los 2 años de seguimiento, cifra que disminuyó al 7,2% en los que además recibieron tratamiento quirúrgico, siendo el riesgo más elevado en estenosis >90% (35% de eventos vasculares/año) que en estenosis de un 70-79% o >99% (riesgo anual de un 11%)4. Aunque en pacientes con estenosis sintomática entre el 50-70% o estenosis carotídea asintomática la cirugía puede resultar beneficiosa, la indicación de tratamiento quirúrgico (ya sea endarterectomía o angioplastia con o sin stent) debe valorarse de forma individualizada teniendo en cuenta que el beneficio es menor en el caso de estenosis moderadas (50-70%) y marginal en el caso de estenosis asintomáticas.
En los últimos años se ha producido un considerable progreso de las técnicas de imagen vascular, sobre todo en la ultrasonografía, para el diagnóstico de la estenosis carotídea10. Aunque diferentes consensos de expertos han tratado de establecer los criterios para el diagnóstico y cuantificación de la estenosis carotídea mediante ultrasonografía11–13, existen discrepancias sobre los parámetros hemodinámicos que deben utilizarse, y la utilidad de evaluar la repercusión distal de la estenosis carotídea mediante Doppler/dúplex transcraneal14. En esta revisión se detalla la metodología para la evaluación de la estenosis carotídea desde el punto de vista ultrasonográfico, de acuerdo con las recomendaciones de consenso establecidas por la Sociedad Española de Neurosonología (SONES).
Cuantificación de la estenosis carotídea por ultrasonografíaEn los estudios NASCET3,4 y ECST5, en los que se basa la indicación de la endarterectomía carotídea en pacientes sintomáticos, la cuantificación de la estenosis carotídea se realizó mediante angiografía convencional, utilizando métodos de medición diferentes, aunque comparables y con resultados que se pueden considerar complementarios. En la valoración hemodinámica de la estenosis carotídea a lo largo de esta revisión se utilizarán y normalizarán los resultados ultrasonográficos con los grados de estenosis medidos en angiografía mediante el método utilizado en el estudio NASCET (fig. 1).
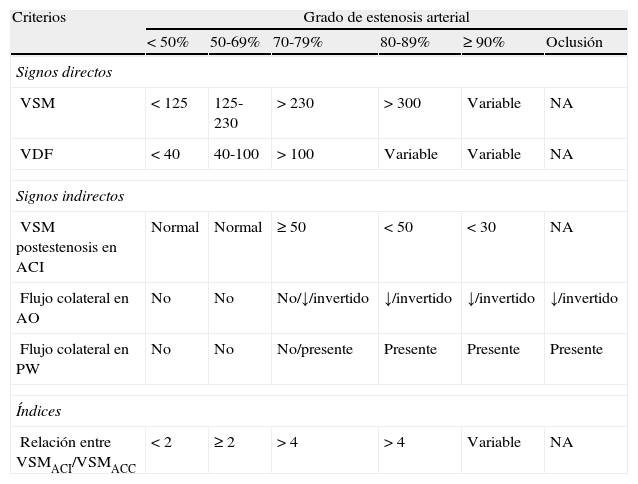
Parámetros que deben analizarse en el estudio de la estenosis carotídeaLos parámetros hemodinámicos más utilizados para cuantificar el grado de estenosis son la velocidad sistólica máxima (VSM), también denominada velocidad de pico sistólico, y la velocidad diastólica final (VDF). Los cambios de la velocidad de flujo en el punto de máxima estenosis arterial constituyen los denominados signos directos, que son los más empleados en la cuantificación del grado de estenosis. Los signos indirectos hacen referencia a los cambios hemodinámicos que se observan en la arteria carótida común (ACC), en el segmento postestenótico de la ACI extracraneal, o en la circulación intracraneal como consecuencia de la estenosis carotídea, y cuya alteración indica la presencia de una estenosis hemodinámicamente significativa u oclusión. Existen una serie de índices que combinan signos directos e indirectos denominados índices sistólico y diastólico que sobre todo se utilizan en situaciones especiales. Los parámetros más utilizados en la valoración de la estenosis carotídea, de acuerdo con los estudios de validación publicados en la literatura15–19, se recogen en la tabla 1.
Criterios hemodinámicos para establecer el grado de estenosis carotídea
| Criterios | Grado de estenosis arterial | |||||
| <50% | 50-69% | 70-79% | 80-89% | ≥90% | Oclusión | |
| Signos directos | ||||||
| VSM | <125 | 125-230 | >230 | >300 | Variable | NA |
| VDF | <40 | 40-100 | >100 | Variable | Variable | NA |
| Signos indirectos | ||||||
| VSM postestenosis en ACI | Normal | Normal | ≥50 | <50 | <30 | NA |
| Flujo colateral en AO | No | No | No/↓/invertido | ↓/invertido | ↓/invertido | ↓/invertido |
| Flujo colateral en PW | No | No | No/presente | Presente | Presente | Presente |
| Índices | ||||||
| Relación entre VSMACI/VSMACC | <2 | ≥2 | >4 | >4 | Variable | NA |
ACC: arteria carótida común; ACI: arteria carótida interna; AO: arteria oftálmica; NA: no aplicable; PW: polígono de Willis; VDF: velocidad diastólica final; VSM: velocidad sistólica máxima.
La estenosis arterial debe evaluarse preferentemente con dúplex-color, obteniendo imágenes de la pared arterial en los planos longitudinal y transverso. En algunos pacientes la proyección longitudinal es dificultosa, en ese caso puede ser útil reevaluar la arteria en proyección coronal, con el transductor por detrás del músculo esternocleidomastoideo. La visualización de la pared arterial permite valorar el calibre íntima-media de la carótida, determinar si existen placas de ateroma y su localización precisa.
Una vez localizada, la cuantificación de la estenosis arterial se realiza basándose en los parámetros hemodinámicos (signos directos e indirectos) y no por la reducción del diámetro o el área de la luz de las arterias en ecografía en modo B. El cálculo de estenosis utilizando diámetros o áreas en imagen ecográfica, en cualquiera de sus modalidades, no es un criterio aceptado por su baja sensibilidad y especificidad comparado tanto con angiografía por sustracción digital como con piezas anatomopatológicas. Tal como se describe más adelante, las técnicas de dúplex-color (power Doppler) podrían ser de utilidad en casos concretos de estenosis preoclusivas.
Para la determinación de la VSM y la VDF, el ángulo de insonación debe ser lo más paralelo posible a la dirección del flujo. Si es necesario, se modificará la angulación para obtener la velocidad máxima en el punto de isonación, siempre sin superar una corrección de ángulo de 60°. Debe rastrearse toda el área de estenosis para garantizar que el punto de máxima velocidad, correspondiente a la región con una mayor estenosis, ha sido localizado.
En todos los pacientes deben determinarse los signos directos, es decir la VSM y la VDF en el punto de máxima estenosis. Es conveniente realizar siempre una medición de la VSM y la VDF en ACC. La evaluación del flujo en el segmento postestenótico de la ACI extracraneal, la arteria oftálmica y en las arterias intracraneales debe realizarse siempre en los pacientes en los que se sospeche una estenosis ≥50%.
Los índices sistólico y diastólico (tabla 2) tienen un especial interés en aquellos pacientes que presentan una estenosis carotídea y además una estenosis u oclusión de la carótida contralateral, en aquellos con lesiones en tándem y en sujetos con un estado de circulación hiperdinámico o hipodinámico (por ejemplo, fiebre, anemia, hipotiroidismo o hipertiroidismo, bradicardia, etc.). En estas situaciones, la estimación de la estenosis a través de la VSM y la VDF aisladas puede ser errónea.
Cálculo índices hemodinámicos utilizados de forma más habitual en la cuantificación de estenosis carotídea
| Velocidad media | VM=VSM+2VDF/3 |
| Índice de pulsatilidad de Gosling | IP=VSM–VDF/VM |
| Índice de resistencia de Pourcelot | IR=VSM–VDF/VSM |
| Índice sistólico | Índice sistólico=VSMACI/VSMACC |
| Índice diastólico | Índice diastólico=VDFACI/VDFACC |
ACC: arteria carótida común; ACI: arteria carótida interna; IP: índice de pulsatilidad; IR: índice de resistencia; VM: velocidad media; VDF: velocidad diastólica final; VSM: velocidad sistólica máxima.
Se recomienda que la cuantificación de la estenosis se realice en intervalos, más que en valores absolutos. Los intervalos recomendados son:<50%, 50-69%, ≥70% (puede subdividirse en 70-79%, 80-90% y ≥90%) y oclusión.
Criterios hemodinámicos para cuantificar la estenosis carotídeaEl parámetro hemodinámico idóneo en la evaluación del grado de estenosis continúa siendo materia de debate, pero probablemente el más empleado y fiable es la VSM (tabla 1). Sin embargo, además de la elevación de la VSM, las alteraciones del flujo en el segmento postestenótico de la ACI extracraneal, la arteria oftálmica y las arterias intracraneales indican la presencia de una estenosis ≥70%. En situaciones de flujo muy bajo o ausente (por ejemplo, oclusiones producidas por material intraluminal hipoecogénico, tal como ocurre en disecciones arteriales o en oclusiones distales por material embólico), el estudio carotídeo podría parecer falsamente normal, mientras que el dúplex/Doppler transcraneal permitirá determinar la existencia de una estenosis carotídea muy importante.
A continuación se describen los hallazgos dependiendo del grado de estenosis arterial.
Estenosis de carótida interna menor del 50%La estenosis carotídea menor del 50% no tiene ninguna repercusión hemodinámica y por tanto la valoración de la velocidad de flujo es normal.
Hallazgos directos e indirectos en la carótidaPueden observarse pequeñas placas, pero la VSM es menor de 125cm/s y la VDF es menor de 40cm/s en todos los segmentos explorados. El índice sistólico entre la VSM en la carótida interna y la carótida común es<2. Placas localizadas en el bulbo carotídeo pueden condicionar la desaparición del patrón turbulento típico a ese nivel y provocar un patrón de flujo laminar, en rango normal de velocidad, por desaparición de la dilatación habitual de la luz arterial a este nivel.
Hallazgos indirectos en el estudio Doppler/dúplex transcranealLa estenosis<50% no condiciona una disminución de flujo cerebral, y por tanto el estudio de las arterias oftálmicas y el Doppler/dúplex transcraneal serán normales.
Estenosis de arteria carótida interna del 50-69%La estenosis carotídea superior al 50% comienza a tener repercusión hemodinámica que condiciona por una parte un incremento de la velocidad de flujo en el punto de máxima estenosis, y por otra el aumento de riesgo de ruptura de la placa (placa vulnerable, con riesgo de trombosis y oclusión in situ o embolización distal).
Hallazgos directos e indirectos en la carótidaLa estenosis carotídea de un 50-69% se asocia con un discreto incremento de la velocidad de flujo con una VSM≥125cm/s (entre 125-230cm/s) y una VDF entre 40-100cm/s. En una estenosis de un 50-69% no suelen observarse alteraciones hemodinámicas en carótida común ni tampoco en el segmento postestenótico de la ACI extracraneal. El índice sistólico entre la VSM en la carótida interna y la carótida común es ≥2 (2-4). En algunos pacientes, estenosis próximas al 69% pueden presentar una VSM algo mayor de 230cm/s, aunque sin cambios hemodinámicos indirectos locales ni intracraneales.
Hallazgos indirectos en el estudio Doppler/dúplex transcranealDado que una estenosis de 50-69% no condiciona una disminución de flujo cerebral, el estudio Doppler/dúplex transcraneal será normal o prácticamente normal, con ambas arterias cerebrales medias (ACM) simétricas y las arterias cerebrales anteriores (ACA) ortodrómicas. Tampoco se observarán alteraciones en el flujo de las arterias oftálmicas.
Estenosis de arteria carótida interna del 70-79%Un 70% es el punto de corte más relevante desde una perspectiva clínica, dado que suele implicar el tratamiento revascularizador de la estenosis. La medición de los signos directos de forma aislada es poco fiable para establecer de forma didedigna el punto de corte de un 70%, adquiriendo especial relevancia la evaluación de signos indirectos13,20.
Hallazgos directos e indirectos en la carótidaAunque cada laboratorio debería validar sus valores de normalidad, una VSM>230cm/s suele corresponder con este grado de estenosis. Desaparece o disminuye la ventana acústica de la onda Doppler y aumenta también la velocidad diastólica final (≥100cm/s) para mantener constante el flujo cerebral total. Entre los signos indirectos podría detectarse una reducción de la velocidad de flujo y un discreto incremento del índice de pulsatilidad (IP) en la ACC ipsilateral. Es posible, además, detectar alteraciones en la ACI postestenosis, con velocidades de flujo ≥50cm/s. El índice sistólico entre la VSM en la carótida interna y la carótida común suele ser >4.
Hallazgos indirectos en el estudio Doppler/dúplex transcranealUna estenosis de un 70% aún se suele asociar con un flujo cerebral normal que se mantiene gracias al aumento de la velocidad de flujo tanto en sístole como durante la diástole y, por tanto, el estudio ultrasonográfico transcraneal debería ser normal. El hallazgo hemodinámico que se puede detectar habitualmente en las arterias intracraneales es una discreta disminución del IP en la ACM ipsilateral en comparación con la ACM normal debido a la disminución de la presión de perfusión cerebral que condiciona la estenosis de ACI. El flujo de la arteria oftálmica es habitualmente normal. En cualquier caso, y tal como recoge la tabla 1, en una estenosis ≥70% pueden aparecer alteraciones del patrón hemodinámico distal, con velocidad nula o invertida en la arteria oftálmica ipsilateral y presencia de flujo colateral a través de las arterias comunicantes anterior (ACoA) y/o posterior (ACoP), como se describe en detalle más adelante, en estenosis ≥80%.
Estenosis de arteria carótida interna de alto grado (80-90%)Hallazgos directos e indirectos en la carótidaLos hallazgos directos más relevantes son el aumento de la VSM por encima de 300cm/s, mientras que la VDF es variable, tendiendo a disminuir al aumentar el grado de estenosis. Entre los signos indirectos detectables en la ACC ipsilateral destacan la reducción de la velocidad de flujo, tanto de la VSM como especialmente de la VDF («externalización» de la ACC), y por tanto el incremento del IP. Existen además trastornos en el flujo de la ACI postestenótica, con VSM<50cm/s. En ocasiones, debido a la presencia de turbulencias muy importantes en el segmento postestenótico, se detecta un patrón desflecado de la onda y un sonido característico («ruido de granalla»). En el modo color puede apreciarse una imagen en confeti.
El índice sistólico entre la VSM en la carótida interna y la carótida común es >4. Otro parámetro adicional que puede utilizarse es el índice de resistencia (IR) en la carótida interna y la carótida común (IR ACC ipsilateral/IR ACC contralateral), que es >0,15.
Si el estudio de parámetros hemodinámicos directos no es concluyente, se acepta el diagnóstico de estenosis >80% exclusivamente en función de signos indirectos si se confirman al menos 2 de los siguientes criterios: IR>0,15, inversión de flujo en la arteria oftálmica ipsilateral o inversión del segmento A1 de la ACA ipsilateral21.
Hallazgos en el estudio Doppler/dúplex transcranealUna estenosis >80% se asocia con una caída de la presión de perfusión cerebral y del flujo cerebral total ipsilateral. La ACM ipsilateral a la estenosis estará amortiguada con una disminución del IP, mostrando un ascenso lento en sístole (patrón en «tienda de campaña»). La velocidad media y el flujo cerebral total de ACM puede ser normal o no, dependiendo de la calidad de la circulación colateral a través de las ACoA y ACoP.
El flujo en la ACA ipsilateral estará invertido y el flujo de la ACA contralateral será ortodrómico y acelerado, habitualmente con IP normal o bajo (patrón de circulación colateral, de baja resistencia, similar al detectado en malformaciones arteriovenosas) por circulación colateral tanto a través de ACoA como por circunferenciales largas. Dependiendo de la resistencia que ofrezca la ACoA (a su vez dependiente de su diámetro y longitud, en caso de no ser hipoplásica o ausente), la compensación será más o menos efectiva. Suele detectarse un soplo a nivel de ACoA que será tanto más llamativo cuanto más insuficiente sea la ACoA. La existencia de un soplo importante, habitualmente en forma de turbulencias sistólicas de frecuencias bajas y en ocasiones asociando un soplo piante en diástole en frecuencias medias, refleja una mala circulación colateral, una incapacidad de la ACoA para permitir el paso del volumen de flujo que requiere el hemisferio ipsilateral a la estenosis carotídea.
La ACoP también aportará flujo al hemisferio ipsilateral a la lesión. Una ACoP funcionante se asociará con una asimetría a nivel de P1 derecha-izquierda por aumento de flujo en P1 ipsilateral a la estenosis. La detección de un aumento de flujo a nivel de P2 ipsilateral nos refleja la existencia de circulación colateral por circunferenciales largas. La detección de un soplo rugoso o piante a nivel de ACoP ipsilateral reflejará, como en el caso descrito de la ACoA, el fracaso de esta vía y en general el fracaso de la circulación colateral. La arteria oftálmica, con enorme variabilidad, presentará un flujo reducido, nulo o invertido, en gran medida dependiendo de la eficiencia de la ACoA y ACoP.
La ACM contralateral suele presentar un patrón de aumento de flujo, reflejando igualmente la presencia de flujo colateral, en este caso por circunferenciales largas.
Estenosis de arteria carótida interna >90%Hallazgos directos e indirectos en la carótidaEl aumento de velocidad en la estenosis carotídea es proporcional al grado de la misma, hasta que se alcanza una estenosis de aproximadamente un 90% o superior. Cuando la estenosis carotídea es muy importante, la resistencia al flujo es tan elevada que se produce un descenso en la VSM en el punto de estenosis que irá disminuyendo hasta una velocidad 0 en la oclusión arterial. Es evidente que en estos casos de estenosis «preoclusiva» las alteraciones en la VSM tienen menos valor y el diagnóstico se basa fundamentalmente en los signos indirectos. El diagnóstico utilizando signos indirectos suele ser sencillo dada la importante repercusión hemodinámica que ocasiona, con caída del flujo cerebral distal a la estenosis y aumento de resistencias proximal a la estenosis.
En el punto de estenosis, el patrón de la onda Doppler estará desestructurado, con pérdida de la ventana acústica por desaparición del flujo laminar normal.
Proximal a la estenosis, suele existir un claro aumento del IP en la carótida común con asimetría en el cociente IP entre ambas arterias carótidas comunes, habitualmente con descenso del volumen de flujo en la carótida común ipsilateral. En la ACI distal a la estenosis existirá un patrón amortiguado, con VSM<30cm/s.
La utilidad del modo color adquiere una especial relevancia en el caso de la estenosis preoclusiva, debe estudiarse en cortes longitudinales y axiales y tanto el modo velocidad de flujo como, en particular, el modo power Doppler. Deberá utilizarse una frecuencia de repetición de impulsos lo más baja posible dado que el objetivo es detectar flujos lentos que nos permitan confirmar la permeabilidad de la ACI. El modo power Doppler es especialmente útil en estas situaciones, dada su capacidad para detectar flujos lentos, presentando una mayor sensibilidad que el modo color. El modo power Doppler genera la señal según la amplitud de la onda de ultrasonidos (relacionada con la masa de hematíes y por tanto poco dependiente de la velocidad), mientras que el modo color estándar basa la señal obtenida en la frecuencia de la onda de ultrasonidos, que es de muy baja frecuencia cuando la velocidad tiende a 0 o cuando existe inversión de flujo. El objetivo es detectar la presencia de flujo residual, y por tanto la indicación de tratamiento quirúrgico, evitando el diagnóstico falso positivo de oclusión carotídea22, un aspecto en ocasiones difícil pero clínicamente de la mayor relevancia23.
Hallazgos indirectos en el estudio Doppler/dúplex transcranealEl patrón será similar al descrito en el caso de la estenosis >80%.
Oclusión de arteria carótida internaSon aplicables los comentarios y patrones hemodinámicos descritos previamente (estenosis >90%). Como en el caso anterior, es importante la evaluación de signos indirectos, muy evidentes en el caso de oclusión carotídea, para evitar interpretar el estudio Doppler/dúplex de troncos supraaórticos como normal.
A nivel del punto de oclusión, inmediatamente proximal al mismo, suele detectarse un patrón característico bifásico, breve y de baja velocidad tanto en espectro Doppler como en modo color (imagen color con flujo tanto ortodrómico como antidrómico, rojo-azul, justo proximal a la oclusión), muy orientativo aunque poco específico. En oclusiones agudas tanto aterotrombóticas como debidas a causas más infrecuentes (impactación de émbolo cardiaco en ACI proximal, disección arterial) la imagen en modo B puede ser anecoica con falsa apariencia de luz permeable, detectándose ausencia de flujo en modo color y Doppler. La detección de imágenes hiperintensas a nivel carotídeo, que ya orientan a oclusión de ACI en modo B, suelen reflejar oclusiones en estadio crónico.
El reto en la oclusión carotídea es sobre todo evitar un diagnóstico falso positivo, como puede ocurrir en el caso de estenosis preoclusivas (ver sección previa: estenosis >90%). En estos casos la utilización de ecocontrastes debe ser valorada. Ante un diagnóstico ultrasonográfico de oclusión carotídea, siempre debe plantearse la realización de una segunda técnica de neuroimagen no invasiva, como la angio-RM con contraste o una angio-TC.
Estenosis de carótida interna tras endarterectomía o sobre un stent carotídeoAproximadamente un 10% de pacientes con estenosis carotídea tratados con endarterectomía o angioplastia y stent presentarán una reestenosis24. La colocación del stent o de un parche en la arteria tras la endarterectomía implica un cambio en la biomecánica de la arteria carótida. En caso de reestenosis, puede sobreestimarse el grado de la misma si se utilizan los criterios de velocidad aceptados en la cuantificación de una estenosis carotídea no tratada. Se han publicado diversos trabajos que confirman la validez del estudio ultrasonográfico en el seguimiento y diagnóstico de reestenosis en carótidas tratadas con endarterectomía y angioplastia con stent y validan los parámetros de velocidad en esta patología25,26. Los criterios de velocidad habituales sobreestiman el grado de estenosis en esta situación, existiendo una buena correlación si se aplica un factor de corrección (aproximadamente un 20% de incremento de velocidad para diagnosticar el mismo grado de estenosis). De este modo, la VSM para el diagnóstico de una estenosis carotídea tratada con endarterectomía o con angioplastia y stent será aproximadamente de 200 y 300cm/s para una estenosis del 50 y 70%, respectivamente. En cualquier caso, independientemente de la velocidad obtenida, será útil realizar controles ultrasonográficos periódicos y valorar como relevante el incremento progresivo de la velocidad y su magnitud respecto a los valores basales post-ATP.
Problemas habituales en la interpretación y diagnóstico de la estenosis carotídeaEl problema más habitual viene derivado de la existencia de placas extensas calcificadas en el bulbo carotídeo, que generan sombras acústicas e impiden insonar adecuadamente el punto de mayor estenosis y obtener una imagen de calidad en modo B y color y la detección de flujo (espectro Doppler). El problema es relevante en 2 situaciones: cuando se sospecha una oclusión carotídea y en pacientes sintomáticos con estenosis significativas en el rango 50-70%. En estos casos, debemos basar el diagnóstico en la presencia de signos indirectos tanto proximales como distales y sobre todo en la situación de la circulación colateral y patrones hemodinámicos en el estudio Doppler/dúplex transcraneal. La presencia de signos indirectos nos permitirá confirmar la existencia de una estenosis ≥70%, pero no podremos afirmar si existe una oclusión (no candidata a revascularización). La normalidad del estudio transcraneal, de la arteria oftálmica y de los patrones hemodinámicos proximales permitirá descartar la existencia de una estenosis >70-80%, pero como se comentaba en las secciones previas, no permitirá descartar la existencia de una estenosis entre el 50-70%. En un paciente asintomático, la relevancia es relativa dado que en general no se realizará tratamiento quirúrgico si el estudio dúplex transcraneal es normal. No ocurre lo mismo en el paciente sintomático, que requeriría la realización de otros tests no invasivos. La realización de cortes axiales desplazándonos desde ACC a ACI distal permite con frecuencia detectar la presencia de flujo y su cuantificación, incluso en estenosis preoclusivas. Una situación y abordaje similares son los que se presentan en pacientes con un «cuello hostil» (anatomía del paciente, bifurcación alta, exploración en cuello con cicatrices, cuello tratado con radioterapia o en poscirugía inmediata de endarterectomía).
Entre las situaciones que pueden infravalorar el grado de estenosis se encuentra la edad avanzada, la rigidez arterial importante con baja compliance o las lesiones en tándem. Una estenosis de ACC proximal asociada a una estenosis de ACI ipsilateral condiciona una disminución de VSM y VDF e IP dada la caída de presión y de volumen de flujo que condiciona la lesión proximal en ACC. Disponer de datos adicionales, como el patrón hemodinámico distal a la estenosis, tanto en ACC (amortiguado) como intracraneal (patrón de circulación colateral), facilita un correcto diagnóstico.
Entre las alteraciones que podrían inducir a magnificar una estenosis se encuentran la edad (paciente joven) y estados hiperdinámicos que condicionen un aumento del volumen de flujo (hematocrito bajo, fístulas o malformaciones arteriovenosas intracraneales). Una situación muy común es la de pedículo único (es decir, la que ocurre en pacientes en los que tratamos de graduar el rango de estenosis en una carótida estando la contralateral ocluida). De manera similar al caso anterior, la utilización de índices, comparación entre territorio derecho-izquierdo y entre ACC/ACI/vertebral ipsilaterales permitirá, junto con el patrón dúplex transcraneal, una evaluación y diagnóstico correctos.
ConclusiónLa determinación de un parámetro ultranonográfico aislado directo, como la VSM o la VDF, no es suficiente para realizar un diagnóstico fiable del grado de estenosis carotídea. El solapamiento de velocidades es muy importante entre los estudios y metaanálisis publicados, con unos valores predictivos positivo y negativo en el diagnóstico de un determinado grado de estenosis de alrededor del 85-95% cuando se utilizan de forma aislada (VSM, VDF o índices). El diagnóstico debe basarse tanto en signos directos como indirectos, un aspecto que el documento de consenso actual desarrolla para cada grado específico de estenosis.
La evaluación del estudio ultrasonográfico debe ser completa, basándose siempre en el espectro Doppler, utilizando la VSM como elemento principal de diagnóstico pero apoyada en otros parámetros como la VDF o el índice sistólico (tablas 1 y 2), comparando el territorio afecto y el contralateral y utilizando la información obtenida en el estudio Doppler/dúplex transcraneal. El examen transcraneal debe realizarse siempre en estenosis ≥50%, donde proporciona una información de gran utilidad confirmando la normalidad del estudio y especialmente evitando falsos negativos en el examen de troncos supraaórticos. En situaciones de flujo muy bajo (estenosis seudooclusiva) o ausente (oclusión) el estudio carotídeo podría parecer normal, pero el dúplex/Doppler transcraneal permitirá determinar que nos encontramos ante una estenosis muy importante o una oclusión.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.