Las personas con secuelas de poliomielitis pueden presentar nuevos síntomas que constituirían el síndrome pospolio (SPP).
Objetivo Identificar el perfil clínico y funcional, y las características epidemiológicas de personas que padecen SPP.
Pacientes y métodosEstudio retrospectivo de 400 pacientes afectados de poliomielitis visitados en consulta externa del Institut Guttmann, de los cuales a 310 se les diagnosticó SPP. Se describieron variables epidemiológicas, clínicas y electromiográficas. Se analizó la relación entre edad de adquisición de la polio y gravedad de la misma, así como entre el sexo y la edad de aparición del SPP y la frecuencia de síntomas.
ResultadosSe observó mayor frecuencia de SPP en mujeres (57,7%). La edad media de inicio de la clínica fue 52,4 años, más precoz en mujeres. Edad de primoinfección mayor de 2 años no se relacionó con mayor gravedad de la polio.
La frecuencia de síntomas fue: dolor 85%, pérdida de fuerza 40%, fatiga 65,5%, cansancio 57,8%, intolerancia al frío 20,2%, disfagia 11,7%, quejas cognitivas 9%, síntomas depresivos 31,5%. La fatiga, el cansancio, la depresión y las quejas cognitivas fueron significativamente más frecuentes en mujeres.
El 59% de los pacientes presentaban hallazgos electromiográficos sugestivos de SPP.
ConclusionesEl tipo de sintomatología que presentaba nuestra muestra es similar a la publicada, no así en la frecuencia de la misma. Creemos que el perfil clínico de los pacientes podría ser muy diverso, y dar mayor peso a parámetros objetivos como el empeoramiento o la aparición de debilidad y el estudio de biomarcadores podría acercarnos más a un diagnóstico preciso.
Patients presenting sequelae of poliomyelitis may present new symptoms, known as post-polio syndrome (PPS).
ObjectiveTo identify the clinical and functional profile and epidemiological characteristics of patients presenting PPS.
Patients and methodsWe performed a retrospective study of 400 patients with poliomyelitis attended at the Institut Guttmann outpatient clinic, of whom 310 were diagnosed with PPS. We describe patients’ epidemiological, clinical, and electromyographic variables and analyse the relationships between age of poliomyelitis onset and severity of the disease, and between sex, age of PPS onset, and the frequency of symptoms.
ResultsPPS was more frequent in women (57.7%). The mean age at symptom onset was 52.4 years, and was earlier in women. Age at primary infection >2 years was not related to greater poliomyelitis severity.
The frequency of symptoms was: pain in 85% of patients, loss of strength in 40%, fatigue in 65.5%, tiredness in 57.8%, cold intolerance in 20.2%, dysphagia in 11.7%, cognitive complaints in 9%, and depressive symptoms in 31.5%. Fatigue, tiredness, depression, and cognitive complaints were significantly more frequent in women.
Fifty-nine percent of patients presented electromyographic findings suggestive of PPS.
ConclusionsWhile the symptoms observed in our sample are similar to those reported in the literature, the frequencies observed are not. We believe that patients’ clinical profile may be very diverse, giving more weight to such objective parameters as worsening of symptoms or appearance of weakness; analysis of biomarkers may bring us closer to an accurate diagnosis.
La poliomielitis es una enfermedad producida por un enterovirus que ataca a las motoneuronas, fundamentalmente de la médula espinal1. Millones de personas en todo el mundo padecen secuelas físicas causadas por la infección de la polio que les confieren diferentes grados de discapacidad.
El ser humano es el reservorio del virus, por lo que la transmisión ocurre de persona a persona, habitualmente a través de la ruta fecal-oral. La infección suele afectar a los menores de 5 años y las epidemias tienen lugar predominantemente en los meses estivales. Tras unos síntomas iniciales de fiebre, fatiga, cefaleas, vómitos y rigidez, la disminución de fuerza puede aparecer en cuestión de horas. La Organización Mundial de la Salud (OMS) estima que uno de cada 200 infectados presenta alguna forma de parálisis irreversible y entre un 5-10% muere debido al fallo respiratorio2. Tras el descubrimiento de las vacunas, en 1955 la inyectable por Salk y en 1963 la oral conocida como Sabin, se iniciaron campañas de vacunación masiva con las que la infección logró controlarse. La OMS certificó la erradicación de la poliomielitis en el mundo occidental tras la detección del último caso en América en 1994, en el Pacífico en el 2000 y en Europa en el 2002. Aun así, según el informe del 2015, la poliomielitis sigue siendo endémica en Afganistán y en Pakistán3.
Hasta hace relativamente poco tiempo, la poliomielitis se consideraba una enfermedad neurológicamente estable, que tras la fase aguda podía dejar en mayor o menor medida secuelas funcionales. Sin embargo, a partir de los años 70, se comenzaron a detectar casos de personas que presentaban nueva sintomatología que producía un empeoramiento funcional.
Tras establecerse los criterios de Halstead en 1985, la OMS reconoció en su novena revisión de la ICD (Clasificación Internacional de las Enfermedades) el término de «pospolio» como entidad clínica per se3, tras una serie de debates en los que se discutió si existía esta nueva entidad nosológica o simplemente se trataba de un deterioro funcional asociado a la edad.
Actualmente el diagnóstico del síndrome pospolio (SPP) se basa en los criterios de Halstead modificados, los «Criterios de March of Dimes» de abril 20104:
- –
Haber tenido una poliomielitis aguda con afectación motora confirmada por la historia clínica, la atrofia muscular, la parálisis o paresia y signos de denervación en la electromiografía (EMG).
- –
Periodo de estabilización de los síntomas clínicos tras la poliomielitis aguda de al menos 15 años.
- –
Instauración aguda o progresiva de un nuevo déficit muscular o fatigabilidad anormal (disminución de la resistencia) con o sin fatiga generalizada, nueva atrofia muscular o dolor muscular o articular. Con menos frecuencia los síntomas pueden incluir problemas respiratorios o disfagia.
- –
Los nuevos síntomas deben permanecer al menos un año.
- –
Debemos excluir como causa de los síntomas otros procesos neuromusculares, médicos y ortopédicos.
Halstead observó, entre los años 1995 y 2000, un aumento evidente de artículos científicos con relación a esta entidad, al tiempo que en Estados Unidos se detectó también un pico en el número de asistencias en las unidades clínicas dedicadas al tratamiento y estudio de esta patología5.
Dicha actividad ha ido decreciendo en la última década, aun cuando el número de personas con SPP sigue estando presente y va envejeciendo. Sin embargo, el retardo en la vacunación en España de casi 10 años frente a Estados Unidos y otros países occidentales hace que la aparición del SPP también se haya retardado, lo que explicaría el interés suscitado por esta entidad en nuestro país, en estos momentos.
La etiopatogenia de esta entidad es actualmente desconocida. Entre las principales hipótesis destacan la existencia de un mecanismo de descompensación entre la denervación crónica y el proceso de reinervación que ayuda a mantener la función muscular. Otra hipótesis se basa en los hallazgos encontrados en las biopsias musculares, que podrían hacer pensar en una posible reactivación del virus latente en las motoneuronas3.
En relación con los factores de riesgo, aunque no están claros, algunos estudios proponen que mayor edad en la fase aguda de la enfermedad, sexo femenino, mayor gravedad del cuadro motor inicial, menor grado de recuperación funcional tras la infección aguda, mayor duración del periodo de latencia desde el cuadro agudo de la enfermedad hasta el inicio de la recuperación, uso de ventilación mecánica en la fase aguda de la enfermedad, y un grado importante de actividad física, podrían relacionarse con mayor riesgo de desarrollar un SPP6.
En las series españolas la edad de primoinfección estaría en torno a los 2 años, mientras que en otros países desarrollados tiende a ser mayor7. La gravedad de la infección aguda ha sido determinada de forma diferente por los distintos autores, ÿguila-Maturana et al. consideran la severidad de las secuelas tras la fase de recuperación de la primoinfección, la necesidad de ventilación mecánica, el número de extremidades afectas, el tiempo de recuperación de la marcha y el número de intervenciones, factores determinantes de la gravedad7. Así, una edad de adquisición más avanzada podría relacionarse con una infección aguda más grave, y esto a su vez con mayores secuelas, siendo todos estos factores un posible riesgo para el desarrollo de SPP.
El objetivo del presente estudio es identificar el perfil clínico y funcional, así como las características epidemiológicas, de un grupo de pacientes etiquetados con el diagnóstico de SPP. De esta manera se podrían identificar mejor las necesidades de esta población y promover estrategias en materia de salud que reduzcan su impacto funcional. Por otra parte, se ha intentado evaluar la aplicabilidad de los criterios de SPP en aquellos pacientes que acudieron a nuestro centro refiriendo empeoramiento funcional con antecedentes de poliomielitis.
Material y métodosPacientesSe realizó un estudio retrospectivo basado en los pacientes atendidos en la unidad especializada en secuelas de poliomielitis del Institut Guttmann.
Se tomó una muestra aleatoria de 400 pacientes afectos de secuelas de poliomielitis que realizaban seguimiento en consultas externas de la Unidad de Poliomielitis del Institut Guttmann. Se incluyeron para el estudio aquellos pacientes a quienes se les había diagnosticado SPP según los criterios internacionales (March of Dimes 2010)4.
Se excluyeron aquellos pacientes que presentaban síntomas, signos y/o una EMG sugestiva de otra enfermedad neurológica. Así mismo, pacientes con enfermedades como hipo o hipertiroidismo, anemias importantes u otras enfermedades sistémicas que pudieran producir sintomatología similar al SPP; así como aquellos que presentaban un proceso ortopédico responsable de la sintomatología.
Variables consideradasSe recogieron variables demográficas, clínicas y electromiográficas.
- -
Variables demográficas: sexo, edad de la primoinfección, año de la misma, incidencia de polio por décadas, edad de inicio de la clínica sugestiva de SPP, número de años entre la primoinfección y la aparición de la sintomatología sugestiva de SPP, situación laboral en el momento del diagnóstico de SPP.
- -
Variables clínicas: necesidad de pulmón de acero en el momento de la infección aguda, número de extremidades afectas, capacidad de marcha en el momento de la visita, necesidad de silla de ruedas u otras ayudas técnicas, necesidad de una nueva ortesis desde la aparición de la clínica sugestiva del SPP, frecuencia de dolor músculo-esquelético, pérdida de fuerza referida por el paciente, fatiga, cansancio, intolerancia al frío, quejas cognitivas, síntomas depresivos y disfagia. A su vez se registraron complicaciones asociadas como patología de hombro, radiculopatía y fracturas óseas. Se registró la gravedad de la poliomielitis aguda considerando «grave» la necesidad de pulmón y/o 3-4 extremidades afectas tras la recuperación inicial, según la información aportada por el paciente.
- -
Variable electromiográfica: se evaluaron los resultados de la EMG en los que esta se había realizado, con el objetivo de descartar otras entidades, y valorar fenómenos de denervación agudos, incremento marcado del «jitter» y presencia de bloqueos que sugiriesen SPP.
Hemos realizado un análisis descriptivo de las características de los pacientes con SPP de acuerdo con las variables anteriormente señaladas. Para la descripción de las variables categóricas se han utilizado las frecuencias absolutas y las relativas. Para las variables continuas se han utilizado la media y la desviación típica.
A su vez se analizó si la edad de adquisición de la infección aguda (en este caso, menor o mayor de 2 años, ya que esta fue la edad media de nuestra muestra) repercutía en la gravedad de la poliomielitis de acuerdo con la clasificación antes mencionada. Por otra parte, se intentó corroborar si la edad de aparición del SPP y su sintomatología están influidas por el sexo, tal como algunos autores mencionan6.
Los métodos estadísticos utilizados para realizar comparaciones entre las variables fueron la prueba de Chi cuadrado y la prueba no paramétrica de Mann-Whitney (ya que previamente se había realizado la prueba de normalidad de Kolmogorov-Smirnov).
ResultadosCaracterísticas de la muestra y datos clínico-demográficos de la infección agudaDe la muestra aleatoria de 400 pacientes que habían padecido poliomielitis en la infancia y consultaron en nuestro centro por sintomatología relacionada con dicha patología, a 310 pacientes se les diagnosticó SPP.
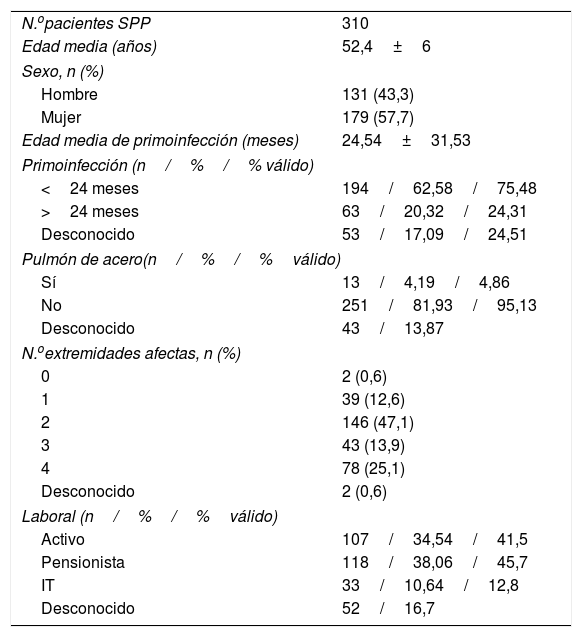
Las características demográficas y clínicas de este grupo de pacientes pueden observarse en la tabla 1.
Características de la muestra de pacientes con diagnóstico de SPP
| N.opacientes SPP | 310 |
| Edad media (años) | 52,4±6 |
| Sexo, n (%) | |
| Hombre | 131 (43,3) |
| Mujer | 179 (57,7) |
| Edad media de primoinfección (meses) | 24,54±31,53 |
| Primoinfección (n/%/% válido) | |
| <24 meses | 194/62,58/75,48 |
| >24 meses | 63/20,32/24,31 |
| Desconocido | 53/17,09/24,51 |
| Pulmón de acero(n/%/%válido) | |
| Sí | 13/4,19/4,86 |
| No | 251/81,93/95,13 |
| Desconocido | 43/13,87 |
| N.oextremidades afectas, n (%) | |
| 0 | 2 (0,6) |
| 1 | 39 (12,6) |
| 2 | 146 (47,1) |
| 3 | 43 (13,9) |
| 4 | 78 (25,1) |
| Desconocido | 2 (0,6) |
| Laboral (n/%/%válido) | |
| Activo | 107/34,54/41,5 |
| Pensionista | 118/38,06/45,7 |
| IT | 33/10,64/12,8 |
| Desconocido | 52/16,7 |
%: porcentaje de pacientes; IT: incapacidad temporal; N: número de pacientes; SPP: síndrome pospolio; válido: % respecto a los pacientes con datos conocidos.
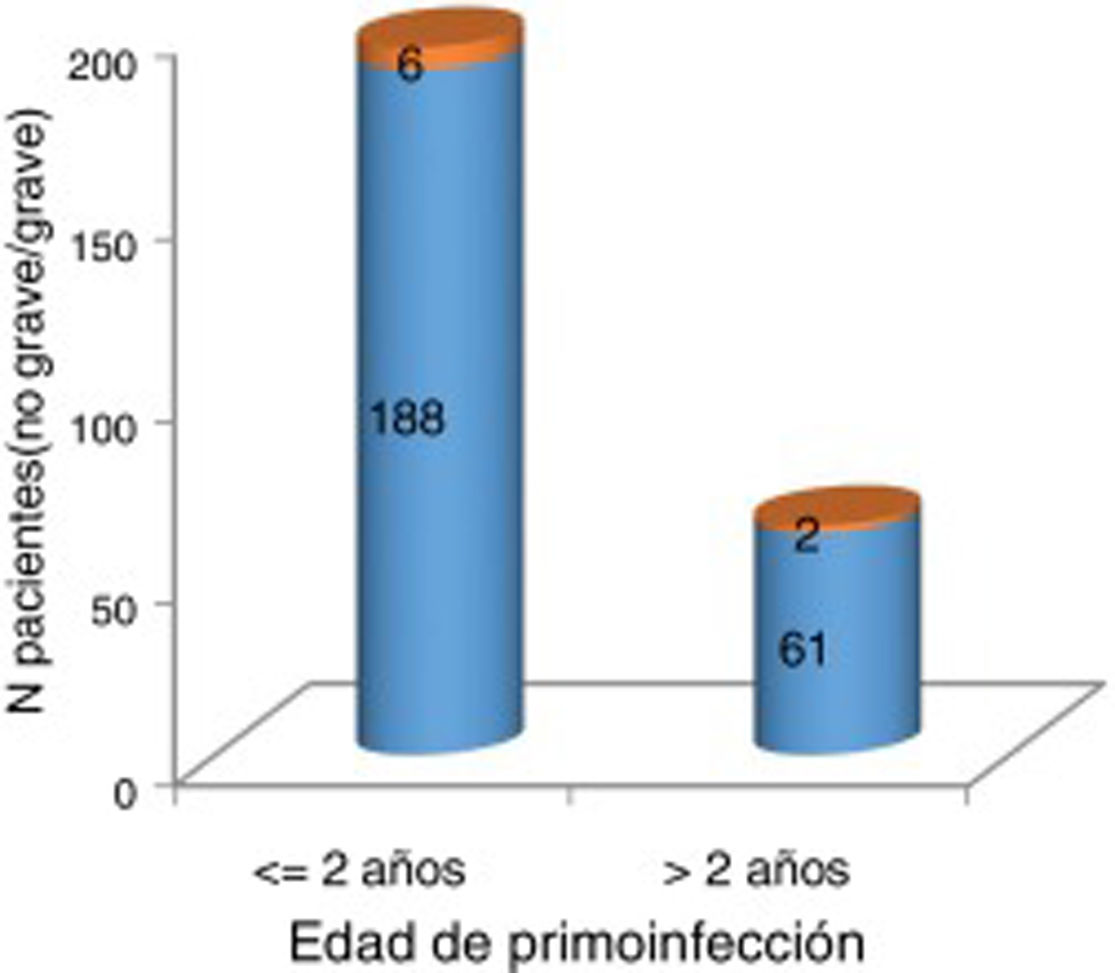
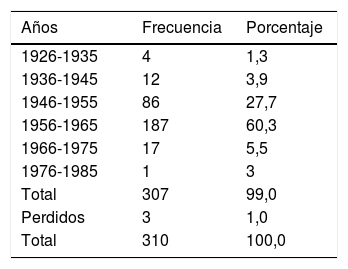
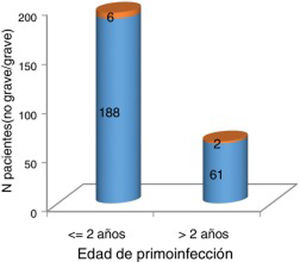
Cabe destacar que en el momento de la recogida de los datos retrospectivos nuestra muestra tenía una edad media de 55 años. El número de mujeres fue mayor que el de varones. La afectación de 2 extremidades fue la más frecuente, y ocurría en el 50% de los casos, sin embargo, hasta el 25% tenía las 4 afectadas. Tres cuartas partes de los pacientes habían padecido la enfermedad aguda antes de los 2 años. Según nuestro análisis, aquellos pacientes que enfermaron con más de 2 años no presentaron una afectación neurológica más grave, según los criterios de gravedad que anteriormente se han comentado en el apartado de métodos (fig. 1).
Gravedad de la polio aguda en función de la edad de primoinfección mayor o menor de 2 años.
Naranja (cuadro superior): grave (necesidad de pulmón de acero y/o 3-4 extremidades afectas). Azul (cuadro inferior): no grave (no necesidad de pulmón de acero y 1-2 extremidades afectas). No se evidencian diferencias significativas entre una edad de primoinfección mayor de 2 años y una mayor gravedad neurológica de la infección (p=1).
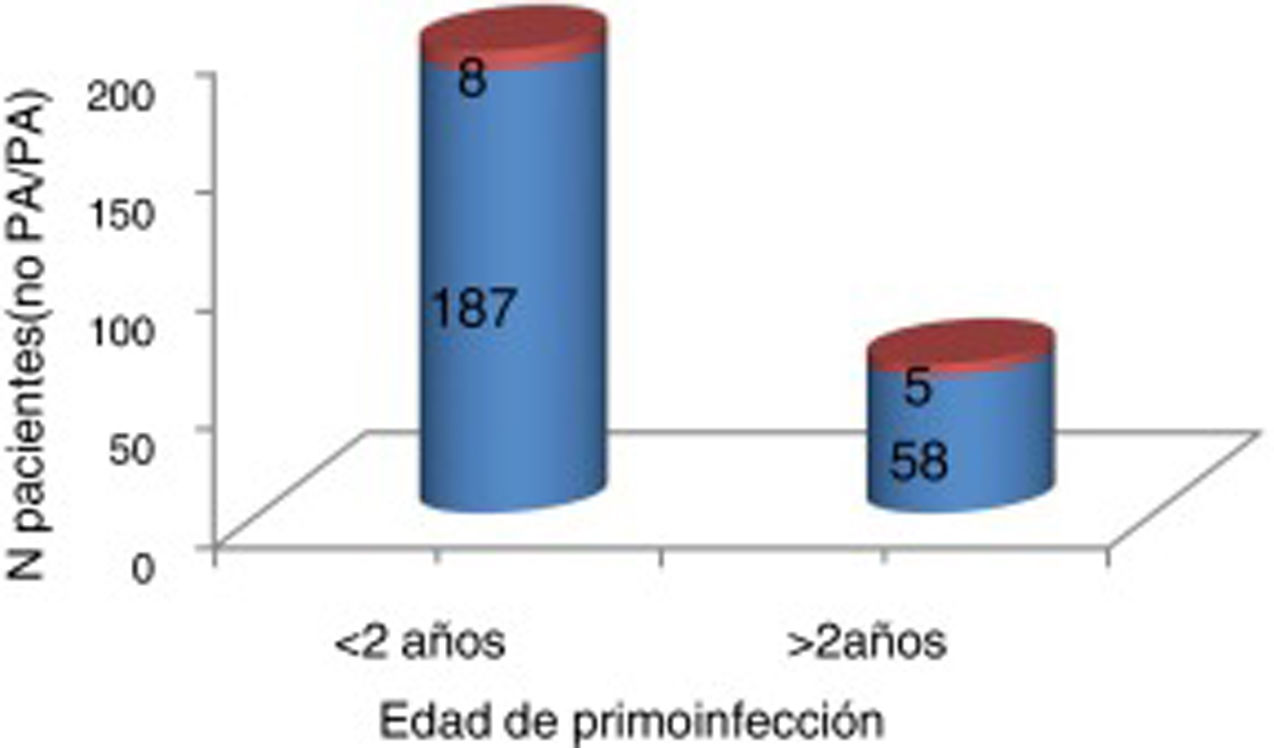
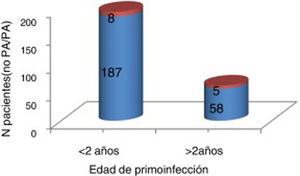
Tampoco se encontraron diferencias significativas entre los pacientes que contrajeron la infección aguda antes o después de los 2 años respecto a la necesidad de pulmón de acero (fig. 2).
Necesidad de pulmón de acero (PA) según la edad de primoinfección mayor o menor de 2 años.
Rojo (cuadro superior): precisan pulmón de acero. Azul (cuadro inferior): no precisan pulmón de acero. La necesidad de pulmón de acero fue muy similar en ambos grupos de pacientes (mayores y menores de 2 años), sin encontrar diferencias estadísticamente significativas (p=0,31).
La mayor acumulación de casos entre nuestros pacientes se distribuye entre 1956 y 1965. La incidencia de infección aguda puede verse reflejada en la tabla 2.
Edad de inicio y características de los pacientes en el momento del diagnóstico del síndrome pospolioLa mayoría de los pacientes iniciaron la clínica sugestiva de SPP entre los 45 y los 55 años, siendo la media de edad de 52,44 años (DT 7,08).
Teniendo en cuenta que la edad media para la primoinfección eran 24,54 meses (DT 31,53), el tiempo medio transcurrido desde este momento y la aparición del SPP fueron 49,94 años.
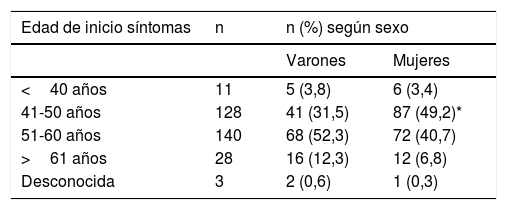
La mayor parte de los pacientes inician la clínica sugestiva de SPP entre los 40 y 60 años, siendo la década de mayor frecuencia entre los 50 y 60. Si tenemos en cuenta el sexo, se evidencia que las mujeres tienen una edad de inicio de la sintomatología significativamente más precoz que los hombres, entre los 40 y 50 años. Estos datos se reflejan en la tabla 3.
Edad de inicio de los síntomas de SPP según el sexo
| Edad de inicio síntomas | n | n (%) según sexo | |
|---|---|---|---|
| Varones | Mujeres | ||
| <40 años | 11 | 5 (3,8) | 6 (3,4) |
| 41-50 años | 128 | 41 (31,5) | 87 (49,2)* |
| 51-60 años | 140 | 68 (52,3) | 72 (40,7) |
| >61 años | 28 | 16 (12,3) | 12 (6,8) |
| Desconocida | 3 | 2 (0,6) | 1 (0,3) |
n: número de pacientes; n (%): número y porcentaje de pacientes; SPP: síndrome pospolio.
El inicio de la sintomatología entre 41-50 años es mayor en mujeres que en varones de manera estadísticamente significativa.
Respecto a la capacidad de marcha en el momento del diagnóstico de SPP, el 26,1% (n=81) de los pacientes no podían caminar. Entre los pacientes que podían hacerlo el 73,9% (n=229), el 16,1% (n=50) precisaban ayuda de una ortesis y el 20,3% (n=63) de 2.
En el momento del diagnóstico, el 46,4% (n=144) de los pacientes, independientemente de que tuvieran o no capacidad de marcha, necesitaban una silla de ruedas y el 14% precisaba que fuese eléctrica.
El 24% de los pacientes precisaban una nueva ortesis tras el diagnóstico de SPP debido al empeoramiento funcional.
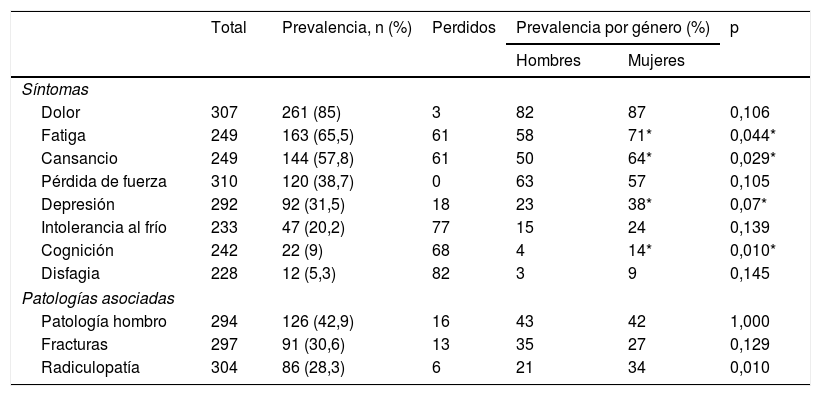
Síntomas y frecuencia de los mismosEn la tabla 4 se recogen la frecuencia de síntomas SPP y la patología asociada en los pacientes de la muestra.
Frecuencia de síntomas SPP y patología asociada
| Total | Prevalencia, n (%) | Perdidos | Prevalencia por género (%) | p | ||
|---|---|---|---|---|---|---|
| Hombres | Mujeres | |||||
| Síntomas | ||||||
| Dolor | 307 | 261 (85) | 3 | 82 | 87 | 0,106 |
| Fatiga | 249 | 163 (65,5) | 61 | 58 | 71* | 0,044* |
| Cansancio | 249 | 144 (57,8) | 61 | 50 | 64* | 0,029* |
| Pérdida de fuerza | 310 | 120 (38,7) | 0 | 63 | 57 | 0,105 |
| Depresión | 292 | 92 (31,5) | 18 | 23 | 38* | 0,07* |
| Intolerancia al frío | 233 | 47 (20,2) | 77 | 15 | 24 | 0,139 |
| Cognición | 242 | 22 (9) | 68 | 4 | 14* | 0,010* |
| Disfagia | 228 | 12 (5,3) | 82 | 3 | 9 | 0,145 |
| Patologías asociadas | ||||||
| Patología hombro | 294 | 126 (42,9) | 16 | 43 | 42 | 1,000 |
| Fracturas | 297 | 91 (30,6) | 13 | 35 | 27 | 0,129 |
| Radiculopatía | 304 | 86 (28,3) | 6 | 21 | 34 | 0,010 |
n: número de pacientes; SPP: síndrome pospolio.
El síntoma más frecuente fue el dolor músculo-esquelético, seguido de la fatiga y el cansancio. La pérdida de fuerza era referida por el 40% (n=120) de los pacientes, sin embargo, no se realizó una comparación de las exploraciones neurológicas en diferentes momentos de la historia del paciente para poder corroborar este dato, por lo que es un dato subjetivo.
En 242 pacientes se había preguntado sobre la existencia de sintomatología cognitiva, de los cuales 22 (9%) referían tener déficits; de ellos, 16 tenían una exploración neuropsicológica realizada. En todos los que tenían exploración, se evidenciaban alteraciones, las más frecuentes fueron alteraciones en la atención (n=12), memoria (n=10), enlentecimiento cognitivo (n=12) y función ejecutiva (n=8), sin existencia de sintomatología depresiva acompañante.
En 272 pacientes de la muestra se encontraron datos clínicos de la existencia o no de disfagia. Esta fue referida por 32 (11,7%); sin embargo, la videofluoroscopia no evidenció alteraciones en ninguno de ellos.
Las mujeres presentaban de manera estadísticamente significativa mayor frecuencia de fatiga y de cansancio que los hombres, así como mayor número de síntomas (p=0,044; p=0,029).
La EMG se realizó en 232 pacientes (79%), encontrándose en 139 (59%) fenómenos de incremento del «jitter» y de bloqueo o inestabilidad de la excitación de la fibra motora que son sugestivos de SPP.
No se evidenció relación entre una mayor gravedad de la polio aguda y la presencia de alteraciones electromiográficas sugestivas de SPP (p=0,059).
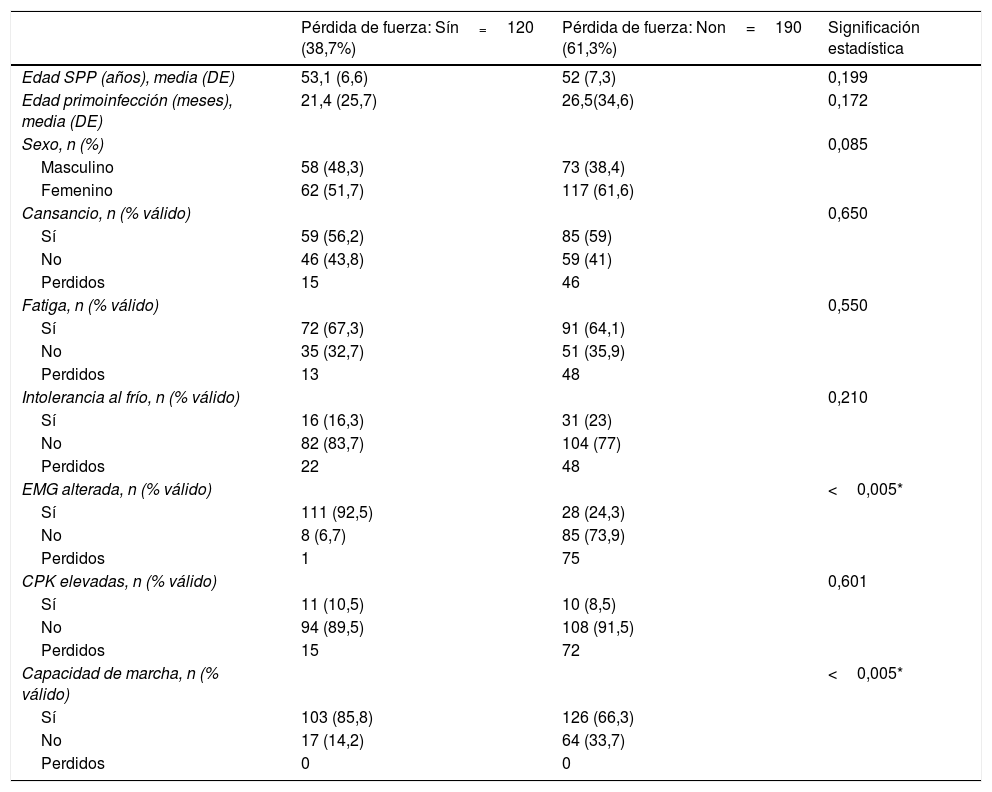
La pérdida de fuerza fue referida por un 38,7% de los pacientes y dada la importancia de este síntoma en la discapacidad y funcionalidad de estos hemos realizado una tabla descriptiva para valorar las diferencias entre los pacientes que refieren este síntoma y los que no lo hacen, incluyendo variables demográficas y clínicas (tabla 5).
Tabla comparativa de los pacientes en función de si referían o no pérdida de fuerza
| Pérdida de fuerza: Sín=120 (38,7%) | Pérdida de fuerza: Non=190 (61,3%) | Significación estadística | |
|---|---|---|---|
| Edad SPP (años), media (DE) | 53,1 (6,6) | 52 (7,3) | 0,199 |
| Edad primoinfección (meses), media (DE) | 21,4 (25,7) | 26,5(34,6) | 0,172 |
| Sexo, n (%) | 0,085 | ||
| Masculino | 58 (48,3) | 73 (38,4) | |
| Femenino | 62 (51,7) | 117 (61,6) | |
| Cansancio, n (% válido) | 0,650 | ||
| Sí | 59 (56,2) | 85 (59) | |
| No | 46 (43,8) | 59 (41) | |
| Perdidos | 15 | 46 | |
| Fatiga, n (% válido) | 0,550 | ||
| Sí | 72 (67,3) | 91 (64,1) | |
| No | 35 (32,7) | 51 (35,9) | |
| Perdidos | 13 | 48 | |
| Intolerancia al frío, n (% válido) | 0,210 | ||
| Sí | 16 (16,3) | 31 (23) | |
| No | 82 (83,7) | 104 (77) | |
| Perdidos | 22 | 48 | |
| EMG alterada, n (% válido) | <0,005* | ||
| Sí | 111 (92,5) | 28 (24,3) | |
| No | 8 (6,7) | 85 (73,9) | |
| Perdidos | 1 | 75 | |
| CPK elevadas, n (% válido) | 0,601 | ||
| Sí | 11 (10,5) | 10 (8,5) | |
| No | 94 (89,5) | 108 (91,5) | |
| Perdidos | 15 | 72 | |
| Capacidad de marcha, n (% válido) | <0,005* | ||
| Sí | 103 (85,8) | 126 (66,3) | |
| No | 17 (14,2) | 64 (33,7) | |
| Perdidos | 0 | 0 |
% válido: es el porcentaje obtenido de la n pacientes sí o no teniendo en cuenta los pacientes de los que no se tienen datos (perdidos); CPK: creatina-fosfocinasa; DE: desviación estándar; EMG: electromiografía; n: número de pacientes; SPP: síndrome pospolio.
EMG alterada: incremento del «jitter» y de bloqueo o inestabilidad de la excitación de la fibra motora, fenómenos de denervación aguda.
Al analizar las variables cabe destacar que se evidencia una relación estadísticamente significativa entre referir pérdida de fuerza y evidenciar alteraciones sugestivas de SPP en la EMG (incremento del «jitter» y de bloqueo o inestabilidad de la excitación de la fibra motora, así como fenómenos de denervación aguda), p<0,005.
Por otro lado, también se evidencian diferencias estadísticamente significativas entre referir pérdida de fuerza y tener capacidad de marcha (p<0,005).
DiscusiónEl principal propósito de nuestro estudio ha sido realizar una descripción de las características demográficas y clínicas, así como neurofisiológicas, de una muestra de pacientes con SPP. La mayoría de los artículos publicados en pacientes con polio en fase crónica no se han centrado específicamente en el SPP, sino que lo han incluido dentro de un análisis general. A pesar de que la selección de los pacientes se ha realizado de una manera aleatoria, creemos que el número de los mismos incluido es lo suficientemente representativo como para tener en consideración los resultados que del estudio se obtienen. Que sepamos, hasta el momento este es el estudio con un mayor número de pacientes específicamente afectos de SPP analizado. No obstante, se debe tener en cuenta que la obtención de los datos se ha basado en la recogida de información de la historia clínica de manera retrospectiva, lo cual repercute en la pérdida de información en algunas de las variables.
La primera y principal dificultad que podemos encontrar a la hora de realizar un estudio centrado en el SPP viene dada por las limitaciones del propio diagnóstico de la entidad. Los criterios clínicos en los que se basa están sujetos a interpretación por parte del paciente y del profesional, por lo que sería presumible una variabilidad en el porcentaje de diagnósticos entre centros o grupos de profesionales diferentes. Probablemente el desconocimiento de la etiopatogenia de la entidad, pese a existir varias teorías3, haya influido en la inconcreción de los criterios diagnósticos. A ello habría que añadir los condicionantes sociolaborales e históricos que han rodeado al SPP y a la propia poliomielitis. En este sentido, apenas hay publicadas series en las que podamos comparar la equidad en la aplicación de estos criterios.
En dichas series se observan unos porcentajes de frecuencia de SPP que varían entre el 25 y el 80%8,9. En nuestro caso la frecuencia es elevada, ya que al 77,5% de los pacientes de la muestra inicial se les ha diagnosticado SPP, si bien se ha de tener en cuenta el sesgo que supone que la muestra no es poblacional, sino únicamente de pacientes que solicitaban una visita en una unidad especializada de poliomielitis. La mayoría de los pacientes acudieron tras presentar algún cambio clínico en su patología y, probablemente, los profesionales podrían estar más sensibilizados con la sintomatología que si se tratase de una consulta de neurología general. Ambos factores condicionarían el diagnóstico de la entidad según los criterios actuales. El único marcador no sintomático del que disponemos es la EMG, pero la ausencia de fenómenos indicativos de denervación aguda no es excluyente del diagnóstico de SPP de acuerdo con esos mismos criterios.
La mayor parte de nuestros pacientes adquirieron la poliomielitis aguda en la década previa a la implantación de las primeras campañas de vacunación que se comenzaron a realizar en España en 1963. El retraso en la administración de la vacuna en España hizo que hubiese un gran número de afectados durante estos años. Las epidemias en España aparecieron alrededor de 10 años más tarde que en otros países; esto explicaría que las publicaciones al respecto del SPP en España también hayan aparecido de forma más tardía. El único estudio descriptivo de pacientes con secuelas de poliomielitis en España fue el realizado en 2005 por ÿguila-Maturana et al., en el que se describe la situación clínica de 37 pacientes con secuelas de poliomielitis. Dado que no se consideró el factor «pospolio» a la hora de evaluar o seleccionar la muestra, no es comparable a la de nuestro trabajo7. A pesar de todas estas salvedades, podemos cotejar algunos datos de nuestro estudio con respecto a los previos:
La edad media de adquisición de la poliomielitis aguda en nuestra serie fue de 24,54 meses, muy similar a la señalada por ÿguila-Maturana et al.7. Sin embargo, otros autores han descrito una media de edad más elevada, en torno a los 6 años10.
La edad de primoinfección avanzada ha sido valorada como un factor de riesgo para una mayor gravedad de la enfermedad6,7,11. En nuestra serie no se evidenció una relación entre la edad menor o mayor de 2 años en la primoinfección y la gravedad de la polio aguda, entendiendo como gravedad la necesidad de pulmón de acero y/o la afectación de 3-4 extremidades.
El pulmón de acero había sido utilizado por el 5% de nuestros pacientes, encontrándose en la literatura cifras que varían entre el 5 y 15%5. ÿguila-Maturana et al. encontraron que el 13,5% de los pacientes precisaron pulmón de acero7 y otros autores como Halstead hasta el 53%5. Los primeros apuntaban en sus artículos que esta diferencia podría deberse a que la edad de la primoinfección era mayor; sin embargo, en nuestra serie no encontramos diferencias en relación con la edad. Es posible que si en nuestra muestra hubiera más pacientes con edades muy por encima de los 2 años se pudiera encontrar alguna diferencia, sin descartar otras hipótesis como la rapidez en el diagnóstico, la accesibilidad a centros con tecnología que permitiese esa actuación1, o la posibilidad de que los pacientes más graves hubieran fallecido.
La media de la edad de inicio de los síntomas compatibles con SPP fue 52,4 años, con un periodo de estabilidad media de 49 años, que es sensiblemente mayor a la observada por otros autores españoles, con cifras entre 38,7 y 41 años7,12. En las series internacionales se refleja una gran variabilidad en el periodo de estabilidad, que puede oscilar desde los 8 hasta los 71 años13-15, coincidiendo alguno de ellos con los de nuestra serie. No hay una explicación clara para estas diferencias; en nuestra opinión, podrían ser debidas a la dificultad para la correcta identificación de la sintomatología, ya que algunos pacientes en la etapa de estabilidad clínica presentan ya dolor o cansancio, siendo difícil constatar cuándo se produce un verdadero cambio. La interpretación de los síntomas es subjetiva, lo cual puede implicar errores en datar el inicio de los mismos.
El sexo femenino presenta una mayor prevalencia de SPP. En nuestra serie fue del 57,7%, en concordancia con otros autores7,16. Además, las mujeres presentaban sintomatología de SPP a una edad más temprana, en los 40-50 años (mientras que los hombres lo hacen con más frecuencia en la década posterior). La fatiga y el cansancio fueron más frecuentes en mujeres que en hombres, sin conocerse la causa que lleva a este inicio precoz.
A nivel de funcionalidad, en el momento del diagnóstico el 46,4% de los pacientes precisaban silla de ruedas y el 26,1% de ellos no tenían capacidad de marcha. Un parámetro que nos puede dar una información más objetiva de la pérdida de funcionalidad es la necesidad de requerir una nueva ortesis. En nuestra serie lo precisaron un 24% de los pacientes con diagnóstico de SPP17.
El dolor fue el síntoma más frecuente entre nuestros pacientes, presentándose en el 85% de los mismos. Este porcentaje es similar al encontrado por Agre y superior a otros autores que observaron cifras alrededor del 30%18,19. Probablemente, el síntoma será recogido en las historias clínicas de manera más o menos explícita dependiendo de la importancia que le dé el afectado, por una parte, y el propio profesional que se entrevista con el paciente, por la otra. Creemos que la frecuencia e importancia del dolor se acerca más a la cifra reflejada en nuestro estudio; artículos recientes parecen corroborar la hipótesis de que además los pacientes con poliomielitis presentan un umbral del dolor disminuido, lo que apoyaría nuestra tesis20.
Los pacientes refirieron «fatiga» y/o «cansancio» de manera frecuente (en un 65,5 y 57,7%, respectivamente), que son porcentajes similares a los de otras series7, pero inferiores a autores como Halstead y Rossi, y Agre et al., en cuyos estudios el síntoma más frecuente fue la fatiga, con porcentajes del 89 y 83%, respectivamente11,17. Dicho síntoma no ha sido evaluado por escalas específicas en la mayoría de los casos (tampoco en nuestra serie), por lo que la comparación entre los distintos estudios se debería hacer con reservas.
El 40% de los pacientes referían pérdida de fuerza en uno o más miembros, siendo un porcentaje inferior a la mayoría de los estudios, en los que encontramos porcentajes que varían entre el 30 y el 100%7,15,19. Estas diferencias probablemente se deban a que en la mayoría de los estudios no se realizaron medidas específicas que cuantificasen dicha pérdida de fuerza (en nuestro caso tampoco lo hicimos de manera sistemática). Además, en ocasiones se han incluido solo a pacientes que de manera explícita referían la pérdida de fuerza y en otros a aquellos en los que se encontraba dicha pérdida tras una exploración física. A su vez debemos tener en cuenta, como hemos señalado con anterioridad, que en la mayoría de los estudios se mezclan tanto pacientes con secuelas de poliomielitis como pacientes con diagnóstico de SPP:
Las quejas cognitivas no son infrecuentes en los pacientes con SPP. Sin embargo, no se ha logrado demostrar que en esta patología existan trastornos cognitivos específicos21. No está claro si las alteraciones encontradas a nivel sobre todo de atención y memoria en los estudios realizados son secundarias al SPP o a un trastorno concurrente pero no relacionado22. Según un estudio realizado en el año 2000, las dificultades de atención y memoria informadas por los pacientes con SPP podrían estar relacionadas más con las manifestaciones físicas o psicológicas de la enfermedad que con disminuciones objetivas en el rendimiento cognitivo21. No hay evidencia de que la fatiga general o mental afecte a la función cognitiva en los pacientes con SPP23. Llama la atención que en todos los pacientes de nuestro estudio que expresaron quejas cognitivas de manera reiterada se observaron alteraciones a nivel de la exploración neuropsicológica, sobre todo a nivel de atención, memoria y función ejecutiva. Se ha intentado vincular la formación reticular y el hipotálamo con la disminución de la atención y el aumento de la fatiga en el SSP22. La pérdida de reserva funcional asociada a la edad también podría ser un factor a considerar, así como fenómenos mal adaptativos asociados a la cronicidad, pero ninguna de estas hipótesis ha sido demostrada. Aunque no se administró de manera sistemática una escala de depresión a nuestros pacientes, el 30% manifestaba sintomatología claramente depresiva. Dicho porcentaje coincide con alguno de los publicados24. Según la literatura, la psicopatología no parece ser responsable del inicio o la intensidad de los nuevos síntomas de PPS22.
Los pacientes con SPP pueden tener sintomatología sugestiva de afectación bulbar como la disfagia25. Esto podría sugerir que las neuronas bulbares también sufren un proceso de deterioro lentamente progresivo, similar a los nervios de las extremidades26. No obstante, en 32 pacientes de nuestra serie se realizó una videofluoroscopia ante la queja de disfagia, sin encontrarse alteraciones específicas. Quizá esta queja podría deberse a un problema de fatiga muscular y no de debilidad no valorable en la videofluoroscopia.
Como hemos comentado con anterioridad, la EMG es la única exploración complementaria que, por una parte, nos confirma que evidentemente el paciente tuvo una poliomielitis y, por otra, nos puede mostrar una explicación fisiopatológica del empeoramiento del paciente. La EMG de fibra puede mostrar incrementos del «jitter» y fenómenos de bloqueo, lo cual se traduce en una inestabilidad de la excitación de la fibra muscular motora, que son hallazgos electromiográficos sugestivos de SPP, pero no se ha demostrado una correlación entre los mismos y la clínica de los pacientes3. En nuestra serie el 59% de pacientes con diagnóstico de SPP presentaban alguna de estas alteraciones electromiográficas. En nuestro análisis para determinar si dichas alteraciones eran más frecuentes en aquellos pacientes con afectación motora grave (pulmón de acero y/o 3 o 4 extremidades afectas), no se encontró una relación estadísticamente significativa (p=0,059). Sí se encontró significación estadística entre haber referido pérdida de fuerza por parte de los pacientes y presentar alteraciones en la EMG, con una relación positiva entre ambos (p<0,005), lo cual avalaría el uso de la EMG a la hora de evaluar estos pacientes. Sin embargo, en nuestra cohorte había un número elevado de pacientes que no referían pérdida de fuerza en los que no se realizó EMG, lo cual puede habernos hecho perder información. Además, para poder considerar la EMG como una prueba que puede hacernos distinguir grupos de pacientes y nos puede orientar en su evolución se deben realizar estudios prospectivos con valoraciones objetivas de la pérdida de fuerza y de la EMG en diferentes momentos.
Por otro lado, también se evidencian diferencias estadísticamente significativas entre referir pérdida de fuerza y tener capacidad de marcha; posiblemente esto que parece contradictorio se podría explicar porque los pacientes que no deambulan podrían acusar menos el empeoramiento de fuerza que aquellos que tienen una marcha muy funcional, y pequeños cambios a nivel motor pueden hacerse más notables.
ConclusionesLos criterios que existen actualmente para definir un SPP podrían no ser suficientemente objetivos como para describir una entidad con características clínicas uniformes.
Las diferencias entre la frecuencia de pacientes con diagnóstico de SPP en los diferentes centros podrían deberse a la subjetividad e inespecificidad de los criterios diagnósticos, basados únicamente en la clínica. Además, muchos de esos síntomas pueden ser comunes a los de otros pacientes con discapacidad crónica, independientemente de la etiología. La EMG es el único marcador que podría reflejar un cambio fisiopatológico responsable del empeoramiento, lo cual estaría respaldado por nuestros resultados, pero se precisan ensayos clínicos con un diseño adecuado para poder corroborar el papel del EMG en el diagnóstico y la evolución de los pacientes. Podrían valorarse otros biomarcadores serológicos o en líquido cefalorraquídeo, pero los estudios necesarios resultarían complicados atendiendo a la epidemiología actual de la poliomielitis.
Probablemente, las connotaciones sociales, laborales y legales que tiene el diagnóstico de SPP son en parte responsables de la definición actual de la entidad. Aunque es poco probable que dicha influencia desaparezca, creemos que una futura clasificación en diferentes subtipos podría facilitar el manejo de los pacientes.
Conflicto de interesesDeclaro que no existe conflicto de intereses para la publicación de este trabajo.