La eficacia de la fibrinólisis intravenosa como tratamiento en el ictus isquémico agudo depende de la rapidez en su administración. Para reducir el riesgo de complicaciones hemorrágicas existen contraindicaciones, como una INR ≥ 1,7. Nuestro objetivo fue determinar la fiabilidad del valor de INR obtenido mediante el coagulómetro portátil (CP) CoaguChek XS® (CPINR) frente al resultado del laboratorio (LINR).
MétodosEstudio retrospectivo observacional de pacientes consecutivos con ictus isquémico tratados con fibrinólisis intravenosa en nuestro centro durante 4 años. La INR fue medida con CP y en el laboratorio. Se compararon ambos valores mediante t de Student para datos apareados y, tomando como referencia la LINR, se realizó análisis ROC para determinar la CPINR con mayor valor predictivo.
ResultadosAnalizamos a 210 pacientes, con edad media 74,3±11,5 años, y 18 (8,6%) tomaban anticoagulantes orales antivitamina K. Se compararon LINR y CPINR sin evidenciarse diferencias significativas (diferencia LINR-CPINR –0,001±0,085; p=0,82). En el análisis por subgrupos: para pacientes con anticoagulantes orales (diferencia LINR-CPINR 0,001±0,081; p=0,42) y para LINR ≤ 1,2 (diferencia LINR-CPINR –0,008±0,081; p=0,16) ambas técnicas fueron concordantes, mientras que para LINR >1,2, CPINR infraestimó la INR (diferencia LINR-CPINR 0,058±0,095; p=0,01). Mediante análisis ROC una CPINR < 1,6 fue el punto de corte más sensible y específico para seleccionar pacientes tratables con fibrinólisis intravenosa (LINR < 1,7).
ConclusionesEl CP en el código ictus tiene una buena concordancia con el laboratorio. Este estudio indica que en nuestro centro una CPINR < 1,6 es el mejor umbral para predecir una LINR< 1,7. La validación de la CPINR en cada centro es recomendable para su uso protocolizado.
Speed of administration conditions the effectiveness of intravenous fibrinolysis in treating acute ischaemic stroke. To reduce the risk of haemorrhagic complications, the intervention is contraindicated in certain cases, such as where the International Normalised Ratio (INR) is ≥ 1.7. This study aimed to determine the reliability of point-of-care INR readings (POC-INR) taken using the CoaguChek® XS portable coagulometer compared to laboratory results (L-INR).
MethodsWe conducted a retrospective observational study of consecutive patients admitted to our centre with acute ischaemic stroke and who were treated with intravenous fibrinolysis, over a period of 4 years. Patients’ INR was measured with a portable coagulometer and in the laboratory. Results were compared using the paired-sample t test; using L-INR results as a reference value, ROC analysis was performed to determine POC-INR with greater predictive value.
ResultsThe study included 210 patients with a mean age of 74.3±11.5 years old; 18 (8.6%) were taking vitamin K antagonist oral anticoagulants (OAC). There were no significant differences between the 2 INR measurements in the population as a whole (POC-INR–L-INR difference: 0.001±0.085; P=.82). In subgroup analysis, the results coincided for patients taking OACs (0.001±0.081; P=.42) and those with L-INR ≤ 1.2 (0.008±0.081; P=.16). For L-INR>1.2, however, the portable coagulometer underestimated INR (0.058±0.095; P=.01). Through ROC analysis, POC-INR < 1.6 was found to be the cut-off point with greatest sensitivity (100%) and specificity (98.97%) for identifying patients eligible for intravenous fibrinolysis (L-INR < 1.7).
ConclusionsPOC-INR shows a good correlation with L-INR. Our results suggest that the best threshold to predict an L-INR < 1.7 is POC-INR < 1.6. Internal validation studies for POC-INR should be considered in all treatment centres.
La eficacia del tratamiento fibrinolítico con activador del plasminógeno tisular recombinante (rTPA) en el ictus isquémico depende de la rapidez de su administración1-5. Descartar posibles contraindicaciones del rTPA es crucial antes de su indicación. Entre estas contraindicaciones se encuentra una international normalized ratio (INR) superior a 1,71, por lo que conocer su valor antes de iniciar el rTPA puede ser decisivo. En los pacientes sin sospecha clínica de coagulopatía y que no están en tratamiento anticoagulante se puede plantear el inicio del rTPA sin esperar a conocer los parámetros de coagulación6. Sin embargo, en los pacientes que toman antagonistas de la vitamina K disponer de una INR antes de iniciarlo es imprescindible.
El uso de un coagulómetro portátil (CP) permite la determinación de la INR (CPINR) de forma inmediata, frente a los 45-60 min necesarios para conocer el valor del laboratorio central (LINR). Esto permite un ahorro de tiempo crucial en una urgencia médica como es el ictus isquémico. Algunos estudios han demostrado que el CP es una herramienta eficaz para reducir el tiempo puerta-aguja en los códigos ictus de forma segura para pacientes en tratamiento con antagonistas de la vitamina K7. Otros estudios han demostrado su utilidad y fiabilidad, aunque evidenciando una leve tendencia a la infraestimación del INR por parte de los CP8,9. No obstante, su rendimiento en la práctica clínica en la mayoría de hospitales es desconocido y en muchos centros se continúa esperando a conocer la LINR con la demora que esto supone.
En el presente estudio, nuestro objetivo es determinar la fiabilidad de la medición de la INR mediante CP en la fase aguda del ictus isquémico, con especial interés en los pacientes en tratamiento con antagonistas de la vitamina K.
MétodosSujetosRealizamos un estudio retrospectivo de pacientes consecutivos con ictus isquémico tratados con fibrinólisis intravenosa que ingresaron en nuestro centro durante un período de 4 años (2012-2015). Se incluyó a los pacientes que recibieron el tratamiento con menos de 4,5h de evolución y que no presentaban contraindicaciones conocidas según las guías nacionales e internacionales de manejo del ictus agudo. Para su inclusión debían constar en la historia clínica ambos valores de INR, el primero obtenido con el CP y la confirmación del laboratorio.
De todos los pacientes incluidos en el estudio se recogieron las siguientes variables: 1) demográficas (edad y sexo); 2) factores de riesgo vascular (hipertensión arterial, dislipidemia, diabetes mellitus, hábitos tóxicos, obesidad, antecedentes familiares); 3) antecedentes médicos relevantes (incluyendo hepatopatías y otras enfermedades que pueden alterar la coagulación); 4) tratamientos previos (antiagregación, anticoagulación, antihipertensivos, antidiabéticos, diuréticos, betabloqueantes); 5) resultados de la CPINR y de la LINR, y 6) valores analíticos de coagulación y recuento plaquetario.
MuestrasTodas las muestras de sangre venosa se obtuvieron a la llegada del paciente al punto de asistencia en urgencias y se tramitaron de forma habitual para ser analizadas por el laboratorio central de nuestro hospital. De forma simultánea a la extracción de las muestras, se obtuvo una gota de sangre venosa para la tira reactiva del CoaguChek® XS system de Roche. Este procedimiento fue siempre realizado por personal de enfermería del servicio de urgencias entrenado para el uso del dispositivo. La determinación del valor de CPINR forma parte del protocolo de todo código ictus en nuestro hospital.
Métodos estadísticosLos datos se expresaron en n (%) para variables cualitativas, media y desviación estándar (X±DE) para variables cuantitativas con una distribución normal y mediana (rango intercuartil) para variables ordinales, que no siguen una distribución normal o en aquellas variables cuya centralidad sea mejor representada por la mediana. Para estudiar la diferencia entre ambas pruebas (CPINR y LINR) se creó una única variable diferencia entre INR (LINR – CPINR). Tras contrastar la normalidad, se aplicó la técnica t de Student para datos apareados. También se analizó el subgrupo de pacientes anticoagulados con fármacos antivitamina K.
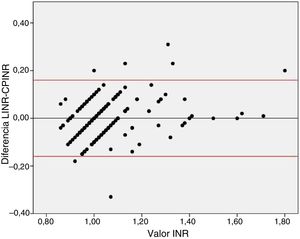
Para estudiar la concordancia entre ambas pruebas, se construyó un gráfico de Bland-Altman comparando las diferencias en la determinación del INR entre ambas pruebas. Además, dada la tendencia a la infraestimación para los valores más altos, se escogió de forma arbitraria el valor de LINR de 1,2 para dividir la muestra en 2 subgrupos: un grupo con valores de INR ≤ 1,2 y otro formado por aquellos valores>1,2. Se compararon de nuevo en cada grupo los valores de LINR y los de CPINR con el test t de Student. Finalmente, se realizó una curva ROC para estudiar el valor predictivo de la CPINR para LINR<1,7 y determinar un punto de corte lo más sensible y específico para detectar este valor de INR.
Los cálculos estadísticos y los gráficos se realizaron usando el software Stata® 14 (StataCorp. 2015. Stata Statistical Software: Release 14. College Station, TX: StataCorp LP) y SPSS Statistics® 24.0 (IBM Corp. Released 2016. IBM SPSS Statistics for Windows, Version 24.0. Armonk, NY: IBM Corp.).
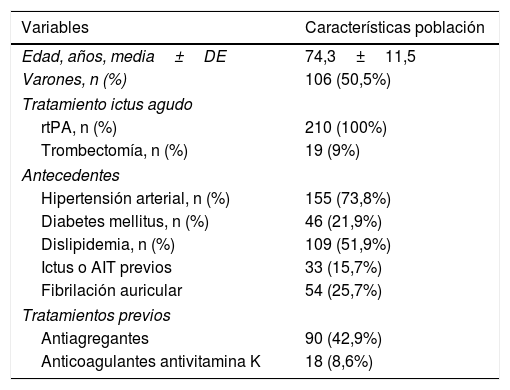
ResultadosDurante el periodo de estudio se identificaron 251 tratamientos de reperfusión con rTPA intravenosa. De estos, 28 se excluyeron por falta de información en la historia clínica y 13 por problemas en el procesamiento de la muestra de sangre. Finalmente, se analizó a 210 pacientes con una media de edad de 74,3±11,5 años, de los cuales 106 (50,5%) fueron varones. Del total de sujetos incluidos, 18 (8,6%) tomaban anticoagulantes orales antivitamina K en el momento del ictus. Todos los sujetos recibieron rTPA intravenoso y en 19 (9%) se realizó trombectomía mecánica de rescate. Las características de la población se detallan en la tabla 1.
Tabla con características detalladas de la población
| Variables | Características población |
|---|---|
| Edad, años, media±DE | 74,3±11,5 |
| Varones, n (%) | 106 (50,5%) |
| Tratamiento ictus agudo | |
| rtPA, n (%) | 210 (100%) |
| Trombectomía, n (%) | 19 (9%) |
| Antecedentes | |
| Hipertensión arterial, n (%) | 155 (73,8%) |
| Diabetes mellitus, n (%) | 46 (21,9%) |
| Dislipidemia, n (%) | 109 (51,9%) |
| Ictus o AIT previos | 33 (15,7%) |
| Fibrilación auricular | 54 (25,7%) |
| Tratamientos previos | |
| Antiagregantes | 90 (42,9%) |
| Anticoagulantes antivitamina K | 18 (8,6%) |
La mediana de LINR fue de 1,02 (RI: 0,96-1,08) y la de CPINR de 1 (RI: 1,0-1,1). El rango de valores de valores de LINR de toda la muestra fue de 0,86 a 1,80. No se evidenciaron diferencias estadísticamente significativas en el valor en INR entre ambas técnicas (diferencia LINR-CPINR –0,001±0,085; p=0,82). Tampoco se encontraron diferencias significativas en el subgrupo de pacientes que tomaban antagonistas de la vitamina K en el momento del ictus (diferencia LINR-CPINR 0,001±0,081; p=0,42).
Para estudiar la discrepancia entre ambas pruebas para valores más altos se dividió la muestra en 2 basándonos en la distribución muestral. Para LINR ≤ 1,2 (n=188) ambas técnicas fueron concordantes (diferencia LINR-CPINR –0,008±0,081; p=0,16), mientras que para LINR>1,2 (n=22) el CP infraestimó la INR, con una diferencia media de 0,058 unidades que fue estadísticamente significativa (diferencia LINR-CPINR 0,058±0,095; p=0,01). Dicha diferencia no fue clínicamente relevante, ya que no supuso contraindicación a la hora de indicar la fibrinólisis en ningún caso.
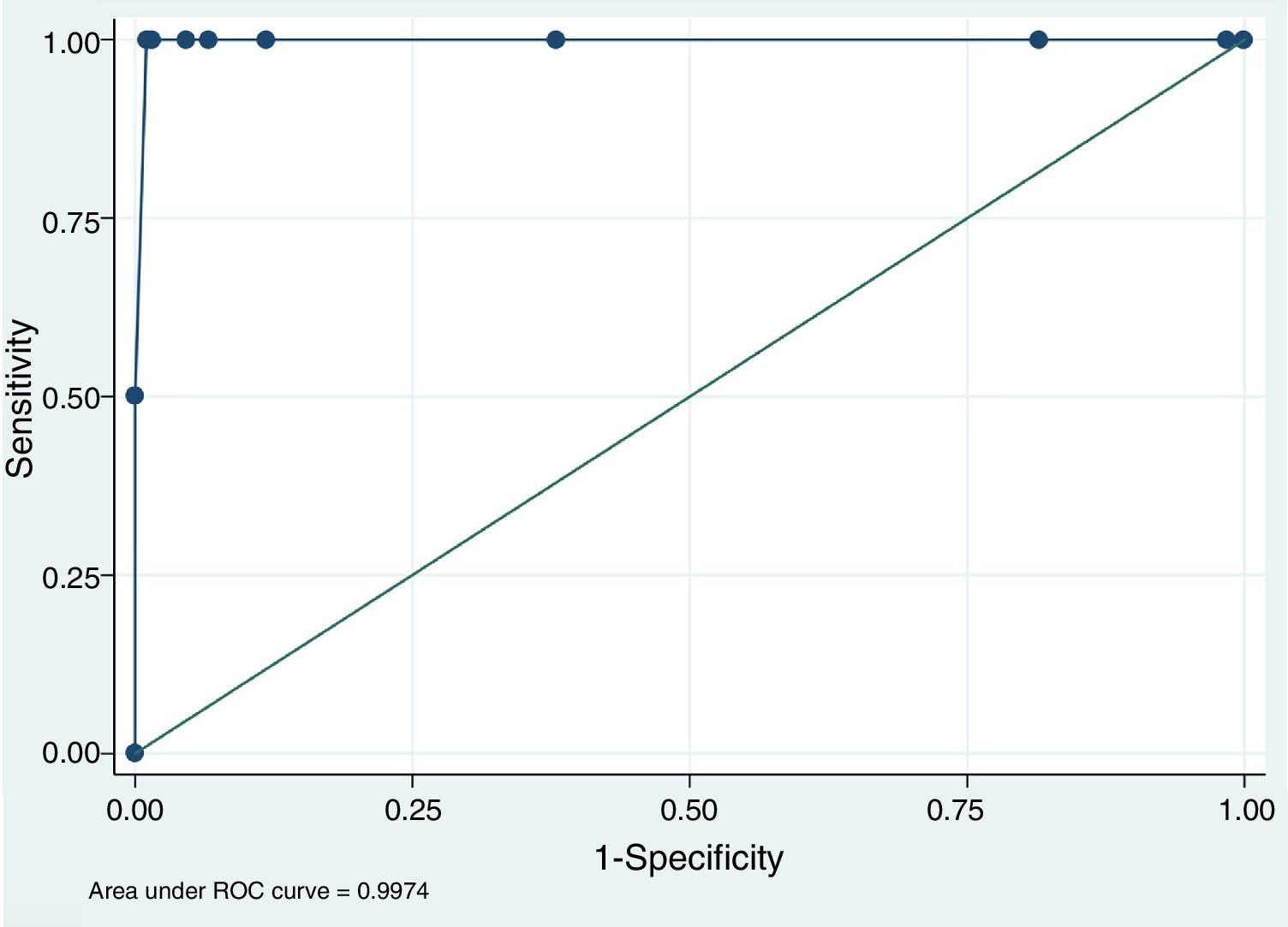
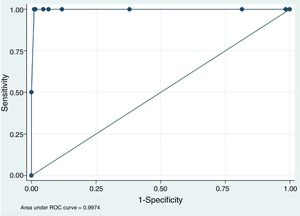
Para evaluar el papel del valor de INR obtenido mediante CP a la hora de iniciar la fibrinólisis intravenosa en pacientes de forma segura (LINR<1,7) se construyó un modelo predictivo basado en la población del estudio y se construyó una curva ROC (fig. 1). Se obtuvo una área bajo la curva de 0,997 (IC del 95%, 0,991-1,000). Además, se evidenció que el mejor punto de corte para predecir una LINR<1,7 fue una CPINR<1,6, con una sensibilidad del 100% y una especificidad del 98,97%.
DiscusiónLos datos de nuestro estudio confirman que el CP CoaguChek XS® es una herramienta útil que permite determinar la INR de una forma rápida y fiable en la fase aguda del ictus isquémico. Además, nuestro estudio aporta información adicional sobre el poder predictivo del valor de CPINR y la relevancia clínica de las diferencias encontradas entre CPINR y LINR.
La fase aguda es determinante en el pronóstico funcional y vital de los pacientes con ictus isquémico. Todas las herramientas diagnósticas que contribuyan a agilizar la toma de decisiones terapéuticas pueden tener un efecto directo en la eficacia del tratamiento de reperfusión. La determinación de la CPINR frente a esperar a el valor de LINR puede suponer un ahorro de tiempo crucial en las fases iniciales del ictus. Un estudio previo cifró en 28 min el tiempo ahorrado con el uso sistemático del CP7. Por este motivo, contrastar la concordancia de la CPINR frente a la LINR en el código ictus es primordial.
Una de nuestras principales observaciones es que no hemos encontrado diferencias significativas entre la CPINR y la LINR. Esta concordancia se mantiene en el subgrupo de pacientes que se encontraban en tratamiento con antagonistas de la vitamina K. Este hallazgo es congruente con estudios previos7-9 y confirma que el CP CoaguChek XS® es una herramienta diagnóstica fiable en la fase aguda del ictus.
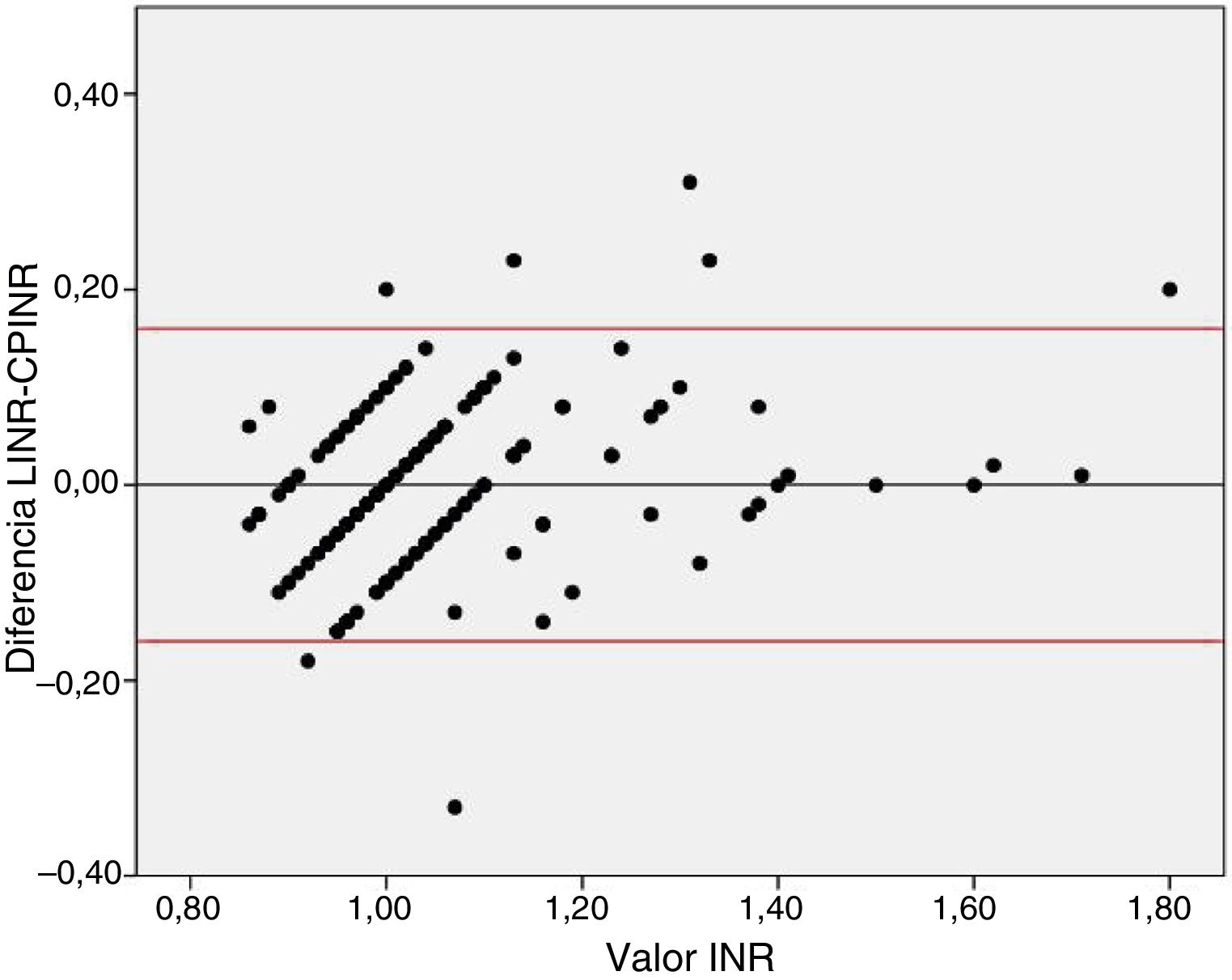
Otro hallazgo relevante de nuestro estudio es que ambas técnicas discrepan más con valores altos de INR que con valores bajos. Basándonos en la tendencia a la infraestimación del INR que se había demostrado previamente8,9 y en la observación de la diferencia de ambos valores de INR en los gráficos de dispersión y de Bland-Altman (fig. 2), se decidió dividir la muestra en dos subgrupos, en función del valor de INR (≤ 1,2 o>1,2). En el subgrupo con LINR ≤ 1,2 no se evidenciaron diferencias significativas; no obstante, en el subgrupo con LINR>1,2 sí que se observó una diferencia que, aunque pequeña, fue estadísticamente significativa. En ninguno de los 210 pacientes analizados la diferencia entre ambas técnicas supuso un conflicto a la hora de indicar la fibrinólisis. Esto indica que aunque pueda existir una discrepancia en los valores altos de INR, esta no ha demostrado ser clínicamente relevante, al menos en nuestro estudio. Sin embargo, desconocemos si la tendencia a la infraestimación encontrada en este estudio se mantiene estable en poblaciones con INR más altos o podría llegar a ser mayor.
Gráfico de Bland-Altman mostrando las diferencias entre LINR y CPINR. La línea central marca la media de la diferencia y las líneas superior e inferior el intervalo de confianza del 95%. Se observa una buena concordancia entre ambas pruebas, aunque se aprecia un sesgo sistemático de medición: a valores mayores, el CP infraestima la INR respecto al laboratorio.
Finalmente, uno de los resultados destacados de nuestro estudio es que el punto de corte CPINR<1,6 fue el valor más sensible y específico para predecir una LINR de<1,7 en nuestro modelo predictivo. Este hallazgo plantea un potencial problema de selección de pacientes candidatos a rtPA basado en los valores de CPINR e indica que un proceso de validación interna en cada centro sería necesario a la hora de protocolizar el código ictus.
Nuestro estudio presenta múltiples limitaciones. Por un lado, se trata de un estudio retrospectivo, por lo que algunos pacientes fueron descartados del análisis por falta de información. Además, la fuente de información se basó en el registro de tratamientos de reperfusión de nuestro centro y, por lo tanto, la existencia de valores de INR>1,7 fue excepcional. Esto resta valor a nuestro modelo predictivo y puede representar un sesgo, ya que desconocemos si la discrepancia entre ambas técnicas puede ser mayor en el rango de LINR>1,7. Finalmente, cabe destacar que en nuestro estudio no se dispuso de información temporal entre la obtención de la CPINR y de la LINR, y por lo tanto no se pudo cuantificar el ahorro de tiempo que supone el uso del CP.
Conflictos de interesesNo hay conflictos de intereses que declarar.