La disección aórtica es una entidad infrecuente y con elevada mortalidad1–3. El factor predisponente más importante es la hipertensión arterial crónica, siendo otros menos relevantes la obesidad, el tabaquismo o las enfermedades del tejido conectivo1–3. Típicamente se manifiesta con dolor torácico, abdominal o interescapular brusco e intenso1–3. La clasificación de Standford distingue 2 tipos: A, más frecuente, grave y que requiere tratamiento quirúrgico urgente, en la que se ve implicada la aorta ascendente; y la tipo B, en la que se ve afectada únicamente la descendente1,2. Aunque es una causa infrecuente de ictus isquémico, las manifestaciones neurológicas son comunes en esta enfermedad2–4. Presentamos un caso ilustrativo de ictus isquémico como inicio de una disección aórtica tipo A y una breve revisión.
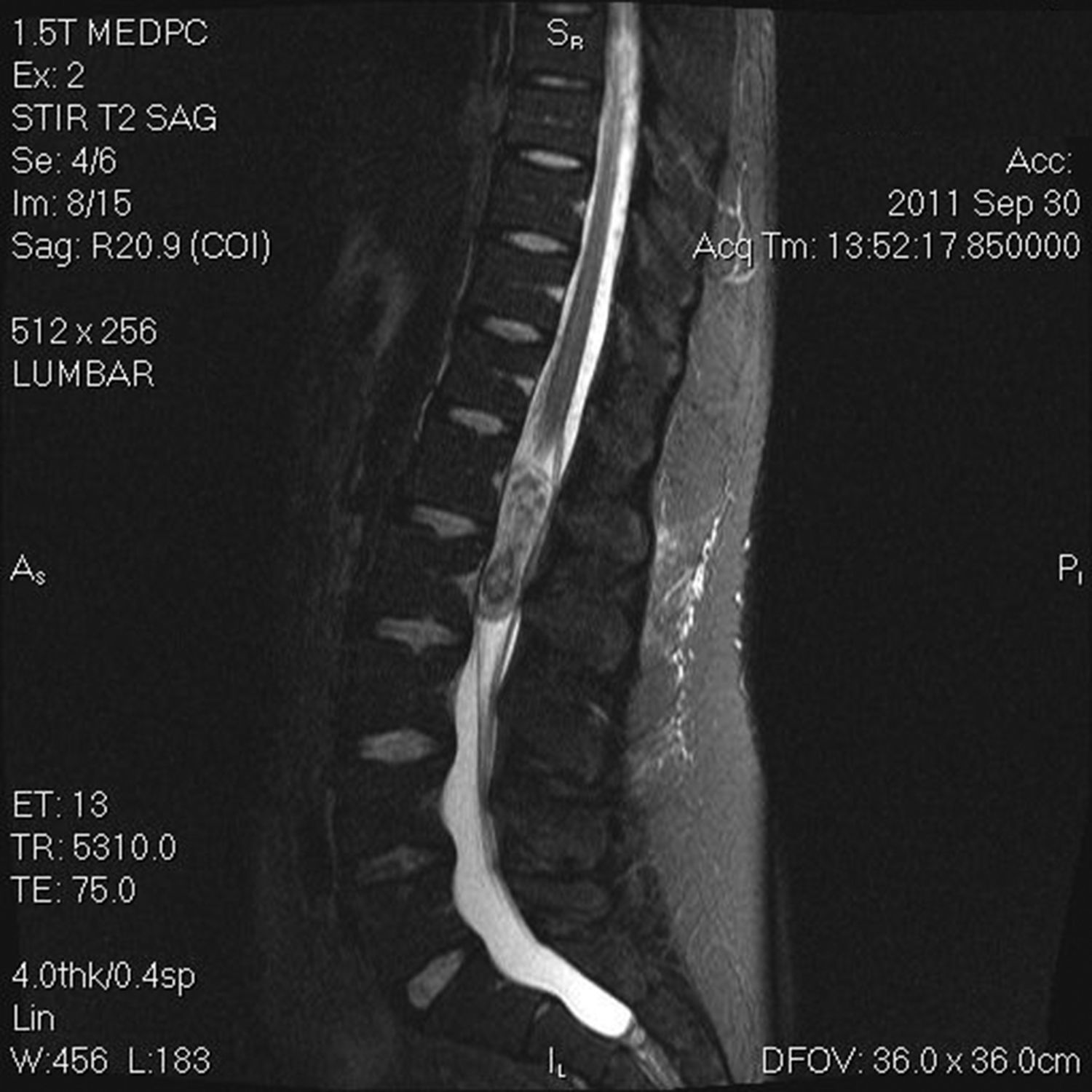
Se trata de una mujer de 81 años, hipertensa, diabética tipo 2 y dislipémica. Había presentado un ictus isquémico de perfil lacunar (síndrome hemimotor-hemisensitivo izquierdo incompleto) 3 semanas antes, habiéndose realizado durante el ingreso estudio neurosonológico completo y ecocardiograma transtorácico, sin alteraciones. Se inició antiagregación. Una semana antes de acudir a urgencias fue intervenida de una fractura de cadera, por lo que se añadió heparina de bajo peso molecular. La paciente se encontraba en su domicilio cuando de manera brusca presentó diplopia, seguida de disartria y bajo nivel de conciencia. Llegó al hospital con 30min de evolución, hemodinámicamente estable, afebril y en ritmo sinusal en el electrocardiograma, aunque con frialdad acra y pulsos débiles. La paciente no presentaba soplos cardiacos, ni asimetría en los pulsos. La exploración neurológica inicial evidenció ausencia de apertura ocular espontánea y ante cualquier estímulo, falta de emisión y comprensión de lenguaje, anartria, reflejo de amenaza ausente bilateral, pupilas normales, roving ocular, tetraparesia flácida de predominio izquierdo, reflejo cutáneo-plantar indiferente bilateral y localización al estímulo algésico en las extremidades derechas, pero no en izquierdas. Ante esta semiología se sospecha un ictus en territorio vértebro-basilar y se solicita, según el protocolo de nuestro centro ante un código ictus con posible afectación de gran vaso, una tomografía computarizada (TC) basal, TC de perfusión y una angio-TC de troncos supraaórticos y polígono de Willis. En una reexploración previa a la realización de las pruebas de imagen, se observan los siguientes cambios: paciente consciente, alerta, lenguaje escaso pero sin elementos afásicos, leve disartria, actitud heminegligente izquierda, reflejo de amenaza izquierdo ausente, pero presente derecho, hemiparesia faciobraquiocrural e hipoestesia izquierdas. Estos hallazgos, por contra, eran más sugerentes de isquemia en territorio de la arteria cerebral media derecha. En la TC basal no se observaron signos de isquemia hiperaguda. El estudio de perfusión mostró alteraciones a nivel de territorio vértebro-basilar bilateral y de arteria cerebral media derecha. En la angio-TC se evidenció ausencia de contraste en todo el eje carotídeo derecho, la arteria cerebral media se encontraba parcialmente replecionada por circulación contralateral y solo era evidente el segmento dural de la arteria vertebral derecha (figs. 1A y C). Por el contrario, el eje carotídeo izquierdo, ambas arterias cerebrales anteriores, arteria cerebral media y arteria vertebral izquierdas tenían un aspecto normal. La arteria basilar y ambas arterias cerebrales posteriores eran filiformes, pero sin evidencia de disección en las mismas (fig. 1B). No se observaron arterias comunicantes posteriores. Además, se identificó un flap intimal en el cayado aórtico (fig. 2), sugerente de disección del mismo, por lo que se amplió el estudio a nivel toracoabdominal, confirmando la existencia de una disección aórtica tipo A, con trombo mural en la aorta ascendente. La disección se extendía al tronco braquiocefálico, arteria subclavia y carótida común derechas. La paciente falleció pocos minutos después de haber finalizado la exploración, 2h después del inicio.
Angio-TC de polígono de Willis, (A): reconstrucción axial en la que se evidencia la arteria cerebral media derecha parcialmente replecionada. Reconstrucción coronal de circulación posterior (B): solo se observa el segmento distal de la arteria vertebral derecha, las arterias basilar y cerebral posteriores son filiformes. Reconstrucción coronal de circulación anterior (C): ausencia de repleción de la arteria carótida interna derecha y repleción parcial de la arteria cerebral media derecha.
Las manifestaciones neurológicas ocurren en el 17-40% de las disecciones aórticas4,5, especialmente de tipo A4,6. Entre ellas, la más frecuente es el ictus isquémico (6-32%)3,5,6, predominantemente hemisférico derecho (69,2-71%)3–6, aunque están descritos incluso casos bilaterales7. Esta preferencia se ha puesto en relación con la mayor proximidad del eje carotídeo derecho con la raíz aórtica y, por tanto, con el avance de la disección4. Existen 2 posibles mecanismos patogénicos: en primer lugar, la disección puede bloquear el flujo a través de los troncos supraaórticos o extenderse hacia ellos; en segundo lugar y menos habitual, el trombo mural, en caso de que se exponga a la luz verdadera, puede ser fuente de embolismos arterio-arteriales4,5. Aunque el síntoma cardinal en la disección aórtica es el dolor, un tercio de los pacientes que comienzan con ictus isquémico no lo presentan3,4, frente a solo el 5-15% de la totalidad de los pacientes3. Además, el bajo nivel de conciencia o las alteraciones del habla o lenguaje pueden dificultar o impedir el reconocimiento de este síntoma3,5. Todo ello explica que resulte más difícil diagnosticar las disecciones aórticas que comienzan con síntomas neurológicos y, por tanto, que presenten una mortalidad más elevada, 30%, que aquellos que no lo hacen, 22,6%3. Existen diversas técnicas complementarias que permiten diagnosticar una disección aórtica, pero dado lo infrecuente como causa de ictus isquémico, no está indicado un cribado a todos los pacientes4. En aquellos en los que se sospeche (inicio con dolor típico, signos exploratorios sugerentes como hipotensión, pulso débil y asimétrico, y murmullo de regurgitación aórtico2,5), es importante descartarlo porque, si bien la presencia de ictus no contraindica el tratamiento quirúrgico de la disección tipo A4,7, esta sí contraindica la fibrinólisis intravenosa4,5,8, habiéndose constatado una mortalidad del 71% en los pacientes que recibieron rTPA7. En la radiografía de tórax puede evidenciarse ensanchamiento mediastínico o aórtico en el 50%2. La ecocardiografía transtorácica tiene una sensibilidad muy variable, del 35-80%, siendo del 98% en la transesofágica2. La elevación del d-dímero tiene una alta sensibilidad, pero baja especificidad, por lo que su ausencia podría excluir el diagnóstico1,5. Generalmente, el diagnóstico se realiza mediante angio-RM o más frecuentemente con angio-TC debido a su disponibilidad; mostrando una sensibilidad y especificidad del 95-100% en ambos casos para la primera, y del 83-94% y 87-100% para el segundo2. Se ha propuesto la ecocardiografía transtorácica focalizada en la aorta (focused assessment with sonography for the aorta [FAST-A])7 como método rápido y no invasivo para descartar esta entidad cuando se considere la fibrinólisis intravenosa.
Con respecto al caso que nos ocupa, destacar en primer lugar la ausencia de dolor y la ausencia de signos clásicos; es decir, es necesario un alto índice de sospecha en este tipo de pacientes, pues las manifestaciones sistémicas pueden ser escasas o no predominantes2.
En segundo lugar, es llamativa la semiología fluctuante y con afectación de 2 territorios diferentes de forma casi inmediata. Este hallazgo exploratorio debería hacernos pensar en disección aórtica, pues pocos procesos pueden provocar tal cuadro clínico.
Finalmente, a pesar de que los síntomas neurológicos suelen ocurrir al comienzo de la disección aórtica4, existe también la posibilidad de que la disección se hubiera iniciado 3 semanas antes (se trataría pues, de una disección crónica2), provocando el primer ictus, y que la introducción de la antiagregación tras el mismo, y la heparina de bajo peso molecular tras la cirugía, desencadenaran la progresión de la disección hasta provocar el desenlace fatal. Aunque se realizó una ecocardiografía transtorácica, la disección pudo pasar desapercibida si el estudio no se focalizó en la raíz aórtica. Es necesario, por tanto, incluir la raíz y arco aórticos en el estudio etiológico de aquellos ictus sin causa clara, para descartar no solo esta entidad, sino también enfermedad ateromatosa a estos niveles.