Un primer brote de mielitis puede ocurrir en el contexto de enfermedades desmielinizantes, inflamatorias sistémicas o infecciosas. Nuestro objetivo fue analizar las diferencias entre mielitis asociadas a esclerosis múltiple (EM) y mielitis por otras etiologías.
MétodosAnálisis retrospectivo, unicéntrico, de pacientes con primer brote de mielitis (2000-2013). Se analizaron variables demográficas, etiológicas, clínicas, radiológicas y pronósticas, y se compararon entre mielitis por EM y mielitis por otras etiologías.
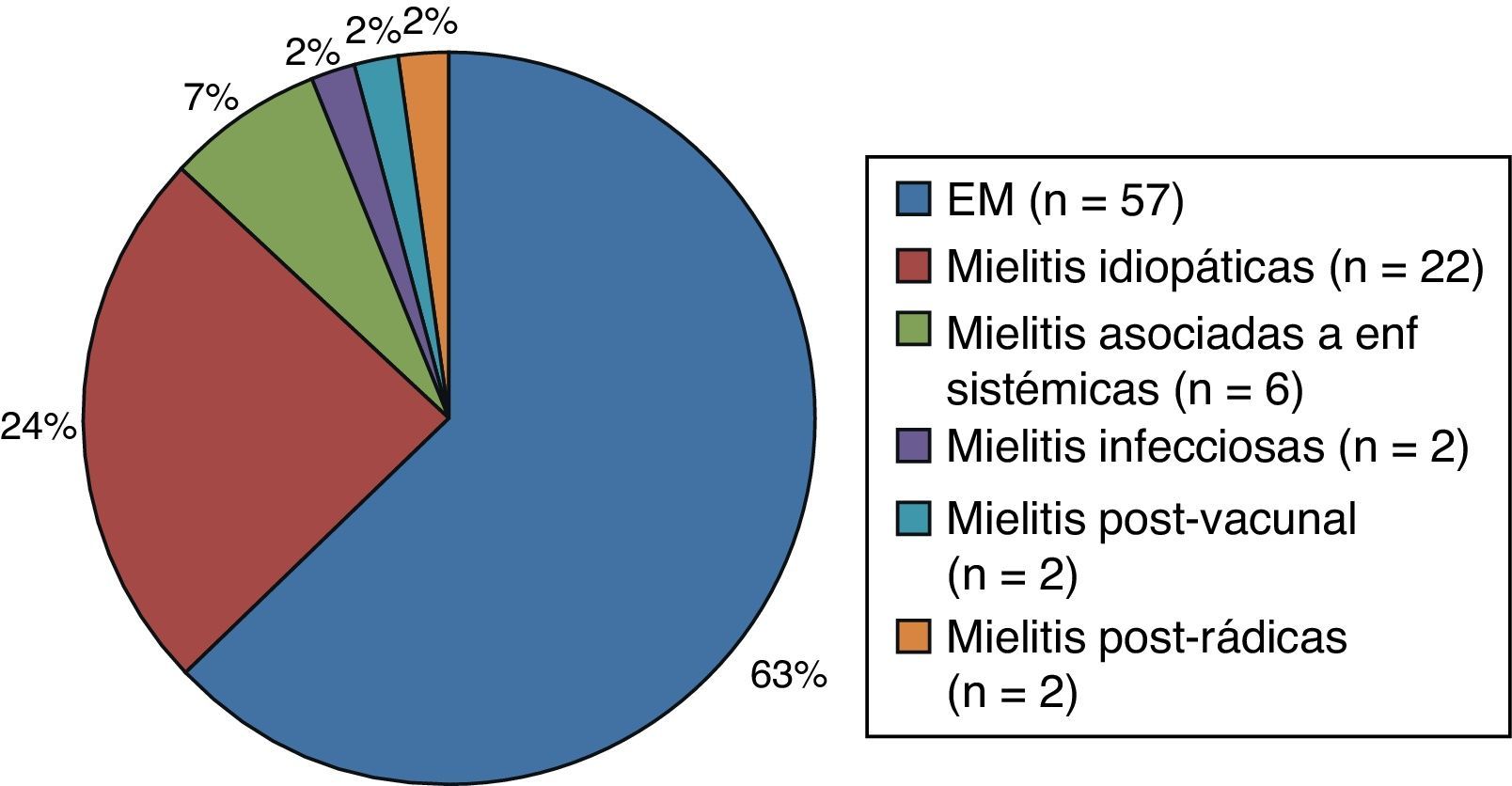
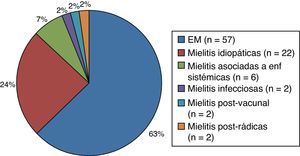
ResultadosSe incluyó un total de 91 pacientes. Tiempo medio de seguimiento: 7 años. Diagnósticos: EM 57 (63%), mielitis transversa idiopática 22 (24%), asociada a enfermedades sistémicas 6 (7%), otros diagnósticos (6%). Mielitis por EM: menor edad de inicio (35 ± 11 vs .41 ± 13; p=0,02), mayor afectación esfinteriana (40,4 vs. 27,3%; p=0,05), mayor afectación multifocal en la RM medular (77,2 vs. 26,5%; p=0,001), menor extensión de la lesión (segmentos vertebrales 2,4 vs. 1,4; p=0,001), localización cervical (82,5 vs. 64,7%; p=0,05) y localización posterior (89,5 vs. 41,2%; p=0,001). Mielitis por otras etiologías: mayor localización anterior (47,1 vs. 24,6%; p=0,02) y centromedular (47,1 vs. 14,1%; p=0,001) y mejor recuperación al año (EDSS 2,0 vs. 1,5; p=0,01). Análisis multivariante: la afectación multifocal medular (OR 9,38; IC 95%: 2,04-43,1) y del cordón posterior (OR 2,16; IC 95%: 2,04-2,67) se asociaron de forma independiente al diagnóstico de EM.
ConclusionesUn alto porcentaje de pacientes con un primer brote de mielitis serán diagnosticados de EM. La presencia de lesiones medulares multifocales y en el cordón posterior se asocian de forma significativa a este diagnóstico.
Myelitis can appear as an initial symptom in the context of demyelinating diseases, systemic inflammatory diseases, and infectious diseases. We aim to analyse the differences between myelitis associated with multiple sclerosis (MS) and myelitis resulting from other aetiologies.
MethodsSingle-centre, retrospective analysis of patients with initial myelitis (2000-2013). Demographic, aetiological, clinical, radiological and prognostic variables were analysed and compared between patients with myelitis from MS and those with myelitis due to other aetiologies.
ResultsWe included 91 patients; mean follow-up was 7 years. Diagnoses were as follows: MS 57 (63%), idiopathic transverse myelitis 22 (24%), associated systemic diseases 6 (7%), and other diagnoses (6%). Myelitis due to MS was associated with younger age of onset (35±11 vs. 41±13; P = .02), more pronounced sphincter involvement (40.4 vs. 27.3%; P=.05), greater multifocal involvement in spinal MRI (77.2 vs. 26.5%; P=.001), shorter lesion extension (2.4 vs. 1.4 vertebral segments; P=.001), cervical location (82.5 vs. 64.7%; P=.05) and posterior location (89.5 vs. 41.2%; P=.001). Myelitis due to other aetiologies more frequently showed anterior location (47.1 vs. 24.6%; P=.02), and central cord involvement (47.1 vs. 14.1%; P=.001), with better recovery at one year of follow up (EDSS 2.0 vs. 1.5; P=.01). Multivariate analysis showed that multifocal spinal cord involvement (OR 9.38, 95% CI: 2.04-43.1) and posterior cord involvement (OR 2.16, 95% CI: 2.04-2.67) were independently associated with the diagnosis of MS.
ConclusionsA high percentage of patients with an initial myelitis event will be diagnosed with MS. The presence of multifocal and posterior spinal cord lesions was significantly associated with the diagnosis of MS.
La mielitis es una inflamación de la médula espinal que se caracteriza por la aparición aguda o subaguda de síntomas sensitivos, motores y autonómicos (disfunción esfinteriana y sexual) en mayor o menor combinación1,2.
Las etiologías son muy diversas, pero fundamentalmente ocurren en el contexto de enfermedades desmielinizantes propias del sistema nervioso central, enfermedades inflamatorias sistémicas y enfermedades infecciosas1,2. Dentro de las primeras, una mielitis puede ser la primera manifestación de una esclerosis múltiple (EM), de un desorden del espectro neuromielitis óptica (NMO) o de otras enfermedades desmielinizantes inmunomediadas. Son diferentes enfermedades que requieren un diagnóstico y un tratamiento diferente y específico, con el objetivo de prevenir nuevos episodios.
En 2002, el Grupo de Trabajo de Mielitis Transversa propuso unos criterios internacionales para definir las mielitis transversas agudas idiopáticas, con la intención de mejorar el diagnóstico diferencial y homogeneizar así la terminología para futuros estudios3. Bajo estos criterios, un porcentaje relevante de mielitis como síndrome neurológico aislado se orientan como idiopáticas en la práctica clínica habitual. No obstante, la evolución posterior puede cambiar su diagnóstico4,5.
El objetivo de nuestro trabajo fue analizar las características demográficas, etiológicas, clínicas, radiológicas y pronósticas de los pacientes que presentaron un primer brote de mielitis y comparar las características de las mielitis asociadas al EM con las mielitis de otras etiologías.
Material y métodosSe realizó un análisis descriptivo, retrospectivo, de datos recogidos de forma prospectiva en la base iMed. Se incluyó a los pacientes con un primer brote de mielitis en seguimiento en la Unidad de Enfermedades Desmielinizantes (enero de 2000-diciembre de 2013) y con al menos un año de seguimiento clínico.
Las variables recogidas fueron: 1) demográficas: sexo, edad de inicio; 2) clínicas: tipo de afectación (sensitiva, motora o esfinteriana), discapacidad medida por la Expanded Disability Status Scale (EDSS) en brote; 3) laboratorio: bandas oligoclonales de IgG (BOC-IgG), anticuerpos antiaquaporina 4 (AQP4), otros autoanticuerpos (ANA, factor intrínseco, anticélula parietal gástrica, anti-TPO, ECA, antimúsculo liso); 4) radiológicas: resonancia magnética (RM) medular (localización, tamaño, mielitis longitudinal extensa [MLE] [≥3 segmentos vertebrales], uni- o multifocal). RM cerebral (normal, inespecífica, criterios Barkhof/Swanton); 5) pronósticas: EDSS al año, tiempo al segundo brote y 6) etiológicas (diagnósticos).
El análisis de las BOC-IgG se realizó mediante isoelectroenfoque. Las RM fueron realizadas en un equipo 1.5 Tesla (Philips Intera). Se analizaron secuencias T1, T2, T2/FLAIR y T1 poscontraste y la RM medular en plano sagital con SE T1, T1 poscontraste, DUAL_TSE DP/T2 y, la mayoría, STIR con cortes de 3mm de grosor, además de adquisiciones en plano axial de la lesión.
Se realizó un análisis descriptivo, un análisis univariado mediante chi-cuadrado, t de Student y U de Mann-Whitney; y un análisis de regresión logística multivariado para evaluar los factores asociados a mielitis que se relacionaban con una mayor probabilidad de desarrollar una EM. El programa estadístico utilizado fue el SPSS, versión 21.
ResultadosSe encontró a 286 pacientes con una primera manifestación neurológica en ese periodo. Se analizó a los 91 pacientes que empezaron con mielitis. El tiempo medio de seguimiento fue de 7 años ( ± 5 DE).
El 63% (n=57) de los pacientes con mielitis fueron diagnosticados de EM en un tiempo medio de 12 (4-48) meses. El resto de pacientes (n=34) fueron diagnosticados de otras etiologías: 24% de mielitis idiopáticas, 7% de mielitis asociadas a otras enfermedades sistémicas (vasculitis, déficit de vitamina B12 secundaria a anemia perniciosa, esclerodermia y lupus eritematoso sistémico), 2% parainfecciosas (IgM CMV en LCR), 2% posvacunales y 2% posrrádicas (fig. 1). Se determinaron anticuerpos AQP4 en 43% de los pacientes, siendo negativos en todos los casos.
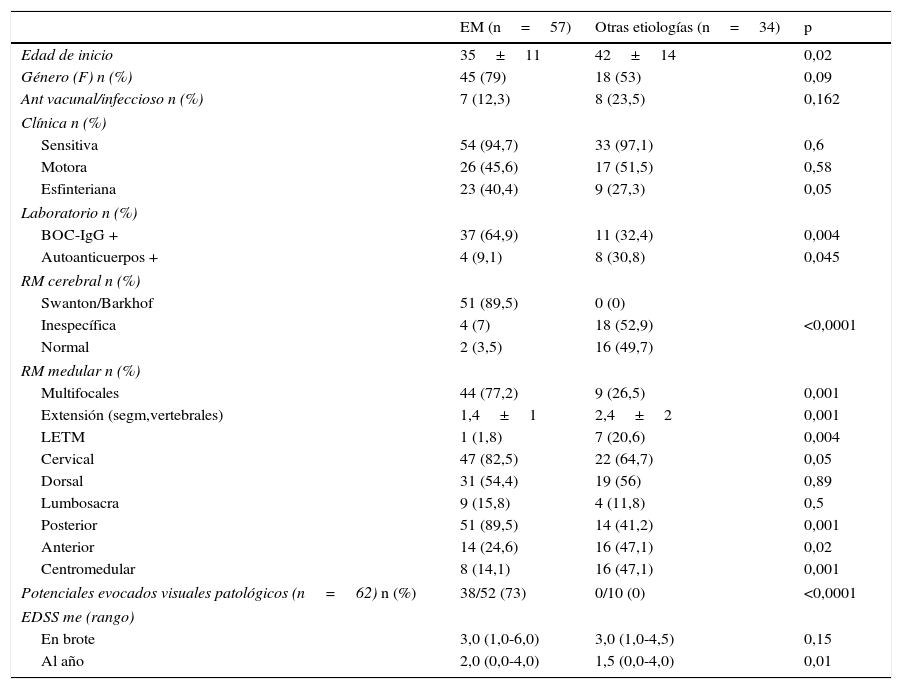
La tabla 1 muestra las diferencias entre las mielitis secundarias a EM y las mielitis por otras etiologías. Los pacientes con mielitis asociadas a EM la presentaron a una edad más temprana (35 ± 11 vs. 42 ± 14; p=0,02). La afectación sensitiva fue la más prevalente en ambos grupos (94,7 vs. 97,1%). Presentaron mayor tasa de afectación esfinteriana los pacientes con mielitis secundarias a EM (40,4 vs. 27,3%; p=0,05).
Diferencias entre las características de las mielitis asociadas a EM y las mielitis de otras etiologías
| EM (n=57) | Otras etiologías (n=34) | p | |
|---|---|---|---|
| Edad de inicio | 35±11 | 42±14 | 0,02 |
| Género (F) n (%) | 45 (79) | 18 (53) | 0,09 |
| Ant vacunal/infeccioso n (%) | 7 (12,3) | 8 (23,5) | 0,162 |
| Clínica n (%) | |||
| Sensitiva | 54 (94,7) | 33 (97,1) | 0,6 |
| Motora | 26 (45,6) | 17 (51,5) | 0,58 |
| Esfinteriana | 23 (40,4) | 9 (27,3) | 0,05 |
| Laboratorio n (%) | |||
| BOC-IgG + | 37 (64,9) | 11 (32,4) | 0,004 |
| Autoanticuerpos + | 4 (9,1) | 8 (30,8) | 0,045 |
| RM cerebral n (%) | |||
| Swanton/Barkhof | 51 (89,5) | 0 (0) | |
| Inespecífica | 4 (7) | 18 (52,9) | <0,0001 |
| Normal | 2 (3,5) | 16 (49,7) | |
| RM medular n (%) | |||
| Multifocales | 44 (77,2) | 9 (26,5) | 0,001 |
| Extensión (segm,vertebrales) | 1,4±1 | 2,4±2 | 0,001 |
| LETM | 1 (1,8) | 7 (20,6) | 0,004 |
| Cervical | 47 (82,5) | 22 (64,7) | 0,05 |
| Dorsal | 31 (54,4) | 19 (56) | 0,89 |
| Lumbosacra | 9 (15,8) | 4 (11,8) | 0,5 |
| Posterior | 51 (89,5) | 14 (41,2) | 0,001 |
| Anterior | 14 (24,6) | 16 (47,1) | 0,02 |
| Centromedular | 8 (14,1) | 16 (47,1) | 0,001 |
| Potenciales evocados visuales patológicos (n=62) n (%) | 38/52 (73) | 0/10 (0) | <0,0001 |
| EDSS me (rango) | |||
| En brote | 3,0 (1,0-6,0) | 3,0 (1,0-4,5) | 0,15 |
| Al año | 2,0 (0,0-4,0) | 1,5 (0,0-4,0) | 0,01 |
La presencia de BOC-IgG fue más frecuente en el grupo de EM (64,9 vs. 32,4%; p=0,004) y se relacionó de forma significativa con un menor tiempo hasta la recurrencia (p=0,04). Los resultados citobioquímicos del LCR disponibles en 27 pacientes no mostraron diferencias entre los grupos. La detección de otros autoanticuerpos fue mayor en las mielitis por otras etiologías (9,1 vs. 30,8%; p=0,045). Se realizaron potenciales evocados visuales en 62 pacientes, y fueron patológicos en el 73% de los asociados a EM, y en ningún caso en los de otras etiologías (p<0,0001).
El 77,2% de las mielitis por EM presentaron lesiones multifocales medulares en la RM, frente al 26,5% en las otras etiologías (p=0,001). Además, tenían una menor extensión de la lesión (segmentos vertebrales 1,4 vs. 2,4; p=0,001), y una mayor frecuencia de afectación cervical (82,5 vs. 64,7%; p=0,05) y de cordón posterior (89,5 vs. 41,2%; p=0,001). En las mielitis por otras etiologías, se objetivó más afectación de la región anterior (24,6 vs. 47,1%; p=0,02) y centromedular (14,1 vs. 47,1%; p=0,001). El 20% (n=7) de los pacientes con mielitis por otras etiologías presentaron una MLE frente a un solo paciente con mielitis por EM (p=0,004).
En la RM cerebral inicial cumplían criterios de Barkhof o Swanton casi el 90% de los pacientes con mielitis secundarias a EM y ningún paciente con mielitis por otras etiologías. La RM mostró lesiones desmielinizantes inespecíficas en el 7% de los pacientes con EM y en el 53% de los pacientes con otras etiologías, y fue normal en el 3,5% y en el 50% respectivamente. Estas diferencias fueron estadísticamente significativas (p<0,001).
El 10% (n=6) de los pacientes con diagnóstico de EM presentaron una RM cerebral inicial normal (n=2) o inespecífica (n=4). Se convirtieron en EM en un tiempo medio de 18 meses (4-48). En las RM medulares se observó que todos tenían afectación del cordón posterior, 50% en región cervical y 50% en región dorsal, 4 con una extensión de un segmento vertebral y 2 con afectación multifocal.
La EDSS basal fue similar en ambos grupos (3,0 [1,0-6,0] vs. 3,0 [1,0-4,5]). Al año, las mielitis de otras etiologías presentaron menor EDSS que las mielitis por EM (1,5 [0-4,0] vs. (2,0 [0-4,0]; p=0,01). El tiempo medio hasta un segundo evento en los pacientes con EM fue de 18 meses (1–120) y en los pacientes con mielitis idiopáticas recurrentes (n=3) de 48 meses (6–180).
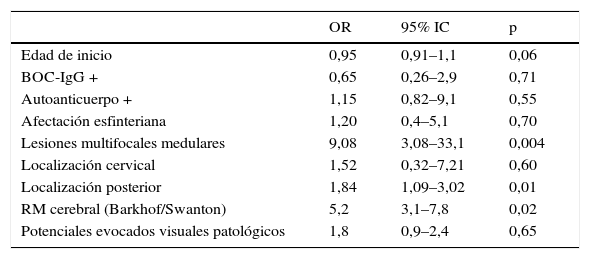
El análisis multivariante demostró que la afectación multifocal medular (OR 9,38; IC 95%: 2,04-43,1) y de cordón posterior (OR 2,16; IC 95%: 2,04-2,67) se asociaban de forma independiente con el diagnóstico de EM, así como la presencia de una RM cerebral con lesiones en localizaciones típicas de EM (tabla 2).
Análisis multivariante. Variables asociadas al diagnóstico de EM
| OR | 95% IC | p | |
|---|---|---|---|
| Edad de inicio | 0,95 | 0,91–1,1 | 0,06 |
| BOC-IgG + | 0,65 | 0,26–2,9 | 0,71 |
| Autoanticuerpo + | 1,15 | 0,82–9,1 | 0,55 |
| Afectación esfinteriana | 1,20 | 0,4–5,1 | 0,70 |
| Lesiones multifocales medulares | 9,08 | 3,08–33,1 | 0,004 |
| Localización cervical | 1,52 | 0,32–7,21 | 0,60 |
| Localización posterior | 1,84 | 1,09–3,02 | 0,01 |
| RM cerebral (Barkhof/Swanton) | 5,2 | 3,1–7,8 | 0,02 |
| Potenciales evocados visuales patológicos | 1,8 | 0,9–2,4 | 0,65 |
En nuestra serie, el 63% de los pacientes con un primer brote de mielitis fueron diagnosticados de EM. En concordancia con otros estudios, los pacientes con mielitis por EM eran más jóvenes4,5. Los síntomas sensitivos fueron los más prevalentes como es propio de una mielitis aguda, independientemente de su etiología1,2. Observamos una mayor tasa de afectación esfinteriana en los pacientes con EM, algo no referido en otros estudios4, que podría estar en relación con la mayor frecuencia de lesiones multifocales en estos pacientes. La mayoría (64,9%) de los pacientes con EM presentaron BOC-IgG en LCR y existió una correlación significativa entre su presencia y un menor tiempo hasta la recurrencia (p=0,04), tal y como ha sido referido por otros autores4,6. Al contrario que en otros estudios, no encontramos diferencias significativas respecto al género4,5.
Las mielitis por EM presentaron de forma significativa una mayor prevalencia de lesiones medulares multifocales, de menor tamaño (<2 segmentos medulares), en localización cervical y cordón posterior, de acuerdo con lo descrito en la literatura7. Una lesión medular de estas características, incluso con una RM cerebral inicial normal, tiene un riesgo más elevado de conversión a EM durante el seguimiento8. Un estudio realizado a largo plazo mostró un incremento del riesgo del 21% de conversión a EM con una RM cerebral inicial normal; y del 88% cuando presentaban lesiones cerebrales desmielinizantes inespecíficas9. En nuestra serie, 6 pacientes que fueron diagnosticados de EM en el seguimiento tuvieron una RM cerebral inicial normal o inespecífica.
Varios estudios describen los factores pronósticos de conversión a EM tras una mielitis como síndrome neurológico aislado4,5,9,10, pero no hemos encontrado ninguno que evalúe la capacidad de recuperación de la mielitis en función de su etiología. Nosotros hemos evaluado la recuperación al año de seguimiento y hemos objetivado que las mielitis de otras etiologías presentaron, de forma significativa, una menor discapacidad que las mielitis por EM (EDSS 1,5 [0-4,0] vs. 2,0 [0-4,0]; p=0,01), lo que demostraría una mejor recuperación.
La causa más frecuente de MLE es la idiopática y suele cursar con buen pronóstico11. En nuestra cohorte encontramos la misma tendencia. De los 8 pacientes con MLE, 5 fueron seronegativos para anti-AQP4 y diagnosticados de mielitis idiopática. En los otros 3 no se realizó la determinación por la presencia de otros diagnósticos alternativos (EM, vasculitis del SNC, posrrádica). No encontramos ningún paciente con mielitis que desarrollara durante el tiempo de seguimiento una NMO o espectro NMO, según los criterios diagnósticos actuales12-14.
Este es un estudio retrospectivo, con una muestra de pacientes limitada y heterogénea. No se han considerado las respuestas terapéuticas y sus consecuencias pronósticas al respecto. Tampoco se ha evaluado la presencia de BOC de IgM, dado que es una práctica habitual reciente, y el análisis de los resultados citobioquímicos del LCR solo se pudo realizar en 1/3 de los pacientes por falta de disponibilidad. A pesar de estas limitaciones, creemos que este estudio cumple con su objetivo, al aportar rasgos diferenciales entre mielitis que ayudan a hacer el diagnóstico etiológico en el momento inicial.
Según nuestra serie, la causa más frecuente de mielitis es la EM. La presencia de lesiones medulares multifocales y en cordón posterior se asocia de forma significativa al diagnóstico de EM. Otros factores como la edad joven, la afectación esfinteriana, la localización cervical, las lesiones de pequeño tamaño, la presencia de BOC-IgG y los potenciales evocados visuales patológicos también pueden ayudar a orientar al diagnóstico de EM, en el momento inicial.
Conflicto de interesesEste trabajo no ha sido financiado por ninguna entidad pública o privada. Los autores de este trabajo declaran no tener ningún conflicto de intereses.
Este trabajo ha sido presentado en la LXVI Reunión Anual de la SEN 2014 y ha sido aceptado como póster en la 67.a Reunión Anual de la Academia Americana de Neurología 2015.