los movimientos involuntarios anormales (MIA) se han asociado con lesiones en estructuras profundas del cerebro. El objetivo del estudio fue describir la frecuencia y características de MIA en pacientes con tuberculomas intracraneales.
Métodosse incluyeron los pacientes ingresados consecutivamente en el Servicio de Neurología del Hospital Eugenio Espejo (Quito-Ecuador) entre 1989 y 2004 con diagnóstico de tuberculomas intracraneales. Todos los pacientes fueron examinados clínicamente, se realizaron exámenes de laboratorio y estudios de imagen. El período de seguimiento se prolongó hasta un año después del tratamiento antituberculoso. Dentro de la cohorte se diferenció dos grupos: casos incidentes con MIA y controles. Se compararon las características clínicas, número y localización de los tuberculomas.
Resultadosse estudiaron 49 pacientes (edad media 31,7±20,5 años; sexo masculino 53,1%). Hubo 16 casos incidentes (32,6%; IC 95%=19,9% - 47,5%) de MIA: corea (n=7; 43,8%), temblor (n=5; 31,3%), distonía (n=3; 18,8%) y mioclonías (n=1; 6,3%). La mayoría de casos (87,6%) se desarrollaron tempranamente (10,4±5,2 días de hospitalización). Al ingreso los pacientes con MIA mostraron mayor severidad de la enfermedad que los controles (68,7 vs. 30,3%; p=0,01), tuvieron mayor déficit motor (75,% vs. 39,4%; p=0,01) y sensitivo (43,8 vs. 9.1%; p=0,01). En los casos fueron más frecuentes los tuberculomas múltiples (68,7 vs. 364%), la localización supratentorial profunda (31,3 vs. 21,2%) y las secuelas motoras (25,0 vs. 12,1%).
Conclusioneslos resultados sugieren una relación causal entre tuberculomas y MIA. La localización profunda y la presencia de tuberculomas múltiples incrementarían el riesgo para desarrollar MIA.
movement disorders have been associated with deep brain lesions. This study was performed to describe the frequency and characteristics of movement disorders in patients with intracranial tuberculomas.
Methodspatients admitted consecutively between 1989 and 2004 to the Neurology Service of Eugenio Espejo Hospital (Quito, Ecuador), with a diagnosis of intracranial tuberculomas. All patients were examined clinically, and laboratory tests and imaging studies performed. Follow-up continued up to one year after the tuberculosis treatment was completed. A nested case-control analysis was performed to compare clinical characteristics, number and location of tuberculomas, between cases with movement disorders and controls.
Resultsforty-nine patients with tuberculomas (31.7±20.5 years; males 53.1%) were studied. We found 16 cases (32.6%; 95%CI=19.9% - 47.5%) of movement disorders: chorea (n=7; 43.8%), tremor (n=5; 31.3%), dystonia (n=3; 18.8%) and myoclonus (n=1; 6.3%). Most cases (87.6%) developed early (10.4±5.2 days of hospitalization). On admission, patients with movement disorders showed higher severity of the illness than controls (68.7 vs. 30.3%; p=.01), along with greater motor impairment (75.0 vs. 39.4%; p=.01) and sensitivity impairment (43.8 vs. 9.1%; p=.01). The cases showed higher frequency of multiple tuberculomas (68.7 vs. 36.4%), with deep brain deep (31.3 vs. 21.2%) and more severe motor impairment (25.0 vs. 12.1%).
Conclusionsour results suggest a causal relationship between tuberculomas and movement disorders. Deep location and multiple tuberculomas may increase the risk of develop movement disorders.
Los movimientos involuntarios anormales (MIA) se han asociado con lesiones focales unilaterales o bilaterales en estructuras profundas del cerebro. Otras áreas cerebrales también se han visto implicadas en su incidencia1-3.
En la meningitis tuberculosa el 18% de los pacientes pueden presentar MIA4. Los desórdenes del movimiento en estos pacientes se han relacionado con la presencia de lesiones isquémicas, hidrocefalia, edema y neurotoxinas bacterianas4.
Casos aislados de MIA se han descrito en pacientes con tuberculomas intracraneales2,5–10. En los países en desarrollo estas lesiones representan del 15 al 20% de los procesos expansivos intracraneales11-13. Los tuberculomas intracraneales pueden ser únicos o múltiples, tener diferentes localizaciones y manifestarse con síntomas neurológicos y curso clínico variables. Los estudios de neuroimagen desempeñan un papel importante en su diagnóstico14.
La aparición de MIA en pacientes con tuberculomas intracraneales podría deberse a varios mecanismos patogénicos. No se ha estimado la frecuencia y asociación de riesgo entre ambas condiciones. Comprender mejor la relación causal requiere de investigaciones específicas sobre el tema15. En este artículo se presentan los resultados de un estudio conducido para identificar el desarrollo de MIA en pacientes portadores de tuberculomas intracraneales y se describen algunos datos que apoyan la relación causal entre ambos trastornos.
Pacientes y métodosEl proyecto de investigación fue aprobado por el Comité de Bioética de la Universidad Central del Ecuador, y se ejecutó en el Servicio de Neurología Clínica del Hospital Eugenio Espejo de la ciudad de Quito. Para conformar la cohorte de estudio se consideraron todos los pacientes ingresados consecutivamente durante el período 1989 - 2004, que fueron incluidos en el “Registro de Tuberculosis del Sistema Nervioso Central” y que tuvieron diagnóstico de tuberculomas intracraneales. El diagnóstico se estableció por tomografía computarizada y/o resonancia magnética, y por uno o más de los siguientes hallazgos: cultivo del líquido cefalorraquídeo (LCR) o una coloración de Ziehl positivos para Mycobacterium tuberculosis, un LCR sugestivo de inflamación meníngea y test de ELISA positivo; hallazgos patológicos o de autopsia compatibles con tuberculosis o tuberculosis en otros tejidos o fluidos corporales.
Adicionalmente los pacientes tuvieron test de Mantoux positivo, radiografía de tórax compatible con tuberculosis pulmonar, captación basal en la tomografía computarizada o resonancia magnética, ADA positivo en el LCR, historia previa de tuberculosis y una respuesta clínica favorable al tratamiento antituberculoso. Se consideraron criterios de exclusión la presencia de otras patologías cerebrales concurrentes, como enfermedad vascular cerebral, neoplasias intracraneales, neurocisticercosis, toxoplasmosis cerebral, así como trastornos del movimiento, uso de neurolépticos e hidrocefalia previa.
Todos los pacientes recibieron diariamente tratamiento antituberculoso que comprendió dos fases: una inicial intrahospitalaria durante dos meses y posteriormente una fase extrahospitalaria que duró 4, 7, 10 o más meses según fuera necesario. Durante la hospitalización los pacientes fueron evaluados diariamente y recibieron isoniazida, rifampicina y pirazinamida a dosis habituales. En algunos casos se requirió añadir etambutol o estreptomicina. En la fase extrahospitalaria la evaluación fue semanal y el tratamiento consistió en isoniazida y rifampicina. En aquellos pacientes con deterioro de conciencia o con hipertensión intracraneal y déficit focal se administró terapia esteroidea con prednisona. Se consideró concluido el tratamiento cuando el paciente estuvo asintomático, con estudios de imagen normales y un LCR dentro de los límites normales.
El período de seguimiento en los pacientes se inició el primer día de hospitalización y se prolongó hasta un año después de haber concluido el tratamiento, o en su lugar en el momento del fallecimiento. Dentro de la cohorte se identificaron todos los casos incidentes de los siguientes MIA: corea-balismo, distonía, temblor y mioclonías, definidos de acuerdo a criterios previamente establecidos4,16-19. En cada caso se registró el día de inicio del trastorno del movimiento y se efectuó un nuevo estudio de neuroimagen para descartar otras posibles causas etiológicas.
Considerando los hallazgos iniciales de neuroimagen se clasificó la localización de los tuberculomas en supratentorial (superficial o profunda), infratentorial y subaracnoidea. Se determinó el número de tuberculomas condensando los hallazgos en dos categorías posibles: tuberculomas únicos o múltiples. Además se registró la presencia de reforzamiento meníngeo, lesión isquémica e hidrocefalia.
En el grupo total se registraron como variables los datos demográficos, antecedentes personales, duración de síntomas neurológicos, la presencia de crisis convulsivas preingreso y las principales características del cuadro clínico en el momento del ingreso hospitalario, incluyendo el nivel de conciencia, la presencia de edema de papila, el déficit motor, el déficit sensitivo y las características del LCR.
La gravedad de la enfermedad al ingreso fue evaluada con la escala modificada del British Medical Research Council1-3, en tres categorías:
- 1.
Estadio I: paciente con ausencia de síntomas neurológicos definitivos al ingreso o en la historia preingreso, con o sin hipertensión intracraneal.
- 2.
Estadio II: paciente con leve o moderado deterioro de conciencia y/o con signos neurológicos focales como parálisis de pares craneales o hemiparesia, con o sin hipertensión intracraneal.
- 3.
Estadio III: paciente con alteración severa de la conciencia, convulsiones, con o sin hipertensión intracraneal y signos neurológicos focales como hemiplejía y paraplejía.
El pronóstico funcional de los pacientes se estableció mediante la escala modificada de Smith20,21 en 4 categorías: a) paciente totalmente recuperado, sin déficit neurológico; b) paciente con secuelas leves que no necesita asistencia para ninguna actividad; c) paciente con secuelas moderadas que requiere ayuda para ciertas actividades; y d) paciente con secuelas graves que depende de otras personas para realizar las actividades de la vida diaria. La evolución de los MIA se calificó como mejoría completa, parcial o sin mejoría.
El análisis de la información se realizó principalmente con estadística descriptiva e inferencial, resumiendo los datos como medias (± desviación estándar) o porcentajes. Para estimar la precisión en la frecuencia de MIA se calculó el intervalo de confianza al 95% de la proporción. Con fines exploratorios de la relación causal entre tuberculomas y MIA se conformaron dos grupos anidados dentro de la cohorte: el primero con los pacientes que desarrollaron MIA (casos) y el otro con el resto de sujetos que no presentaron trastornos del movimiento hasta el final del seguimiento (controles). Entre ambos grupos se comparó las características del cuadro clínico, su gravedad al ingreso, pronóstico al alta y los hallazgos de neuroimagen, principalmente la localización y número de tuberculomas. En estos análisis se emplearon pruebas para la comparación de medias y proporciones («t» de Student y χ2 con corrección de Yates) según correspondiera para el tipo de variable, considerando un valor p<0,05 como de diferencia estadísticamente significativa.
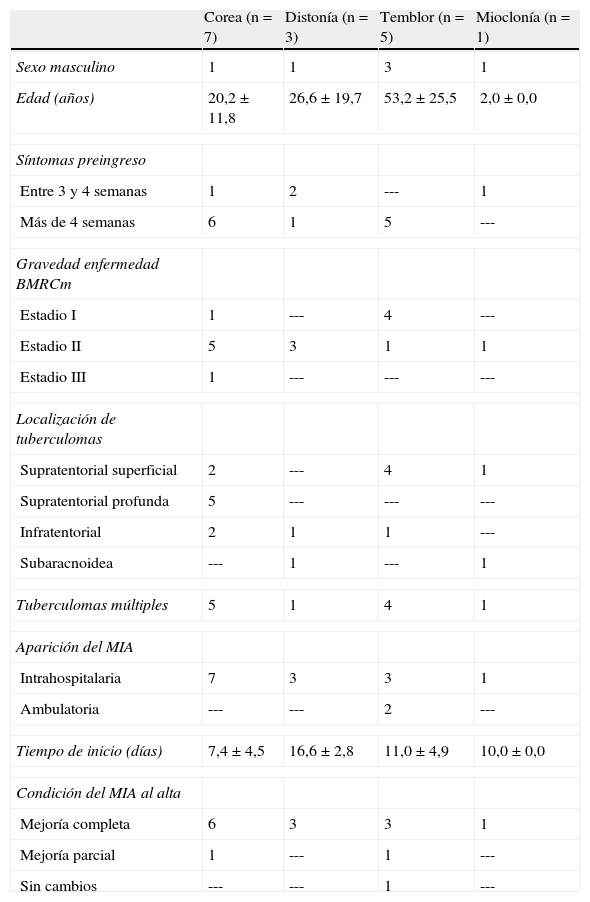
ResultadosSe estudiaron un total de 49 pacientes con tuberculomas intracraneales (edad media 31,7±20,5 años; sexo masculino 53,1%). Durante el período de seguimiento se identificaron 16 casos (32,6%; IC 95%=19,9 - 47,5%) con MIA: corea (n=7; 43,8%), temblor (n=5; 31,3%), distonía (n=3; 18,8%) y mioclonías (n=1; 6,3%). La mayoría de estos pacientes fueron mujeres (n=10). Cuatro pacientes tuvieron menos de 10 años y el 37,6% entre 21 y 40 años de edad. El mayor porcentaje de casos de MIA se presentaron durante la hospitalización (n=14; 87,6%) en un tiempo promedio de 10,4±5,2 días. Dos pacientes (12,5%) desarrollaron trastornos del movimiento durante la fase de tratamiento extrahospitalario (tabla 1).
Características clínicas y pronóstico de 16 casos con tuberculomas intracraneales y movimientos involuntarios anormales
| Corea (n=7) | Distonía (n=3) | Temblor (n=5) | Mioclonía (n=1) | |
| Sexo masculino | 1 | 1 | 3 | 1 |
| Edad (años) | 20,2±11,8 | 26,6±19,7 | 53,2±25,5 | 2,0±0,0 |
| Síntomas preingreso | ||||
| Entre 3 y 4 semanas | 1 | 2 | --- | 1 |
| Más de 4 semanas | 6 | 1 | 5 | --- |
| Gravedad enfermedad BMRCm | ||||
| Estadio I | 1 | --- | 4 | --- |
| Estadio II | 5 | 3 | 1 | 1 |
| Estadio III | 1 | --- | --- | --- |
| Localización de tuberculomas | ||||
| Supratentorial superficial | 2 | --- | 4 | 1 |
| Supratentorial profunda | 5 | --- | --- | --- |
| Infratentorial | 2 | 1 | 1 | --- |
| Subaracnoidea | --- | 1 | --- | 1 |
| Tuberculomas múltiples | 5 | 1 | 4 | 1 |
| Aparición del MIA | ||||
| Intrahospitalaria | 7 | 3 | 3 | 1 |
| Ambulatoria | --- | --- | 2 | --- |
| Tiempo de inicio (días) | 7,4±4,5 | 16,6±2,8 | 11,0±4,9 | 10,0±0,0 |
| Condición del MIA al alta | ||||
| Mejoría completa | 6 | 3 | 3 | 1 |
| Mejoría parcial | 1 | --- | 1 | --- |
| Sin cambios | --- | --- | 1 | --- |
Los datos se presentan como número de pacientes o media±DE.
BMRCm: Escala del British Medical Research Council modificada; MIA: movimiento involuntario anormal. Para detalle de categorías véase el apartado «Sujetos y métodos».
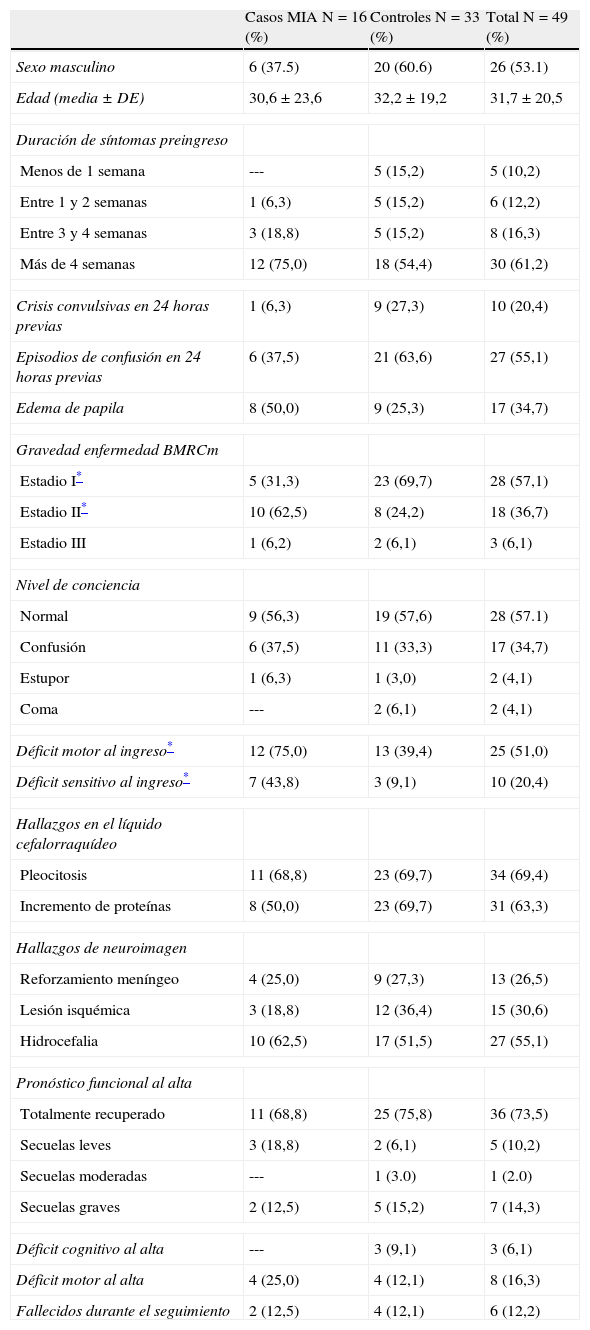
La gravedad de la enfermedad al ingreso hospitalario fue mayor (estadio II o III en la escala del BMRC modificada) en los casos que en los controles (68,7% vs. 30,3%; p=0,01), así como fue más frecuente el déficit motor (75,0% vs. 39,4%; p=0,01) y sensitivo (43,8% vs. 9,1%; p=0,01). El resto de características clínicas fueron similares en ambos grupos (tabla 2).
Hallazgos clínicos, de líquido cefalorraquídeo, neuroimagen y pronóstico en 49 pacientes con tuberculomas intracraneales
| Casos MIA N=16 (%) | Controles N=33 (%) | Total N=49 (%) | |
| Sexo masculino | 6 (37.5) | 20 (60.6) | 26 (53.1) |
| Edad (media±DE) | 30,6±23,6 | 32,2±19,2 | 31,7±20,5 |
| Duración de síntomas preingreso | |||
| Menos de 1 semana | --- | 5 (15,2) | 5 (10,2) |
| Entre 1 y 2 semanas | 1 (6,3) | 5 (15,2) | 6 (12,2) |
| Entre 3 y 4 semanas | 3 (18,8) | 5 (15,2) | 8 (16,3) |
| Más de 4 semanas | 12 (75,0) | 18 (54,4) | 30 (61,2) |
| Crisis convulsivas en 24 horas previas | 1 (6,3) | 9 (27,3) | 10 (20,4) |
| Episodios de confusión en 24 horas previas | 6 (37,5) | 21 (63,6) | 27 (55,1) |
| Edema de papila | 8 (50,0) | 9 (25,3) | 17 (34,7) |
| Gravedad enfermedad BMRCm | |||
| Estadio I* | 5 (31,3) | 23 (69,7) | 28 (57,1) |
| Estadio II* | 10 (62,5) | 8 (24,2) | 18 (36,7) |
| Estadio III | 1 (6,2) | 2 (6,1) | 3 (6,1) |
| Nivel de conciencia | |||
| Normal | 9 (56,3) | 19 (57,6) | 28 (57.1) |
| Confusión | 6 (37,5) | 11 (33,3) | 17 (34,7) |
| Estupor | 1 (6,3) | 1 (3,0) | 2 (4,1) |
| Coma | --- | 2 (6,1) | 2 (4,1) |
| Déficit motor al ingreso* | 12 (75,0) | 13 (39,4) | 25 (51,0) |
| Déficit sensitivo al ingreso* | 7 (43,8) | 3 (9,1) | 10 (20,4) |
| Hallazgos en el líquido cefalorraquídeo | |||
| Pleocitosis | 11 (68,8) | 23 (69,7) | 34 (69,4) |
| Incremento de proteínas | 8 (50,0) | 23 (69,7) | 31 (63,3) |
| Hallazgos de neuroimagen | |||
| Reforzamiento meníngeo | 4 (25,0) | 9 (27,3) | 13 (26,5) |
| Lesión isquémica | 3 (18,8) | 12 (36,4) | 15 (30,6) |
| Hidrocefalia | 10 (62,5) | 17 (51,5) | 27 (55,1) |
| Pronóstico funcional al alta | |||
| Totalmente recuperado | 11 (68,8) | 25 (75,8) | 36 (73,5) |
| Secuelas leves | 3 (18,8) | 2 (6,1) | 5 (10,2) |
| Secuelas moderadas | --- | 1 (3.0) | 1 (2.0) |
| Secuelas graves | 2 (12,5) | 5 (15,2) | 7 (14,3) |
| Déficit cognitivo al alta | --- | 3 (9,1) | 3 (6,1) |
| Déficit motor al alta | 4 (25,0) | 4 (12,1) | 8 (16,3) |
| Fallecidos durante el seguimiento | 2 (12,5) | 4 (12,1) | 6 (12,2) |
Los datos se presentan como número (%).BMRCm: Escala del British Medical Research Council modificada; MIA: movimiento involuntario anormal. Para detalle de categorías véase el apartado “Sujetos y métodos”.
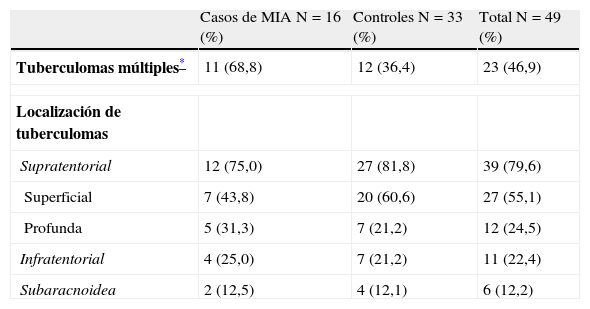
Fue más frecuente (n=39; 79,6%) la localización supratentorial de los tuberculomas, predominando a nivel superficial. Las localizaciones infratentorial y subaracnoidea fueron poco comunes (22,4 y 12,2% respectivamente) (tabla 3). El número total de tuberculomas identificados por neuroimagen tuvo un rango entre 1 y 24. La presencia de tuberculomas múltiples fue significativamente más frecuente en los casos de MIA que en el grupo control (68,8% vs. 36,4%; p=0,03).
Localización de tuberculomas intracraneales en 49 pacientes con y sin movimientos involuntarios anormales
| Casos de MIA N=16 (%) | Controles N=33 (%) | Total N=49 (%) | |
| Tuberculomas múltiples* | 11 (68,8) | 12 (36,4) | 23 (46,9) |
| Localización de tuberculomas | |||
| Supratentorial | 12 (75,0) | 27 (81,8) | 39 (79,6) |
| Superficial | 7 (43,8) | 20 (60,6) | 27 (55,1) |
| Profunda | 5 (31,3) | 7 (21,2) | 12 (24,5) |
| Infratentorial | 4 (25,0) | 7 (21,2) | 11 (22,4) |
| Subaracnoidea | 2 (12,5) | 4 (12,1) | 6 (12,2) |
Los datos se presentan como número (%). Los pacientes podían tener tuberculomas con más de una localización simultánea. MIA: movimiento involuntario anormal.
El compromiso de los ganglios de la base fue más frecuente en los casos que en los controles (31,3 vs. 21,2%). En estos últimos se observó principalmente tuberculomas supratentoriales superficiales (43,8 vs. 60,6%). Sin embargo, estas diferencias no fueron estadísticamente significativas. No hubo diferencias en las localizaciones infratentorial (25,0 vs. 21,2%) y subaracnoidea (12,5 vs. 12,1%).
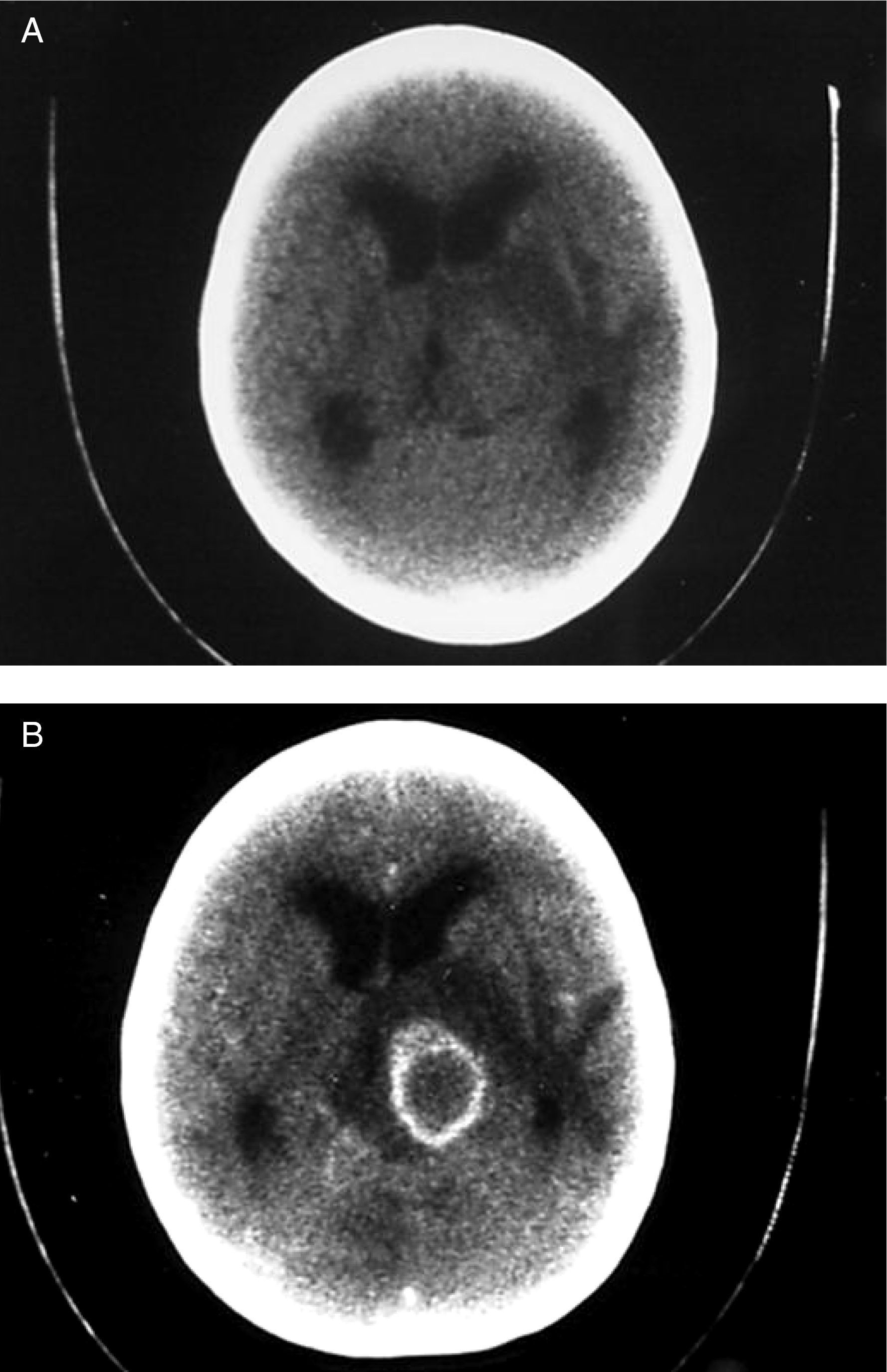
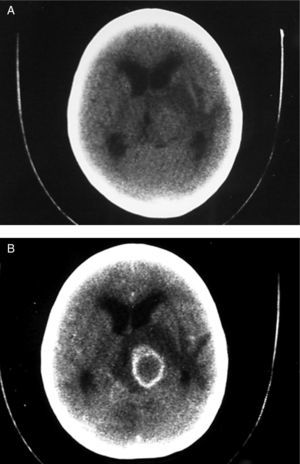
En los casos con compromiso en ganglios de la base (caso 2, figs. 1A y 1B), un paciente presentó corea generalizada con déficit focal. Cuatro tuvieron hemicorea y dos tuvieron corea focal, todos ellos con déficit ipsilateral. Un paciente con temblor bilateral en miembros superiores no tuvo déficit motor y otro tuvo déficit motor contralateral al movimiento anormal. Un paciente mostró distonía con tetraparesia y otro tuvo déficit motor contralateral a la distonía (tabla 4).
A. Tomografía sin contraste que muestra lesión isodensa talámica izquierda que se acompaña de importante edema vasogénico perifocal, efecto de masa y dilatación de los ventrículos laterales. B. Tomografía con contraste que muestra reforzamiento anular algo irregular a nivel talámico izquierdo, con un núcleo isodenso con el parénquima cerebral.
Características clínicas, de imagen y pronóstico en 16 pacientes con tuberculomas intracraneales y trastornos del movimiento
| No. | Edad | Sexo | BMRC Inicio MIA | Tipo MIA | Déficit motor | TC o IRM | Pronóstico |
| 1 | 9 | F | 1 | Hemicorea izquierda | Hemiparesia I | Granuloma frontal y talámico derecho, hidrocefalia | 1 |
| 2 | 16 | F | 2 | Corea generalizada | Hemiparesia D | Hidrocefalia, granuloma talámico izquierdo | 1 |
| 3 | 28 | F | 2 | Hemicorea derecha | Hemiparesia D | Hidrocefalia, granuloma frontoparietal y talámico izquierdo | 1 |
| 4 | 22 | M | 2 | Hemicorea derecha | Hemiparesia D | Hidrocefalia, granuloma caudo cápsulo talámico izquierdo | 2 |
| 5 | 8 | F | 2 | Hemicorea derecha | Hemiparesia D | Granuloma parietal y talámico izquierdo y cerebeloso derecho | 1 |
| 6 | 17 | F | 2 | Corea MSD | - | Granuloma y absceso frontotemporal izquierdo | 2 |
| 7 | 42 | F | 1 | Corea MSD | - | Granuloma hemisferio cerebeloso derecho | Fallecido |
| 8 | 27 | F | 2 | Hemicorea derecha | Hemiparesia D | Granulomas en tálamo y frontotemporal izquierdos | 2 |
| 9 | 31 | F | 1 | Temblor MSD | Hemiparesia D | Granulomas supratentoriales superficiales en número de ocho | 1 |
| 10 | 25 | F | 2 | Temblor MSI | Hemiparesia I | Granuloma parietal derecho | 1 |
| 11 | 79 | M | 2 | Temblor MsSs | - | Granuloma parietal derecho y frontal izquierdo | 1 |
| 12 | 40 | F | 1 | Temblor MSD | Hemiparesia I | Granuloma silviano derecho, hidrocefalia | 1 |
| 13 | 79 | M | 1 | Temblor MSD | - | Granuloma frontoparietal y talámico izquierdo | 0 |
| 14 | 36 | M | 2 | Distonía y temblor MsIs | Tetraparesia | Hidrocefalia, infartos talámicos bilaterales, granulomas silvianos bilaterales | 1 |
| 15 | 42 | F | 2 | Distonía MsIs | Hemiparesia D | Granuloma vermiano y en hemisferio cerebeloso izquierdo, hidrocefalia | 1 |
| 16 | 20 | F | 2 | Mioclonus cortical MsSs y MsIs | - | Absceso frontal derecho y subdural frontotemporal derecho | 2 |
-: ausente; BMRC: British Medical Research Council; IRM: imagen por resonancia magnética; MIA: movimientos involuntarios anormales; MSD: miembro superior derecho; MSI: miembro superior izquierdo; MsIs: miembros inferiores; MsSs: miembros superiores; TC: tomografía computarizada.
Los esquemas de tratamiento antituberculoso fueron similares en ambos grupos de pacientes. El más utilizado (59,2%) durante la primera fase consistió en la terapia combinada de rifampicina, isoniazida y pirazinamida. La duración del tratamiento fue de 6 (12,2%), 9 (18,3%), 12 (24,5%) o más de 12 meses. En 13 casos que presentaron MIA (81,3%) el tratamiento antituberculoso se prolongó más de 12 meses y el empleo de corticoides fue más frecuente (50,0 vs. 21,2%). Hubo 6 pacientes (12,2%) que tuvieron una respuesta paradójica durante el tratamiento, dos de ellos con MIA (12,5%). Dos pacientes (uno de cada grupo) fueron sometidos a intervención neuroquirúrgica por hidrocefalia.
Al finalizar el tratamiento el 73,5% de los pacientes mostraron una recuperación completa de su cuadro clínico por tuberculomas (tabla 2). Secuelas cognitivas se identificaron en 3 pacientes del grupo control. La presencia de secuelas motoras fue más común en los casos con MIA (25,0 vs. 12,1%).
La evolución de los MIA fue favorable en 13 pacientes, en quienes el trastorno del movimiento desapareció al finalizar el tratamiento. Un paciente con temblor y otro con corea mostraron mejoría parcial durante el tratamiento. La paciente con corea falleció y la paciente con temblor mejoró al finalizar el tratamiento. Un paciente con temblor no tuvo mejoría significativa del trastorno del movimiento; (tabla 1). Hubo un total de 6 fallecimientos (12,2%) durante el período de seguimiento, dos de los cuales pertenecían al grupo de casos.
DiscusiónSe han publicado series grandes de pacientes con tuberculomas intracraneales22,23, sin embargo la mayoría de casos de MIA en este tipo de patología corresponden a reportes aislados1,5-10. Debido a que los pacientes con tuberculomas se han estudiado preferentemente en centros neuroquirúrgicos, ha existido dificultad y poco interés en reconocerlos. La falta de identificación y registro de un MIA cuando no es la variable principal del estudio, así como la falta de un empleo sistemático de estudios de neuroimagen y la rápida mejoría que pueden presentar algunos pacientes después de haber iniciado el tratamiento antituberculoso, son factores que pueden haber contribuido al bajo reconocimiento de estos trastornos del movimiento15.
De la información disponible nuestro estudio es el primero que se ha realizado sobre una cohorte de pacientes con tuberculomas cerebrales, y con el objetivo primario de investigar la presencia de trastornos del movimiento. La frecuencia de movimientos anormales identificada (32,6%) es más alta que la encontrada previamente en pacientes con meningitis tuberculosa (18%; IC 95%: 0,5 y 18,6%)4. Los hallazgos permiten estimar que entre el 20 y 47% de los pacientes con estas lesiones pueden llegar a presentar algún tipo de MIA, con una aparición generalmente temprana y favorable evolución clínica.
Estudios previos han comunicado que los tuberculomas intracraneales tienden a localizarse en la unión corticomedular y paraventricular, y menos frecuentemente en ganglios de la base, tronco cerebral o cerebelo11,13,14,24. Los pacientes estudiados que desarrollaron algún tipo de MIA presentaron tuberculomas múltiples, generalmente comprometiendo áreas cerebrales profundas, una localización que puede predisponer la aparición de MIA.
En los pacientes con corea se encontró una relación muy frecuente entre déficit motor y movimiento anormal (87,5%), esto sugiere que cuando los pacientes tienen esta relación y muestran en la imagen una o varias lesiones expansivas, especialmente en ganglios de la base, es altamente probable que su etiología sea tuberculosa.
La patogénesis de los trastornos del movimiento causados por tuberculomas intracraneales estaría relacionada con un mecanismo de presión-distorsión. Si el tuberculoma cursa simultáneamente con edema o isquemia, los efectos de distorsión sobre los ganglios basales serían mayores1,5. Adicionalmente factores tóxicos bacterianos e hidrocefalia secundaria a la presencia de tuberculomas podrían contribuir a la aparición de movimientos anormales2. Debido a que el cerebelo y el tronco cerebral son estructuras relacionadas con los ganglios de la base, una localización infratentorial de los tuberculomas también estaría relacionada con la presencia de trastornos del movimiento1,7,9.
La probabilidad de que un paciente con tuberculomas cerebrales desarrolle MIA se encontraría relacionada fundamentalmente con la localización de la lesión y sus efectos1,2,5, comprometiendo las vías excitatorias o inhibitorias de los ganglios de la base o de sus conexiones con el tálamo, subtálamo, tronco cerebral, cerebelo y corteza cerebral. La localización profunda y la presencia de tuberculomas múltiples incrementarían el riesgo de los pacientes para desarrollar MIA1,4. La alta incidencia de MIA en los pacientes con tuberculomas sugiere que hay factores no identificados que podrían incrementar el riesgo de desarrollar movimientos anormales.
El tratamiento de elección para los tuberculomas es farmacológico. Un 85% de los pacientes responde bien a la terapia antituberculosa11,13,25. Este hallazgo se confirma por la recuperación total en la mayoría de los pacientes investigados, incluyendo la resolución de los MIA en prácticamente todos los casos. Sin embargo, cuando el paciente presenta hipertensión intracraneal progresiva o una falta de respuesta al tratamiento farmacológico, como en dos de nuestros pacientes, está indicada la descompresión quirúrgica13,25,26.
Como en este trabajo, se han descrito durante el tratamiento antituberculoso casos de respuesta paradójica con el desarrollo de tuberculomas cerebrales o incremento del tamaño de los mismos12,26,27. La razón para este comportamiento no está bien explicada, pero probablemente se relaciona con una respuesta inmune mediada por linfocitos y macrófagos6,27.
La presencia de trastornos del movimiento asociados a tuberculomas cerebrales puede complicar el diagnóstico y el manejo del paciente. Un movimiento anormal de inicio agudo puede ser la primera manifestación clínica de un tuberculoma. En un paciente con MIA que muestra en los estudios de neuroimagen lesiones expansivas, especialmente si tienen localización profunda y son múltiples, hay una fuerte posibilidad diagnóstica de tuberculoma intracraneal.
Los resultados de este estudio sugieren fuertemente una relación causal entre tuberculomas y MIA, sin embargo es necesario confirmar los hallazgos con nuevas investigaciones. Aunque la influencia de sesgos de selección y medición se habría reducido debido a que los grupos que se compararon procedían de la misma cohorte y en la evaluación de los pacientes se siguió un procedimiento uniforme, el hecho de que todos los pacientes fueran portadores de tuberculomas imposibilitó determinar la asociación real con esa exposición de riesgo. Además, la precisión de los resultados se encuentra condicionada por el número de sujetos, lo cual también limitó contar con un poder estadístico suficiente para realizar pruebas de asociación causal.
Debido a que en los pacientes con tuberculosis del SNC la aparición de MIA puede ser un desenlace poco frecuente, la asociación de causalidad merecería evaluarse mediante un diseño específico de casos y controles28-30. Un estudio con estas características fue recientemente formulado por nuestro equipo, y se espera que sus hallazgos permitan comprender mejor el riesgo de MIA en los pacientes con tuberculomas15.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. Robert Salinas por su participación en la revisión de versiones previas de este manuscrito.