El síndrome de Miller-Fisher (SMF) es una variante clínica del síndrome de Guillain-Barré caracterizado por la tríada de oftalmoparesia, ataxia y arreflexia; aunque no es infrecuente que asocie otros síntomas secundarios a debilidad de pares craneales (parálisis facial, alteración en la deglución, etc.) e incluso síntomas sensitivos distales en extremidades1.
Es frecuente la existencia de una infección previa al cuadro; siendo la más descrita una infección gastrointestinal por Campylobacter jejuni2. Otros factores desencadenantes descritos han sido vacunación, intervencionismo…
Habitualmente no es difícil llegar al diagnóstico cuando está presente la tríada clásica, la aparición de disociación albuminocitológica y los hallazgos neurofisiológicos conocidos. Sin olvidar el papel de determinados anticuerpos asociados a estas entidades de afectación disinmunitaria del sistema nervioso periférico3.
Pero en ocasiones, la presencia de otros síntomas asociados, la no existencia de Ac-GQ1b y la falta de resultados anómalos en exploraciones complementarias en la fase aguda del síndrome pueden hacer más complejo el diagnóstico y llevar a la solicitud de pruebas diagnósticas innecesarias.
Aquí presentamos el caso clínico de un varón de 35 años sin antecedentes personales de interés salvo obesidad; con cuadro clínico de 4-5 días de instauración progresiva, consistente en visión doble binocular e inestabilidad de la marcha asociada a cefalea. El paciente refería haber practicado buceo por inmersión en el mar los días previos.
En la exploración neurológica a su llegada a Urgencias, destacaba ptosis palpebral bilateral, ojos en posición neutra con imposibilidad de movilización hacia ninguna dirección, midriasis reactiva bilateral, parálisis facial periférica bilateral de predominio derecho, debilidad, elevación de velo del paladar bilateral con reflejo nauseoso débil, balance muscular conservado sin atrofias musculares ni alteración del tono muscular, arreflexia universal, sensibilidad conservada y ataxia de la marcha. Durante el ingreso presentaba cifras tensionales elevadas que precisaron nitratos intravenosos para su control.
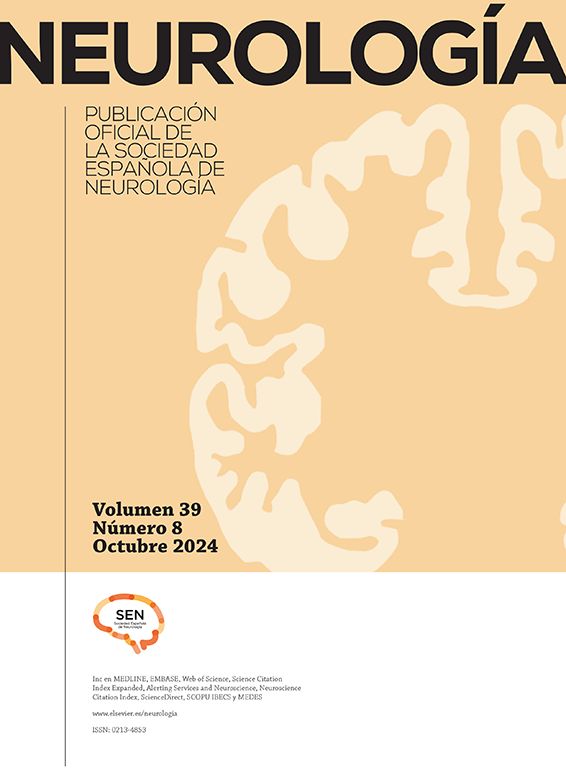
Se realizó estudio complementario con análisis de sangre que incluía bioquímica básica, estudio inmunológico (incluido Ac-GQ1b), marcadores tumorales, folatos y cianocobalaminas, todos ellos normales o negativos. Estudio serológico normal, salvo Ac contra C. jejuni positivo. Estudio de LCR con presencia de disociación albuminocitológica. Los estudios de neuroimagen que incluían RM cerebral, estudio de vasos intracraneales y estudio venoso cerebral se encontraban dentro de la normalidad. El estudio neurofisiológico en la fase aguda presentaba una disminución de amplitud de respuesta M en el nervio facial bilateral y blink reflex abolido. El EMG evolutivo, 15 días después, reflejaba una grave neuropatía desmielinizante con afectación axonal en el nervio facial. Se observa reflejo palpebral (blink reflex) abolido previamente, aunque con latencia aumentada (fig. 1).
Se diagnostica síndrome de Miller-Fisher asociado a Ac contra Campylobacter.
Se inició tratamiento con inmunoglobulinas intravenosas (IGIV) durante 5 días consecutivos; con empeoramiento inicial de la debilidad facial hasta presentar plejía facial bilateral, iniciándose a la semana mejoría, aunque muy lenta. En ningún momento de la evolución presenta problemas deglutorios, respiratorios ni alteraciones electrocardiográficas, aunque sí cifras tensionales diastólicas elevadas.
A los 3 meses, se observa mejoría clínica de la debilidad facial con resolución casi completa, y resolución parcial de diplopía y motilidad ocular, sin presentar alteraciones en la marcha ni otros síntomas asociados.
Con respecto a los factores predisponentes, la infección por C. jejuni está ampliamente descrita en la literatura médica. Sin embargo, después de búsqueda amplia en Medline no encontramos ninguna asociación entre el buceo y esta entidad. Aunque el sistema nervioso está frecuentemente relacionado con los problemas por descompresión, y entre los síntomas más comunes de los buceadores está la cefalea4. Si bien no tenemos datos para asociar el buceo como factor predisponente en este caso, sí pensamos que pudo actuar como elemento facilitador, y probablemente fue el causante de otros síntomas asociados (cefalea) que nos despistaron en el diagnóstico inicial.
Asimismo, la midriasis bilateral arreactiva no está comúnmente presente en el SMF pero no es infrecuente, aunque obliga al diagnóstico diferencial, sobre todo con el botulismo5.
Estos datos clínicos nos llevaron a solicitar exploraciones complementarias de estudio de enfermedad del sistema nervioso central, para descartar procesos asociados a la inmersión y otros procesos como trombosis de senos venosos cerebrales; así como indagar en datos sociodemográficos como el consumo de conservas enlatadas para descartar un posible botulismo dada la afectación espectacular de pares craneales y la aparición de midriasis en la exploración.
A pesar de las atipicidades clínicas, y del resultado negativo para Ac anti-GQ1b, que suelen estar presentes en más del 90% de los pacientes con SMF6, fundamentalmente los resultados del estudio neurofisiológico en fase aguda, nos ayudó al diagnóstico precoz con la instauración de tratamiento inmunomodulador de forma rápida, que en estos casos de afectación grave marca una mejor evolución clínica y, por tanto, un mejor pronóstico.
En general, los hallazgos neurofisiológicos encontrados en fase aguda de esta enfermedad no han sido ampliamente estudiados e incluso existen controversias al respecto. El estudio realizado por Calleja et al.7 donde realizan estos estudios a 5 pacientes con diagnóstico de SMF encontraban resultados similares a los de nuestro paciente con disminución de la amplitud de respuesta M y abolición del reflejo palpebral.
Por tanto, concluimos en la necesidad de realizar estudios neurofisiológicos en fase aguda de polineuropatías como el síndrome de Miller-Fisher para apoyar desde el principio la sospecha diagnóstica y evitar la realización de exploraciones complementarias innecesarias.