Comprobar si han existido variaciones en la etiología del ictus isquémico en los últimos años e investigar las posibles causas que lo justifiquen.
Pacientes y métodosAnálisis de los antecedentes epidemiológicos y factores de riesgo vascular de los pacientes diagnosticados de ictus isquémico en el Complejo Hospitalario Universitario de Albacete (CHUA) entre 2009 y 2014. La clasificación etiológica del ictus isquémico se realizó según los criterios TOAST. Se compararon los resultados con los de la clásica Stroke Data Bank (SDB) y se contrastaron ambas series con otros registros hospitalarios publicados en el periodo que las separa.
ResultadosSe analiza a 1.664 pacientes, 58% varones, mediana de edad 74 años. Según la clasificación etiológica los resultados obtenidos son (CHUA/SDB): aterotrombóticos (12%/9%), lacunares (13%/25%), cardioembólicos (32%/19%), causa infrecuente (3%/4%) e indeterminados (40%/44%). El 63% de los pacientes del CHUA era mayor de 70 años, en la SDB solo el 42% superaba esa edad. En ambos registros el subtipo cardioembólico era más prevalente en mayores de 70 años. La HTA no tratada era más frecuente en la SDB (SDB=31% vs. CHUA=10%). El análisis de otras bases de datos muestra una tendencia progresiva a escala mundial al aumento en la prevalencia del ictus cardioembólico.
ConclusionesNuestro estudio muestra tanto en nuestro centro como a escala mundial una disminución del porcentaje de ictus lacunares y un aumento del de cardioembólicos respecto a la SDB. Estas diferencias pudieran justificarse por el envejecimiento de los pacientes, el mejor control de la HTA actualmente y mayor capacidad para detectar arritmias cardioembólicas en las Unidades de Ictus.
We aimed to determine whether the aetiology of ischaemic stroke has changed in recent years and, if so, to ascertain the possible reasons for these changes.
Patients and methodsWe analysed the epidemiological history and vascular risk factors of all patients diagnosed with ischaemic stroke at Complejo Hospitalario Universitario de Albacete (CHUA) from 2009 to 2014. Ischaemic stroke subtypes were established using the TOAST criteria. Our results were compared to data from the classic Stroke Data Bank (SDB); in addition, both series were compared to those of other hospital databases covering the period between the two.
ResultsWe analysed 1664 patients (58% were men) with a mean age of 74 years. Stroke aetiology in both series (CHUA, SDB) was as follows: atherosclerosis (12%, 9%), small-vessel occlusion (13%, 25%), cardioembolism (32%, 19%), stroke of other determined aetiology (3%, 4%), and stroke of undetermined aetiology (40%, 44%). Sixty-three percent of the patients from the CHUA and 42% of the patients from the SDB were older than 70 years. Cardioembolic strokes were more prevalent in patients older than 70 years in both series. Untreated hypertension was more frequent in the SDB (SDB = 31% vs CHUA = 10%). The analysis of other databases shows that the prevalence of cardioembolic stroke is increasing worldwide.
ConclusionsOur data show that the prevalence of lacunar strokes is decreasing worldwide whereas cardioembolic strokes are increasingly more frequent in both our hospital and other series compared to the SDB. These differences may be explained by population ageing and the improvements in management of hypertension and detection of cardioembolic arrhythmias in stroke units.
El ictus y sus complicaciones son responsables de aproximadamente el 10% de la mortalidad mundial, lo que convierte a esta patología en la segunda causa de muerte y la tercera causa de discapacidad ajustada por años de vida perdidos1-3. En España, el ictus representa la segunda causa de muerte global en la población general, con una tasa de mortalidad del 11%, siendo la primera causa de mortalidad por entidades específicas en mujeres4. La incidencia de ictus en nuestro país se estima de alrededor de 128 casos por 100.000 habitantes/año4, cifra que se incrementa de forma exponencial a partir de los 65 años.
Este escenario hace necesario considerar la creación de estrategias eficaces dirigidas a prevenir el ictus5 y mejorar su atención en la fase aguda6, además de fomentar las terapias y los programas de neuroreparación y rehabilitación que permitan minimizar las secuelas tras el evento agudo7. Un mejor conocimiento global del ictus obliga asimismo a estudiar las características epidemiológicas de la enfermedad cerebrovascular, lo que sin duda incluye un análisis pormenorizado de los factores de riesgo asociados, así como de sus distintas etiologías. A este respecto, las bases de datos de ictus constituyen una herramienta imprescindible, capaz de proporcionar esta información8,9. Una de las bases de datos de ictus históricamente más relevante fue sin duda la Stroke Data Bank (SDB) norteamericana10. El Instituto americano de estudio del ictus (NINCDS) inició este proyecto en el año 1983, llevando a cabo una recopilación prospectiva de datos de pacientes ingresados con ictus en 4 centros estadounidenses durante un periodo de 3 años. El registro fue pionero al clasificar el ictus isquémico según su origen etiopatogénico en 5 subtipos: ateromatosis de gran vaso, embolismo de origen cardiaco, oclusión de pequeño vaso o lacunar, ictus de causa infrecuente e ictus de causa indeterminada. Estos criterios clasificatorios serían estructurados y publicados años más tarde por el grupo de estudio de la Trial of ORG 10172 in Acute Stroke Treatment (TOAST)11, adquiriendo difusión mundial y persistiendo hasta la actualidad como una de las clasificaciones del ictus más utilizadas en los estudios epidemiológicos12. En nuestro centro es la clasificación que históricamente ha sido utilizada y es también la que el Proyecto Banco de Ictus de la Sociedad Española de Neurología (BADISEN) adoptó desde su origen. La comparación de los primeros datos BADISEN13 y los obtenidos en la actualidad en nuestra unidad, así como el análisis exploratorio de los publicados por la SDB, hizo plantearse a los autores la hipótesis de que pudiera haberse producido en los últimos años un cambio en la epidemiología etiológica del ictus isquémico. Para comprobar dicha hipótesis e investigar las causas potenciales de esta variación, hemos realizado un análisis de la etiología del ictus en nuestro centro en los últimos 6 años, comparando los resultados obtenidos con los proporcionados hace casi 3 décadas por la SDB. Además, se contrastarán los resultados de ambas series con otras bases de datos hospitalarias publicadas en el periodo que las separa.
Material y métodosEstudio observacional, unicéntrico, de recogida de datos prospectiva, en el que se analizan los datos contenidos en la base de datos de ictus del Complejo Hospitalario Universitario de Albacete (CHUA), desde su creación en agosto del 2009 hasta abril del 2014. Esta base de datos se inició coincidiendo con la implantación en el centro de la Unidad de Ictus (UI), y en ella se recopilan sistemáticamente los datos de todos los pacientes que acuden a Urgencias de nuestro centro y son ingresados en la UI de Neurología. Para este trabajo se seleccionó a los pacientes con ictus isquémico y accidente isquémico transitorio (AIT) y no se consideraron ictus hemorrágicos. Se realizó de manera protocolizada en todos los pacientes analítica completa, radiografía de tórax, telemetría ECG de al menos 24 h, estudio ultrasonográfico transcraneal y de troncos supraaórticos, al menos una prueba de imagen cerebral (TC y/o RM); en función de la sospecha clínica, se realizaron ecocardiografía, estudio de trombofilia en sangre periférica, angio-TC o RM, o arteriografía de grandes vasos y polígono de Willis, entre otras pruebas. Los distintos tipos de ictus isquémico se clasificaron utilizando los criterios propuestos por la TOAST11. Se analizaron también otras variables recogidas en la Base de datos, como sexo, edad y factores de riesgo vascular (FRV). Todos los pacientes incluidos en la base lo fueron por haber sido atendidos por primera vez en nuestra Unidad, pero no se tuvo en cuenta si se trataba de un primer ictus o una recurrencia atendida fuera de nuestro centro, ni se recogió sistemáticamente este dato. Ningún paciente figura dos veces en la base de datos (no se incluyeron en este análisis recurrencias atendidas en nuestro propio centro). Los resultados obtenidos se compararon con los publicados por el estudio SDB10. Además, se realizó una revisión de otras bases de datos hospitalarias que también utilizaron los criterios TOAST y que fueron realizadas en el periodo que comprende la publicación de la SDB y la actualidad; se seleccionaron 11 de ellas, que se consideraron representativas de la distribución mundial del ictus. En concreto, fueron elegidos 3 estudios estadounidenses14-16, una revisión multinacional de América del Sur17, 2 asiáticos18,19, 4 europeos20-23 y uno de Oceanía24. No se incluyó ningún estudio africano dado que los registros publicados desde este continente no contaban con al menos una prueba de neuroimagen en todos sus pacientes.
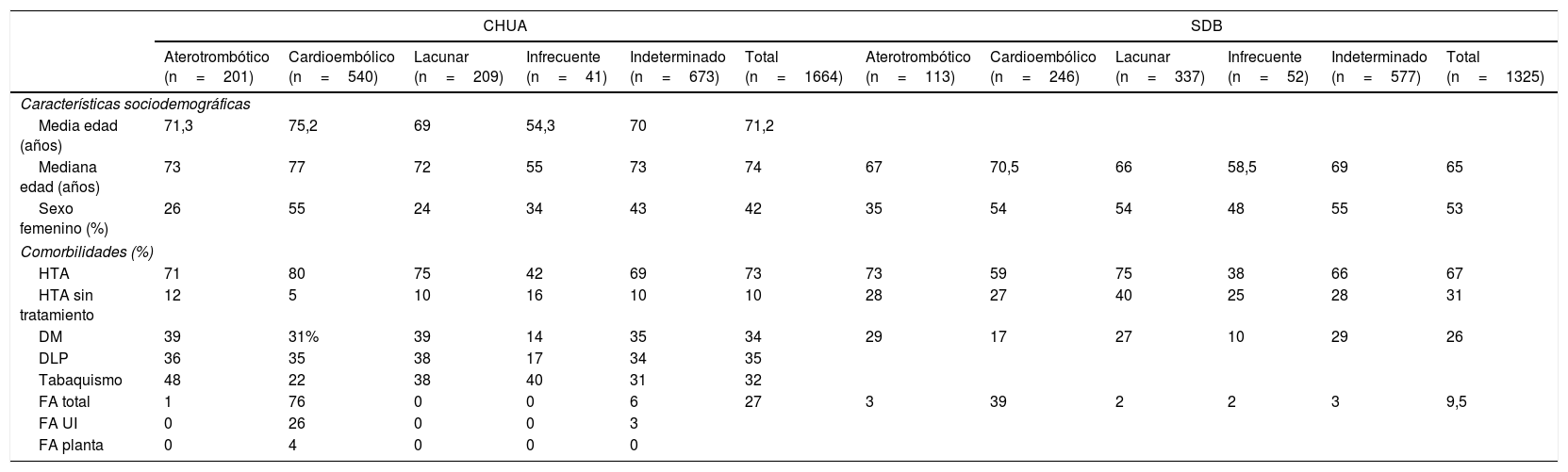
ResultadosSe analizaron en el Hospital de Albacete un total de 1.664 ictus isquémicos y AIT ingresados en la UI, con una edad media de 71,2±12 años y una mediana de 74 años (tabla 1). El tiempo de telemetría media fue de 2,5 días. Según el origen etiológico del ictus, en el CHUA un 12% de ellos se clasificaron como aterotrombóticos, un 32% cardioembólicos, un 13% lacunares, un 3% de causa infrecuente y un 40% de causa indeterminada (tabla 2).
Características sociodemográficas y comorbilidades en el CHUA y la SDB
| CHUA | SDB | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Aterotrombótico (n=201) | Cardioembólico (n=540) | Lacunar (n=209) | Infrecuente (n=41) | Indeterminado (n=673) | Total (n=1664) | Aterotrombótico (n=113) | Cardioembólico (n=246) | Lacunar (n=337) | Infrecuente (n=52) | Indeterminado (n=577) | Total (n=1325) | |
| Características sociodemográficas | ||||||||||||
| Media edad (años) | 71,3 | 75,2 | 69 | 54,3 | 70 | 71,2 | ||||||
| Mediana edad (años) | 73 | 77 | 72 | 55 | 73 | 74 | 67 | 70,5 | 66 | 58,5 | 69 | 65 |
| Sexo femenino (%) | 26 | 55 | 24 | 34 | 43 | 42 | 35 | 54 | 54 | 48 | 55 | 53 |
| Comorbilidades (%) | ||||||||||||
| HTA | 71 | 80 | 75 | 42 | 69 | 73 | 73 | 59 | 75 | 38 | 66 | 67 |
| HTA sin tratamiento | 12 | 5 | 10 | 16 | 10 | 10 | 28 | 27 | 40 | 25 | 28 | 31 |
| DM | 39 | 31% | 39 | 14 | 35 | 34 | 29 | 17 | 27 | 10 | 29 | 26 |
| DLP | 36 | 35 | 38 | 17 | 34 | 35 | ||||||
| Tabaquismo | 48 | 22 | 38 | 40 | 31 | 32 | ||||||
| FA total | 1 | 76 | 0 | 0 | 6 | 27 | 3 | 39 | 2 | 2 | 3 | 9,5 |
| FA UI | 0 | 26 | 0 | 0 | 3 | |||||||
| FA planta | 0 | 4 | 0 | 0 | 0 | |||||||
Características sociodemográficas y comorbilidades asociadas de los pacientes en ambos estudios distribuidos según los distintos subtipos de ictus.
CHUA: Complejo Hospitalario Universitario de Albacete; DM: diabetes mellitus; DLP: dislipidemia; FA: fibrilación auricular; FA UI: fibrilaciones auriculares diagnosticadas en la Unidad de Ictus; HTA: hipertensión arterial; HTA sin tratamiento: porcentaje de HTA que no llevaban tratamiento; SDB: Stroke Data Bank.
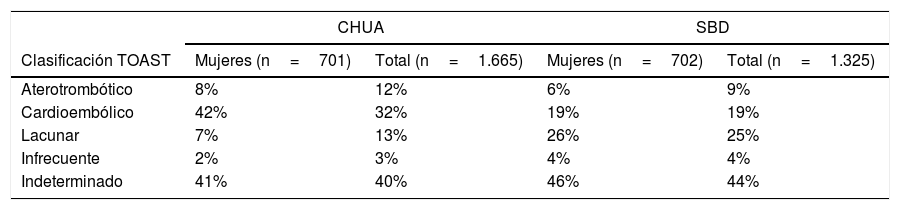
Subtipos de ictus (TOAST) en el CHUA y la SDB
| CHUA | SBD | |||
|---|---|---|---|---|
| Clasificación TOAST | Mujeres (n=701) | Total (n=1.665) | Mujeres (n=702) | Total (n=1.325) |
| Aterotrombótico | 8% | 12% | 6% | 9% |
| Cardioembólico | 42% | 32% | 19% | 19% |
| Lacunar | 7% | 13% | 26% | 25% |
| Infrecuente | 2% | 3% | 4% | 4% |
| Indeterminado | 41% | 40% | 46% | 44% |
Subtipos de ictus isquémico según los criterios TOAST en los registros CHUA y SDB, analizados según sexo.
CHUA: Complejo Hospitalario Universitario de Albacete; SBD: Stroke Data Bank.
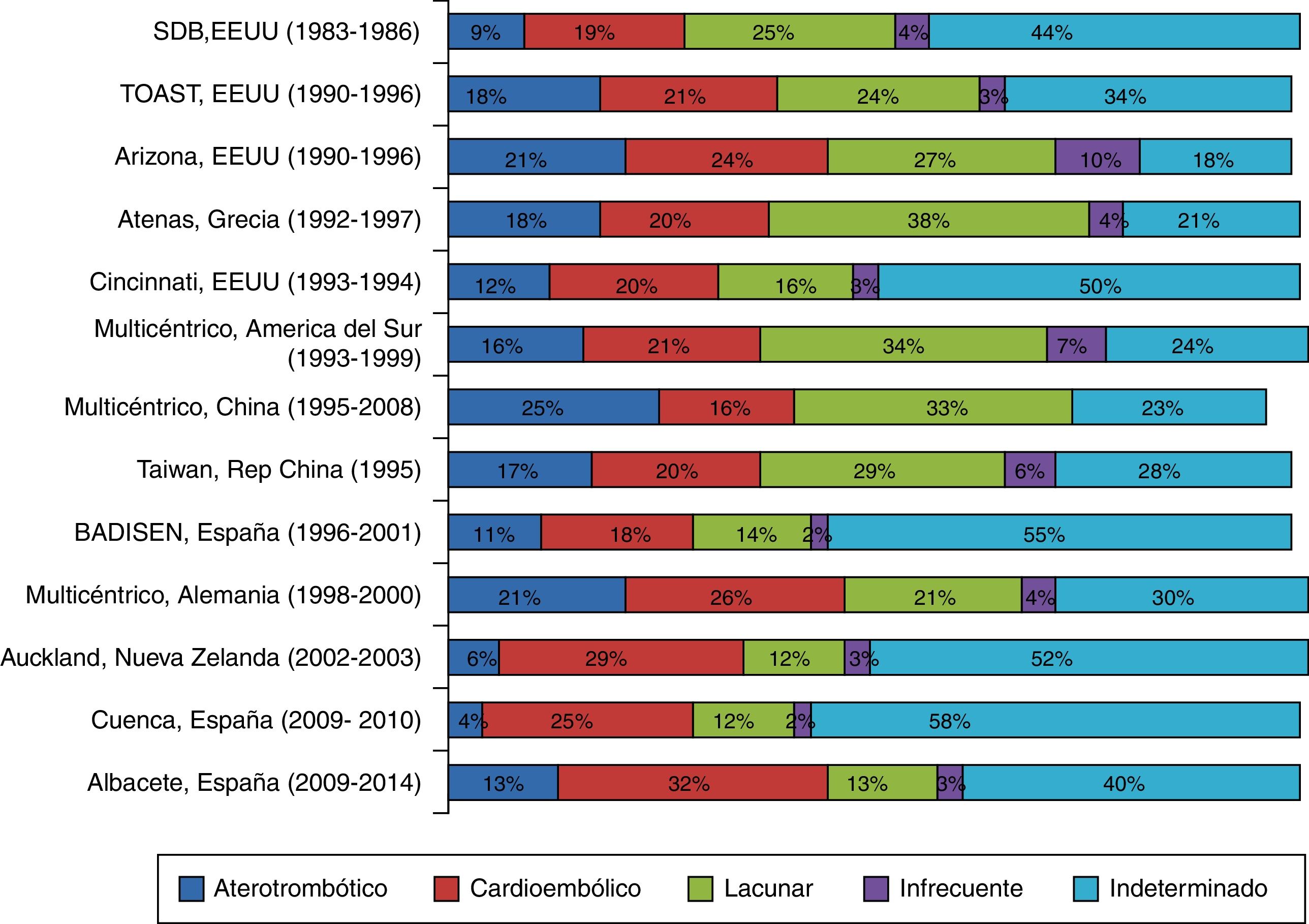
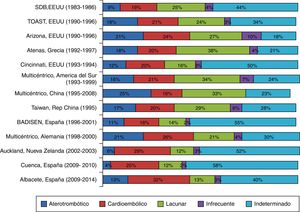
En la figura 1 se representan las bases de datos de ictus seleccionadas; todas provienen de registros hospitalarios que utilizan la clasificación TOAST y fueron realizadas en diferentes años y países. Representan 13 registros, sumando a los 11 anteriormente mencionados tanto la SDB como el registro del CHUA. Se aprecia que, de manera general, los estudios más recientes presentan mayor porcentaje de ictus cardioembólicos y menor porcentaje de infartos lacunares que los más antiguos.
Registros hospitalarios de ictus. Distribución porcentual de los subtipos (TOAST) de ictus isquémicos en Albacete, comparados con otros registros hospitalarios.
Fuentes: Foulkes et al.10, Adams et al.14, Frey et al.15, Vemmos et al.20, Schneider et al.16, Saposnik et al.17, Tsai et al.18, Yip et al.19, Morín-Martín et al.21, Grau et al.22, Feigin et al.24 y Carod-Artal et al.23.
En la tabla 1 se puede comprobar cómo en nuestro centro existe una preponderancia de ictus en pacientes varones, mientras que en la SDB las mujeres suponían el 53% de los ingresos. Sin embargo, tanto en nuestro centro como en la base americana SDB los ictus cardioembólicos afectaron con mayor frecuencia al sexo femenino (el 55 y el 54% de los cardioembólicos, respectivamente), siendo el resto de subtipos en el CHUA más prevalentes en los varones, con especial predominancia en aterotrombóticos y lacunares.
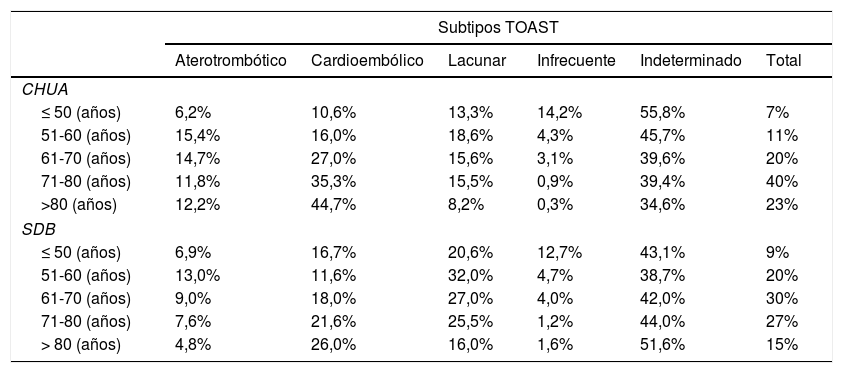
El análisis de la etiología del ictus según estratos etarios queda representado en la tabla 3. En nuestra muestra, el 63% de los pacientes era mayor de 70 años, siendo el grupo de edad más frecuente de nuestra población el comprendido entre 71 y 80 años (40%). Sin embargo, en la SDB tan solo el 42% de los pacientes superaban los 70 años. Tanto en la SDB como en nuestro registro los ictus de tipo lacunar e infrecuente se presentaban con mayor frecuencia en los grupos de edad más joven. Sin embargo, a medida que se avanza en los grupos etarios, la prevalencia del subtipo cardioembólico va aumentando de manera lineal en ambas poblaciones, y en los pacientes por encima de 80 años en nuestro centro llega a representar la causa más frecuente (44,7%), sobrepasando el porcentaje de indeterminados.
Subtipos de ictus por edad
| Subtipos TOAST | ||||||
|---|---|---|---|---|---|---|
| Aterotrombótico | Cardioembólico | Lacunar | Infrecuente | Indeterminado | Total | |
| CHUA | ||||||
| ≤ 50 (años) | 6,2% | 10,6% | 13,3% | 14,2% | 55,8% | 7% |
| 51-60 (años) | 15,4% | 16,0% | 18,6% | 4,3% | 45,7% | 11% |
| 61-70 (años) | 14,7% | 27,0% | 15,6% | 3,1% | 39,6% | 20% |
| 71-80 (años) | 11,8% | 35,3% | 15,5% | 0,9% | 39,4% | 40% |
| >80 (años) | 12,2% | 44,7% | 8,2% | 0,3% | 34,6% | 23% |
| SDB | ||||||
| ≤ 50 (años) | 6,9% | 16,7% | 20,6% | 12,7% | 43,1% | 9% |
| 51-60 (años) | 13,0% | 11,6% | 32,0% | 4,7% | 38,7% | 20% |
| 61-70 (años) | 9,0% | 18,0% | 27,0% | 4,0% | 42,0% | 30% |
| 71-80 (años) | 7,6% | 21,6% | 25,5% | 1,2% | 44,0% | 27% |
| > 80 (años) | 4,8% | 26,0% | 16,0% | 1,6% | 51,6% | 15% |
Distribución de los pacientes por sustratos etarios según los distintos subtipos de ictus.
CHUA: Complejo Hospitalario Universitario de Albacete; SBD: Stroke Data Bank.
El FRV más prevalente en ambos estudios fue la hipertensión arterial (HTA), presente hasta en el 73% de la muestra del CHUA (tabla 1). No se observaron diferencias llamativas entre nuestro estudio y la SDB al analizar los FRV clásicos en los distintos subgrupos etiopatogénicos, salvo en el cardioembólico: el 59% de estos pacientes eran hipertensos en la SDB, mientras en el CHUA el porcentaje se elevaba hasta el 80%, siendo este además el subtipo con mayor prevalencia de HTA asociada en nuestro registro. Se objetivó una importante diferencia entre ambas bases en cuanto al porcentaje de HTA sin tratamiento antihipertensivo (tabla 1); en la SDB el 31% de los pacientes hipertensos no usaba tratamiento farmacológico para su patología, mientras en el CHUA el porcentaje de los no tratados era inferior al 10%. La mayor diferencia se apreció en el subtipo lacunar, encontrándose en la SDB que hasta el 40% de los pacientes hipertensos que presentaron un ictus no recibían tratamiento.
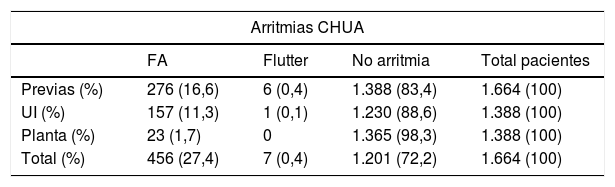
En nuestro registro la causa más frecuente de ictus cardioembólico era la fibrilación auricular (FA), presente en el 76% de estos casos, siendo responsable solo del 39% de los ictus cardioembólicos en la SDB (tabla 1). Como se aprecia en la tabla 4, del total de FA en nuestro centro (n = 456), más de la mitad eran conocidas previamente a presentar el paciente el evento, o bien diagnosticadas en urgencias a la llegada del paciente al hospital (n = 276); por otro lado, la tercera parte (n = 157) de estas arritmias fueron detectadas durante el periodo de monitorización electrocardiográfica continua del paciente durante su estancia en la UI; el resto de FA (n = 23) fueron diagnosticadas en planta de hospitalización.
Arritmias cardioembólicas en el CHUA
| Arritmias CHUA | ||||
|---|---|---|---|---|
| FA | Flutter | No arritmia | Total pacientes | |
| Previas (%) | 276 (16,6) | 6 (0,4) | 1.388 (83,4) | 1.664 (100) |
| UI (%) | 157 (11,3) | 1 (0,1) | 1.230 (88,6) | 1.388 (100) |
| Planta (%) | 23 (1,7) | 0 | 1.365 (98,3) | 1.388 (100) |
| Total (%) | 456 (27,4) | 7 (0,4) | 1.201 (72,2) | 1.664 (100) |
Distribución de las arritmias con potencial embolígeno en los pacientes ingresados en el Complejo Hospitalario Universitario de Albacete Previas: incluye tanto a las arritmias conocidas previamente al ictus como a las presentes a la llegada del paciente a Urgencias que no eran conocidas previamente.
Planta: diagnosticadas durante el ingreso en una habitación convencional; UI: diagnosticadas durante la monitorización continua en la Unidad de Ictus.
Los resultados de la base de datos del CHUA se analizaron y compararon realizando subgrupos con cada año de registro de manera aislada, con la intención de explorar la presencia de variaciones a lo largo de los 6 años de recogida de los datos. Sin embargo, la comparación de estos subgrupos no halló diferencias significativas (resultados estadísticos no mostrados) respecto a las principales variables demográficas, clínicas y etiológicas del registro.
DiscusiónEl hallazgo más significativo que aparece al comparar los registros CHUA y SDB es la diferencia en el porcentaje de ictus de etiología cardioembólica y lacunar que presentan ambas bases de datos. Al ampliar el análisis con otros registros hospitalarios que también siguen el sistema clasificatorio TOAST, se puede comprobar que aquellos realizados antes de la primera década del siglo xxi14-22 presentan resultados similares a los de la SDB y, por el contrario, en los posteriores a esos años23,24 los resultados son mucho más parecidos a los obtenidos en nuestro centro (fig. 1). Por tanto, se puede afirmar que existe una tendencia progresiva a escala mundial que lleva al aumento en la prevalencia de ictus isquémicos cardioembólicos, mientras disminuye la presencia de ictus isquémicos lacunares. Esta tendencia se magnifica en nuestro estudio si se analiza exclusivamente a las pacientes de sexo femenino (cardioembólicos 42% en el CHUA frente 19% en SDB; lacunares 7% en el CHUA por 26% en la SDB). Sin embargo, en nuestra población la probabilidad de tener un ictus aterotrombótico o lacunar es 3 veces más alta en los varones. Se aprecia, por tanto, en nuestra serie una disparidad significativa de la etiología del ictus en función del sexo, hecho que no se observaba en los pacientes de la SDB.
Se pueden ofrecer varias explicaciones potenciales a estos hallazgos. Como se describe en los resultados, la edad parece ejercer una gran influencia sobre la etiología de la enfermedad. Así, una posible explicación a la diferente distribución etiológica que existe entre el registro CHUA y el de la SDB puede sustentarse sobre el aumento de la esperanza de vida en las últimas décadas, y su lógico correlato en nuestra muestra, cuya mediana de edad es de 74 años, 9 años mayor que la de la SDB (tabla 1), siendo además los grupos de edad más frecuentes los de pacientes mayores de 70 años, donde los subtipos aterotrombótico y lacunar son menos prevalentes, en tanto aumenta el número de ictus de tipo cardioembólicos (tabla 3). Estos resultados son similares a los de otras series en las que se evidencia que cuanto más anciana es una población, mayor porcentaje de ictus cardioembólicos existe25,26, posiblemente debido en gran medida a la influencia de la FA, una arritmia que aumenta exponencialmente conforme aparece el envejecimiento27,28.
Los resultados podrían también justificarse por la existencia reciente de UI, estructuras que facilitan la monitorización cardiaca prolongada y, en consecuencia, la posibilidad de detectar arritmias con potencial embolígeno29. Así, en nuestra serie, la FA fue responsable del 76% de los ictus cardioembólicos (tabla 1) y una gran proporción de estas FA se diagnosticaron gracias a la monitorización electrocardiográfica continua del paciente en la UI, que en nuestro centro se prolonga habitualmente 48-72 h (media 2,5 días). En concreto, del total de pacientes con FA (n = 456), 157 (34%) fueron diagnosticadas en la UI. La tasa de detección de FA en los pacientes que al ingreso no presentaron arritmias conocidas (tabla 4) fue del 13% en nuestra serie, siendo algo superior a los resultados del metaanálisis de Kishore et al.30 (tasa de detección global 11,5%, aunque con una elevada heterogeneidad entre los estudios) y a los del estudio de Jiménez-Caballero et al.25 (tasa de detección 11,8%). Por tanto, los resultados obtenidos corroboran la importancia de las UI no solo de cara al manejo y tratamiento del paciente con un ictus agudo6,31, sino también como herramienta para alcanzar un diagnóstico etiológico, circunstancia de vital importancia a la hora de optimizar las estrategias terapéuticas de prevención secundaria.
Además de la potencial influencia de la edad y del ingreso en UI sobre la diferente distribución etiológica de los ictus en la actualidad, es necesario mencionar también el papel que el mejor control de los FRV puede estar ejerciendo en estas diferencias (tabla 1). La prevalencia en nuestra serie de los FRV clásicos es semejante a la publicada en otros registros nacionales32, así como a la obtenida hace casi tres décadas en la SDB; sin embargo, lo que parece haber variado sustancialmente es el porcentaje de pacientes tratados. Así, en nuestra muestra apreciamos una clara diferencia en la prevalencia de HTA no tratada con respecto a la SDB (10% en nuestro estudio, 31% en la SDB). Dada la asociación probada entre la HTA y los ictus lacunares32,33, es razonable pensar que el mejor control de este FRV, sin duda influido en los últimos años por el desarrollo de estrategias poblacionales de prevención primaria34, puede haber contribuido a modificar las características epidemiológicas de la enfermedad cerebrovascular, reduciendo el porcentaje de ictus lacunares.
Es de interés comentar la comparación de los resultados obtenidos en nuestra base de datos con los de la base de datos multicéntrica de la Sociedad Española de Neurología (BADISEN)21, al ser este un registro nacional cuyos resultados debieran ser los que de manera más fiel podrían compararse con los nuestros. En el caso de la BADISEN se puede apreciar cómo existe similitud con nuestros resultados en el porcentaje de ictus aterotrombóticos, lacunares e infrecuentes, constituyendo la principal diferencia los ictus cardioembólicos, cuyo mayor porcentaje en nuestro estudio es superponible a la diferencia del porcentaje de indeterminados en la BADISEN, concretamente un 15%. Estas diferencias podrían ser explicadas en gran parte por las hipótesis planteadas previamente. En primer lugar, la media de edad de la BADISEN es de 68,6 años cuando la nuestra es de 71,2 años. Estos casi 2 años de media pueden condicionar poderosamente las diferencias, dada la tendencia a presentarse mayor número de ictus cardioembólicos en las edades más avanzadas de la vida. En segundo lugar, en los años en los que se llevó a cabo la recogida de datos del artículo de Morín-Martín et al. (1996-2001) la mayoría de los centros que componían la BADISEN no disponían de UI, o al menos de telemetría ECG continua. Esto supone que gran parte del porcentaje de arritmias con potencial cardioembólico que nuestra UI logró poner de manifiesto probablemente no hubieran sido diagnosticadas en aquellos años y quedarían, por tanto, clasificados los pacientes como ictus de etiología indeterminada.
Otro dato interesante que emerge del análisis comparativo en el tiempo de los diferentes registros expuestos en la figura 1 es el del elevado porcentaje de ictus isquémicos de etiología indeterminada, que se ha mantenido relativamente estable en las últimas décadas. Llama la atención que pese al aumento del arsenal diagnóstico reciente en el estudio de los ictus (generalización de la ecocardiografía, presencia de RM cerebral multimodal, telemetría cardíaca en UI, aumento de la capacidad para detectar trombofilia, etc.), este subgrupo etiológico no haya disminuido, e incluso pareciera haber aumentado ligeramente con el paso del tiempo. Posiblemente, este hecho esté influenciado por las propias características clasificatorias del TOAST, que sobreestima los ictus indeterminados debido a que utiliza criterios estrictos de inclusión en el resto de subgrupos, y que incluye en este mismo grupo de indeterminados a aquellos pacientes con 2 causas potenciales de ictus, lo que facilitaría que investigaciones etiológicas cada vez más extensas puedan hacer crecer el grupo de indeterminados por hallazgo de varias causas potenciales. Esta última posibilidad no puede ser analizada específicamente en nuestro estudio, ya que no se hizo distinción entre criptogénicos e indeterminados por varias causas, lo que supone sin duda una limitación del trabajo. Sin embargo, creemos más probable que las mismas hipótesis que ya se han ofrecido para intentar explicar el aumento del ictus cardioembólico sean de nuevo oportunas para hacer lo propio con el aumento en las sucesivas bases de datos de los ictus de causa indeterminada. Así, es probable que muchos de estos ictus indeterminados sean en realidad atribuibles a una FA no detectada, o si se asume este reciente concepto, a la así denominada cardiopatía atrial, constructo que trata de englobar los ictus embólicos que se asocian a patología del tejido auricular35. Esta enfermedad explicaría no solo los fenómenos embólicos ligados a la arritmia auricular de la FA, sino también cualquiera producido por el envejecimiento, dilatación o inflamación de la aurícula izquierda. Se ha demostrado que esta cardiopatía atrial sucede más frecuentemente en pacientes que asocian otros FRV, sobre todo HTA, asociación que también ocurre en nuestra serie, donde, como ya se expuso, es el grupo cardioembólico aquel en el que la HTA aparece más frecuentemente. Para explicar el aumento de ictus criptogénicos tienen cabida también otras teorías que no conviene olvidar, como la presencia de ateromatosis del arco aórtico, o de ateromatosis no estenosante pero complicada de arterias tanto intra como extracraneales.
Para finalizar, hay que destacar las limitaciones adicionales de este trabajo. En primer lugar, se trata de una comparación de registros de pacientes hospitalizados, lo que, además de limitar la extrapolación de los resultados a la población general, pudiera conllevar un posible sesgo de selección al no incluir los casos que por su menor gravedad no precisaran ingreso, lo que podría restar valor a la evolución en el tiempo de la etiología lacunar. Otra limitación potencial podría ser la distribución por razas de cada base de datos (en la nuestra, el 98% de los pacientes incluidos eran caucasianos) y su posible influencia sobre los diferentes resultados hallados entre la SDB y la base del CHUA; sin embargo, esta influencia potencial parece poco determinante, ya que el análisis comparativo de varias bases de datos de distribución topográfica mundial pone de manifiesto que las diferencias más parecen fruto de los años en los que se realizó el registro que de las diferentes localizaciones o razas afectadas. Por último, hay que destacar que no se han analizado de manera sistemática algunas variables clínicas potencialmente relevantes (obesidad, alcoholismo, cardiopatía isquémica, insuficiencia cardiaca, valvulopatía, arteriopatía periférica), que podrían haber aportado valiosa información complementaria.
En resumen, nuestro trabajo pone de manifiesto el progresivo aumento de la etiología cardioembólica, en detrimento de la aterotrombótica y microangiopática, en el ictus isquémico. Esta evolución está posiblemente muy influida por el envejecimiento poblacional, el mejor control de los FRV clásicos y la mayor capacidad para detectar arritmias embolígenas que se ha producido en los últimos años. Si esta tendencia se mantiene hará todavía más importante avanzar en la mejora de la prevención secundaria del ictus cardioembólico y el indeterminado36,37.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo ha sido presentado como comunicación oral en la LXVI Reunión Anual de la Sociedad Española Neurología, Valencia, noviembre del 2014.