El síndrome doloroso regional complejo (SDRC) se caracteriza por la presencia de dolor acompañado de síntomas sensoriales, autonómicos y motores. Es precedido habitualmente por una lesión o inmovilización. Su curso clínico es desproporcionado con respecto a la lesión inicial tanto en su intensidad como en su duración. Su distribución es regional, predominando en las extremidades. Se clasifica en tipo I y tipo II según ausencia o presencia de lesión nerviosa.
Casos clínicosSe presentan 7 casos clínicos, 6 niñas y un varón con SDRC tipo I, con edades comprendidas entre 7-15 años. Tres tenían antecedente de traumatismo previo. En 5 casos los síntomas se localizaron en miembros inferiores. La demora diagnóstica fue entre 4-90 días. Tres pacientes presentaron elementos de ansiedad y depresión. En todos se realizaron pruebas complementarias de imagen e inmunológicas para descartar diagnósticos diferenciales. Se realizó tratamiento interdisciplinario no farmacológico (fisioterapia y psicoterapia) y farmacológico con analgésicos mayores, gabapentina o pregabalina. Todos presentaron buena evolución, sin recidivas en el seguimiento que fue entre 4 meses y 2,5 años.
ConclusionesEl poco reconocimiento de este síndrome en niños, la ansiedad familiar que genera y los costos en paraclínica innecesaria, resaltan la importancia de su difusión entre pediatras y neuropediatras para favorecer su reconocimiento, evitar estudios innecesarios y múltiples consultas a especialistas que retrasan el diagnóstico y el inicio de un tratamiento efectivo.
Complex regional pain syndrome (CRPS) is characterised by the presence of pain accompanied by sensory, autonomic and motor symptoms, usually preceded by a lesion or immobilisation. The clinical course is disproportionate to the initial injury in intensity and in duration. Its distribution is regional, predominantly in limbs. It is classified as type I and type II according to the absence or presence of nerve injury.
CasesWe present the cases of seven children, 6 girls and 1 boy, aged 7 to 15 years. Three had a history of previous trauma. In 5 cases, the symptoms were located in the lower limbs. Time to diagnosis was between 4 and 90 days. Three patients had clinical features of anxiety and depression. Imaging and immunological studies were performed to rule out differential diagnoses in all the children. Interdisciplinary treatment was performed with physiotherapy, psychotherapy, and gabapentin or pregabalin. All patients had a good clinical outcome, with no relapses in the follow-up period (between 4 and 30 months).
ConclusionsCRPS is frequently unrecognised in children, leading to family anxiety and unnecessary para-clinical costs. Paediatricians and paediatric neurologists should be aware of this syndrome in order to avoid delay in diagnosis, unnecessary studies, and multiple visits to specialists, with a view to providing effective treatment.
En 1864 Mitchell, Morehouse y Ken describieron lo que hoy se conoce como síndrome doloroso regional complejo (SDRC) tipo II1. Varios nombres han sido utilizados para denominar el SDRC: distrofia simpático refleja y atrofia de Sudeck para lo que hoy se conoce como SDRC tipo I, y causalgia para el tipo II1. En 1995 se llegó a un consenso para agrupar estas entidades bajo el nombre de SDRC2–4. El SDRC se caracteriza por la presencia de dolor asociado a síntomas sensoriales, autonómicos y motores, con un curso clínico desproporcionado en relación con la lesión inicial tanto en su intensidad como en su duración2,4,7–9. El diagnóstico es clínico y de exclusión. Se basa en los criterios de Budapest propuestos por la International Association for the Study of Pain (IASP) en 2003 y validados en 2010 con una alta sensibilidad (0,99) y especificidad (0,68)2,4,9,10. No existen pruebas complementarias que confirmen el diagnóstico de SDRC. Estas se solicitan para descartar diagnósticos diferenciales8. Se clasifica en tipos I y II según la ausencia o presencia de lesión nerviosa1,2,4,7,9.
No se conoce el mecanismo fisiopatológico exacto del SDRC tipo I. Se postula que existen factores locales, del sistema nervioso periférico (SNP) y del sistema nervioso central (SNC) involucrados, a los que se asocian factores genéticos y psicológicos del individuo2,4,7,9.
El SDRC tipo I es poco reconocido en la edad pediátrica2,3,5–8, lo que determina una demora en el diagnóstico e inicio de los tratamientos adecuados7.
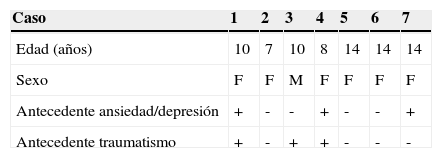
Casos clínicosSe presentan 7 casos clínicos con SDRC tipo I. Las características de la población y la presentación clínica se describen en la tabla 1. Predominó en niñas (6/7). La media de edad fue de 11±4 años (rango 7-15 años).
Características de la población y presentación clínica
| Caso | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
|---|---|---|---|---|---|---|---|
| Edad (años) | 10 | 7 | 10 | 8 | 14 | 14 | 14 |
| Sexo | F | F | M | F | F | F | F |
| Antecedente ansiedad/depresión | + | - | - | + | - | - | + |
| Antecedente traumatismo | + | - | + | + | - | - | - |
| Presentación clínica | |||||||
|---|---|---|---|---|---|---|---|
| Dolor | + | + | + | + | + | + | + |
| Alodinia mecánica | + | - | + | - | - | - | - |
| Frialdad | + | + | + | + | + | + | + |
| Cianosis | - | + | + | + | + | + | + |
| Impotencia funcional | + | + | + | + | + | + | + |
| Atrofia | - | + | + | - | - | - | - |
| Localización | MSD | MID | MII | MID | MID | MII | MSI |
| Latencia diagnóstica (días) | 15 | 90 | 90 | 10 | 4 | 90 | 90 |
| Seguimiento (meses) | 24 | 30 | 24 | 18 | 12 | 6 | 4 |
F: femenino; M: masculino; MSD: miembro superior derecho; MID: miembro inferior derecho; MII: miembro inferior izquierdo; MSI: miembro superior izquierdo.
El factor desencadenante fue identificado solo en 3 niños, siendo el mismo un traumatismo menor: torcedura de tobillo, traumatismo leve de rodilla y tracción de brazo. Ninguno requirió inmovilización.
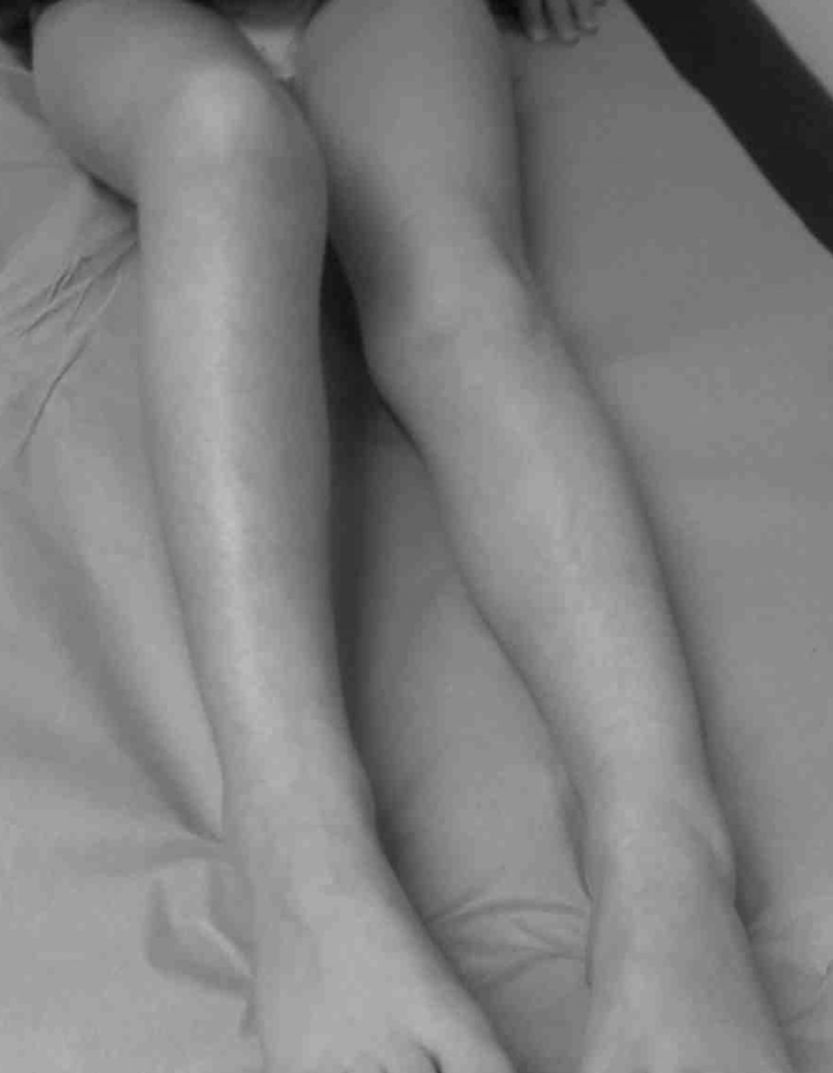
El dolor, la impotencia funcional y la frialdad estuvieron presentes en todos los casos, la cianosis en la mayoría (6/7). En 2 casos con diagnóstico tardío, se observó atrofia de la extremidad (fig. 1).
El tiempo entre el inicio de los síntomas y el diagnóstico de SDRC fue de 56±43 días (rango 4-90 días). En 4 niños el diagnóstico fue tardío, a los 90 días del inicio de los síntomas. Los pacientes fueron valorados por múltiples especialistas antes de plantearse SDRC. La media del tiempo de seguimiento fue de 16,9±9,8 meses (rango 4-30 meses).
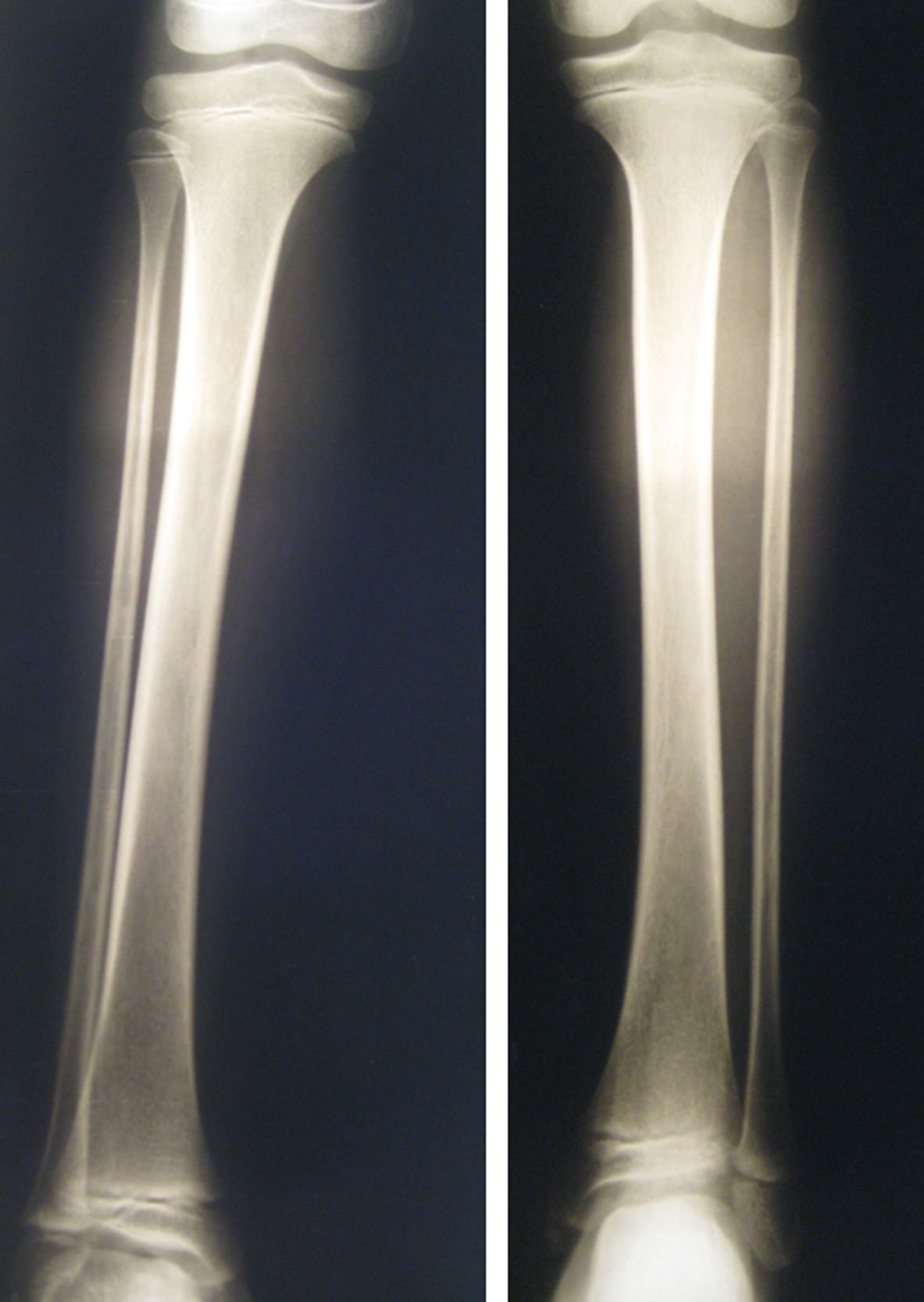
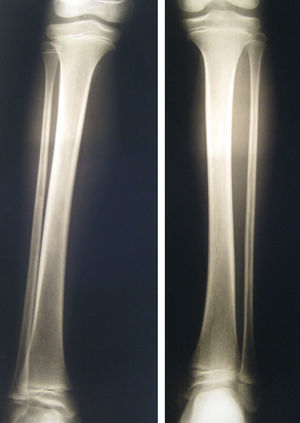
En todos los casos se realizaron pruebas complementarias para determinar la causa del dolor. La primera prueba realizada fue la radiografía del miembro afectado que fue normal en todos los niños al inicio de los síntomas. En 2/4 de los niños con diagnóstico tardío la radiografía realizada evolutivamente mostró desmineralización ósea (fig. 2). Se realizó gammagrafía ósea en 5 pacientes, mostrando hipocaptación en 2 (ambos con diagnóstico tardío). Otras pruebas realizadas fueron: resonancia magnética de la extremidad afecta en 4 pacientes, electromiograma y velocidades de conducción nerviosa en 2, eco-Doppler en 5, y como valoración inmunológica/inflamatoria se realizó en todos los pacientes hemograma, velocidad de eritrosedimentación, factor reumatoideo, anticuerpos antinucleares, anticuerpos anti-DNA nativos, anticuerpos anticitoplasma de neutrófilos y anticuerpos anticardiolipina. Ninguna de estas pruebas complementarias mostró alteraciones.
Todos los niños recibieron dosis altas de analgésicos menores (antiinflamatorios no esteroideos) y mayores (morfina o sus derivados), sin mejoría clínica. En uno de los casos se realizó bloqueo del plexo braquial sin respuesta por lo que se retiró el catéter a las 48 horas. Una vez realizado el diagnóstico de SDRC, se inició tratamiento con gabapentina a 30mg/kg/día en 5 pacientes y pregabalina a 150-300mg/día en 2 pacientes. Se realizó fisioterapia en todos los niños, al inicio mediante movilización pasiva y luego activa. En 3 niños se realizó terapia ocupacional y en 4 hidroterapia. Se realizó desensibilización cutánea para disminuir la alodinia en los 2 pacientes que presentaban este síntoma. La duración del tratamiento con gabapentina o pregabalina y fisioterapia fue de entre 3-6 meses. En 2 niños que presentaban comorbilidad psiquiátrica, se asociaron antidepresivos, ansiolíticos y psicoterapia. La respuesta fue excelente en todos los casos. Durante los meses de seguimiento todos han remitido el cuadro y no han presentado recidivas.
DiscusiónLa incidencia del SDRC reportada en adultos oscila entre 5-26 casos/100.000 habitantes/año, siendo desconocida en niños3,8. Como en esta casuística, tiene un claro predominio en niñas preadolescentes y adolescentes, que en algunas series es mayor al 90%7,9,11.
El síntoma principal es el dolor, desproporcionado al traumatismo que lo originó. Puede aparecer también luego de una inmovilización prolongada o eventos estresantes como describió Geertzen hasta en un 8% de los casos3,12. En 4/7 (57%) de los casos que se reportan en este trabajo no había antecedente de trauma previo ni de inmovilización, número similar al de otras series pediátricas que describen la ausencia de evento desencadenante hasta en un 48% de los casos2,7.
En los adultos se describen 3 etapas en el SDRC: etapa aguda donde existe dolor acompañado de hiperalgesia, alodinia, edema, eritema y calor; etapa distrófica donde persiste el dolor, hay rigidez muscular y predominan los cambios vasomotores y vegetativos; y etapa atrófica donde puede mejorar el dolor pero hay importante rigidez y predomina la atrofia cutánea, muscular y ósea3. En la edad pediátrica ha sido descripto que no se cumplen estas 3 etapas del adulto, siendo la frialdad y la cianosis más frecuentes que el edema y la sudoración2,8,13, como fue evidenciado en la mayoría de los casos de esta serie. Las alteraciones tróficas son también más frecuentes en adultos13, presentándose en nuestra casuística en solo 2 niños, ambos con diagnóstico tardío. Si bien la alodinia suele estar presente2,8, la misma fue hallada solo en 2 pacientes.
El diagnóstico es de exclusión por lo que las pruebas complementarias de laboratorio e imagenológicas son necesarias para descartar diagnósticos diferenciales como: lesiones traumáticas, enfermedades inflamatorias (osteomielitis, artritis reumatoidea juvenil) y tumores2,7,8. La radiografía, generalmente normal en niños con SDRC, permite excluir fracturas o tumores. En esta serie, fue el primer estudio solicitado al inicio del cuadro en todos los casos, no mostrando alteraciones. En etapas avanzadas puede mostrar desmineralización7, como se vio en 2 de los niños en los cuales el diagnóstico fue tardío. La gammagrafía ósea puede ser normal, mostrar hipocaptación o menos frecuentemente lesiones hipercaptantes como se ve en adultos2,7,8. La gammagrafía ósea normal permite excluir osteomielitis, algunos tumores y fracturas por estrés. La ecografía doppler debe realizarse cuando se sospecha de una lesión trombótica2. Para descartar enfermedades inflamatorias deben solicitarse hemograma, velocidad de eritrosedimentación, factor reumatoideo y anticuerpos antinucleares, anticitoplasma, anticardiolipina y anti-DNA2. El electromiograma y las velocidades de conducción están indicadas frente a la sospecha de una lesión neuropática2.
El tratamiento del SDRC tipo I en niños es más eficaz que en adultos2. Se centra en la fisioterapia y en la terapia ocupacional en forma complementaria, con excelentes resultados6–8,11,14. Se basa en mantener la función del miembro más allá del dolor. La frecuencia, duración e intensidad dependerán de cada niño, llegando en algunos casos a requerir de 6-7 horas diarias8. Tasas de curación mayor al 90% con 6 horas de fisioterapia al día exclusivamente han sido reportadas8,14. El tratamiento con fisioterapia y psicoterapia asociadas no ha mostrado mejores resultados que la fisioterapia exclusiva8,14. La estimulación eléctrica nerviosa transcutánea (TENS) ha sido utilizada en varias series de casos como parte de una terapia multimodal, si bien su eficacia no está bien establecida8,11.
El dolor responde poco a los analgésicos, como fue reportado en esta casuística. Incluso el uso de analgésicos mayores como la morfina, no suele ser eficaz. No hay suficiente evidencia científica de la utilidad de los analgésicos no esteroideos y opiáceos en el SDRC tipo I en la edad pediátrica8,11.
La gabapentina ha demostrado ser eficaz y segura para el tratamiento del dolor neuropático en el SDRC, no habiendo evidencia para otras drogas antiepilépticas como la carbamazepina o la fenitoína3,6,11. En esta serie, al igual que en otras publicaciones, la respuesta clínica a la gabapentina fue muy satisfactoria. La pregabalina se utilizó en 2 pacientes con excelente respuesta, si bien existen reportes de menor eficacia6,11.
Los antidepresivos tricíclicos, como la amitriptilina, han sido usados con buena respuesta en algunas series6,11.
Los bloqueos nerviosos pueden necesitarse en casos severos para calmar el dolor y permitir la realización de fisioterapia8. En la presente serie se realizó bloqueo de plexo braquial antes del diagnóstico de SDRC en una de las niñas, sin cambios en la sintomatología e intensidad del dolor por lo que se retiró el catéter a las 48 horas.
No existe evidencia de que otros tratamientos utilizados en adultos como la ketamina, los antirradicales libres, los anestésicos tópicos (capsaicina), la calcitonina y los bifosfonatos sean eficaces en niños3.
La estimulación espinal y la simpatectomía han sido utilizadas en casos seleccionados que no respondieron a otros tratamientos como parte de un programa multidisciplinario de tratamiento y rehabilitación8. No existe suficiente experiencia en niños con los mismos15.
El pronóstico a largo plazo en la edad pediátrica es bueno. La tasa de recidivas es mayor que en los adultos, llegando hasta un 30% en algunas series, pero con excelente respuesta al reiniciar el tratamiento6,8,13,14. En esta casuística hasta el momento no hemos tenido recidivas.
La demora en el diagnóstico se repite en las diferentes series publicadas, determinando que el tratamiento se difiera, la recuperación sea más lenta y se requiera más de técnicas invasivas para el manejo del dolor6,7,14.
ConclusionesLa literatura comunica diferencias entre el SDRC del niño y el del adulto que coinciden con esta casuística: predominio notorio del sexo femenino, mayor afectación en extremidades inferiores, síntomas y signos neurológicos menos pronunciados, predominio de frialdad local, rol más marcado de los factores psicológicos, ausencia de las 3 etapas características del síndrome del adulto, mejor respuesta a la fisioterapia y terapia ocupacional, y excelente pronóstico2,5,7,8,13.
El dolor en la edad pediátrica genera importante ansiedad y consecuencias psicológicas para el niño y su familia. Creemos necesario que quienes asisten niños conozcan esta enfermedad y las diferencias que existen en su presentación clínica respecto de los adultos, para evitar pruebas complementarias innecesarias, el retraso en el diagnóstico y en el inicio del tratamiento.
Es necesario que nuevos trabajos continúen aportando información sobre las características del SDRC tipo I en niños dado que la mayoría de los datos que se conocen derivan de estudios en adultos. Esto va a permitir su mejor reconocimiento y desarrollar protocolos de diagnóstico y tratamiento adecuados a la edad pediátrica. Creemos que esta revisión aporta datos valiosos en este sentido.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.