El síndrome de Eagle (SE) se describe como dolor orofacial relacionado con elongación y calcificación de la apófisis estiloides1. Eagle definió dos presentaciones clínicas: síndrome estilohioideo clásico, en forma de dolor cervicofacial acompañado de disfagia y sensación de cuerpo extraño, secundario a afección de pares craneales bajos, y síndrome estilocarotídeo, por compresión de arterias carótidas, que se puede acompañar de focalidad neurológica e incluso de síncope2. Se han propuesto distintos mecanismos fisiopatológicos y se relaciona el primer tipo con amigdalectomía3. Presentamos un caso clínico de síndrome de Eagle asociado a disección carotídea.
Se trata de una mujer de 45 años, en tratamiento inmunosupresor por colitis ulcerosa, no amigdalectomizada, con historia de episodios de dolor laterocervical bilateral, irradiado a la región orbitaria, de varios meses de evolución. Consultó por episodio brusco e intenso de dolor de similares características al habitual, de predominio izquierdo, en contexto de rotación y extensión forzada del cuello. Se acompañó de hemiparesia braquiocrural derecha, alteración del lenguaje y movimientos clónicos autolimitados de extremidad inferior derecha.
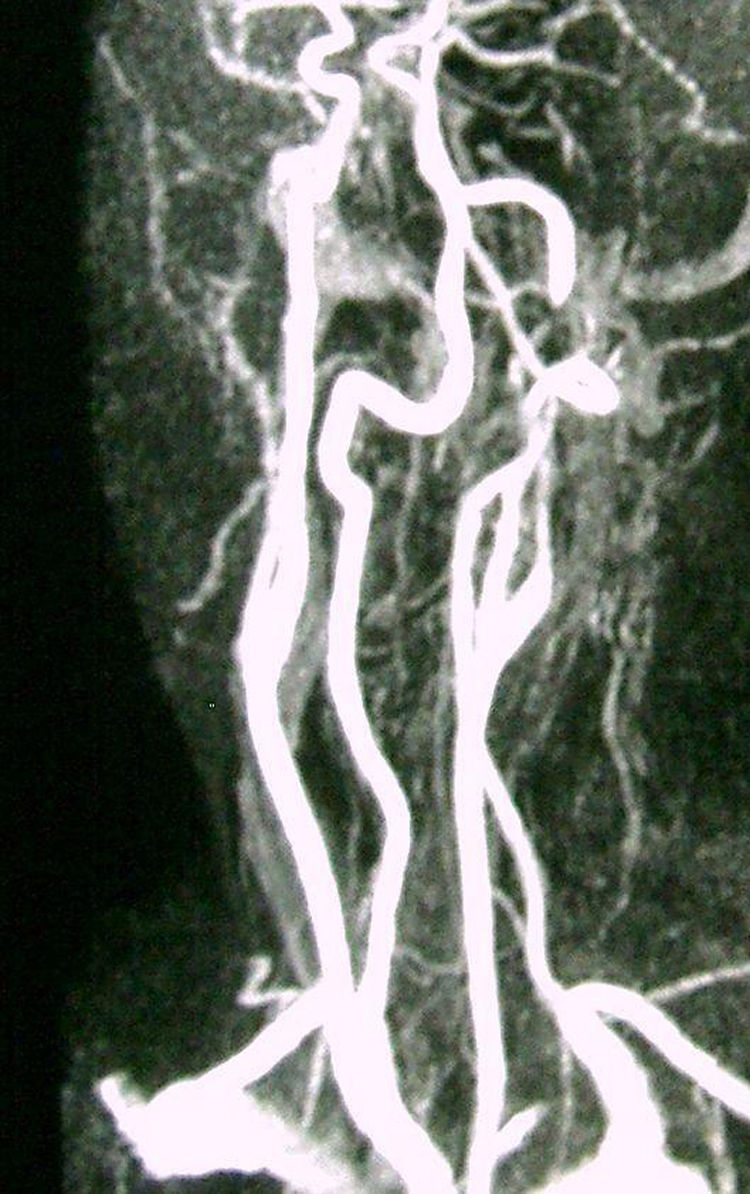
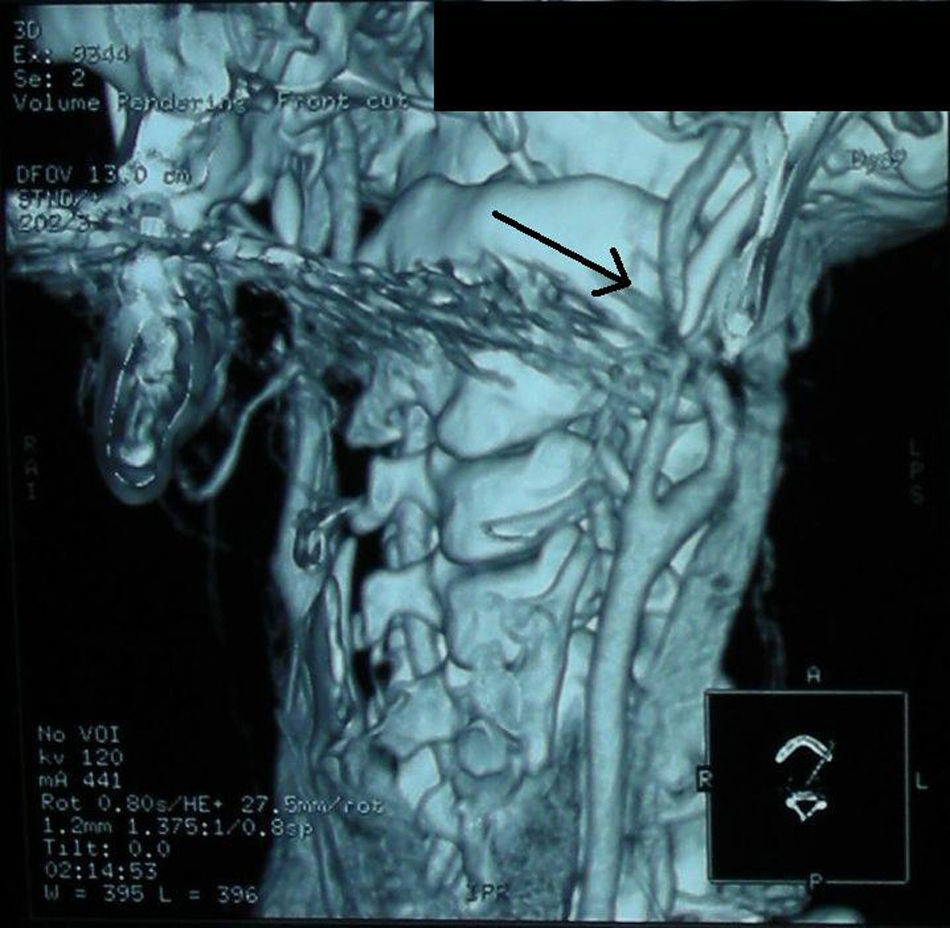
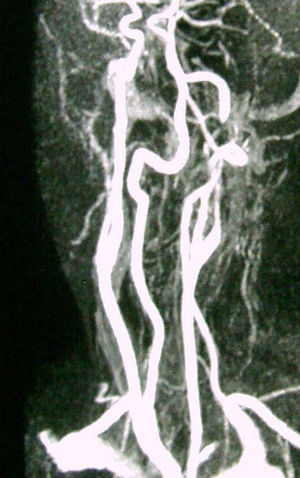
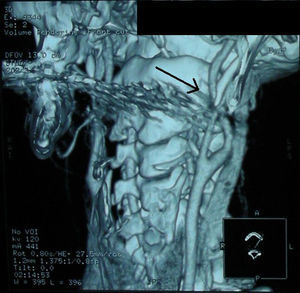
El estudio de neuroimagen (tomografía computarizada [TC] y resonancia magnética [RM] craneal) fue normal inicialmente, a excepción de apófisis estiloides izquierda elongada e intensamente calcificada. El estudio vascular (Doppler y angio-TC) mostró imagen indicativa de disección carotídea izquierda extracraneal (fig. 1), con hematoma intramural, que se confirmó en secuencias T1-T2 axiales de RM cervical. La reconstrucción 3D puso de manifiesto el íntimo contacto entre la apófisis estiloides y la arteria carótida izquierda (fig. 2).
Con este diagnóstico, ante la aparición de episodios repetidos de amaurosis fugaz en el ojo izquierdo, se inició tratamiento anticoagulante. Al alta, el Doppler carotídeo mostró la resolución parcial de la disección, y la paciente se encontraba asintomática.
Se mantuvo dicho tratamiento 6 meses, momento en el que la angio-RM de control mostró la resolución completa del cuadro.
Asimismo, se remitió a la paciente a cirugía maxilofacial para valorar el tratamiento quirúrgico, que se desestimó por estabilidad clínica.
Aproximadamente, un 4% de la población tiene apófisis estiloides elongada (> 3 cm), aunque solamente un 4-10,3% de ellos presentan sintomatología4. Se han descrito en la literatura varios casos de focalidad neurológica autolimitada en pacientes con SE3,5–8, sobre todo en relación con movimientos cefálicos. Dos de ellos se asocian también a disección carotídea tras rotación cefálica forzada y sostenida7,8, como el caso que presentamos. Parece posible atribuir un origen traumático a la disección.
En general, se sospecha SE por sintomatología y exploración física. La elongación y calcificación de la apófisis estiloides se diagnostica mediante radiografía craneocervical y TC con reconstrucción 3D, que demuestra si hay contacto con estructuras adyacentes9.
Cuando hay focalidad neurológica concomitante, es conveniente realizar Doppler o angiografía dinámica, que demuestre el deterioro carotídeo con los movimientos cefálicos. En nuestro caso, el estudio ultrasonográfico permitió un diagnóstico precoz de la disección carotídea.
La apófisis elongada se puede tratar mediante extirpación quirúrgica, y es preferible el abordaje extraoral10. Al igual que en disecciones carotídeas espontáneas o no traumáticas, el tratamiento debería ser anticoagulación salvo contraindicaciones.
Nuestra paciente es un ejemplo de que el SE puede presentar como complicación disección carotídea aguda. Ante dolor cervicofacial en relación con focalidad neurológica, debe tenerse en cuenta el deterioro carotídeo por una apófisis estiloides elongada.
PresentacionesEste trabajo ha sido presentado parcialmente como póster en la LIX reunión anual de la Sociedad Española de Neurología.