El hematoma subdural crónico del adulto (HSDCA) tiene una incidencia bruta global en la población cautiva de nuestra institución (pacientes capitados y planes) de 14,1 casos por 100.000 habitantes/año. No existe un protocolo único de tratamiento. En nuestro hospital, dada la edad avanzada de nuestros pacientes, optamos por una terapia mínimamente invasiva (punción transósea [PTO]) sin anestesia general. El objetivo es realizar un estudio descriptivo de pacientes con HSDCA, analizar la lateralidad y los resultados del tratamiento efectuado.
Material y métodosSe detectaron en forma retrospectiva pacientes con HSDCA internados entre enero de 1998 y mayo de 2009 inclusive. El diagnóstico se basó en neuroimágenes. El tratamiento de elección fue la PTO, realizándose por excepción trepanación o craneotomía.
ResultadosSe identificó a 127 pacientes. La edad, el sexo, el desplazamiento de línea media, los días de internación y el número de procedimientos no fueron factores predictivos de letalidad a los 30 días del diagnóstico. Un 80% de los pacientes recibió PTO como único procedimiento. La mediana de internación estos pacientes fue de 4 días. El 55% de los hematomas fueron izquierdos, sin diferencia estadísticamente significativa. Se registraron 6 defunciones en internación (4,7%.). La letalidad acumulada a los seis meses fue del 11,8%. La escala de Markwalder al ingreso no fue predictiva de letalidad estadísticamente significativa.
ConclusionesLos resultados de nuestro estudio sugieren que la PTO es un procedimiento aceptable, de baja letalidad, con escasos días de internación y complicaciones. La letalidad, los mecanismos asociados, la edad, el sexo y el desplazamiento de la línea media no difieren de lo publicado en las diferentes series. Encontramos una mayor frecuencia de hematomas hacia la izquierda, al igual que en las diferentes series, debería realizarse un estudio meta-analítico para determinar con mayor precisión la frecuencia de este predominio.
Chronic subdural hematoma in adults (CSDH) has a global crude incidence of 14.1/100,000 per year in our institution captive population. There is no single treatment protocol. In our hospital we choose a minimal invasive technique (trans-marrow puncture) without general anaesthesia due to the age of the population. A descriptive study of patients with CSDH and treatment results, including a laterality analysis, is presented.
Material and methodsWe retrospectively searched patients with (CSDH) between January 1998 and May 2009. The diagnosis was made by neuroimaging techniques in all patients. The preferred treatment was trans-marrow puncture; exceptionally some patients were treated by burr holes or craniotomy.
ResultsWe found 127 patients. Age, gender, midline displacement, hospitalisation days, and number of procedures, were not a predictive factor of mortality in the first month. A slight majority (55%) of CSDH were on the left side, with no statistically significant difference. There were 6 (4.7%) deaths during hospitalisation. In our series cumulative mortality at six months was 11.8%. Markwalder scale at admission was not a predictive factor of statistically significant mortality. An 80% of the patients received trans-marrow puncture as single procedure was performed on 80% of the patients.
ConclusionsThe results of our study suggest that trans-marrow puncture is an acceptable procedure, with low mortality, and less hospitalisation days and complications. Mortality, associated mechanisms, age, gender, midline displacement are no different than in others previous publications. We found a higher frequency of hematomas to the left, as in other series. Meta-analysis studied need to be performed to determine more accurately the frequency of this dominance.
El hematoma subdural crónico del adulto (HSDCA) es una patología relativamente frecuente. En nuestro medio, la tasa bruta global observada fue de 14,1 casos por 100.000 habitantes/año (IC del 95%, 10,6-17,6). La tasa específica de mujeres es de 11,6 casos por 100.000 habitantes/año (IC del 95%, 7,6-15,6), 18,1 casos de HSCS por 100.000 habitantes/año (IC del 95%, 11,8-24,5)1.
Entre los factores predisponentes hay reportes de etilismo crónico en 21%, ingesta de antiagregantes plaquetarios en 11% y tratamiento anticoagulante oral en el 10%2–4.
Existen pocos estudios acerca de la lateralidad de los HSDC. En uno de ellos, el 18% tenía una distribución bilateral y un 82% unilateral. En los unilaterales la frecuencia fue mayor y estadísticamente significativa del lado izquierdo (57,2%)5.
No existe un protocolo de tratamiento definitivo. Existen diferentes técnicas para su tratamiento craneotomía, minicraniecotomía, orificios de trepano4,6–11.
Estos pacientes pueden tratarse con métodos que no requieren anestesia general y que podrían denominarse mininvasivos, como el que utilizamos en nuestra institución. Recientemente, se ha introducido una novedosa técnica mininvasiva el SEPS (Subdural Evacuating Port System), que utiliza anestesia local que se conecta a un reservorio que utiliza presión negativa a diferencia del método que nosotros aplicamos12.
La letalidad reportada en las distintas series varía del 0,21% al 15,6%2,3,13.
El objetivo del trabajo es describir una serie de pacientes con HSDCA de edad avanzada, analizar factores de riesgo y la lateralidad de éstos y evaluar los resultados de su tratamiento.
Material y métodosSe detectaron pacientes en forma retrospectiva a través de la base de datos del Hospital Privado de Comunidad y del Servicio de Neurocirugía de la institución, diagnosticados mediante tomografía computarizada (TC) y/o resonancia magnética (RM) de cerebro entre enero de 1998 y mayo de 2009 inclusive.
Se definió HSDCA sobre la base de las características de la imagen. Criterio de inclusión para TC: imágenes hipodensas convexas en forma de semiluna adyacentes al parénquima cerebral, y para RM: imágenes hiperintensas en T1 y T2 adyacentes al parénquima biconvexas, en forma de semiluna o multiloculadas por debajo de la duramadre.
Al ingreso, se registraron las siguientes variables independientes predictivas de mortalidad al primero, tercero y sexto mes: sexo, edad, escala de Markwalder (MW)14, desplazamiento de línea media en imagen, tiempo de internación, coagulopatía, anticoagulación oral, etilismo, número y tipo de procedimientos.
Se describió la lateralidad y se realizó una búsqueda bibliográfica en Pubmed y Lilacs, siendo seleccionadas series de trabajos sobre hematoma subdural que hubiesen tomado en cuenta la lateralidad como variable a analizar (criterio de búsqueda: localización, lateralidad, hematoma subdural crónico, hematoma subdural sin límite de edad, tiempo o región).
El tratamiento quirúrgico de elección fue la punción transósea (PTO). En algunos pacientes se realizó trepanación y/o craneotomía. La técnica de la punción transósea se realizó en ambiente estéril, con anestesia local con 2cm3 de lidocaína, perforándose el cráneo con catéter sobre aguja (Abbocath®) número 14, punción del hematoma con aguja mariposa número 19, midiendo presión intracraneana y drenaje al exterior conectado a sistema de recolección cerrado no aspirativo.
Análisis estadísticoSe realizó el estudio estadístico descriptivo de las variables independientes mediante frecuencias (absolutas y porcentuales), mediana (M), cuartiles, límite superior, límite inferior. Se efectuó el análisis de regresión logística univariable para determinar el valor predictivo de letalidad de la MW al primero, tercero y sexto mes del diagnóstico. Programa estadístico: Arcus Quickstat (Biomedical 1.0).
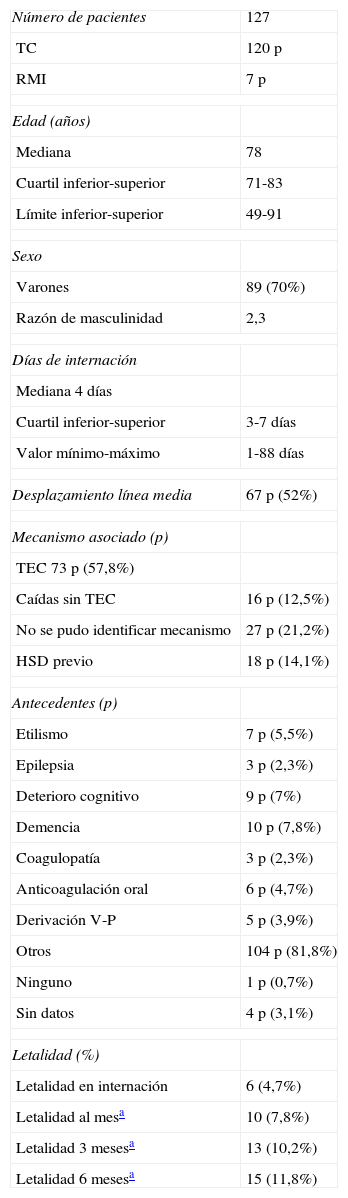
ResultadosSe identificó a 127 pacientes (p) con diagnóstico de hematoma subdural crónico. Las características de los pacientes al ingreso se muestran en la tabla 1. El mecanismo asociado con mayor frecuencia fue el traumatismo encefalocraneano (TEC), 57,8%.
Características de los pacientes
| Número de pacientes | 127 |
| TC | 120 p |
| RMI | 7 p |
| Edad (años) | |
| Mediana | 78 |
| Cuartil inferior-superior | 71-83 |
| Límite inferior-superior | 49-91 |
| Sexo | |
| Varones | 89 (70%) |
| Razón de masculinidad | 2,3 |
| Días de internación | |
| Mediana 4 días | |
| Cuartil inferior-superior | 3-7 días |
| Valor mínimo-máximo | 1-88 días |
| Desplazamiento línea media | 67 p (52%) |
| Mecanismo asociado (p) | |
| TEC 73 p (57,8%) | |
| Caídas sin TEC | 16 p (12,5%) |
| No se pudo identificar mecanismo | 27 p (21,2%) |
| HSD previo | 18 p (14,1%) |
| Antecedentes (p) | |
| Etilismo | 7 p (5,5%) |
| Epilepsia | 3 p (2,3%) |
| Deterioro cognitivo | 9 p (7%) |
| Demencia | 10 p (7,8%) |
| Coagulopatía | 3 p (2,3%) |
| Anticoagulación oral | 6 p (4,7%) |
| Derivación V-P | 5 p (3,9%) |
| Otros | 104 p (81,8%) |
| Ninguno | 1 p (0,7%) |
| Sin datos | 4 p (3,1%) |
| Letalidad (%) | |
| Letalidad en internación | 6 (4,7%) |
| Letalidad al mesa | 10 (7,8%) |
| Letalidad 3 mesesa | 13 (10,2%) |
| Letalidad 6 mesesa | 15 (11,8%) |
p: pacientes.
Se registraron 6 (4,7%) muertes en internación, 2 por infección respiratoria, 1 por cardiopatía y asistencia respiratoria mecánica prolongada, 1 por coagulopatía, 1 debido a hemorragia intracraneal y 1 por deterioro general y sepsis.
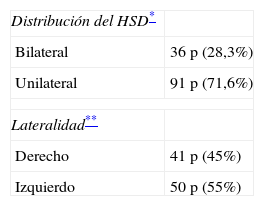
Se encontraron 91 pacientes con distribución unilateral, 41 (45%) presentaban el hematoma del lado derecho y 50 (55%) del lado izquierdo, no pudiendo encontrar diferencia estadísticamente significativa (tabla 2).
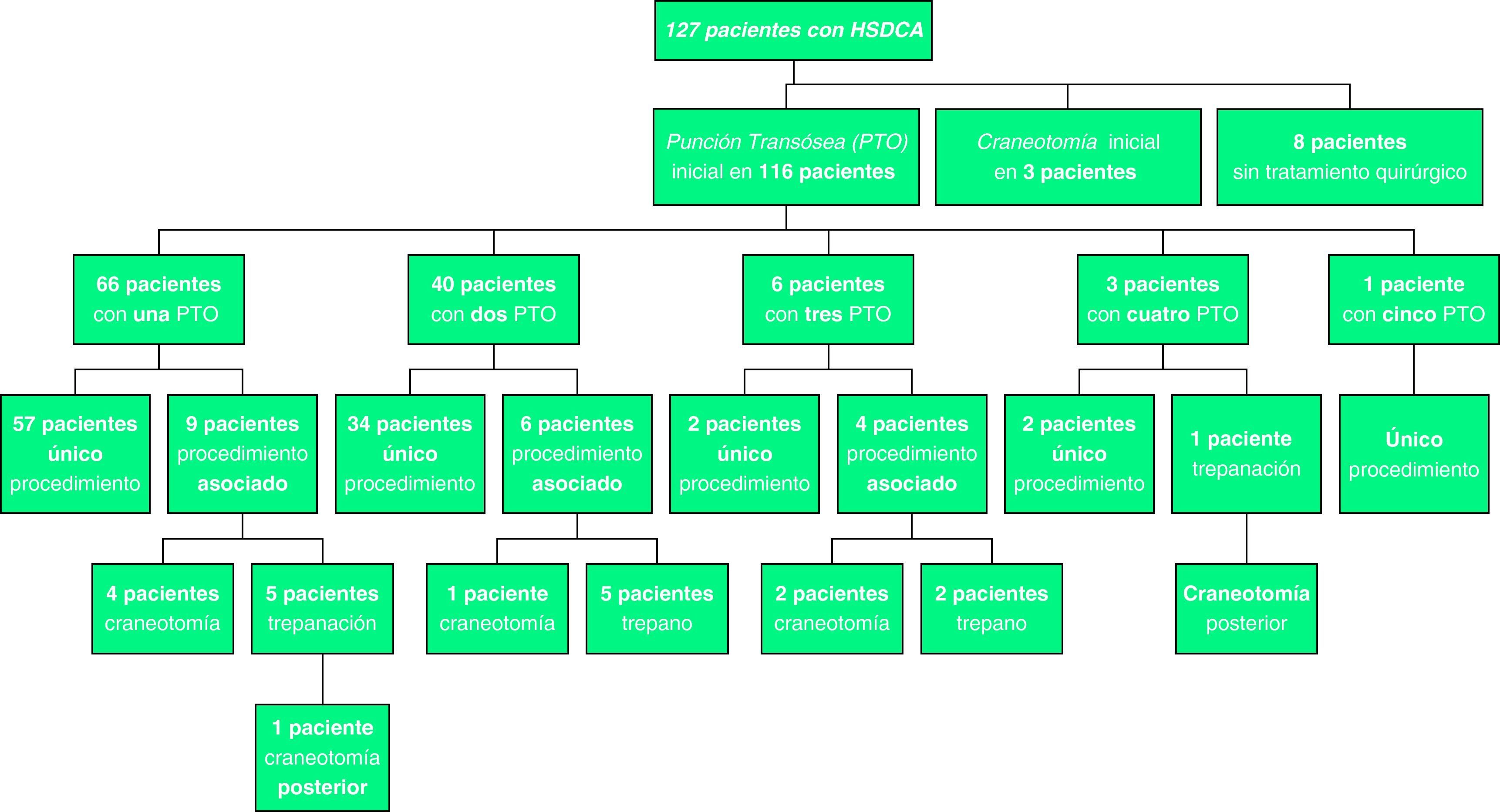
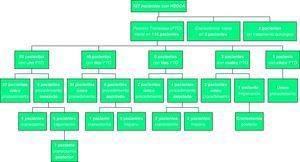
En cuanto al tipo de tratamiento, 116 pacientes recibieron PTO como tratamiento inicial, 3 craneotomía y en 8 se mantuvo conducta expectante; todos los datos se presentan en la figura 1. Solo 57/116 pacientes (49%) requirieron una PTO como procedimiento definitivo, 39/116 (33%) requirieron más de una PTO, sin necesidad de otras técnicas más invasivas como trepano o craneotomía; 20/116 pacientes (17%) requirieron otro procedimiento por fracaso de la PTO (trépano [8 pacientes] y/o craneotomía [5 pacientes]). Dado que la PTO se asoció a anestesia local y la trepanación-craneotomía a anestesia general, 96/119 pacientes (80,6%) no requirieron esta última.
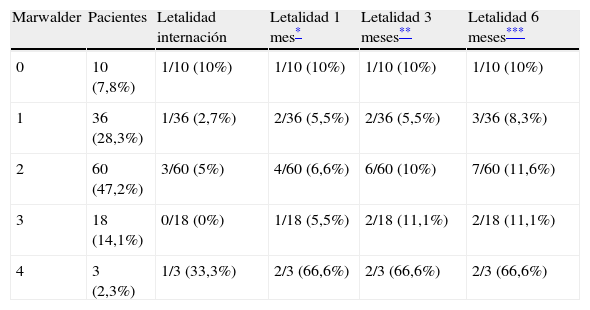
La edad, el sexo, el desplazamiento de línea media, los días de internación y el número de procedimientos no fueron factores predictivos de letalidad al mes del alta. La escala de MW al ingreso no fue predictiva de letalidad en forma estadísticamente significativa (tabla 3).
Letalidad acumulada por escala de Markwalder de ingreso
| Marwalder | Pacientes | Letalidad internación | Letalidad 1 mes* | Letalidad 3 meses** | Letalidad 6 meses*** |
| 0 | 10 (7,8%) | 1/10 (10%) | 1/10 (10%) | 1/10 (10%) | 1/10 (10%) |
| 1 | 36 (28,3%) | 1/36 (2,7%) | 2/36 (5,5%) | 2/36 (5,5%) | 3/36 (8,3%) |
| 2 | 60 (47,2%) | 3/60 (5%) | 4/60 (6,6%) | 6/60 (10%) | 7/60 (11,6%) |
| 3 | 18 (14,1%) | 0/18 (0%) | 1/18 (5,5%) | 2/18 (11,1%) | 2/18 (11,1%) |
| 4 | 3 (2,3%) | 1/3 (33,3%) | 2/3 (66,6%) | 2/3 (66,6%) | 2/3 (66,6%) |
Regresión logística.
En nuestra serie, la escala de MW no fue predictiva de letalidad acumulada al mes, a los 3 y 6 meses del alta. El TEC sin pérdida del nivel de consciencia fue el mecanismo más frecuentemente asociado; se encontró en un 57,8% de los casos, con una frecuencia similar a las reportadas en las diferentes series. Las caídas sin TEC como mecanismo asociado se encontraron en un 12,5% de los casos. Consideramos que se debería tener en cuenta interrogar sobre este antecedente en particular en la consulta neurológica debido a que en muchas oportunidades éste no es referido espontáneamente en la anamnesis.
En cuanto a los antecedentes en nuestra serie, el etilismo tuvo una frecuencia del 5,5% y la anticoagulación del 47%, frecuencias inferiores a las reportadas en otras series.
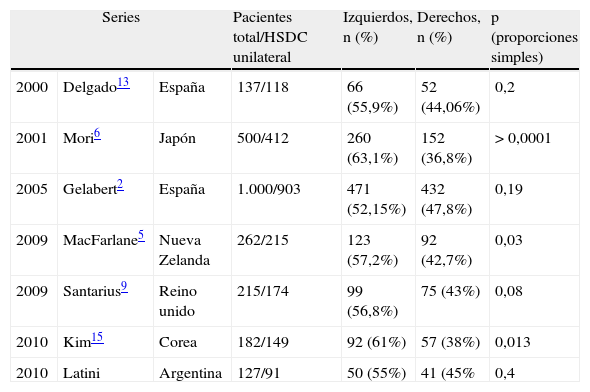
En la búsqueda bibliográfica se encontraron 6 trabajos desde año 2000 hasta la actualidad de los cuales se pudieron obtener los datos de lateralidad2,5,6,9,13,15. De los estudios seleccionados, 2 españoles con 500 y 137 pacientes, 1 británico con 215 pacientes, 1 japonés con 500 pacientes, 1 coreano con 182 pacientes y 1 estudio neozelandés con 262 pacientes, en todos se encontró mayor frecuencia de hematomas izquierdos. Se analizaron los datos y se encontró una diferencia estadísticamente significativa respecto a lateralidad en el estudio neozelandés, el coreano y el japonés, con p=0,03, p=0,013 y p<0,0001, respectivamente. En las 2 series españolas y en la británica no hubo diferencias estadísticamente significativas para hematomas derechos e izquierdos. Nuestra serie se comporta como las series europeas2,9,13 (tabla 4).
Lateralidad en las diferentes series
| Series | Pacientes total/HSDC unilateral | Izquierdos, n (%) | Derechos, n (%) | p (proporciones simples) | ||
| 2000 | Delgado13 | España | 137/118 | 66 (55,9%) | 52 (44,06%) | 0,2 |
| 2001 | Mori6 | Japón | 500/412 | 260 (63,1%) | 152 (36,8%) | > 0,0001 |
| 2005 | Gelabert2 | España | 1.000/903 | 471 (52,15%) | 432 (47,8%) | 0,19 |
| 2009 | MacFarlane5 | Nueva Zelanda | 262/215 | 123 (57,2%) | 92 (42,7%) | 0,03 |
| 2009 | Santarius9 | Reino unido | 215/174 | 99 (56,8%) | 75 (43%) | 0,08 |
| 2010 | Kim15 | Corea | 182/149 | 92 (61%) | 57 (38%) | 0,013 |
| 2010 | Latini | Argentina | 127/91 | 50 (55%) | 41 (45% | 0,4 |
La letalidad en nuestra serie en internación fue del 4,7% y la letalidad acumulada a los 6 meses fue del 11,8%, comparables con algunas publicaciones3,8. Un reciente estudio de pacientes con edades similares a los de nuestra serie reportó una letalidad del 26,3% a los 6 meses16. Consideramos que la letalidad es baja, teniendo en cuenta la edad de la muestra.
En un reciente estudio controlado y aleatorizado, donde se comparaban dos orificios de trépano con drenaje y sin drenaje posterior, encontraron que la tasa de recurrencia en el grupo con drenaje fue del 9% frente al 24% del grupo control, con una mortalidad estadísticamente significativa menor para el primer grupo9. En un estudio reciente se encontró una tasa menor de recurrencias a mayor tiempo de drenaje17.
En cuanto a las técnicas mininvasivas, un estudio en 85 pacientes demostró que la tasa de fracaso de SEPS fue del 26%18. Un segundo estudio de casos y controles, que comparó SEPS (28 pacientes) con tratamiento con orificios de trépano (57 pacientes), no encontró diferencias estadísticamente significativas entre la tasa de recurrencia de los 2 grupos ni en la letalidad18.
En nuestra serie, la tasa de fracaso de PTO fue del 17%. Teniendo en cuenta que la PTO es un procedimiento más simple y menos invasivo, que evita la anestesia general en todos los casos, entendemos que el requerimiento de más de una punción no implica mayor riesgo ni complicaciones para el paciente.
La PTO es un tratamiento seguro, con baja morbilidad y que a nuestro entender debiera utilizarse en pacientes de edad avanzada.
ConclusionesLa letalidad, los mecanismos asociados, la edad, el sexo y el desplazamiento de la línea media no difieren de lo publicado en las diferentes series.
En nuestra serie encontramos mayor frecuencia de hematomas izquierdos, al igual que en el resto de las publicaciones.
Debería realizarse un estudio meta-analítico para determinar con mayor precisión la frecuencia del predominio izquierdo. Se plantean posibles factores, como el mecanismo de producción y una mayor tasa de eventos a izquierda y/o una menor sospecha clínica y el menor diagnóstico consiguiente de los hematomas subdurales crónicos a derecha para explicar este fenómeno. Un reciente estudio coreano sugiere que la lateralidad estaría relacionada con la asimetría del cráneo.
Si bien no existen demasiados estudios controlados y aleatorizados respecto al mejor tratamiento para el HSDC, los resultados de nuestro estudio sugieren que la PTO es un procedimiento aceptable, de bajo coste, de baja letalidad, con escasos días de internación y complicaciones.
En publicaciones recientes se encontró que el drenaje no aspirativo se asoció a una a menor mortalidad y tasa de recurrencia; si bien la técnica es diferente, la PTO implica también colocación de drenaje no espirativo, lo que sugiere que podría ser más beneficioso que otras técnicas sin drenaje. La técnica SEPS mostró una tasa de fracaso mayor a la reportada en nuestra serie y utiliza drenaje con presión negativa. La PTO posee un mínimo coste, pudiéndose realizar con elementos que se utilizan de rutina en instituciones hospitalarias.
Planteamos la necesidad de un estudio aleatorizado y controlado, en donde se compare esta técnica con el SEPS y la trepanación con el drenaje.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentado como póster en el Congreso Argentino de Neurología 2009.