La artritis reumatoide (AR) es una enfermedad inflamatoria sistémica crónica que afecta principalmente a ligamentos, articulaciones y, finalmente, huesos. Factores genéticos, autoinmunes y ambientales se asocian con su etiología, siendo su base fisiopatológica la inflamación sinovial que acaba induciendo destrucción de las articulaciones1. Sin embargo, también se han descrito frecuentes manifestaciones sistémicas cardiovasculares, pulmonares, digestivas, hematológicas y, en raras ocasiones, neurológicas2. La AR es considerada una de las enfermedades reumatológicas más frecuentes a nivel mundial, estimándose una prevalencia en torno al 0,5-1% de la población adulta3,4.
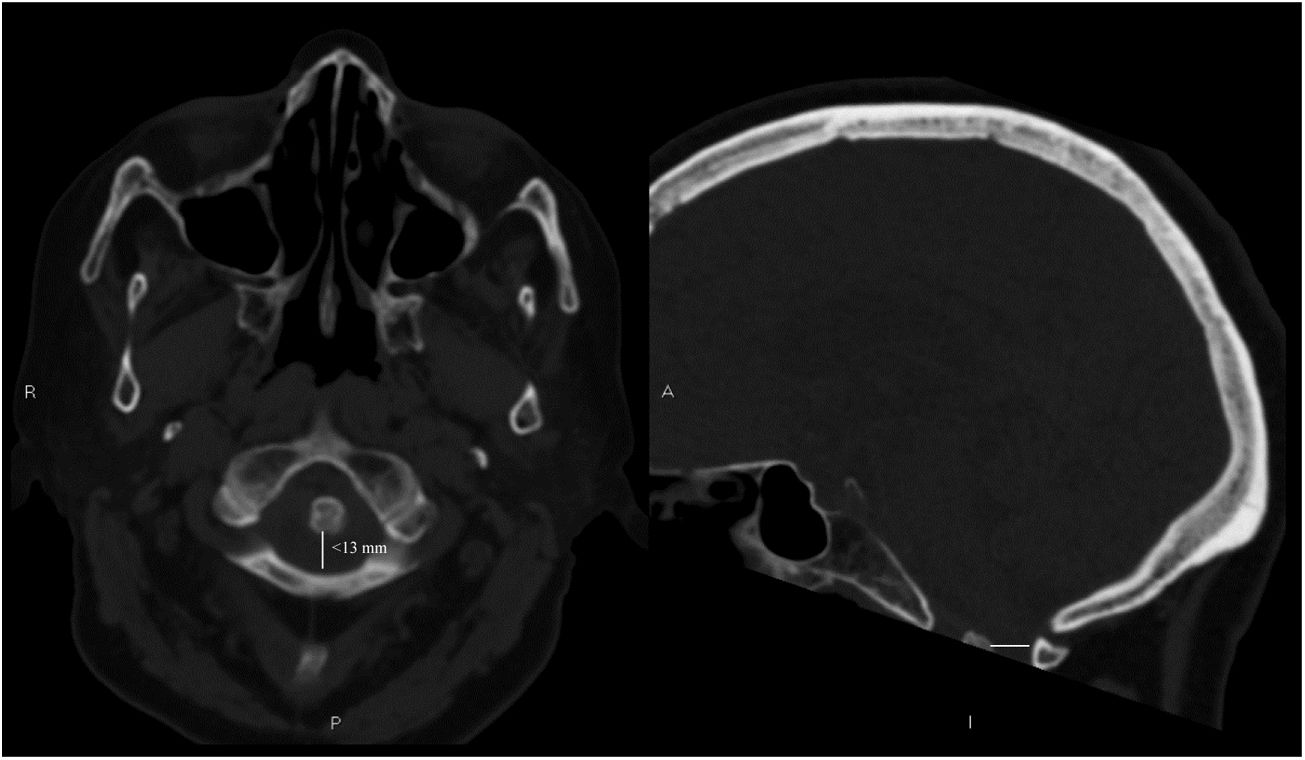
Presentamos el caso de una mujer de 76años sin factores de riesgo vasculares conocidos y en tratamiento con metotrexato y ácido fólico por una AR de larga evolución que consulta en el servicio de urgencias de nuestro hospital por cuadro agudo de imposibilidad para la marcha por pérdida de fuerza en el miembro inferior derecho de menos de 24h de evolución. En la anamnesis dirigida niega dolor cervical o traumatismos previos. A la exploración presentaba paresia proximal en el miembro inferior derecho (3/5) con hiperreflexia leve de miembros derechos y reflejo cutáneo-plantar derecho extensor, asociando trastorno de la sensibilidad propioceptiva (artrocinética y posicional) en la misma extremidad. La exploración de pares craneales y sensibilidad táctil y algésica no demostró hallazgos patológicos. En el servicio de urgencias se realizaron análisis urgente con bioquímica y hemograma, sin hallazgos de interés, y la TC de cráneo simple no mostró hallazgos relevantes a nivel de parénquima. Sin embargo, en esta prueba de neuroimagen se observa (fig. 1) una incipiente impronta del vértice del axis sobre el bulbo raquídeo con una distancia atloaxoidea posterior <13mm (medición radiológica entre el borde posterior de la apófisis odontoides y el borde del arco del atlas5, considerándose normal >14mm).
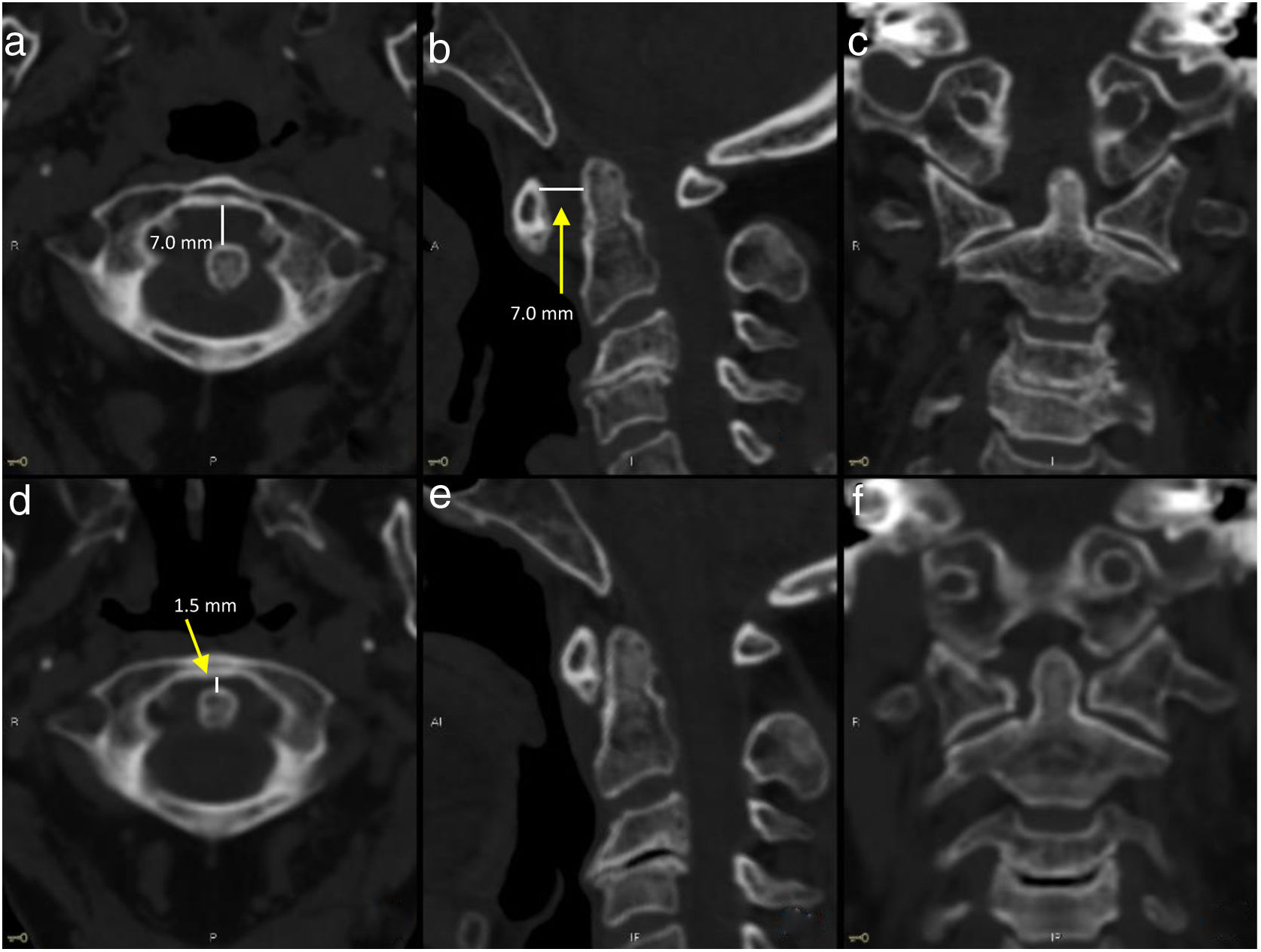
Los hallazgos clínicos se correlacionaban a nivel anatómico con los hallazgos radiológicos, siendo compatible con síndrome hemimedular derecho incompleto. Debido al cuadro clínico y a los antecedentes de la paciente, se realizó TC cervical (fig. 2), en la que se objetivó una subluxación atloaxoidea y una distancia atloaxoidea anterior de 7mm (distancia entre el borde anterior del odontoides y el arco del atlas5, normalidad <3mm). La paciente fue tratada mediante estabilización cervical con Halo-jacket y posteriormente fue intervenida con fijación mediante tornillos. Al alta hospitalaria la paciente mantenía déficit motor en el miembro inferior derecho.
La mielopatía cervical debida a subluxación atloaxoidea es una complicación conocida de pacientes con AR, asociándose con un peor pronóstico y mayor mortalidad6. La afectación de esta gran articulación, en ocasiones asintomática, se ha descrito hasta en el 40% de pacientes con AR, llegando a ser una de las alteraciones más frecuentes tras la erosión de las articulaciones pequeñas7. El riesgo de desarrollar inestabilidad cervical se ha asociado a diversos factores: años de evolución de la enfermedad, tratamiento corticoideo crónico, afectación de otras grandes articulaciones y grado de actividad inflamatoria de la enfermedad (proteínaC reactiva o velocidad de sedimentación globular elevadas)7,8. El desarrollo de mielopatía asociada a AR suele acompañarse en la mayoría de los casos de cervicalgia, cefalea occipital, signo de Lhermite, tinnitus, otalgia o sensación de «crepitación» con movimientos cervicales7.
Presentamos un caso de subluxación atloaxoidea en una paciente con AR que debuta como un síndrome hemimedular agudo sin cervicalgia ni traumatismo previo. Aunque se ha descrito previamente la presentación de esta mielopatía cervical con síndrome de Brown-Sequard9, la particularidad de nuestro caso radica en la presentación incompleta y atípica del mismo con instauración aguda y sin síntomas prodrómicos antes mencionados, pudiendo dificultar y retrasar el diagnóstico. El apoyo en pruebas de neuroimagen de urgencia (uso de la distancia atloaxoidea en cortes axiales de TC craneal) puede ser de gran utilidad para un diagnóstico precoz en casos de instauración aguda sin traumatismo o sin otra sintomatología sugestiva de compresión.
La subluxación atloaxoidea es una complicación conocida y temida de la AR. Sin embargo, la inestabilidad cervical en estos pacientes puede permanecer silente y quizá infradiagnosticada durante años. En casos de presentación atípica, las pruebas de neuroimagen pueden ayudar a un diagnóstico precoz de esta complicación, favoreciendo una actitud quirúrgica temprana.
FinanciaciónDaniel Macías-García recibe financiación por el programa de formación «Río Hortega» CM18/00142, del Instituto de Salud Carlos III (ISCIII). El resto de los autores declaran que no han recibido financiación o ayudas específicas para la realización de este trabajo.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.