Los cuidadores informales garantizan el cuidado de los pacientes con demencia, prolongando la estancia en su domicilio.
ObjetivosDescribir las características de los pacientes con demencia de la provincia de Alicante, así como los perfiles y roles de los cuidadores implicados en su manejo.
Pacientes y métodosEstudio prospectivo multicéntrico realizado en 4 consultas de neurología de la provincia de Alicante (junio del 2009-enero del 2010). Inclusión consecutiva de familiares/cuidadores de pacientes con demencia. Analizamos: a) datos demográficos del paciente y cuidadores (edad/sexo, estado civil/laboral, estudios, parentesco); b) unidad de convivencia del paciente; c) motivación para el cuidado del cuidador principal (CP); d) roles del cuidador secundario (CS); e) nacionalidad del cuidador formal (CF) y origen remuneración (privada/institucional), y f) formación en demencias de los cuidadores.
ResultadosNuestros pacientes residen en su domicilio (74,8%). Principalmente, son mujeres (69%) con enfermedad de Alzheimer (78,4%) moderadamente grave (GDS 4-5, 71,6%). CP y CS son mujeres (72,1% vs 60,5%), de edad media, parentesco directo (hijo/a 64,3% vs 54,4%), nivel cultural bajo y amas de casa. Las primeras garantizan el cuidado por obligación moral (75%), las segundas se ocupan del ocio/estimulación del paciente (82,3%). Los grandes ausentes son los varones (73,3%), quienes residen lejos del familiar (52,4%). El CF es una mujer (91,7%), española (81,8%) con remuneración privada.
ConclusionesLa mujer es el elemento principal en la red de cuidadores de pacientes con demencia: como CP, de apoyo o CF (todos con escasa formación en demencias), siendo el varón el gran ausente. Conocer la estructura de cuidados de estos pacientes facilitará su manejo.
Informal caregivers provide care to dementia patients, and this service prolongs their stay at home.
ObjectivesTo describe characteristics of dementia patients in the province of Alicante, as well as the profiles and roles of caregivers who assist them.
Patients and methodsMulti-centre prospective study carried out in 4 neurology departments in Alicante (June 2009 to January 2010). Dementia patients’ relatives/caregivers were included in sequential order. The following variables were analysed: a) Demographic information pertaining to the patient and caregivers (age, sex, marital and employment status, educational level, relationship to patient); b) patient's family unit; c) motivating factor for primary caregiver (PC); d) secondary caregiver (SC) roles; e) country of citizenship of formal caregiver (FC) and source of remuneration (private/public); f) caregivers’ knowledge of dementia.
ResultsMost of our patients live at home (74.8%), and are female (69%) with Alzheimer's disease (78.4%) in a moderately severe stage (GDS level 4-5, 71.6%). PCs and SCs are mainly women (72.1% and 60.5% respectively), middle-aged and directly related to the patient (sons/daughters account for 64.3% of the PCs and 54.4% of the SCs); most are homemakers with a low educational level. Caregivers in the first category (PC) provide care due to moral obligation (75%), while those in the second (SC) involve patients in leisure or other stimulating activities (82.3%). Absent caregivers tend to be males (73.3%) residing long distances from the relative (52.4%). The FC tends to be female (91.7%), Spanish (81.8%) and privately remunerated.
ConclusionsWomen dominate the network of caregivers for dementia patients, whether as principal caregivers, supporting caregivers or formal caregivers (in all cases, they have only limited training in dementia management). Males are largely absent. Better knowledge of the care structure supporting dementia patients may be helpful in the overall management of these patients.
En las últimas décadas se ha producido un notable envejecimiento de la población mundial, con un incremento de las enfermedades ligadas a la edad. Las demencias son las que mayor preocupación despiertan, ya que suponen un problema sociosanitario de primera magnitud por los enormes gastos que generan. Estos pacientes son, en su mayoría, personas de edad avanzada, con una enfermedad crónica altamente discapacitante, lo que conlleva la necesidad cada vez mayor de ayuda por parte de otros para mantener su autonomía y para la realización de las actividades más básicas de la vida diaria. Es la familia la que habitualmente asume estas tareas en su lugar, constituyéndose en el principal proveedor de cuidados crónicos. De forma habitual, se establece una red de cuidadores informales o de apoyo en la que quedan integrados familiares, amigos, vecinos o personas próximas al entorno del paciente, quienes participan en su cuidado de una forma no remunerada. Su labor es esencial porque este tipo de cuidado permite a los pacientes prolongar su estancia en el entorno familiar, con el ahorro económico y social que ello implica1-5.
No obstante, en la sociedad actual se están produciendo cambios importantes que afectarán al sistema de cuidados informales del paciente con demencia, sobre todo en los roles desempeñados por el sector femenino (cuidador principal [CP] por excelencia, debido a su progresiva incorporación al mercado laboral)6,7. Estos cambios sociales, y su trascendental influencia en la atención a las personas con demencia, nos llevan a la necesidad de conocer los nuevos modelos de cuidado.
Nuestro objetivo ha sido describir las características de la red de cuidadores establecida para garantizar la atención a los pacientes con demencia en la provincia de Alicante, analizando las características de aquellos enfermos que reciben este tipo de ayuda, así como los perfiles y roles de los diferentes tipos de cuidadores implicados en su atención y manejo.
Pacientes y métodosRealizamos un estudio prospectivo en 4 consultas generales de neurología de la provincia de Alicante, entre junio del 2009 y enero del 2010, en el que quedaron incluidos de forma consecutiva los familiares/cuidadores de pacientes con demencia atendidos en estas consultas. Se consideró un período mínimo de un año entre el diagnóstico y la inclusión, considerando cualquier tipo de demencia y en cualquier estadio evolutivo. Se excluyó a aquellos pacientes con un tiempo inferior a un año desde el diagnóstico, aquellos en los que fue imposible contactar con el CP o secundario (acudían solos a la consulta o en compañía de un cuidador formal [CF]), los procedentes de residencias asistidas o cuando el familiar/cuidador rechazó firmar el consentimiento informado.
Consideramos las siguientes definiciones operativas:
- –
CP: la persona que asume la responsabilidad en la atención, apoyo y cuidados diarios del paciente con demencia, quien lo acompaña la mayor parte del tiempo (normalmente un familiar directo, cónyuge o algún hijo).
- –
Cuidador secundario (CS) o de apoyo: la persona que ayuda o suple al CP cuando este lo precisa y el que de forma habitual le da soporte para la realización de los cuidados al paciente con demencia. Desde familiares, a amigos o vecinos.
- –
CF: la persona que realiza la labor de cuidado del paciente demente por una remuneración económica y que de forma habitual no pertenece ni a la familia, ni al entorno más próximo del enfermo.
- –
Cuidador ausente (CA): aquel familiar (o persona perteneciente al entorno más inmediato del paciente) del que se espera que, por razones familiares o afectivas, se implique y colabore en el cuidado del enfermo y que, sin embargo, no lo realiza por los motivos que fueren.
Consideramos las siguientes variables:
- –
Relacionadas con el paciente: datos demográficos (edad, sexo, nivel cultural, estado civil); variables clínicas (grado de deterioro cognitivo de acuerdo a la escala GDS modificada de Reisberg [Global Deterioration Scale]8 y tipo de demencia); unidad de convivencia (UC) (personas con quienes convive, lugar de residencia, asistencia a centro de día y existencia de un CF).
- –
Relacionadas con el CP: datos demográficos; parentesco; convivencia con el paciente o distancia al domicilio del mismo; situación laboral (considerando una posible reducción de la jornada laboral o abandono del puesto de trabajo para garantizar el cuidado del paciente); motivos para el cuidado del paciente (obligación moral, dignificación y satisfacción personal, compensación y agradecimiento hacia la persona enferma, por presión del contexto social, dificultad económica para la institucionalización); presencia de problemas físicos y/o emocionales.
- –
Relacionadas con el CS: datos demográficos; roles desempeñados en el cuidado (coordinación global del paciente, gestiones económicas o médico-sanitarias, transporte, control del tratamiento, ayuda en las tareas domésticas, ayuda en la realización de las actividades de la vida diaria y participación en el ocio o estimulación cognitiva del paciente).
- –
Relacionados con el CF: datos demográficos; nacionalidad; origen de la remuneración (pública o privada por parte de la familia).
- –
Relacionados con el CA: datos demográficos, distancia al domicilio del paciente.
- –
Grado de formación en demencia de los distintos tipos de cuidadores.
Los datos fueron recogidos en una base de datos relacional (Access 2000 de Microsoft Office), diseñada específicamente para este estudio, en la que fueron incluidos todos los pacientes, así como los familiares y/o cuidadores atendidos en la consulta de acuerdo con los criterios de inclusión y exclusión. Para el análisis descriptivo de los datos se emplearon estimaciones de porcentajes o medias, junto con sus márgenes de error (en términos de las desviaciones estándares, unidas a un nivel de confianza del 95%). Para el análisis descriptivo de la edad de los pacientes, se empleó la media aritmética y la desviación estándar. Para la comparación de variables cualitativas, empleamos la prueba de la ji al cuadrado y para la comparación de variables cuantitativas, el test de Student.
La obtención de los datos sobre los pacientes y cuidadores incluidos en el estudio se produjo tras la firma del consentimiento informado por parte del paciente (en caso de demencias leves o moderadas) o bien del familiar/cuidador (en aquellos pacientes con una demencia moderadamente grave o grave).
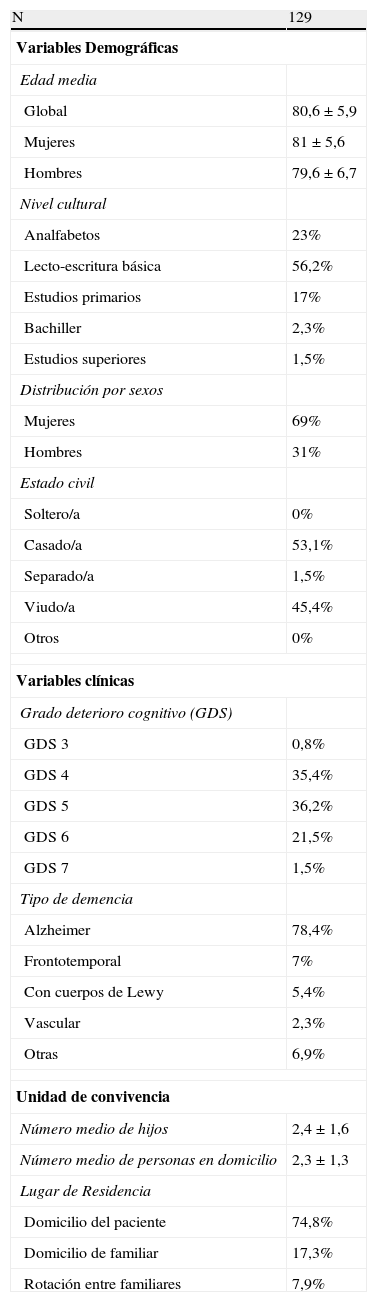
ResultadosDurante el período del estudio se incluyó a 129 pacientes (89 mujeres [69%] y 40 varones [31%] con una edad media ± DE de 80,6 ± 5,9 años). En su mayoría con un nivel cultural bajo o muy bajo (56,2% con lecto-escritura básica, 23% analfabetos), casados (53,1%) o viudos (45,4%). El 71,6% de los pacientes presentaba un grado de deterioro cognitivo moderado a moderadamente grave (35,4% con un GDS 4 y 36,2% con un GDS 5), siendo la enfermedad de Alzheimer (78,4%) el tipo de demencia más frecuente. Si bien el promedio de hijos de cada paciente se situó en 2,4 (DE = 1,6), el número promedio de personas en la UC fue de 2,3 (DE = 1,3). Destaca cómo el 74,8% de los pacientes continuaba viviendo en su domicilio, con un 7,9% rotando entre los domicilios de varios familiares. El 91,4% vivía acompañado, en algo más de la mitad de los casos por el cónyuge (53,1%), normalmente una mujer (54,8%). Un 20% acudía a un centro de día y tan solo un 11,6% disponía de un CF (tabla 1).
Características de los pacientes con demencia
| N | 129 |
| Variables Demográficas | |
| Edad media | |
| Global | 80,6 ± 5,9 |
| Mujeres | 81 ± 5,6 |
| Hombres | 79,6 ± 6,7 |
| Nivel cultural | |
| Analfabetos | 23% |
| Lecto-escritura básica | 56,2% |
| Estudios primarios | 17% |
| Bachiller | 2,3% |
| Estudios superiores | 1,5% |
| Distribución por sexos | |
| Mujeres | 69% |
| Hombres | 31% |
| Estado civil | |
| Soltero/a | 0% |
| Casado/a | 53,1% |
| Separado/a | 1,5% |
| Viudo/a | 45,4% |
| Otros | 0% |
| Variables clínicas | |
| Grado deterioro cognitivo (GDS) | |
| GDS 3 | 0,8% |
| GDS 4 | 35,4% |
| GDS 5 | 36,2% |
| GDS 6 | 21,5% |
| GDS 7 | 1,5% |
| Tipo de demencia | |
| Alzheimer | 78,4% |
| Frontotemporal | 7% |
| Con cuerpos de Lewy | 5,4% |
| Vascular | 2,3% |
| Otras | 6,9% |
| Unidad de convivencia | |
| Número medio de hijos | 2,4 ± 1,6 |
| Número medio de personas en domicilio | 2,3 ± 1,3 |
| Lugar de Residencia | |
| Domicilio del paciente | 74,8% |
| Domicilio de familiar | 17,3% |
| Rotación entre familiares | 7,9% |
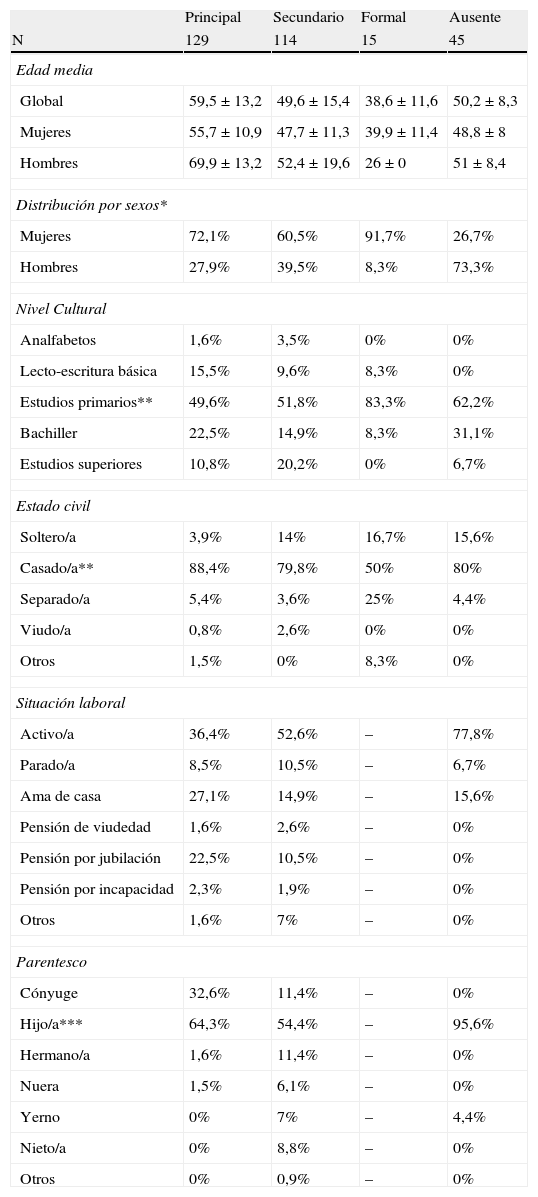
Se incluyó a 129 CP (93 mujeres [72,1%] y 36 varones [27,9%] con una media ± DE de 59,5 ± 13,2 años). En su mayoría con un nivel cultural medio o bajo (22,5% con estudios medios y un 49,6% primarios) y casados (88,4%). El 64,3% de estos cuidadores eran los hijos/as o, hasta en un 32,6% de los casos, los cónyuges. En cuanto a su situación laboral el 36,4% se mantenían activos, si bien el 13,1% tuvo que reducir la jornada laboral para garantizar el cuidado del familiar enfermo y el 5,4% abandonar su puesto de trabajo por el mismo motivo. Un 27,1% eran amas de casa y un 22,5% jubilados. El 64,8% de los cuidadores vivía con el paciente o tenía su domicilio próximo al mismo (30,8% de los casos). En la tabla 2 aparecen descritas las características demográficas de los distintos tipos de cuidadores.
Características demográficas de los diferentes tipos de cuidadores
| Principal | Secundario | Formal | Ausente | |
| N | 129 | 114 | 15 | 45 |
| Edad media | ||||
| Global | 59,5 ± 13,2 | 49,6 ± 15,4 | 38,6 ± 11,6 | 50,2 ± 8,3 |
| Mujeres | 55,7 ± 10,9 | 47,7 ± 11,3 | 39,9 ± 11,4 | 48,8 ± 8 |
| Hombres | 69,9 ± 13,2 | 52,4 ± 19,6 | 26 ± 0 | 51 ± 8,4 |
| Distribución por sexos* | ||||
| Mujeres | 72,1% | 60,5% | 91,7% | 26,7% |
| Hombres | 27,9% | 39,5% | 8,3% | 73,3% |
| Nivel Cultural | ||||
| Analfabetos | 1,6% | 3,5% | 0% | 0% |
| Lecto-escritura básica | 15,5% | 9,6% | 8,3% | 0% |
| Estudios primarios** | 49,6% | 51,8% | 83,3% | 62,2% |
| Bachiller | 22,5% | 14,9% | 8,3% | 31,1% |
| Estudios superiores | 10,8% | 20,2% | 0% | 6,7% |
| Estado civil | ||||
| Soltero/a | 3,9% | 14% | 16,7% | 15,6% |
| Casado/a** | 88,4% | 79,8% | 50% | 80% |
| Separado/a | 5,4% | 3,6% | 25% | 4,4% |
| Viudo/a | 0,8% | 2,6% | 0% | 0% |
| Otros | 1,5% | 0% | 8,3% | 0% |
| Situación laboral | ||||
| Activo/a | 36,4% | 52,6% | – | 77,8% |
| Parado/a | 8,5% | 10,5% | – | 6,7% |
| Ama de casa | 27,1% | 14,9% | – | 15,6% |
| Pensión de viudedad | 1,6% | 2,6% | – | 0% |
| Pensión por jubilación | 22,5% | 10,5% | – | 0% |
| Pensión por incapacidad | 2,3% | 1,9% | – | 0% |
| Otros | 1,6% | 7% | – | 0% |
| Parentesco | ||||
| Cónyuge | 32,6% | 11,4% | – | 0% |
| Hijo/a*** | 64,3% | 54,4% | – | 95,6% |
| Hermano/a | 1,6% | 11,4% | – | 0% |
| Nuera | 1,5% | 6,1% | – | 0% |
| Yerno | 0% | 7% | – | 4,4% |
| Nieto/a | 0% | 8,8% | – | 0% |
| Otros | 0% | 0,9% | – | 0% |
*p < 0,01 mujer en grupo cuidador principal, secundario y formal, frente a varón; varón en cuidador ausente.
**p < 0,01 estudios primarios y estado civil casado en todos los grupos de cuidadores.
***p < 0,01 parentesco hija/o en todos los grupos de cuidadores.
El 29,2% de los CP refirió sufrir algún tipo de problema físico y el 36,9% algún problema emocional (depresión y/o ansiedad). La mitad se consideraba imprescindible para el cuidado de su familiar enfermo, si bien hasta un 71% confirmó que recibía ayuda por parte de otros familiares (el 63,7% contaba con el apoyo de al menos un CS). En relación con los motivos que les llevaron a garantizar el cuidado de los pacientes, el 75% lo hacía por obligación moral, un 73,3% por dignificación y satisfacción personal, un 67,5% por agradecimiento hacia el enfermo, hasta un 25,4% porque alguien debe hacerlo y un 15,5% por no tener la posibilidad económica de institucionalizar al paciente (tabla 3).
Principales motivos para el cuidado de los pacientes con demencia según los cuidadores principales
| Obligación moral | 75% |
| Dignificación y satisfacción personal | 73,3% |
| Compensación y agradecimiento hacia la persona enferma | 67,5% |
| Presión del contexto social (alguien debe hacerlo) | 25,4% |
| No disponer de medios económicos para la institucionalización del paciente | 15,5% |
Obtuvimos información sobre 114 CS (69 mujeres [60,5%] y 45 varones [39,5%]), con una media de edad discretamente inferior a la del CP, 49,6 ± 15,4 años. Con un nivel cultural algo más elevado (20,2% con estudios superiores); también en su mayoría estaban casados (79,8%). El parentesco principal fueron hijos/as (54,4%) con la aparición de otros miembros de la familia además del cónyuge (hermanos, nietos o nueras), manteniéndose activos en la mayoría de los casos (52,6%) (tabla 2).
Los CS se implicaban fundamentalmente en las labores de ocio y estimulación del paciente (82,3%) o en la ayuda en la realización de las actividades de la vida diaria (37,1%). No obstante, resultó mucho menos frecuente que se responsabilizaran de otras tareas más complejas, como las gestiones médico-sanitarias (27,4%) o de la coordinación global del paciente (17,9%) (tabla 4).
Roles desarrollados por los cuidadores secundarios
| Participación en ocio y estimulación del paciente | 82,3% |
| Transporte del paciente | 45,2% |
| Ayuda en la realización de las actividades de la vida diaria | 37,1% |
| Control del tratamiento | 33,1% |
| Ayuda en las tareas domésticas | 31,5% |
| Gestiones médico-sanitarias | 27,4% |
| Gestiones económicas | 18,5% |
| Coordinación global del paciente | 17,9% |
De los 45 CA registrados, 33 fueron varones (73,3%) y 12 mujeres (26,7%). Algo más jóvenes que el grupo de CP (edad media 50,2 ± 8,3 años) y con un nivel cultural discretamente superior (62,2% con estudios primarios y 31,1% nivel medio). Casados en un 80% de los casos y activos hasta en un 77,8%, en el 95,6% de los casos eran hijos de los pacientes (tabla 2) y en algo más de la mitad de los casos vivían lejos del enfermo (52,4%).
Como quedó reflejado en párrafos anteriores, el 11,6% de nuestros pacientes disponía de al menos un CF, fundamentalmente mujeres (91,7%), con una edad media de 38,6 ± 11,6 años. Casados/as en la mitad de los casos, o bien separados/as (25%), con un nivel cultural bajo (83,3% con estudios primarios). El 81,8% eran de nacionalidad española y hasta el 89% de la remuneración presentaba un origen privado, desde la propia familia (tabla 2).
Finalmente, destaca la escasa formación en demencias en cualquiera de los tipos de cuidadores, con un 26,2% de los principales, 27,3% de los secundarios y 13,6% de los formales.
DiscusiónEl interés por el cuidador informal, en el ámbito de las demencias, ha experimentado un notable incremento en las últimas décadas debido a varias razones: en primer lugar, por un importante aumento en la prevalencia de esta enfermedad (lo que lleva asociado un crecimiento en la demanda de cuidados por parte de estos pacientes); en segundo lugar, por el cuestionamiento sobre la futura disponibilidad de cuidadores informales y, finalmente, por las reformas de los sistemas sanitarios y de atención social9.
La demencia, en su evolución crónica y progresiva, asocia una creciente necesidad de cuidados que la familia se ve obligada a asumir en su lugar, constituyéndose en el principal proveedor de cuidados crónicos. De este modo, suele establecerse una red de cuidadores informales o de apoyo, garantizando las labores de cuidado de una forma no remunerada con el ahorro económico y social que ello implica1-5, en términos de costes directos (no así en indirectos o intangibles10). Su labor es esencial ya que permitirá a los pacientes prolongar su estancia en el entorno familiar. En este sentido, cabe destacar cómo los pacientes de nuestro estudio no difieren respecto de trabajos previos4,11,12, ya que continúan viviendo en su domicilio en las tres cuartas partes de los casos, aunque comienzan a evidenciarse otros modelos distintos de cuidado, como es la rotación entre familiares (7,9%), la presencia de un CF hasta en un 11,6% o la asistencia a un centro de día (20%).
La sociedad asume que debe ser la mujer la encargada de atender a las personas en situación de dependencia, sobre la base de argumentos relacionados con la educación que se les administra, la escala de valores que se les atribuye y el papel social: la mujer está mejor preparada para llevar a cabo tanto las tareas del hogar como los cuidados del enfermo, ya que no sería más que una prolongación de las actividades y comportamientos habituales desarrollados como madres y esposas13. En nuestro estudio se confirma esta premisa ya que el CP es, en la mayoría de los casos, una mujer (72,1%), con unas características muy definidas y ya apuntadas por otros autores4,9,14,15, un nivel cultural bajo, ama de casa, con una relación de parentesco directo (sobre todo hijas) y que convive con el familiar enfermo al que cuida o próximo al mismo (p < 0,01). Este perfil quedaría justificado por una generación de mujeres, de edad media en el momento actual, cuya educación las ha abocado al rol de cuidadoras, como se ha comentado con anterioridad.
Numerosos estudios evidencian que el cuidado de un paciente con enfermedad de Alzheimer constituye una gran fuente de estrés16, con aumento en los niveles de ansiedad y depresión respecto de la población normal, aumento en el consumo de psicofármacos17 y una peor salud autopercibida en los cuidadores18. Nuestros CP no difieren de los estudios previos en relación con estas variables, ya que hasta el 29,2% presentaba algún tipo de problema físico y el 36,9% algún problema emocional (depresión y/o ansiedad).
La responsabilidad de cuidar supone una elevada dedicación en tiempo para los cuidadores, lo que hace muy difícil conciliar la vida laboral con las tareas de cuidado. Hacerse cargo de un familiar con demencia y desarrollar un trabajo remunerado resulta una situación muy difícil de mantener, sobre todo en las etapas más avanzadas de la enfermedad, por lo que con demasiada frecuencia las mujeres —como principales cuidadoras— se ven obligadas a abandonar temporal o definitivamente su trabajo remunerado, o simplemente pierden la oportunidad de acceder a un empleo19. Si bien hasta el 36,4% de nuestros CP se mantenía activo, un 13,1% tuvo que reducir la jornada laboral para garantizar el cuidado del familiar enfermo y hasta el 5,4% abandonar su puesto de trabajo por el mismo motivo. No hemos encontrado trabajos previos en el ámbito de las demencias que reflejen este hecho, de enorme trascendencia, ya que la repercusión más inmediata es la pérdida económica para la unidad familiar en su conjunto, además de una limitación en el desarrollo personal y en las posibilidades de ampliar las relaciones sociales y redes de apoyo.
En la cultura mediterránea aún se mantiene la tradición de cuidar al paciente en el entorno familiar, a diferencia de los países del norte de Europa, donde predominan otras formas de cuidado mediante el CF o la institucionalización del paciente en estadios tempranos20. Consideramos que el conocimiento de los motivos que llevan al CP a hacerse cargo del familiar enfermo puede tener una enorme relevancia no solo en el conocimiento de la estructura de los cuidados informales, sino en la posible detección de la sobrecarga del cuidador, ya que hasta un 75% de los CP en nuestro estudio lo son por obligación moral, y hasta un 15,5% institucionalizaría al paciente si dispusiera de los medios económicos. En cualquier caso, la mayoría de ellos disponía del apoyo de otros miembros de la familia (71%), los CS. En este sentido, cabe destacar cómo los diversos estudios publicados suelen evaluar las características y funciones del CP, sin entrar a considerar la posible existencia de otros cuidadores4,9,11-13. Nosotros hemos analizado las de aquellos que ejercen la labor de apoyo, destacando de nuevo el predominio femenino (60,5%), con un parentesco directo (sobre todo hijas) (p < 0,01) y con un nivel cultural medio-bajo. Suelen implicarse en labores sencillas o que no requieren mucho tiempo, como el ocio y estimulación del paciente (82,3%), o en la ayuda para la realización de las actividades de la vida diaria (37,1%), si bien no suelen responsabilizarse de otras tareas más complejas, como las gestiones médico-sanitarias (27,4%) o la coordinación global del paciente (17,9%) que acaban recayendo en el CP.
Dado que nuestro objetivo ha sido la evaluación de los distintos tipos de cuidadores, nos planteamos considerar la figura del CA. Nos ha llamado la atención que entre los mismos haya un claro predominio de varones (73,3%), de edad media, nivel cultural algo más elevado (62,2% con estudios primarios y 31,1% medios), que vive lejos del enfermo y en situación laboral activa. Considerando nuestros resultados, parece claro que género, parentesco (p < 0,001) y convivencia constituyen las principales variables a la hora de predecir qué persona del núcleo familiar será o no el cuidador14,21.
Como se ha comentado en párrafos anteriores, la labor de cuidado de nuestros pacientes se desarrolla en el ámbito familiar supervisado por el CP y uno o varios CS. Posiblemente sea debido a la propia cultura mediterránea, o bien al escaso desarrollo de las políticas sociales en nuestro país, destacando la lentitud en la adquisición de las ayudas económicas en relación con la denominada Ley de Promoción de la autonomía personal y atención a las personas en situación de Dependencia (Ley de dependencia), de 5 de octubre de 200622. Gomis et al. establecieron un promedio (en la provincia de Alicante) de la demora para la valoración de los pacientes con demencia en 293 días y en 368 para la resolución23, desde la aprobación de la ley y hasta el año 2008. Podría ser esta la razón de que tan solo un 20% de los pacientes de nuestro estudio acudiera a un centro de día y el que solamente el 11,6% dispusiera de un CF, remunerado en el 89% de los casos por la propia familia.
Las personas que propician cuidados a los pacientes con demencia experimentan una carga mayor que si dedicaran sus cuidados a personas con otras enfermedades o discapacidades físicas15,24-26. En este sentido, la formación del cuidador supondría una mejora en la percepción y afrontamiento del día a día27-29, destacando una escasa formación en demencias (menos de una tercera parte) en cualquiera de los tipos de cuidadores del presente estudio, especialmente los formales.
La principal aportación de nuestro trabajo ha sido ir más allá de la mera descripción del CP, al realizar un análisis amplio de la red de cuidadores de los pacientes con demencia, los roles que desempeñan y las razones que llevan al cuidado. En este sentido parece claro que la mujer es el elemento principal de esta red: bien como CP, como secundario o de apoyo y como CF (todas ellas con escasa formación en demencias), siendo el varón el gran ausente. Implicada en la gestión y el acompañamiento del paciente suele realizar la labor de cuidado por obligación moral, y en muchos casos por limitaciones económicas que imposibilitan la institución del paciente. Ahora bien, en la sociedad actual se están produciendo cambios importantes que afectarán al sistema de cuidados informales del paciente con demencia. El hecho fundamental es la reducción del tradicional cuidado al enfermo en el seno de las familias debido, sobre todo, a la paulatina desaparición de la familia extensa y matriarcal, con la progresiva incorporación de la mujer (CP) al mercado laboral, el descenso de la natalidad, así como un aumento en el número de separaciones y divorcios6,7.
Los cambios sociales están favoreciendo el desarrollo de nuevas fórmulas de cuidado entre las que destaca —en el momento actual— la implicación de un mayor número de personas de distinto género, con unos roles y una motivación preestablecida, por lo que conocer la estructura de cuidados de estos pacientes facilitará su manejo.
No obstante, queremos destacar algunas limitaciones que deben tomarse en consideración a la hora de interpretar los resultados. En primer lugar, la existencia de un posible sesgo de selección, ya que no han sido incluidos todos los pacientes atendidos en las 4 consultas de neurología, al haber excluido a aquellos que rechazaron formar parte del estudio y aquellos otros en los que no se pudo contactar con el CP. En segundo lugar, un posible sesgo del informador, al ofrecer este todos los datos relativos a los diferentes cuidadores y/o familiares. Una muestra relativamente pequeña del grupo de pacientes, así como el escaso número de sujetos en algunos grupos de cuidadores (como formales o ausentes), lo que limitaría la extrapolación de los resultados a la población general. Por último, y dado que el que el objetivo de nuestro trabajo ha sido puramente descriptivo de la red de cuidadores, no hemos considerado aquellos aspectos económicos ni tampoco hemos realizado una descripción exhaustiva de la patología física o psicológica derivadas de la labor de cuidado.
En conclusión, los llamativos cambios sociales que se están produciendo y su trascendental influencia en la atención a las demencias nos llevan a la necesidad de conocer los nuevos modelos de cuidado de este tipo de pacientes: número de personas implicadas, roles desarrollados, redes establecidas, problemas detectados, etc. Su conocimiento y descripción permitirán, en última instancia, favorecer el desarrollo y aplicación de las políticas de bienestar social y/o de garantizar aquellas ayudas o medidas de apoyo al cuidador. Se hace necesario, por tanto, la realización de nuevos estudios más amplios y en ámbitos geográficos diferentes para confirmar y ampliar nuestros hallazgos.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.
Este trabajo fue presentado como comunicación oral en la LXII Reunión Anual de la SEN en noviembre del 2010, en Barcelona.