El síndrome de embolismo graso (SEG) es una complicación infrecuente pero potencialmente fatal de las fracturas de huesos largos. Se caracteriza por la clásica tríada de hipoxemia, alteración neurológica y rash cutáneo petequial. Criterios diagnósticos menores incluyen taquicardia, fiebre, anemia, trombocitopenia, oftalmoscopia anormal y partículas grasas en esputo u orina. Sobre la base de los criterios de Gurd (tabla 1), el diagnóstico se establece cuando al menos un criterio mayor y cuatro menores están presentes1.
Criterios de Gurd
| Criterios mayores |
| Rash cutáneo petequial |
| Síntomas respiratorios + anormalidades radiográficas bilaterales |
| Signos cerebrales no relacionados con otras condiciones |
| Criterios menores |
| Taquicardia > 110 lpm |
| Pirexia > 38,5°C |
| Émbolos presentes en la retina mediante oftalmoscopia |
| Partículas grasas presentes en orina |
| Una caída inexplicable en el hematocrito o en el recuento plaquetario |
| Incremento en la VSG |
| Partículas grasas en el esputo |
VSG: velocidad de sedimentación globular.
El diagnóstico es fundamentalmente clínico, pero la resonancia magnética (RM) cerebral puede mostrar lesiones agudas características en el sistema nervioso central (SNC).
Presentamos un nuevo caso de SEG con hallazgos distintivos en RM y en imágenes de oftalmoscopia.
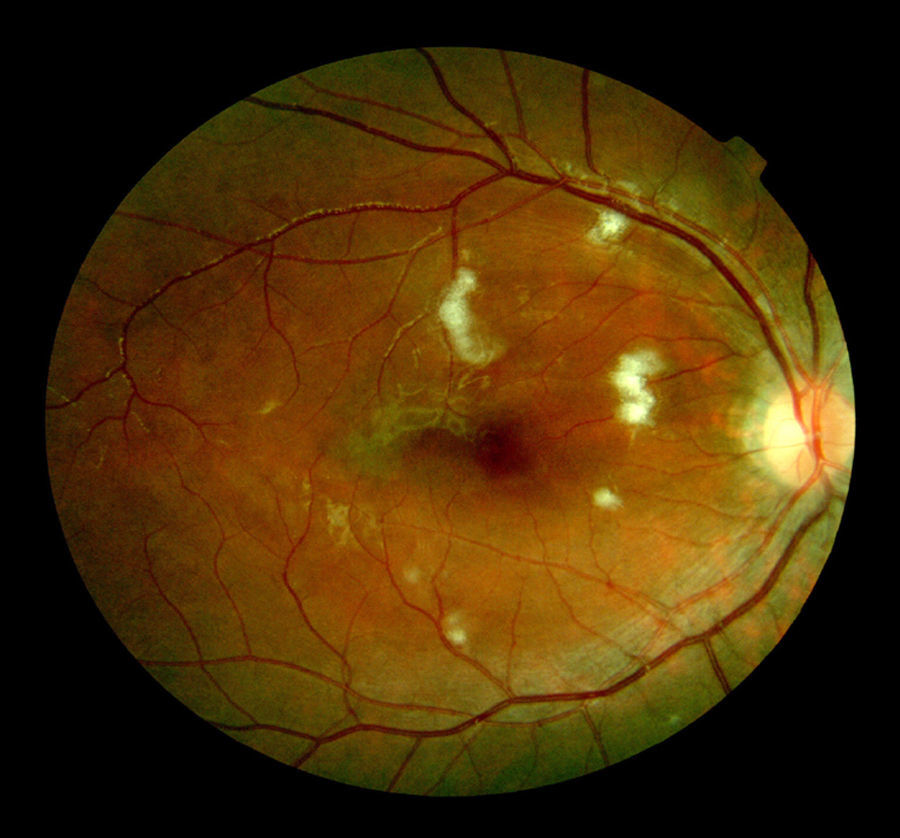
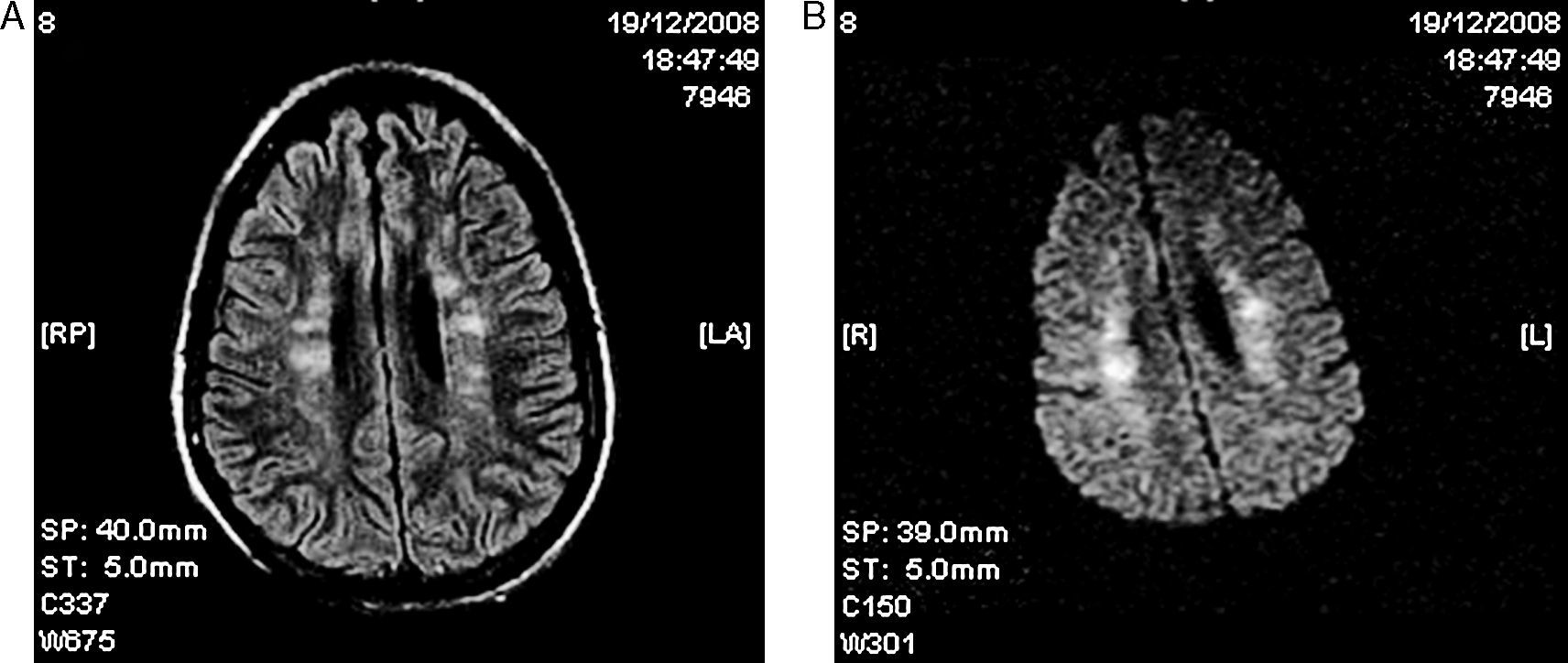
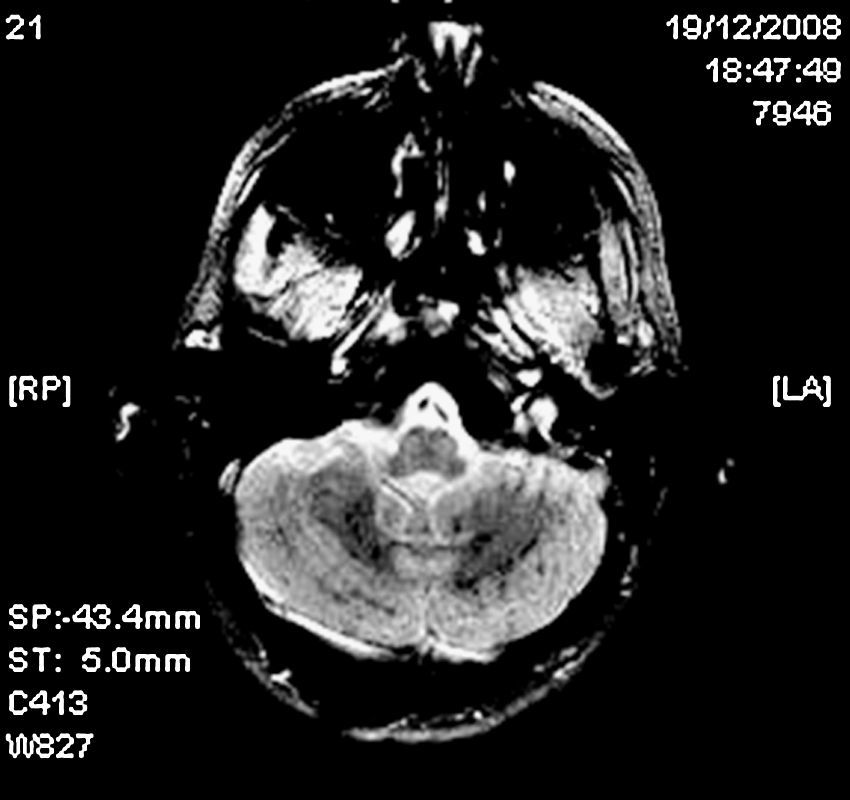
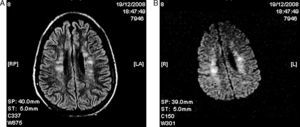
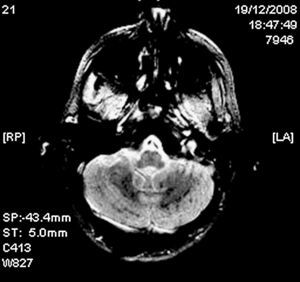
Paciente varón de 25 años de edad previamente sano que presentó una fractura femoral bilateral tras un accidente de bicicleta, sin evidencia de traumatismo craneoencefálico. Ingresó en nuestro centro con una puntuación de 15 en la escala de Glasgow (GCS) y sin alteraciones en la exploración neurológica e inmediatamente se llevó a cabo una tracción ósea. Al cabo de 24h desarrolló una insuficiencia respiratoria y disminución del nivel de consciencia, requiriendo intubación orotraqueal urgente y ventilación mecánica. Ante la gravedad y la urgencia vital del cuadro clínico no fue realizada una exploración neurológica previa a la intubación. Una tomografía computarizada (TC) craneal fue normal y una TC torácica mostró consolidación alveolar bilateral. El examen del fondo de ojo reveló exudados algodonosos y edema macular bilateral (fig. 1). La reducción quirúrgica y la fijación interna de las fracturas se realizaron 20 días después del ingreso. En la RM cerebral, en las secuencias T2 y FLAIR se apreciaron focos de hiperintensidad en la sustancia blanca subcortical y periventricular bilateral, con áreas de difusión restringida en las imágenes potenciadas en difusión (DWI) (fig. 2). La secuencia eco de gradiente (GRE) mostró hipointensidades puntiformes compatibles con microhemorragias localizadas de forma difusa en el cuerpo calloso, la sustancia blanca subcortical y profunda, la cápsula blanca interna y los hemisferios cerebelosos (fig. 3). Se excluyó, mediante ecocardiograma transesofágico, la existencia de un foramen oval permeable (FOP). Se decidió no realizar un estudio shunt derecha-izquierda con microburbujas de aire mediante Doppler transcraneal porque el estado del paciente no permitió la correcta realización de la prueba con maniobra de Valsalva, así como para evitar el paso de nuevas embolias grasas durante esta maniobra. Tampoco se realizó una monitorización continua de HITS (high intensity transient sound) para la detección de microembolias cerebrales. No se encontraron lesiones cutáneas.
El paciente permaneció durante 24 días en la unidad de cuidados intensivos, donde progresivamente se fue retirando la sedoanalgesia y se realizó la extubación sin complicaciones. Fue trasladado a planta de neurología con tetraparesia ligera y dificultad para la emisión del lenguaje, conservando la comprensión de órdenes sencillas. Durante su estancia en planta se observó una mejoría paulatina de su situación neurológica encontrándose al alta (2 meses después del ingreso): consciente, orientado, con cierta bradipsiquia y lenguaje normal; desde el punto de vista motor inició fisioterapia, recuperando la movilidad en extremidades superiores y con ligera debilidad e hipotrofia en extremidades inferiores en relación principalmente con su patología traumatológica.
El embolismo graso ocurre en mayor o menor medida en casi el 100% de las fracturas de huesos largos de las extremidades inferiores, pero el SEG está presente en sólo el 0,5-3,5% de éstas, con una mortalidad de alrededor del 10%2. Afecta principalmente a varones jóvenes y a pacientes con múltiples fracturas cerradas3. Se ha comprobado que la corrección quirúrgica precoz reduce significativamente el riesgo de desarrollar un SEG en comparación con el tratamiento conservador con sistemas de tracción4.
La patogenia no está clara y se han propuesto dos posibilidades. En primer lugar, la teoría mecánica establece que el incremento de la presión en la médula ósea debido a una fractura o manipulación quirúrgica favorece el paso de émbolos de grasa de la médula ósea a la circulación pulmonar, donde los émbolos grasos más grandes obstruyen los capilares pulmonares mientras que los más pequeños pueden atravesarlos y alcanzar así la circulación sistémica. Estas partículas grasas también pueden alcanzar la circulación sistémica a través de un shunt intrapulmonar o un FOP, causando así embolización en el cerebro, el riñón, la retina o la piel2,5. En segundo lugar, la teoría bioquímica propone que la grasa libera ácidos grasos libres por acción de las lipasas séricas, que alteran la permeabilidad del endotelio capilar produciendo edema y hemorragias petequiales, como en el caso que presentamos.
El SEG normalmente se manifiesta entre 24 y 72h después del traumatismo. Los síntomas pulmonares habitualmente son los primeros en aparecer6 y ocurren en aproximadamente el 95% de los pacientes. Síntomas de disfunción neurológica acontecen en hasta el 60%, y pueden estar presentes cefalea, deterioro del nivel de consciencia, déficits focales, crisis comiciales o coma. La intensidad de la afectación neurológica es bastante variable y comúnmente reversible. El rash cutáneo ocurre en el 33% de los casos y principalmente se observa en el pecho, el cuello, las axilas y la mucosa oral y la conjuntival. Estas lesiones cutáneas suelen resolverse al cabo de una semana.
El examen del fondo de ojo habitualmente muestra múltiples exudados algodonosos, edema y hemorragias retinianas alrededor del nervio óptico, todo ello secundario a múltiples infartos de las fibras nerviosas6,7.
El diagnóstico se realiza sobre la base de los hallazgos clínicos y los criterios diagnósticos más ampliamente utilizados son los de Gurd1. La RM cerebral es útil para demostrar hallazgos típicos, como focos hiperintensos difusos en secuencias TR largo localizados en sustancia blanca subcortical o periventricular y centros semiovales. Algunas de estas lesiones presentan restricción en la secuencia DWI, correspondiente a edema citotóxico relacionado con la isquemia. La secuencia GRE puede mostrar focos puntiformes de baja señal compatibles con microhemorragias en varias regiones. Además la RM ayuda a descartar otros procesos traumáticos, tales como lesión axonal difusa, contusión o hematoma8. También ayuda a establecer el pronóstico del daño cerebral, ya que algunos estudios han demostrado que el número de lesiones en RM se correlaciona con la puntuación en la GCS y que la desaparición de las lesiones cerebrales está en relación con la resolución de los síntomas neurológicos9.
En conclusión, la presencia de un deterioro neurológico en un paciente con múltiples fracturas, especialmente al cabo de 24-72h de un traumatismo, debería hacernos sospechar un SEG. Los hallazgos en la RM cerebral y la oftalmoscopia son de utilidad para establecer el diagnóstico y descartar otras etiologías. A pesar de las extensas lesiones presentes en estudios de neuroimagen, el pronóstico, como en el caso de nuestro paciente, puede ser favorable.
Presentado parcialmente como póster en el XIX Congreso de la European Neurological Society. Milán, junio de 2009.