Se presenta el caso de una joven de 17 años, sin antecedentes de interés, que consultó en la Unidad de Epilepsia por síncopes de repetición durante 2 años, precedidos de palidez y malestar, sin movimientos anormales, con recuperación en minutos y sin confusión posterior ni relajación de esfínteres. La frecuencia fue variable, de hasta 2 episodios/semana. Algunos ocurrieron durante el ejercicio físico. En ocasiones, describió palpitaciones con la bipedestación. También presentó esguinces de repetición.
Se estudió por cardiología y neurología, habiendo acudido previamente en 14 ocasiones al servicio de urgencias y siendo ingresada en 6 ocasiones, una de ellas en el servicio de medicina intensiva por sospecha de epilepsia. En ese período se realizó el diagnóstico de crisis psicógenas vs. epilepsia, por lo que recibió tratamiento con 2g/24h de levetiracetam, sin mejoría del cuadro. Las pruebas realizadas fueron normales, salvo el hallazgo de taquicardia sinusal aislada mediante Holter subcutáneo y malrotación del hipocampo izquierdo mediante resonancia magnética cerebral, que motivó la sospecha de epilepsia.
En la exploración destacaron «venous pooling» (acumulación de sangre) en las extremidades inferiores durante la bipedestación, cicatriz queloidea en el lugar de colocación de Holter subcutáneo e hiperlaxitud articular con una puntuación de 5/9 en la escala de Beighton (fig. 1). Cumplía criterios diagnósticos de Brighton para el síndrome de hiperlaxitud articular (uno mayor y 2 menores).
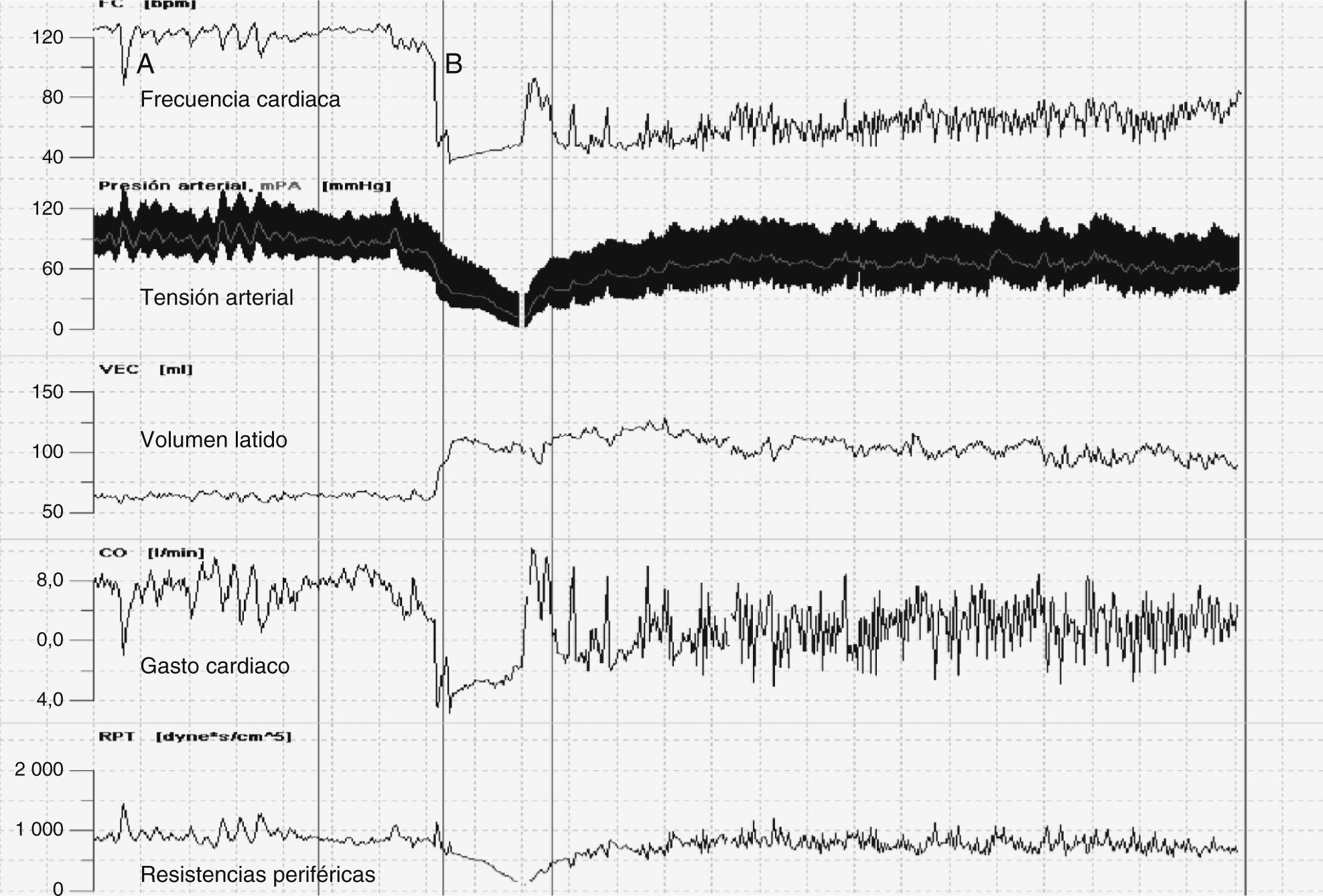
Se procedió al estudio con mesa basculante y monitorización hemodinámica no invasiva mediante el dispositivo Task Force® Monitor (fig. 2). Se observó presión arterial (PA) basal baja y taquicardia postural con frecuencias cardiacas superiores a 120 lpm y un síncope cardioinhibitorio asociado a respuesta vasodepresora y caída de resistencias periféricas con aumento, en cambio, del volumen latido, todo ello compatible con síncope autonomomediado. Se instauró tratamiento con fludrocortisona 0,1mg/día junto medidas no farmacológicas, con desaparición completa de los síncopes.
El síndrome de taquicardia postural tiene una prevalencia estimada de 170/100.000, afecta más a mujeres (5:1) y en edades entre los 20 y los 40 años con etiopatogenia heterogénea. En esencia, traduce una intolerancia al ortostatismo en grado variable, con síntomas secundarios a hipoperfusión, como las dificultades para concentrarse, dolor cervical o torácico por hipoperfusión tisular, así como síntomas por hiperactividad simpática con palpitaciones o temblor1. Existe gran relación entre este síndrome y los síncopes autonomomediados de repetición2. Los criterios diagnósticos son: el incremento de 30 lpm (> 40 lpm en pacientes de 12 a 19 años) con la bipedestación o mesa basculante sin hipotensión ortostática o frecuencia cardiaca mayor de 120 lpm sin hipotensión arterial basal3. La monitorización hemodinámica no invasiva es muy útil en su evaluación asociada a la monitorización de la PA durante 24 h.
En la exploración física es frecuente el hallazgo de edema y «venous pooling» (acumulación de sangre) en las extremidades inferiores por defectos de la vasoconstricción4.
El síndrome de Ehlers-Danlos tipo iii (síndrome de hiperlaxitud articular) está relacionado con el síndrome de taquicardia postural5. Se caracteriza por la presencia de hiperlaxitud articular (puede estar ausente) y alteraciones cutáneas, entre otros6. El diagnóstico es clínico, empleándose la escala de Beighton7 junto a los criterios diagnósticos de Brighton8 y excluyendo otros procesos.
Dentro del tratamiento, se incluyen medidas no farmacológicas (aumento de ingesta hidrosalina, entrenamiento postural y terapias cognitivo-conductuales) y farmacológicas. Dentro de estas últimas, tenemos 2 grandes grupos, uno de uso preferente en caso de una PA basal baja (fludrocortisona9 y midodrina10) y aquellos en situaciones de normotensión o hipertensión arterial (betabloqueante9,10 y piridostigmina11), pudiendo asociarse fármacos de ambos grupos de forma individualizada.
Se trata de entidades prevalentes, infradiagnosticadas, con gran impacto sobre la calidad de vida, que pueden beneficiarse de un correcto abordaje diagnóstico-terapéutico especializado, evitando la iatrogenia por pruebas o tratamientos y el peregrinaje a urgencias o consultas. A modo de cribado, podría emplearse la autodeterminación de la PA y la frecuencia cardiaca por parte del paciente o familiares, tanto en decúbito como en bipedestación. Para el abordaje de estos pacientes es necesaria la capacitación de neurólogos y la creación de unidades especializadas.