Casos clínicos
Corioamnionitis por Candida en gestación con DIU. Caso clínico
J. F. García
F. Tur
S. Tur
A. Aparicio
J. Sánchez
J. Zameza
Hospital Can Misses (Ibiza)
Correspondencia:
José Félix García Fernández
Servicio de Ginecología y Obstetricia
Hospital Can Misses
07800 Ibiza (Baleares)
Candida chorioamnionitis in IUD gestation. Clinica case
García JF, Tur F, Aparicio A, Sánchez J, Zameza J, Calvo A. Prog Obstet Ginecol 1999;42:1-83-85.
Fecha de recepción: 16/3/98
Aceptado para publicación 22/12/98
INTRODUCCION
La candidiasis es la causa más frecuente de vulvovaginitis en Europa, se estima que el 75% de mujeres experimenta al menos un episodio de candididasis vaginal y que la incidencia de colonizacion vaginal asintomática es del 15 al 20% en la población general (1). La incidencia de colonización se incrementa conforme avanza el tiempo de gestación del 9% en el primer trimestre al 54% en el tercer trimestre, reduciéndose en el puerperio al 9%. Durante el embarazo son más frecuentes las recurrencias, la severidad de la clínica es mayor y las tasas de curación son inferiores. Se admite que el aumento de colonización e infección durante el embarazo por Candida tiene una dependencia hormonal (2).
Se puede producir una transmisión vertical de la candidiasis vaginal durante la gestación, siendo la vía más frecuente de infección el momento del parto (3). A pesar que la colonización del tracto genital por Candida es común durante el embarazo, la infección intramniótica es muy infrecuente y sólo aparecen casos esporádicos en la literatura (4,5).
CASO CLINICO
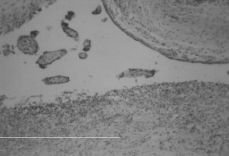
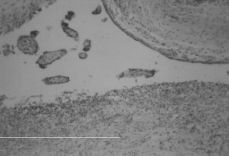
Tercigesta de 36 años y 15 semanas de embarazo. Antecedentes personales: dos embarazos y partos anteriores normales, vulvovaginitis candidiásica en varias ocasiones. Gestación actual de 15 semanas más DIU. Acude a urgencias por cuadro de dolor hipogástrico de tipo cólico, distermia, leucorrea y prurito vulvovaginal. Exploración: leucorrea marronácea, cérvix cerrado. Útero de tamaño acorde con su edad gestacional, de movilización dolorosa, anejos normales. Ecografía: gestación de 15 semanas, con feto muerto, oligoamnios, placenta anterior. Temperatura 37,9 °C; TA, 105/80 mmHg; pulso, 88 lpm. Hemorama, 11.000 leucocitos (79% neutrófilos); Hb, 13; HCT, 36. Sedimento de orina, normal. La paciente es ingresada con el diagnóstico de aborto séptico. Con cobertura antibiótica de amplio espectro (ampicilina más gentamicina), se realiza legrado uterino, previa colocación de tallo de laminaria, siendo dada de alta a las 48 horas sin incidencias. Cultivo vaginal: Candida albicans. En la anatomía patológica se apreció intensa corioamnionitis (Fig. 1) con abundantes levaduras e hifas de Candida (Fig. 2).
DISCUSION
Los gérmenes aislados con mayor frecuencia en las infecciones corioamnióticas son enterocococos, estafilococos, estreptococos anaerobios y E. coli; gérmenes todos ellos que se encuentran con normalidad en el tramo inferior del aparato genital femenino durante el embarazo. Candida albicans es un aislamiento microbiológico inusual en pacientes con corioamnionitis (6). En la infección ascentente por Candida, el proceso inflamatorio está confinado a las membranas fetales, la placa coriónica y el cordón umbilical. Las vellosidades coriales no están implicadas a no ser que la infección sea secundaria a una infección sistémica materna con posterior villitis (7).
La rareza de la corioamnionitis candidiásica contrasta con la alta prevalencia del aislamiento de Candida en la vagina durante el embarazo. Los mecanismos de defensa frente a la infección por hongos como la integridad cutaneomucosa, la competencia con la flora bacteriana comensal y la producción de factores funguistáticos podrían explicar la rareza de la infección ascendente (8,9).
Un estudio de revisión sobre 18 casos de infección antenatal por Candida, sugiere que existe una asociación entre la corioamnionitis candidiásica y la presencia de dispositivos intrauterinos (10). En mujeres no gestantes algunos autores han descrito una mayor predisposición a la colonización vaginal por Candida en portadoras de DIU, sugiriendo como posible explicación que los hilos del DIU actúan como un reservorio para la levadura (11). La adherencia a superficies es uno de los factores de virulencia más importantes en la patogénesis de la infección por Candida. Esto permitiría suponer que las adhesinas de Candida muestran afinidad por la superficie de los hilos del DIU, justificando mayores tasas de colonización vaginal en mujeres portadoras de DIU (12).
Además de los riesgos que conlleva la gestación con DIU, nuestra experiencia junto a la descripción de casos similares, nos llevan a considerar como un riesgo específico en aquellas gestantes que portan un DIU y tienen colonización vaginal por Candida, la corioamnionitis micótica (13). La reciente comprobación de que el 30% de casos de rotura prematura de membranas la infección es previa (14) y que las levaduras de Candida son capaces de penetrar membranas ovulares fetales humanas in vitro(15), abre un excitante campo de discusión en dos entidades cuya patogenia permanece al día de hoy sin esclarecer: la infección intramniótica y la vulvovaginitis candidiásica.
Figura 1. Corioamnionitis aguda (HE x12).
Figura 2.Infiltrado polimorfonuclear sobre decidua con hifas y esporas de Candida (PAS x 48).
BIBLIOGRAFÍA
1 Howard LK. Epidemiology of vaginitis. Am J Obstet Gynecol 1991;165:1168-76.
2 Sobel JD. Vulvovaginal candidiasis. Dermatol Clin 1992;2:347-59.
3 Sobel JD. Candidal vulvovaginitis. Clin Obstet Gynecol 1993;36:153-65.
4 Schweid AI, Hopkins GB. Monilia chorionitis associated with an intrauterine contraceptive device. Obstet Gynecol 1968;31:719-20.
5 Ho CY, Aterman K. Infection of the fetus by Candida in a spontaneus abortion. Am J Obstet Gynecol 1970;106:705-6.
6 H Fox. Placenta e infección. En: La placenta humana. CWG Redman, IL Sragent, PM Starkey Eds. Barcelona: Masson; 1995. p. 241-56.
7 Hood IC, Desa DJ, Whyte RK. The inflamatory response in candidal chorioamnionitis. Hum Pathol 1983;14:984-90.
8 Auger P, Marquis G, De Llaire L. Natural occurrence of a humoral response to Candida in human amniotic fluid. Am J Obstet Gynecol 1980;136:1075-9.
9 Levtiz SM. Overview of host defenses in fungal infections. Cin Infect Dis; 1992;14 Suppl. 1:37-42.
10 White RK, Hussain Z, De Sa D. Antenatal infections with Candida sp. Arch Dis Child 1985;57:528-30.
11 Parewijck W, Claeys G, Thiery M, Van Kets H. Candidiasis in women fitted with an intrauterine contraceptive device. Br J Obstet Gynaecol 1988;95:408-11.
12 Sobel JD. Pathophysiology of vulvovaginal candidiasis. J Rep Med 1989;34(S):572-9.
13 Smith CV, Horesnstein J, Platt L. Intraamniotic infection with Candida albicans associated with a retained intrauterine contraceptive device: a case report. Am J Obstet Gynecol 1988;159:123-4.
14 Carrarach V. Rotura prematura de membranas pretérmino. En IV Curso intensivo de formación continuada en Medicina Materno-Fetal. Cabero Ll, Carrarach V, Fortuny A, Martínez A. Madrid: Eds. Ergón; 1996. p. 165-9.
15 Hayashi S, Mochizuki T, Watanabe S. Infection of human fetal membranes in vitro with Candida albicans. Mycoses 1989;32: 119-22.