La enfermedad cardiovascular es la primera causa de mortalidad en la mujer en la mayor parte del mundo y pese a esta realidad el riesgo de padecerla continúa siendo subestimado en mujeres. La hipertensión arterial es uno de los principales determinantes de este riesgo y su prevalencia ha incrementado de manera global, especialmente en mujeres después de los 60 años. Si bien la disminución o pérdida de los estrógenos tiene impacto sobre la regulación de la presión arterial, el papel de la menopausia en la patogénesis de la hipertensión arterial durante este período, es controversial. El daño vascular cerebral secundario a hipertensión arterial incrementa el riesgo de desarrollar deterioro cognitivo y/o demencia. La mujer es más susceptible a este daño, dada su mayor expectativa de vida aunada a la pérdida de la acción neuroprotectora de los estrógenos. Esta revisión pretende demostrar los vínculos entre la hipertensión arterial, la menopausia y el compromiso cognitivo en la mujer.
Cardiovascular Disease (CVD) is the first cause of mortality in women in most parts of the world. In spite of this fact, the risk of CVD is still underestimated in women. Hypertension (HTN) is one of the main determinants of this risk, and its prevalence has been increasing worldwide, especially in women over the age of 60. Even though the decrease or loss of estrogens has an impact on blood pressure (BP) regulation, the role of menopause in the pathogenesis of HTN during this period is controversial. Vascular brain damage secondary to HTN increases the risk of cognitive impairment (CI) and/or dementia. Women are more susceptible to these damages due to their longer life expectancy, together with the loss of the neuroprotective effects of estrogens. This review intends to show the relationships between HTN, menopause and CI in women.
Desde tiempos históricos se pensó en la enfermedad cardiovascular como un problema del hombre y no de la mujer. La atención en la mujer se centraba en su capacidad reproductiva y la misma existía en materia de salud, como un sistema biológico capaz de engendrar y perpetuar la especie humana. El resto de la problemática femenina se ignoró y se asumió tácitamente que las mujeres reaccionaban igual que los hombres a las enfermedades y a los fármacos. En las últimas décadas, los profesionales de la salud comenzaron a reconocer las consecuencias de la enfermedad cardiovascular en la mujer y a tratar de explicar el porqué de algunos comportamientos diferentes.
Lo cierto es que en la actualidad la enfermedad cardiovascular es una problemática mundial debido a que es la principal causa de muerte en la mujer1. Sin embargo, pese a esta realidad, el riesgo en el sexo femenino sigue siendo subestimado debido, en gran medida, a esa percepción errónea de que las mujeres son prácticamente inmunes, o están “protegidas” contra el desarrollo de esta enfermedad.
Si bien se han presenciado progresos considerables en conocimiento, prevención y tratamiento de la enfermedad cardiovascular en los últimos quince años, aún persiste un entendimiento limitado respecto a las diferencias en la prevalencia, la asociación, el tratamiento y el impacto clínico de los factores de riesgo en la mujer2.
Entre éstos debe prestarse especial atención a la hipertensión arterial, uno de los principales determinantes de riesgo cardiovascular en la mujer, especialmente cuando se asocia con otros factores de riesgo como la diabetes o cuando forma parte del síndrome metabólico3.
Hoy, el aumento de la esperanza de vida es mayor en la mujer que en el hombre y la edad promedio de la menopausia es a los 50 años; con estos datos, se asume que la mujer vivirá gran parte de su vida en estado de menopausia y con mayor riesgo para desarrollar enfermedad cardiovascular. Se proyecta que para el año 2030 existirán más de 1.200 millones de mujeres mayores de 50 años4, y sumado que a esta edad hay mayor prevalencia de hipertensión arterial, cobra especial importancia la detección precoz, así como también su tratamiento y control en el cuidado de la salud femenina.
Por otro lado, durante años se ha aprendido que los “órganos blanco” de la hipertensión arterial son el corazón, el riñón y el cerebro. Sin embargo, el cerebro como órgano blanco es olvidado en la evaluación del riesgo, motivo por el cual se subdiagnostican los problemas cognitivos secundarios a la lesión vascular que confiere la hipertensión arterial. De este modo, el cerebro adquiere gran relevancia no solo porque la hipertensión arterial aumenta el riesgo de ataque cerebrovascular, sino porque podría ser causa de otras complicaciones, como el compromiso de las funciones cognitivas y las demencias.
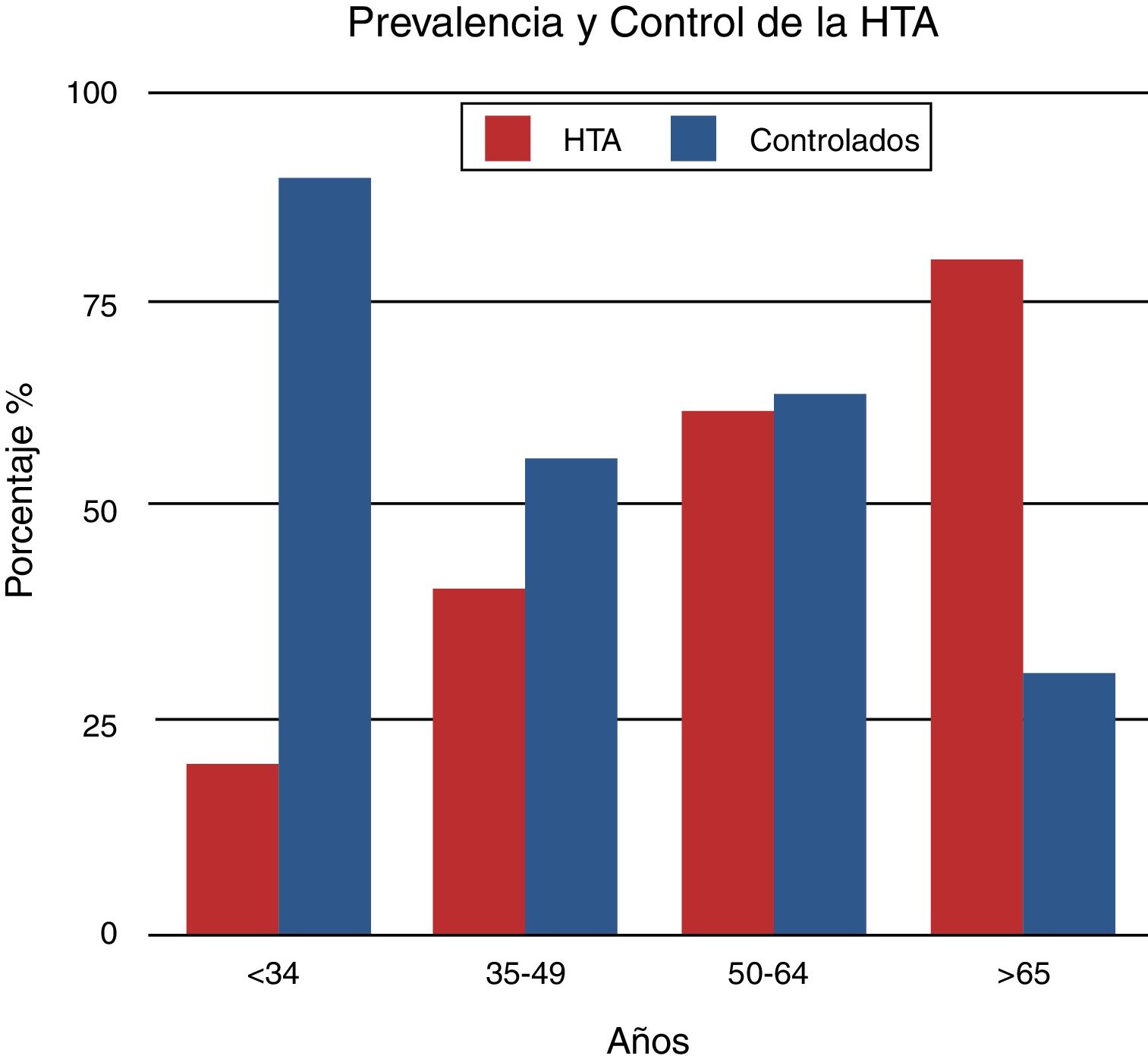
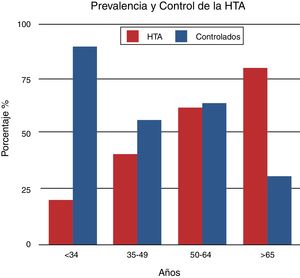
Hipertensión arterial y menopausiaLa prevalencia de hipertensión arterial ha tenido un incremento en los últimos años, afectando hoy al 25% de las mujeres en el mundo; sin embargo, este porcentaje aumenta sustancialmente después de la menopausia. En un relevamiento epidemiológico realizado en Colombia, el 47% de las mujeres presentó hipertensión arterial, cifra que varió desde el 18,2% en las menores de 34 años hasta el 82% en mujeres mayores de 65 años. También se observó que el control de la hipertensión arterial fue inversamente proporcional a la prevalencia de hipertensión arterial y la edad de las pacientes (fig. 1)5, es decir que a mayor edad, mayor prevalencia y menor control. Estos mismos datos ya han sido observados en otros estudios y aún no hay suficiente evidencia para entender por qué en la mujer añosa el control de la hipertensión arterial es más difícil de lograr que en el hombre a igual edad6.
Estas disimilitudes pueden estar vinculadas a factores hormonales o biológicos, diferencias en la respuesta terapéutica y distintas maneras de cuidar la salud; por tanto, aquí adquiere trascendencia todo lo relacionado con lo psicocultural o genérico7.
En la población general menor de 35 años, la hipertensión arterial es más prevalente en el hombre; esta incrementa en ambos sexos con la edad, pero la tasa de aumento es mayor en mujeres en la franja etaria de 45 a 55 años (transición menopáusica), y después de los 65 años como se vio, la prevalencia es francamente mayor en la mujer.
Por otro lado, la presión arterial sistólica es menor que la del hombre, pero esta aumenta con la edad y casi se iguala en la postmenopausia. La presión arterial diastólica es siempre menor en la mujer, incluso en la postmenopausia. Esto hace que la presión de pulso de la mujer sea mayor después de los 50 años8, hecho que representa más riesgo cardiovascular aún.
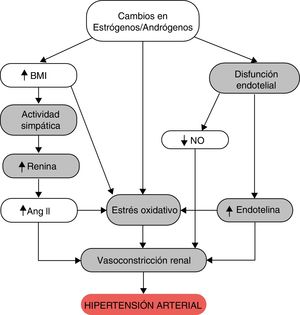
Un estudio italiano demostró que el aumento de la presión arterial en la menopausia es independiente del índice de masa corporal y de la edad9. Otros estudios longitudinales y transversales sobre el rol de la menopausia en la patogénesis de la hipertensión arterial son discordantes. Sin duda la pérdida de estrógeno participa en muchas vías que regulan la presión arterial, como el aumento de la biodisponibilidad del óxido nítrico endotelial, el incremento de la activación del sistema renina-angiotensina-aldosterona (SRAA) y del sistema de las endotelinas, con disminución de la actividad del sistema nervioso autonómico simpático e inhibición de la proliferación del músculo liso vascular. Por otra parte, a nivel renal, disminuyen la reabsorción tubular de sodio al inhibir el SRAA intrarrenal y aumentar la acción del óxido nítrico10.
Las mujeres sometidas a histerectomía y ooforectomía bilateral, con el tiempo, se hacen sal sensibles, mecanismo que también es un factor a tener en cuenta en la génesis de la hipertensión arterial en la postmenopausia11.
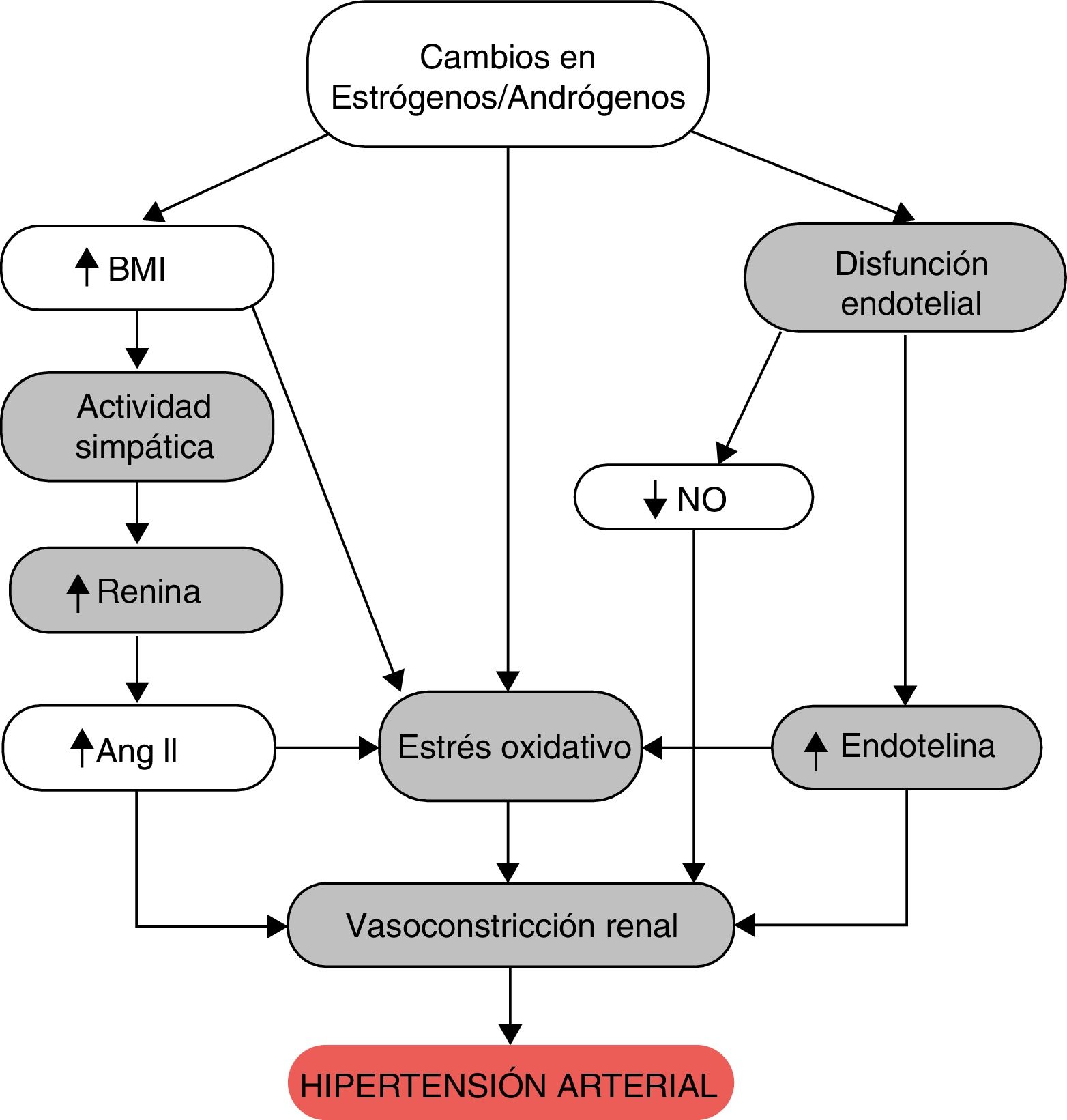
Varios estudios han evaluado la relación existente entre los andrógenos y la hipertensión arterial durante la menopausia. Se observó que los andrógenos inducen la activación del SRAA, incrementando el estrés oxidativo y la reabsorción de sodio, y disminuyendo la natriuresis por presión. Dichos mecanismos conllevan vasoconstricción renal y posterior aumento de la presión arterial, de ahí que se concluya que el incremento de los andrógenos presentes en la mujer postmenopáusica, también participaría en el desarrollo de hipertensión arterial1 (fig. 2).
Compromiso cognitivo, hipertensión arterial y menopausiaEl envejecimiento produce cambios en el cerebro que no necesariamente se traducen en disminución de las habilidades cognitivas. La aparición de “fallas” en la memoria durante el envejecimiento, es un hecho conocido que se conoce como “declinación cognitiva”. Por definición, esta refleja la disminución en el rendimiento cognitivo que se produce con el correr de los años, pero sin repercusión funcional. El rendimiento en los test neuropsicológicos disminuye respecto a su condición previa12 pero, continúan siendo normales para la edad y el nivel de escolaridad.
El deterioro cognitivo leve, concepto introducido por Petersen en 2001, describe aquellos individuos que presentan fallas en los test neuropsicológicos más allá de lo esperable (+ 1 desvío estándar) para su edad y escolaridad pero sin compromiso funcional13.
Entre tanto, la demencia (del latín “De”: alejado y “Mens”: mente), es un síndrome clínico caracterizado por un deterioro progresivo en las funciones cognitivas y la capacidad intelectual, lo suficientemente grave como para producir compromiso funcional e interferir con las actividades cotidianas. Los criterios utilizados para su diagnóstico son los contenidos en el Diagnostic and Statistical Manual of Mental Disorders (DSM-IV/V)14.
Incidencia y prevalenciaLa Organización Mundial de la Salud (OMS) informó en el año 2012 que el número de personas con demencia en el mundo era de 35,6 millones y se proyecta que se duplique cada 20 años, convirtiéndose en un problema prioritario de salud pública15.
La prevalencia de déficit cognitivo oscila entre el 10 al 25% según la población analizada y el criterio diagnóstico utilizado12. Algunos estudios sugieren mayor prevalencia en hombres16, mientras que en otros la prevalencia es igual17 o mayor en mujeres18,19. Aunque no siempre el déficit cognitivo es el preludio de la demencia, su presencia incrementa el riesgo de aparición de la misma en 5,7 veces20.
La prevalencia de demencia es significativamente mayor en la mujer en comparación con el hombre. Recientes estimaciones indican que casi dos tercios de las personas diagnosticadas con demencia son mujeres21. En el segmento etario de los 80 años el 62% de las demencias lo padecen las mujeres y después de los 90 años la prevalencia en el hombre se estabiliza mientras que en la mujer sigue creciendo. En la población general, la enfermedad de Alzheimer es la etiología más prevalente entre las demencias (70-75%), seguida por la demencia vascular (10-15%). Al analizar por sexo la enfermedad de Alzheimer es la etiología más frecuente en la mujer, mientras que en el hombre lo es la demencia vascular22.
También es mayor la incidencia de demencia ajustada por edad. En este sentido existen resultados dispares entre los países analizados, probablemente debido a diferencias demográficas, sociales y culturales. Así, en Europa y Asia la incidencia de demencia a los 85 y 90 años fue de 81,7 en mujeres y 24% en hombres23. En contraste, en los Estados Unidos la mayoría de los estudios no han demostrado tal diferencia24.
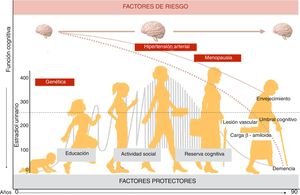
Factores de riesgoEl factor de riesgo más importante para desarrollar demencia es la edad. Las estimaciones y proyecciones del Centro Latinoamericano y Caribeño de Demografía, informan para América Latina un incremento de un 25% en la población total, con una duplicación en el número de personas mayores de 65 años, y un índice de envejecimiento que se triplicará hasta llegar a un 144% en 205025. Esto representa un aumento considerable de la población en riesgo de padecer demencia y explica en parte el título de “epidemia” que la OMS le ha dado a esta problemática.
Las mujeres viven más años que los hombres, hecho que se evidencia en el bajo índice de masculinidad (cantidad de hombres cada 100 mujeres), que para países como Argentina en mayores de 65 años es de 74 y en mayores de 80 años es de 5026. Este es sin duda uno de los motivos de que la prevalencia de demencia sea más elevada en mujeres.
Por otro lado, numerosos estudios informan que el riesgo de déficit cognitivo y demencia puede ser consecuencia del estado vascular de las personas en la edad media de la vida, y que al igual que la hipertensión arterial, la diabetes, las dislipidemias, la obesidad y el tabaquismo27–30 son factores de riesgo compartidos entre las enfermedades cardiovasculares y neurocognitivas. El reporte anual 2014 de la Alzheimer's Disease International, aporta suficiente evidencia al respecto31.
El principal factor de riesgo genético para la enfermedad de Alzheimer es el alelo ApoE-¿4. Si está presente la variante heterocigota incrementa tres veces el riesgo y la homocigota quince veces. Hay estudios escasos que examinan específicamente las diferencias entre la prevalencia y la expresión del gen entre hombres y mujeres; sin embargo, un meta-análisis que incluyó a casi 6.000 pacientes con enfermedad de Alzheimer, reportó efectos perjudiciales más pronunciados en mujeres32.
Educación – Reserva cognitivaAsí como la edad es el factor más importante para desarrollar demencia, la educación es el principal factor protector. El nivel educativo está ligado a la reserva cognitiva e impacta en forma negativa a temprana edad. La reserva o la habilidad del cerebro para tolerar mejor los efectos de la patología asociada a la demencia, puede ser el resultado de las experiencias vividas, tales como la educación, el estímulo social o la ocupación laboral. Una mayor reserva cognitiva se manifestaría en un uso más eficaz de redes cerebrales o estrategias alternativas, lo que permitiría un rendimiento cognitivo más eficiente en caso de existencia de patología cerebral, ligado estrechamente al concepto de plasticidad sináptica o neuroplasticidad33.
La dificultad de acceso al conocimiento, el bajo grado de ocupación laboral y actividad social que sufrieron las mujeres más de medio siglo atrás, por motivos fundamentalmente culturales, también puede haber incidido en una reserva cognitiva más baja. Nuestro grupo analizó en más de 1.000 mujeres5, que la falta de educación incrementó cinco veces el riesgo de déficit cognitivo. Hay evidencia que a igual nivel de severidad de síntomas de demencia, los hombres tienen daño cerebral más pronunciado que las mujeres, característica que indicaría una mayor reserva cognitiva en ellos, que les prepara mejor y hace más tolerantes a los procesos neurodegenerativos34.
El Seattle study35 mostró que las personas nacidas en las cohortes entre 1914-1948, comparadas con las nacidas entre 1886-1913, tuvieron mejor desempeño cognitivo a la edad de 70 años, y también una declinación cognitiva más lenta. La diferencia observada entre las dos cohortes estudiadas fue más significativa en las mujeres. Esta investigación destaca la importancia de los cambios socio – culturales y genéricos experimentados por la mujer, fundamentalmente en el siglo pasado y en periodos específicos (por ejemplo, durante y después de la Segunda Guerra Mundial) y cómo estos cambios pueden impactar en el envejecimiento y en el riesgo de demencia.
Menopausia: ¿factor de riesgo?Tanto el cerebro femenino como el masculino, presenta diferencias estructurales y funcionales. El proceso de mielinización y la celularidad de la corteza frontal son más rápidos y precoces en mujeres, diferencia que conduce a la presencia de estrógeno durante el neurodesarrollo. En contraparte, los fenómenos atróficos son más tempranos en la mujer (especialmente en el hipocampo). Si bien estas diferencias no afectan el coeficiente intelectual, sí constituirían la base de capacidades cognitivas distintas, en la que las hormonas sexuales podrían desempeñar un rol fundamental36.
A comienzos de los años 70 a partir del descubrimiento de los receptores estrogénicos en neuronas transmisoras, en la microglía y en células de sostén y alimentación de la macroglía37 se obtuvieron los primeros datos sobre la participación de las hormonas femeninas en el cerebro. Los estrógenos refuerzan las defensas naturales de la microglía frente a los estímulos inflamatorios, inhibiendo el depósito y toxicidad del β-amiloide y aumentando la sobrevida neuronal. Sumado a lo anterior, tienen propiedades neurotróficas, que promueven la sinaptogénesis, la plasticidad sináptica y la actividad colinérgica e inhiben la apoptosis. Además, mejoran el flujo cerebral y reducen el estrés oxidativo38.
Después de la menopausia la mujer experimenta un relativo rápido descenso en la concentración de estrógeno. El hombre también experimenta una declinación significativa en los niveles de testosterona con la edad, pero esta es más gradual, (2 a 3% por año después de los 30 años). La testosterona es en parte metabolizada a estrógeno por efecto de la enzima aromatasa, por tanto, el hombre no tiene grandes pérdidas de estrógeno, aún en edad avanzada tal como experimenta la mujer después de la menopausia. Esto podría también explicar porqué la caída del nivel estrogénico impacta más en la mujer y se considere a la menopausia como un factor de riesgo para el desarrollo de demencia.
En este sentido, hay evidencia que indica que la menopausia prematura antes de los 45 años o la menopausia quirúrgica posterior a la ooforectomía bilateral, aumenta más el riesgo de demencia. En 2007 se publicó el primer estudio de seguimiento a largo plazo de mujeres sometidas a ooforectomía bilateral que demostró la duplicación del riesgo de déficit cognitivo y demencia en mujeres cuando la misma se hizo antes de la edad promedio de la menopausia y una disminución considerable del riesgo si la terapia con estrógenos se comenzaba inmediatamente después de la cirugía y se continuaba hasta los 50 años o más39. Estos resultados también se confirmaron en el estudio de cohorte Danás40 y en una revisión41 de dos estudios más, el Religious Orders study y el Rush Memory and Aging Project, en los que la menopausia quirúrgica en mujeres jóvenes y la menopausia temprana se asociaron con mayor déficit cognitivo y demencia y una afectación precoz en la memoria episódica y semántica.
En tal sentido mientras, algunos estudios42 no demostraron que el uso de estrógenos (solos o combinados con progesterona) mejorara la función cognitiva cuando eran administrados en mujeres menopáusicas, otros como el Estudio-3C (realizado en 3 ciudades de Francia: Dijon, Bordeaux y Montpellier), en 3.130 mujeres mayores a 65 años con menopausia quirúrgica luego de cuatro años de seguimiento, observó que la terapia de reemplazo hormonal mejoró el desempeño de algunos dominios cognitivos y solo disminuyó el riesgo de demencia en las portadoras de ApOE-epsilon443. Así, el efecto protector de los estrógenos sobre la cognición es controvertido. Sin embargo, la terapia de reemplazo hormonal administrada al inicio de la menopausia se asoció con reducción del riesgo de déficit cognitivo y demencia futuros44, adquiriendo especial relevancia la hipótesis de la ventana de oportunidad terapéutica, al tener en cuenta el tiempo que se comienza con el tratamiento hormonal sustitutivo45.
Hipertensión arterialExisten mecanismos que vinculan la hipertensión arterial con el déficit cognitivo y la demencia. Uno de ellos es la circulación cerebral que por su disposición es altamente vulnerable a los efectos de la hipertensión arterial. Los niveles elevados de presión arterial dañan las arterias tanto a nivel macro (ataque cerebrovascular) como microvascular (infartos silentes, lacunares y microhemorragias) y causan alteraciones funcionales (disfunción endotelial) y estructurales (hialinosis, remodelamiento vascular y rigidez). Esto lleva al compromiso de la unidad neurovascular (arteriola cerebral, astrocito, microglía y neurona) tornándose susceptibles a que sustancias como el β-amiloide atraviesen con mayor facilidad la barrera hematoencefálica. La enfermedad de los pequeños vasos (pequeñas arterias perforantes) produce hipoxia e isquemia de la subcorteza y acorde con su severidad daño de la sustancia blanca (leucoaraiosis), pérdida de volumen (atrofia) y cambios neurodegenerativos como los que se observan en la enfermedad de Alzheimer46. Por otro lado, el daño vascular (isquémico/hipóxico) causa desmielinización de los circuitos cortico-subcorticales presentes en la sustancia blanca y literalmente “desconectan” o “desaferentizan” los lóbulos frontales (corteza prefrontal) de las estructuras de la base cerebral. La desconexión del circuito dorso-lateral genera un patrón neuropsicológico característico de la patología vascular: la “disfunción ejecutiva”. Los pacientes hipertensos presentan más fallas ejecutivas que los normotensos, alteraciones que parecieran progresar en forma independiente al control de la presión arterial. Un paciente hipertenso tiene cinco veces más riesgo de presentar déficit ejecutivo47. Además, un paciente hipertenso tratado no controlado tiene menor rendimiento cognitivo y mayor riesgo de déficit cognitivo que uno hipertenso tratado controlado48.
El efecto perjudicial de la hipertensión arterial sobre el cerebro no muestra, según los estudios e investigaciones analizadas, diferencias de género, pero nuestro grupo ha comprobado que la asociación de hipertensión arterial y menopausia tuvo un impacto negativo en las funciones corticales (memoria semántica). La posibilidad de alteración en estas funciones (medidas por el test mínimo de denominación de Boston) en mujeres menopaúsicas hipertensas versus mujeres menopaúsicas normotensas, mostró un incremento relativo del 48%5.
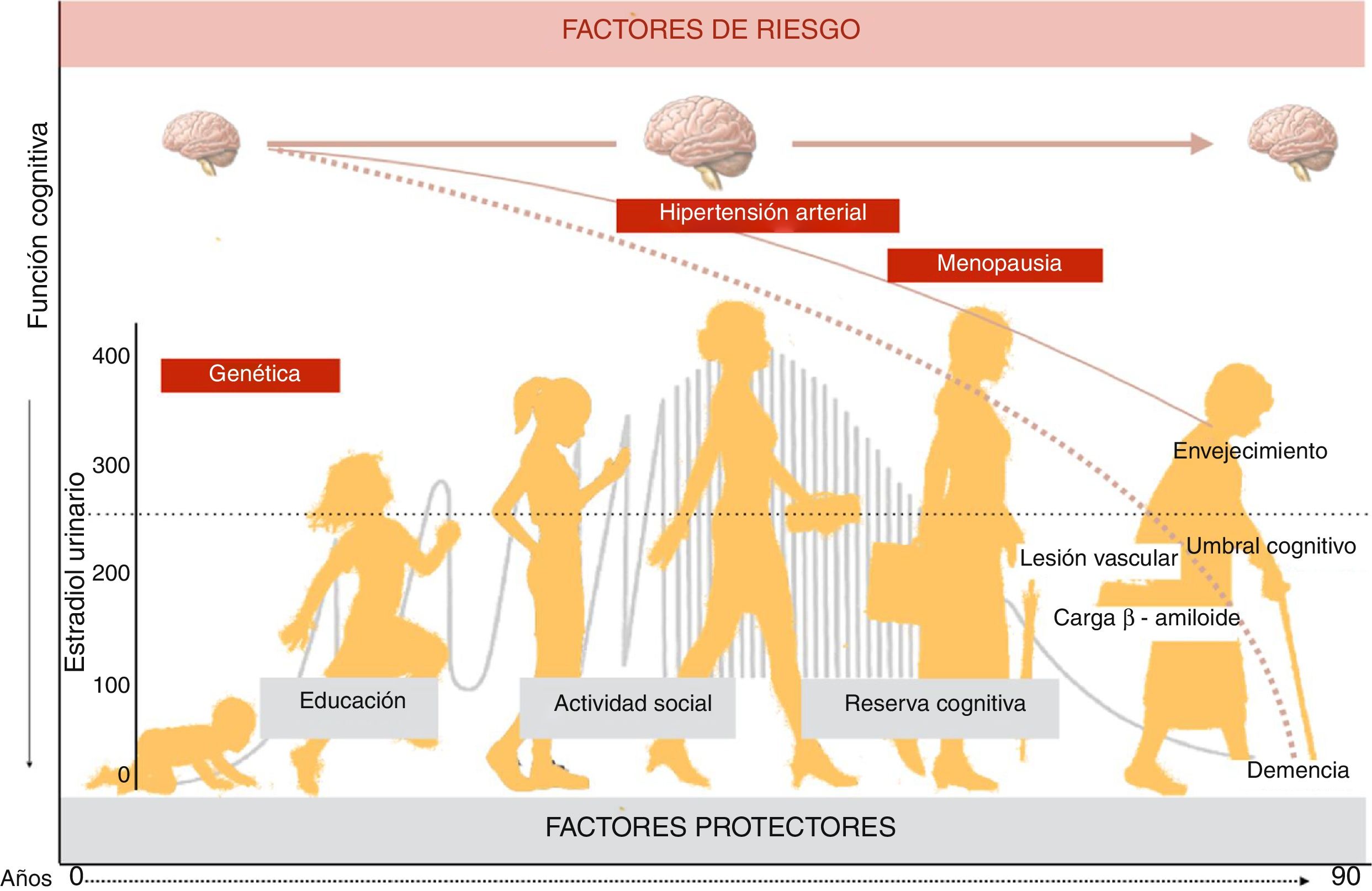
Expresión clínicaDurante años se consideró a la enfermedad de Alzheimer como una condición exclusivamente neurodegenerativa. Hoy estudios epidemiológicos y experimentales han demostrado la contribución de los factores de riesgo vascular, entre ellos la hipertensión arterial como el más importante. De manera tal que la mayor parte de las demencias (90-95%) resulta en formas mixtas (combinación entre patología neurodegenerativa y vascular cerebral). Así, debe entenderse que la lesión vascular del cerebro presente durante el envejecimiento, puede verse agravada por factores de riesgo como la hipertensión arterial, la baja reserva cognitiva, el aislamiento social, la pérdida del efecto neuroprotector de los estrógenos o condiciones genéticas que producirán una declinación cognitiva más rápida, así como mayor posibilidad de desarrollar déficit cognitivo o demencia, y una expresión clínica más severa de la demencia en la mujer, cuando la misma está instaurada (fig. 3)49.
ConclusionesLa prevalencia de hipertensión arterial aumenta en la mujer después de la menopausia, al igual que el déficit cognitivo y la demencia. Sin duda, la edad es el principal factor de riesgo no vascular, más aun en los países de América Latina en donde el índice de envejecimiento crece más en la mujer y en forma exponencial.
La hipertensión arterial es el principal factor de riesgo vascular para la demencia y este se incrementa en la hipertensión arterial no controlada, condición que es más frecuente en la mujer añosa.
La menopausia parece impactar en forma negativa en ambas patologías: hipertensión arterial y demencia, a pesar de ello, la terapia de reemplazo hormonal no tiene indicación en la prevención. Sin embargo, en los casos de menopausia temprana o quirúrgica existe evidencia que el tratamiento con estrógenos se asocia con reducción en el riesgo de déficit cognitivo y demencia.
La hipertensión arterial y la menopausia podrían potenciar su impacto negativo sobre la salud cognitiva, aumentar así el riesgo de demencia y hacer que su expresión clínica sea más severa en la mujer. La importancia de conocer el status cognitivo, con monitorización periódica de la función cognitiva, radica en la posibilidad de intervenir, optimizando no solo el tratamiento de la hipertensión arterial sino preservando las capacidades cognitivas.
Al ser la hipertensión arterial un factor de riesgo modificable, es necesario controlar de manera estricta la misma sobre todo en la mujer, no solo a través del tratamiento farmacológico adecuado sino también de la concientización sobre el alcance de la problemática tanto de los profesionales de la salud, como de la comunidad.
Conflictos de interésNinguno.