La hipoglicemia aguda y crónica, inducida por insulina u otros antidiabéticos orales, en un contexto terapéutico, constituye un factor de riesgo cardiovascular, generador de disfunción endotelial y aterogénesis a través de mecanismos proinflamatorios, tanto o más relevante que la hiperglicemia, con el agravante de inducir muerte súbita arritmogénica e isquémica.
ConclusiónLa hipoglicemia constituye una amenaza real para el miocardio, no solo por sus efectos proarrítmicos inmediatos, que pueden relacionarse con síndrome de muerte súbita, sino también por los efectos proinflamatorios y aterogénicos que constituyen un factor de riesgo importante para el desarrollo de enfermedad cardiovascular. Por tanto, es deseable, y clínicamente pertinente, evitar los episodios de hipoglicemia de cualquier intensidad y duración en todo tipo de paciente diabético, en especial en aquellos que presenten un sustrato miocárdico patológico que confiera incremento del riesgo de muerte súbita: función sistólica comprometida, arritmias ventriculares, fibrilación atrial, enfermedad coronaria, miocardiopatía hipertrófica, genotipo arritmogénico y antecedentes de reanimación.
Acute or chronic hypoglycaemia, induced by insulin or other oral antidiabetic drugs in a therapeutic context, constitutes a cardiovascular risk factor. It leads to endothelial dysfunction and atherogenesis through pro-inflammatory mechanisms, as much as or more important than hyperglycaemia, with the aggravating factor of inducing arrhythmogenic and ischaemic sudden death.
ConclusionHypoglycaemia is a real threat for the myocardium, not only due to its immediate pro-arrhythmic effects, that may be associated with sudden death syndrome, but also due to the pro-inflammatory and atherogenic effects. These are all significant risk factors for the development of cardiovascular disease, making it desirable, and clinically relevant to prevent hypoglycaemic episodes of any intensity and duration in any type of diabetic patient. This is particularly important in those that have a pathological myocardial substrate that can lead to an increase in the risk of sudden death: compromised systole function, ventricular arrhythmias, atrial fibrillation, coronary disease, hypertrophic cardiomyopathy, arrhythmogenic genotype, and a history of resuscitation.
En 2016 había alrededor de 26 millones de diabéticos en latinoamérica1, de los cuales se estima que entre el 10 y el 30% del tipo 1, experimentarán por lo menos un episodio de hipoglicemia severa al año; tasas similares se presentan en los tipos 2 tratados con sulfonilureas e insulina2. Existe la tendencia, muy arraigada entre los clínicos, a considerar la hipoglicemia, en sujetos sanos o diabéticos, como una situación aguda, de carácter transitorio y sin mayores implicaciones cardiovasculares a largo plazo. Sin embargo, la evidencia científica apunta en sentido contrario, encontrando cada vez más argumentos para considerarla como un factor de riesgo cardiovascular, generador de disfunción endotelial y aterosclerosis, de igual importancia que la hiperglicemia, con el agravante de ser también causa de muerte súbita cardiaca: arrítmica no isquémica e isquémica. Las fluctuaciones crónicas de la glicemia y los descensos abruptos constituyen noxas independientes que deterioran la función endotelial, con impacto a corto y largo plazo como factor de riesgo cardiovascular. La hipoglicemia aguda provoca profundos cambios fisiopatológicos que afectan el sistema cardiovascular y varios parámetros hematológicos, principalmente como consecuencia de la activación simpático-adrenal y la liberación de hormonas contrarreguladoras.
Relevancia miocárdica de la hipoglicemia y mortalidad relacionadaEn el estudio ADVANCE3 se documentó cómo una estrategia de control intensivo de la glucosa con glicazida y otras drogas requeridas, cuyo objetivo era llevar la hemoglobina glicosilada (HbA1c) a niveles de 6,5% o menores, en pacientes diabéticos tipo 2 mayores de 30 años de edad, aumentó los índices de hipoglicemia y la mortalidad por todas las causas, así como las hospitalizaciones debidas a hipoglicemia severa, sin lograr reducir los eventos macrovasculares mayores. Un metaanálisis de regresión4 permitió documentar tres factores predictores de mortalidad cardiovascular significativos en el grupo de tratamiento intensivo: Incidencia de hipoglicemia severa, índice de masa corporal basal y duración de la diabetes. Resultados similares se encontraron en el estudio ACCORD5 en el cual incrementó la mortalidad por todas las causas y la mortalidad por causa cardiovascular entre 20 y 30% en promedio, al intentar acercar la HbA1c a 6,0% como objetivo terapéutico, destacándose mayor número porcentual de desenlaces fatales relacionados con infarto de miocardio e insuficiencia cardiaca, requiriendo suspender el estudio a los pacientes aleatorizados al grupo de control glucémico intensivo. Todos estos eventos se relacionaron con hipoglicemia severa que precisó asistencia médica y se presentó en forma estadísticamente significativa (p<0,001)6. Los episodios aislados de hipoglicemia severa y la hipoglicemia recurrente se han asociado con alteración de la función cognitiva, focalización transitoria, convulsiones y coma7; de igual manera, en el escenario cardiovascular se han relacionado con infarto de miocardio y muerte súbita arrítmica no coronaria8.
Datos de estudios fisiológicos muestran que la hipoglicemia severa o los episodios repetidos de hipoglicemia leve, podrían llevar a muerte súbita arrítmica, infarto de miocardio, o evento cerebrovascular isquémico, predominantemente en pacientes con enfermedad macrovascular preexistente9. En este sentido, entre las arritmias supraventriculares, la fibrilación atrial transitoria es la más reportada, siendo también importante la presencia de bradicardia durante los episodios de hipoglicemia severa tanto en pacientes diabéticos como no diabéticos10. En un estudio de hipoglicemia inducida, en 6 pacientes con diabetes tipo 2, sin enfermedad cardiaca, uno desarrolló bradiarritmia severa y otro latidos ventriculares prematuros frecuentes11, y aunque los reportes de arritmias ventriculares asociados con hipoglicemia son raros, dichos eventos pueden ser fatales si no se corrigen.
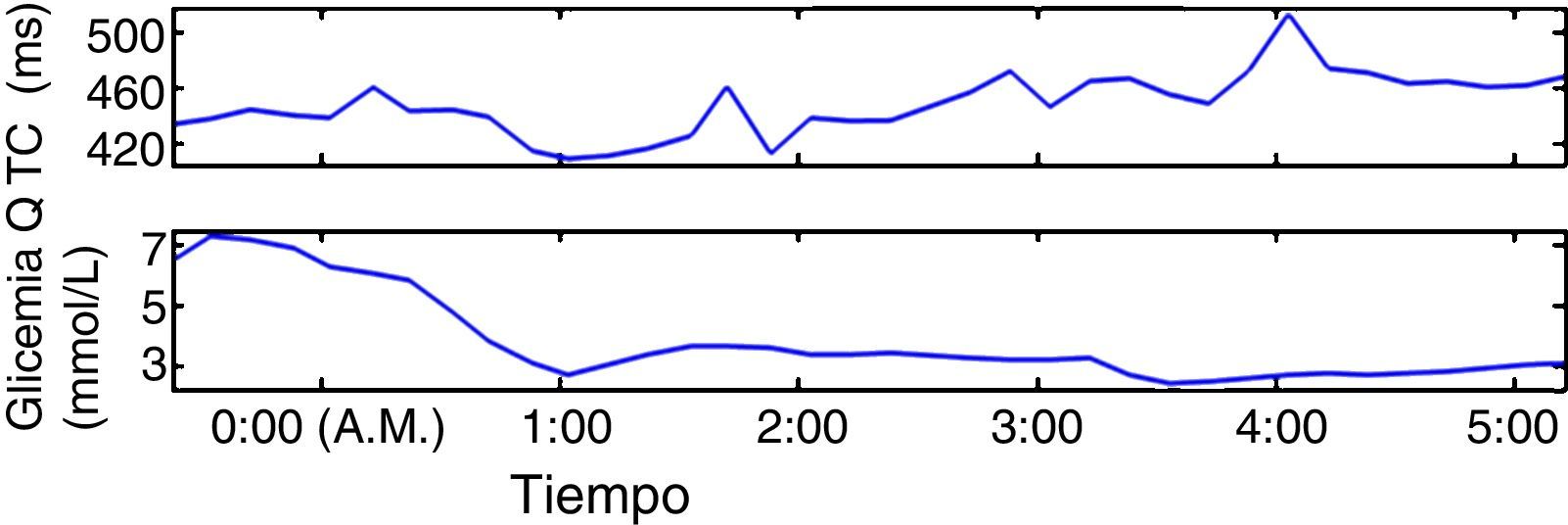
Aspectos fisiopatológicosLa hipoglicemia puede ejercer un efecto proarrítmico a través de varios mecanismos, generalmente relacionados con el efecto directo del bajo nivel sérico de glucosa en los canales iónicos. La hipokalemia y la liberación de catecolaminas prolongan la repolarización cardiaca incrementando el riesgo de postdespolarizaciones tempranas y en consecuencia arritmias ventriculares12. También se ha documentado que la hipoglicemia experimental prolonga el intervalo QT en individuos con diabetes tipo 1 y tipo 213, exhibiendo un comportamiento directamente proporcional entre la profundidad y duración de la hipoglicemia con el grado de prolongación del intervalo QT (fig. 1).
El mecanismo arritmogénico de la hipoglicemia, además de los cambios observados en la repolarización como prolongación del QT y aplanamiento de la onda T, probablemente también está relacionado con el aumento exponencial de la concentración de adrenalina plasmática durante el evento hipoglicémico, como se documenta en la publicación de Marqués14 (tabla 1). Los cambios electrocardiográficos atribuidos a la adrenalina se han relacionado con la caída del potasio sérico mediada por estimulación directa de la bomba de Na/K ATPasa15. En el contexto de cualquier episodio de hipoglicemia, sin importar su duración o grado de severidad, suceden una serie de cambios hematológicos y alteraciones inflamatorias entre las cuales se destacan: vasoconstricción, incremento de la viscosidad sanguínea, aumento de la producción y liberación de endotelina, incremento de la producción y activación del factor VIII, factor de von Willebrand, activación plaquetaria, activación de neutrófilos y aumento de la proteína C reactiva plasmática16. De otra parte, la hipoglicemia incrementa los niveles de aldosterona en proporción directa a su severidad. Este incremento es atribuible a la activación del sistema renina-angiotensina-aldosterona, así como al incremento en la ACTH17.
Promedio de concentraciones de adrenalina plasmática basal, a los 0, 60 y 120 minutos de euglicemia e hipoglicemia. P<0,00114
| Euglicemia | Hipoglicemia | |||||||
|---|---|---|---|---|---|---|---|---|
| Basal | 0min | 60min | 120min | Basal | 0min | 60min | 120min | |
| DMID | 130 (60-520) | 160 (80-550) | 140 (80-670) | 140 (80-570) | 160 (80-280) | 430 (90-1840) | 2270 (710-4300) | 1360 (580-3730) |
| DMNID | 180 (90-360) | 270 (170-1120) | 170 (90-2430) | 190 (80-2130) | 190 (130-790) | 1010 (260-3690) | 2340 (1820-5780) | 2540 (1250-5020) |
De otra parte, se ha demostrado que la repolarización cardiaca prolongada producida por hipoglicemia es consecuencia de la estimulación simpática adrenal, que actúa directamente sobre el miocardio y a través de la disminución en el potasio sérico. De igual forma, se ha comprobado que los betabloqueadores (BB) cardioselectivos pueden prevenir esos efectos en sujetos normales, pudiendo tener también un rol terapéutico en pacientes diabéticos18.
La hipoglicemia nocturna es un fenómeno bastante frecuente en pacientes diabéticos bajo tratamiento farmacológico. En escenarios de la vida real se han documentado ectopias ventriculares y depresión del segmento ST, relacionados con el síndrome de muerte en cama19. En el caso específico de los diabéticos tipo 1, la hipoglicemia provoca profundos cambios en la repolarización, expresados principalmente en atenuación de la amplitud de la onda T, disminución de la altura y ancho del asa de la onda T y decremento del coseno angular de R a T20. Aunque no hay consenso en la relevancia clínica de estos cambios de repolarización, en relación con desenlaces como mortalidad, si es destacable que podrían incrementar el riesgo de arritmias cardiacas, documentadas durante episodios de hipoglicemia, entre otras: bradicardia sinusal extrema con progreso a asistolia, fibrilación atrial y taquicardia ventricular21–23. Existen casos reportados que asocian eventos de hipoglicemia aguda con angina y síndromes coronarios agudos tipo infarto agudo de miocardio con cambios electrocardiográficos típicos y elevación de biomarcadores22. En este sentido, es posible que la interacción entre anormalidades de la repolarización inducidas por hipoglicemia y neuropatía autonómica, contribuya a la muerte súbita en individuos diabéticos23.
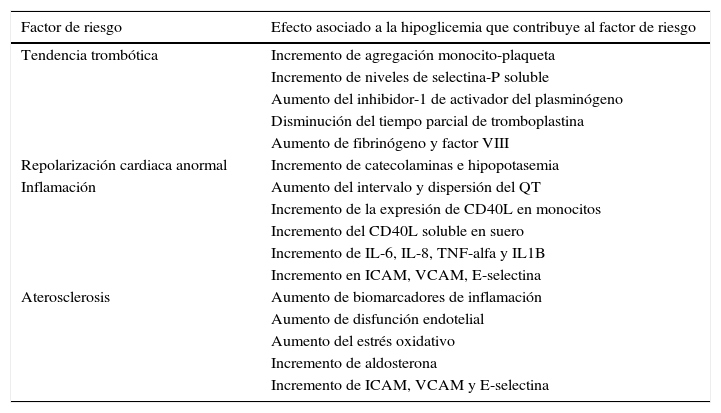
Hipoglicemia como factor proinflamatorio y de disfunción endotelialEn una revisión sistemática de la literatura, con un total de 93 estudios incluidos, todos de diseño prospectivo y con muestra superior a 5 mil pacientes, se encontró impacto importante de la hipoglicemia en la función y mortalidad cardiovascular, sobre todo relacionada con el control intensivo de la glicemia, cuando se asumió este como objetivo terapéutico a ultranza24. Se documentaron además los cambios inflamatorios y proaterogénicos que se asocian a la hipoglicemia los cuales se relacionan en la tabla 2.
Efectos mediados por hipoglicemia que contribuyen a la disfunción cardiovascular
| Factor de riesgo | Efecto asociado a la hipoglicemia que contribuye al factor de riesgo |
|---|---|
| Tendencia trombótica | Incremento de agregación monocito-plaqueta |
| Incremento de niveles de selectina-P soluble | |
| Aumento del inhibidor-1 de activador del plasminógeno | |
| Disminución del tiempo parcial de tromboplastina | |
| Aumento de fibrinógeno y factor VIII | |
| Repolarización cardiaca anormal | Incremento de catecolaminas e hipopotasemia |
| Inflamación | Aumento del intervalo y dispersión del QT |
| Incremento de la expresión de CD40L en monocitos | |
| Incremento del CD40L soluble en suero | |
| Incremento de IL-6, IL-8, TNF-alfa y IL1B | |
| Incremento en ICAM, VCAM, E-selectina | |
| Aterosclerosis | Aumento de biomarcadores de inflamación |
| Aumento de disfunción endotelial | |
| Aumento del estrés oxidativo | |
| Incremento de aldosterona | |
| Incremento de ICAM, VCAM y E-selectina |
Sin embargo, la evidencia apunta no solo a los diabéticos tipo 2; también se ha demostrado incremento del estrés oxidativo y alteración de la función endotelial en diabéticos tipo 1 y en sujetos sanos, al ser sometidos a fluctuaciones glicémicas, lo que indica la importancia de la variabilidad glicémica, como factor deletéreo, en el contexto cardiovascular, y a su vez sugiere que en la práctica clínica, desde todo punto de vista se prefiere una corrección gradual de la glicemia, en pacientes con hipoglicemia, que la corrección rápida de este fenómeno25. En este sentido, merecen especial consideración los efectos de la hipoglicemia sobre la concentración de potasio sérico. Se ha demostrado que durante la hipoglicemia inducida por insulina hay una disminución dosis-dependiente de la concentración de potasio sérico, la cual se explica en primera instancia por la migración de potasio hacia el interior de la célula, inducida por la insulina; sin embargo, después de la aplicación de un bolo de insulina (0,1 U/kg), el potasio sérico continúa decreciendo a pesar de la normalización progresiva de la glucosa. Esta observación sugiere la presencia de diferentes mecanismos para la disminución del potasio sérico, durante la fase temprana y tardía de la hipoglicemia inducida por insulina, a sabiendas de que la hipoglicemia moderada es esencialmente compensada por glucagón, mientras que en la severa se induce la secreción adicional de epinefrina como factor compensador, hecho que conlleva mayor migración intracelular y por tanto mayor disminución de las concentraciones séricas de potasio, en cantidad absoluta y tiempo de permanencia en hipokalemia26.
La hipoglicemia inducida por insulina también afecta los indicadores de inflamación; en individuos no diabéticos después de un episodio de hipoglicemia hay activación plaquetaria e incremento en la agregación monocito-plaqueta y en la P-selectina, al igual que de la expresión de CD40. Tanto los ligandos solubles de CD40, como la PCR de alta sensibilidad, el factor de von Willebrand (vWF) y el inhibidor del activador tisular del plasminógeno (tPA inh) incrementaron de manera significativa ante hipoglicemia; no obstante, estos tienden a corregirse en la normoglicemia, fenómeno que indica una posible disfunción endotelial inducida durante el episodio hipoglicémico27. Existe amplia evidencia de que la hipoglicemia aguda puede provocar sobrerregulación y liberación de sustancias vasoactivas en adultos, con y sin diabetes tipo 1, lo cual podría ser un mecanismo que explique el daño vascular inducido por hipoglicemia.
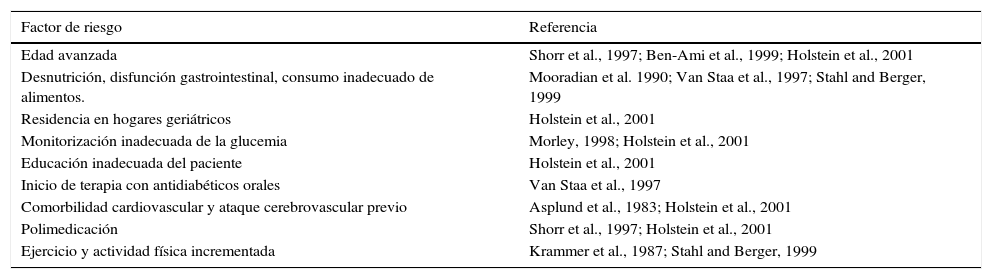
Factores de riesgo para hipoglicemiaSe han descrito los factores de riesgo para hipoglicemia, así como los medicamentos que más la inducen, en cuyo caso son las sulfonilureas como glibenclamida y glicazida, los antidiabéticos orales con más altos índices de hipoglicemia28. Entre las condiciones que más se relacionan con el desarrollo de hipoglicemia tanto en diabéticos como en no diabéticos, se destacan: edad avanzada, residencia en hogares geriátricos, desnutrición, disfunción gastrointestinal, consumo inadecuado de alimentos, monitorización inadecuada de la glicemia, educación inadecuada del paciente, inicio de terapia con antidiabéticos orales, comorbilidad cardiovascular y ataque cereborvascular previo, polimedicación, ejercicio y actividad física incrementada (tabla 3).
Factores de riesgo para hipoglicemia en pacientes con diabetes tipo 2
| Factor de riesgo | Referencia |
|---|---|
| Edad avanzada | Shorr et al., 1997; Ben-Ami et al., 1999; Holstein et al., 2001 |
| Desnutrición, disfunción gastrointestinal, consumo inadecuado de alimentos. | Mooradian et al. 1990; Van Staa et al., 1997; Stahl and Berger, 1999 |
| Residencia en hogares geriátricos | Holstein et al., 2001 |
| Monitorización inadecuada de la glucemia | Morley, 1998; Holstein et al., 2001 |
| Educación inadecuada del paciente | Holstein et al., 2001 |
| Inicio de terapia con antidiabéticos orales | Van Staa et al., 1997 |
| Comorbilidad cardiovascular y ataque cerebrovascular previo | Asplund et al., 1983; Holstein et al., 2001 |
| Polimedicación | Shorr et al., 1997; Holstein et al., 2001 |
| Ejercicio y actividad física incrementada | Krammer et al., 1987; Stahl and Berger, 1999 |
En el metaanálisis de Mitsuhiko et al. se sugiere que la hipoglicemia severa se relaciona aproximadamente con el doble de riesgo de enfermedad cardiovascular, sin que dicha asociación se deba completamente a comorbilidades o a la severidad de las mismas. Los hallazgos avalan la idea que evitar la hipoglicemia severa puede ser importante para prevenir enfermedad cardiovascular en diabéticos tipo 229. En este contexto se ha descrito también infarto agudo de miocardio con elevación del segmento ST, alteraciones segmentarias de la contractilidad y movilización de biomarcadores en adulto joven de 36 años, sin enfermedad coronaria establecida, tras la intoxicación aguda con insulina (1.500 U)30.
Los cambios hemodinámicos que se han documentado durante la hipoglicemia, con impacto en la función miocárdica, se pueden resumir en incremento de la frecuencia cardiaca, de la presión arterial sistólica periférica, de la contractilidad miocárdica y del consumo de oxígeno miocárdico, así como de la fracción de eyección ventricular y la ampliación de la presión de pulso (PP)31,32. De ahí que la hipoglicemia, sintomática o asintomática en relación con síntomas clásicos descritos, se asocia con isquemia miocárdica, expresada con o sin angina y con cambios electrocardiográficos específicos, en mayor proporción que en pacientes con hiperglicemia o normoglicemia33, evidencia que obliga a individualizar el tratamiento antidiabético en pacientes con enfermedad coronaria establecida.
ConclusiónLa hipoglicemia constituye una amenaza real para el miocardio, no solo por sus efectos proarrítmicos inmediatos, que pueden relacionarse con síndrome de muerte súbita, sino también por los efectos proinflamatorios y aterogénicos que constituyen un importante factor de riesgo para el desarrollo de enfermedad cardiovascular a más largo plazo. Por tanto, es deseable, y pertinente desde el enfoque clínico, evitar los episodios de hipoglicemia de cualquier intensidad y duración en todo tipo de pacientes diabéticos, en especial en quienes presenten un sustrato miocárdico patológico que confiera incremento del riesgo de muerte súbita: función sistólica comprometida, arritmias ventriculares, fibrilación atrial, enfermedad coronaria, miocardiopatía hipertrófica, genotipo arritmogénico y antecedentes de reanimación. La meta para el control glicémico y la hemoglobina glicosilada debe individualizarse según el riesgo y la comorbilidad miocárdica, con el fin de disminuir la mortalidad. En todo caso, para pacientes con patología coronaria, isquemia silente o manifiesta y cardiopatía dilatada con función sistólica comprometida, deben evitarse cifras de glicemia inferiores a 70 mg% y HbA1c menor a 7% como objetivo terapéutico. Las guías ALAD 2013 y ADA 2016 recomiendan mantener en pacientes ancianos, mayores de 80 años, o que cursen con comorbilidades que limiten su expectativa de vida, una hemoglobina glicosilada entre 8 y 9%. Basándose en evaluaciones y seguimiento a pacientes de hogares geriátricos a dos años, se logró establecer una disminución de la mortalidad con esos rangos más permisivos de hemoglobina glicosilada, para el grupo de pacientes descritos34. Las posibilidades terapéuticas actuales ofrecen una amplia gama de antidiabéticos de nueva generación: análogos de insulina de acción prolongada, inhibidores de SGLT2 y análogos de GLP-1, todos ellos con impacto sobre la mortalidad, alto perfil de seguridad molecular y muy bajas tasas de hipoglicemia. Estos medicamentos de nuevo orden son los llamados a reemplazar la terapia antigua y cuestionada con sulfonilureas, tiazolidinedionas e inhibidores DPP-4.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.