Determinar cuáles son las estrategias psicosociales efectivas para mejorar los desenlaces en adultos con esquizofrenia tanto en la fase aguda como de mantenimiento de la enfermedad, con el fin de realizar recomendaciones dentro de la Guía de Atención Integral para el diagnóstico, tratamiento e inicio de la rehabilitación psicosocial de los adultos con esquizofrenia.
MétodoSe elaboró una guía de práctica clínica bajo los lineamientos de la Guía Metodológica del Ministerio de Salud y Protección Social para identificar, sintetizar, evaluar la evidencia y formular recomendaciones respecto al manejo y seguimiento de los pacientes adultos con diagnóstico de esquizofrenia. Se adoptó y actualizó la evidencia de la guía NICE 82, que contestaba la pregunta acá planteada. Se presentó la evidencia y su graduación al grupo desarrollador de la guía (GDG) para la formulación de las recomendaciones siguiendo la metodología propuesta por el abordaje GRADE.
ResultadosLa psicoeducación y la intervención familiar mostraron ser eficaces en comparación con el tratamiento usual para prevención recaídas y hospitalizaciones, disminuir la carga familiar y mejorar la adherencia al tratamiento. El entrenamiento en habilidades sociales fue eficaz para mejorar síntomas, funcionamiento social y calidad de vida. No obstante, la calidad de la evidencia fue baja. No había suficiente evidencia sobre la eficacia de la terapia ocupacional, pero al considerar las preferencias de los pacientes y que es una intervención altamente empleada, se sugirió su inclusión en la atención.
ConclusiónSe recomienda ofrecer para el tratamiento de la esquizofrenia, psicoeducación, entrenamiento en habilidades sociales e intervenciones familiares. Además, se sugiere el uso de terapia ocupacional en el contexto hospitalario o ambulatorio.
To determine the effectiveness of the psychosocial strategies designed to improve the outcomes in adults with schizophrenia in both, acute and stable phase of the disorder. This evidence is used to propose recommendation in the guidelines of integral attention for the diagnosis, treatment and psychosocial rehabilitation of adults with schizophrenia.
MethodsA guideline for clinical practice was developed using the methodological framework of the Ministerio de la Protección Social to collect evidence and grading recommendations. A search, evaluation and synthesis of evidence were carried out. The evidence was presented to the Guideline Developing Group and recommendations, employing the GRADE system, were produced.
ResultsThe psychoeducation and family intervention showed higher efficacy, compared with the usual treatment, to prevent relapses and hospital readmissions, to reduce family burden and to improve adherence to treatment. The social skill training was effective to improve symptoms, social functioning and quality of life. However, the quality of evidence was low. There was not enough evidence about the efficacy of occupational therapy, but considering patients preferences and its wide clinical utilization, the GDG suggested its inclusion.
ConclusionPsychoeducation, family intervention and social skill training are recommended to be offered for the treatment of schizophrenia. Furthermore, occupational therapy is suggested for inpatients and outpatients with the disorder.
La esquizofrenia se inicia en la adultez temprana y se asocia a una grave discapacidad y disminución en el funcionamiento familiar, social y laboral1. La discapacidad y la disminución en el funcionamiento se generan tanto por los síntomas psicóticos, que ocurren en los periodos de reagudización, como por el deterioro neurocognitivo y los síntomas negativos que con frecuencia permanecen durante todo el curso del trastorno porque los fármacos no son eficaces para ellos2. El curso del trastorno es peor cuando se presentan frecuentemente recaídas y recurrencias de los síntomas psicóticos3; cuando hay una recaída aumenta el riesgo de tener otras, y a mayor cantidad de episodios psicóticos menor funcionamiento global del paciente y mayor estrés, estigma social y costos económicos para él y su familia2. Por lo anterior, el tratamiento a largo plazo de la esquizofrenia debe incluir tanto fármacos como otro tipo de intervenciones psicosociales que disminuyan las recaídas y contribuyan a la mejorar la discapacidad, la carga sobre los cuidadores, la calidad de vida, la comunicación y los mecanismos de adaptación4.
Las intervenciones psicosociales son acciones dirigidas a la solución de problemas psicológicos y sociales, en las cuales se espera una participación activa de los sujetos participantes. Entre estas intervenciones, se han desarrollado para esquizofrenia las siguientes: intervención familiar, psicoeducacion, entrenamiento en habilidades sociales y terapia ocupacional. Además, hay combinaciones de dos o más intervenciones psicosociales que se han denominado terapias multimodales5. La intervención familiar tiene varios componentes como el apoyo familiar, la intervención en crisis y la resolución de problemas; y puede emplear múltiples estrategias, entre las cuales se incluyen: construcción de una alianza con los cuidadores, disminución del ambiente adverso en la familia, aumento de la capacidad de los familiares para detectar y resolver problemas, disminución de las expresiones de rabia y culpa por parte de los familiares, mantenimiento de expectativas razonables sobre el rendimiento del paciente, logro de límites claros entre el paciente y sus familiares, y cambio en el comportamiento y el sistema de creencias de los familiares6. La psicoeducación consiste en brindar educación sobre la enfermedad y el tratamiento de forma que promueva una recuperación sintomática fuerte y sostenida, prevenga las recaídas y tenga impacto en la rehabilitación vocacional y social del paciente7. Puede enfocarse en el paciente, su familia o ambos, y los programas varían en el formato (individual o grupal), duración, intensidad y sitio de realización (hospital, consultorio o casa). También pueden usar distintas técnicas y darles énfasis variable (didáctico, emocional, cognitivo, conductual, rehabilitador y sistémico)8. El entrenamiento en habilidades sociales son técnicas conductuales que usan instrucción, modelamiento, ensayo, retroalimentación y trabajo en casa, con el fin de enseñar o reforzar habilidades sociales. Usualmente se enfoca en aspectos muy específicos de la conducta como el contacto visual, el lenguaje corporal y el discurso y también intenta cubrir áreas más generales como la disfunción en el autocuidado, el manejo de los síntomas y medicamentos, las herramientas vocacionales y la recreación9,10. La terapia ocupacional se basa en la realización de diferentes actividades que le permiten al paciente experimentar con otros y comunicarse11. Esta intervención se basa en la ciencia ocupacional que postula que el estar comprometido en actividades significativas y satisfactorias contribuye a la salud en general y a la percepción de bienestar del paciente, como también a mejorar el funcionamiento y la inclusión sociales, las relaciones en el ambiente local y la autoestima12,13.
Hay una amplia variabilidad en la práctica clínica con respecto a las intervenciones psicosociales por lo que no hay consenso sobre cuáles deben recomendarse a los pacientes con esquizofrenia14. Además deben tenerse en cuenta las particularidades de la población en la que se va a aplicar, incluyendo factores demográficos, legales, sociales y del sistema de salud15. Es por esto que en la elaboración de la Guía de Atención Integral para Colombia se incluyeron estas intervenciones y se dan las recomendaciones correspondientes para cada una de ellas, después de responder a la pregunta: ¿cuáles son las estrategias psicoterapéuticas efectivas para mejorar los desenlaces en adultos con diagnóstico de Esquizofrenia tanto en la fase aguda como en la de mantenimiento de la enfermedad?
MétodosPara la realización de la GPC se utilizaron los pasos propuestos en el documento Guía Metodológica para la elaboración de Guías de Práctica Clínica en el Sistema General de Seguridad Social en Salud Colombiano. La metodología detallada de la elaboración de la guía se encuentra en el documento completo disponible la página web del Ministerio de Salud y Protección Social (http://www.minsalud.gov.co)16.
Para el desarrollo de las recomendaciones basadas en la evidencia sobre intervenciones psicosociales, se elaboró el protocolo de revisión sistemática de la literatura que se detalla a continuación:
Búsqueda y selección de la literaturaSe realizó un proceso general de búsqueda de guías de práctica clínica sobre la evaluación y el tratamiento del adulto con diagnóstico de esquizofrenia. El proceso incluyó una búsqueda exhaustiva en diferentes fuentes de guías, una tamización y una evaluación de calidad. Para el desarrollo de la guía completa se tomó como base la guía NICE 8217. Para esta pregunta clínica, se hizo actualización de la búsqueda hecha en la guía NICE desde 2008 hasta diciembre de 2013 empleando las bases de datos PUBMED, EMBASE, PSYCinfo y COCHRANE y se realizó una selección pareada de los títulos para apreciar críticamente. La fecha de la última búsqueda fue en diciembre de 2013.
Los criterios de inclusión de los estudios fueron:
- •
Pacientes: Adultos con diagnóstico de esquizofrenia
- •
Intervención: Intervención familiar, psicoeducación, entrenamiento en habilidades sociales y terapia ocupacional.
- •
Comparación: Tratamiento usual.
- •
Desenlaces críticos: Adherencia al tratamiento, síntomas, recurrencia/exacerbación o recaída, hospitalizaciones, funcionamiento social, desenlaces familiares (incluye carga), calidad de vida, estatus ocupacional y suicidio.
- •
Tipos de estudios: Se incluyeron revisiones sistemáticas y meta-análisis, como también ensayos clínicos controlados con asignación aleatoria.
- •
Idioma: La literatura revisada estaba escrita en español, inglés, francés y portugués.
No se incluyeron estudios que tuvieran como población principal: personas con otros trastornos psicóticos, mujeres en embarazo con diagnóstico de esquizofrenia, personas menores de 18 años con diagnóstico de esquizofrenia y sujetos con esquizofrenia de inicio muy tardío (inicio después de los 60 años). Tampoco se incluyeron intervenciones que hicieran parte de tratamientos multimodales porque no se podría discernir cuál es la contribución de la terapia específica a los desenlaces. En la búsqueda sobre intervención familiar, se excluyeron aquellos estudios que estuvieran enfocados únicamente en psicoeducación a familias.
Evaluación y selección de estudios individualesUna vez seleccionados los estudios relevantes, teniendo en cuenta los criterios de inclusión descritos anteriormente, cada documento fue sometido a una evaluación del riesgo de sesgo utilizando el instrumento SIGN de apreciación crítica18. Dicha evaluación fue realizada por dos evaluadores de manera independiente, y los desacuerdos fueron resueltos por consenso o por un tercer revisor. Solamente fueron incluidos los estudios con calificaciones de “aceptable” o “alta calidad”.
Evaluación de la calidad de la evidencia y formulación de recomendacionesUna vez se seleccionaron los artículos que deberían ser incluidos para basar la formulación de las recomendaciones, se dio paso a la síntesis de la información y a la consolidación del cuerpo de la evidencia disponible para cada uno de los desenlaces considerados como críticos por el grupo desarrollador (GDG). Posteriormente, se pasó a evaluar la calidad de la evidencia para cada desenlace utilizando para esto el abordaje GRADE, y teniendo en cuenta los siguientes criterios: Diseño del estudio y riesgo de sesgo, inconsistencia, presencia de evidencia indirecta, imprecisión en los estimativos y sesgo de publicación19.
La evidencia fue presentada en una reunión al GDG, en conjunto con un borrador de las recomendaciones. Las cuales fueron definidas y graduadas en fortaleza a partir de las siguientes consideraciones: calidad de la evidencia, balance entre beneficios y riesgos, consumo de recursos y valores y preferencias de los pacientes (el grupo contaba con delegados de Asociación Colombiana de Personas con Esquizofrenia y sus Familiares). En caso de no contar con evidencia se establecieron las recomendaciones y su fortaleza por consenso.
Para facilitar la lectura del artículo e interpretación de las recomendaciones, se utilizaron las siguientes convenciones:
RESULTADOSBúsqueda en la literaturaEn la figura 1 se ilustran los resultados del proceso de búsqueda y selección de los estudios para actualizar el cuerpo de la evidencia que sirvió de base para la formulación de recomendaciones. El detalle de los artículos incluidos y excluidos puede ser consultado en el documento completo de la guía en la página del Ministerio de Salud y Protección Social (gpc.minsalud.gov.co)20.
Diagrama de flujo con resultados de la búsqueda.
Nota: En el diagrama está el consolidado para las cuatro intervenciones. Se hizo una búsqueda para cada intervención y por tipo de estudio, cuyos detalles pueden ser consultados en la guía completa de la página del Ministerio de Salud y Protección Social (gpc.minsalud.gov.co).
No se tomaron directamente los resultados de los meta-análisis de las revisiones sistemáticas porque incluían estudios con otros trastornos psiquiátricos, intervenciones multimodales y psicoeducación. Estos últimos se excluyeron porque no cabían dentro de la definición de intervención familiar de la presente guía y se evaluaron específicamente en el apartado de psicoeducación. Sin embargo, en ocasiones es difícil diferenciar ambas intervenciones. Por lo anterior, se hicieron nuevos meta-análisis tomando los datos de los estudios incluidos en las revisiones sistemáticas que fueran en pacientes con esquizofrenia, compararan intervención familiar con tratamiento usual, y esta no debía hacer parte de un tratamiento multimodal. Además, se incluyeron los ECAs seleccionados específicamente para esta guía en la actualización de la literatura.
Síntomas: Había una leve disminución a favor de la intervención familiar en comparación con el tratamiento usual para síntomas globales de esquizofrenia al final del tratamiento, pero la calidad de la evidencia fue muy baja por muy serio riesgo de sesgos en los estudios primarios e inconsistencia. No se observaron diferencias entre la intervención familiar y el tratamiento usual en la disminución de positivos y negativos al final del tratamiento, y a mediano (menos de un año de seguimiento) y largo plazo (más de un año de seguimiento. La calidad de evidencia fue muy baja por el alto riesgo de sesgo de los estudios, la imprecisión y la heterogeneidad moderada (tabla 1).
Resumen de la evidencia sobre eficacia de la Intervención Familiar frente al Tratamiento Usual
| Referencia/Tipo de estudio | Desenlace | Número de estudios | Número de participantes en cada brazoIF vs. TU | Tamaño del efecto (IC 95%) | Calidad de la evidencia |
|---|---|---|---|---|---|
| - Datos de ECAs tomados del meta-análisis de la guía NICE21 que son: Garety 200822 y Xiong 199426- Datos de ECA tomado de la revisión sistemática de Pharoah 20106 que es: Dai 200734 | Síntomas de esquizofreniaa al final del tratamiento | 3 | 124 vs. 119 | DME: −0,47 (−0,79; −0,15)b | Muy baja |
| - Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Garety 200822 | Síntomas de esquizofreniaa a mediano plazo (menos de un año de seguimiento) | 1 | 20 vs. 24 | DME: −0,03 (−0,63; 0,56) | Muy baja |
| - Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Garety 200822 | Síntomas positivosc al final del tratamiento | 1 | 24 vs. 23 | DME: −0,10 (−0,68; 0,47) | Muy baja |
| - Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Garety 200822- Datos de ECA tomado de la revisión sistemática de Pharoah 20106 que es: Li 200435 | Síntomas positivos esquizofreniac a mediano plazo (menos de un año de seguimiento) | 2 | 64 vs. 67 | DME: −0,53 (−2,24; 1,17)d | Muy baja |
| - Datos de ECAs tomados del meta-análisis de la guía NICE21 que son: Garety 200822 y Xiong 199426 | Síntomas positivos esquizofreniac a largo plazo (un año o más de seguimiento) | 2 | 57 vs. 48 | DME: −0,36 (−0,85; 0,14)e | Muy baja |
| - Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Garety 200822 | Síntomas negativosc al final del tratamiento | 1 | 24 vs. 23 | DME: 0,02 (−0,55; 0,59) | Muy baja |
| - Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Garety 200822 | Síntomas negativosc a mediano plazo (menos de un año de seguimiento). | 1 | 21 vs. 25 | DME: 0,16 (−0,42; 0,74) | Muy baja |
| - Datos de ECAs tomados del meta-análisis de la guía NICE21 que son: Garety 200822 y Xiong 199426 | Síntomas negativosf a largo plazo (un año o más de seguimiento) | 2 | 57 vs. 52 | DME: −0,05 (−0,43; 0,32)g | Baja |
| - Bressi 200836- Datos de ECAs tomados del meta-análisis de la guía NICE21 que son: Barrowclough 199937, Glynn 199225, Goldstein 197838, Vaughan 199229 y Xiong 199426- Datos de ECAs tomados de la revisión sistemática de Pharoah 20106 que son: Carra 200727, Dai 200734, Guo 200739, Leff 200140, Li 200435, Linszen 199641, Liu 200742, Luping 200743, Lv 200344, Qiu 200245, Randolph 199446, Tan 200747, Zhang 200648 y Zhou 200749 | Recaídas a mediano plazo (menos de un año de seguimiento) | 20 | 163/930 vs. 350/993 | RR: 0,48 (0,41; 0,57)h | Baja |
| - Bressi 200836- Datos de ECAs tomados del meta-análisis de la guía NICE21 que son: Barrowclough 199937, Buchkremer 199524, Goldstein 197838, y Xiong 199426- Datos de ECAs tomados de la revisión sistemática de Pharoah 20106 que son: Carra 200727, Li 200550, Luping 200743, Lv 200344, Tan 200747 y Zhang 200648 | Recaídas a largo plazo (un año o más de seguimiento) | 11 | 159/517 vs. 196/477 | RR: 0,66 (0,50; 0,87)i | Muy baja |
| - Bressi 200836- Datos de ECAs tomados del meta-análisis de la guía NICE21 que son: Barrowclough 199937, Buchkremer 199524, Glynn 199225, Leavey 200451, Vaughan 199229 y Xiong 199426- Datos de ECAs tomados de la revisión sistemática de Pharoah 20106 que son: Carra 200727 y Randolph 199446. | Hospitalizaciones a mediano plazo (menos de un año de seguimiento) | 9 | 87/302 vs. 83/253 | RR: 0,81 (0,63; 1,04)j | Muy baja |
| - Bressi 200836- Datos de ECAs tomados del meta-análisis de la guía NICE21 que son: Barrowclough 199937, Buchkremer 199524, Leavey 200451 y Xiong 199426- Datos de ECAs tomados de la revisión sistemática de Pharoah 20106 que son: Carra 200727 y Li 200550 | Hospitalizaciones a largo plazo (un año o más de seguimiento) | 7 | 81/282 vs. 66/234 | RR: 0,83 (0,55; 1,27)k | Muy baja |
| - Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Garety 200822- Datos de ECA tomado de la revisión sistemática de Pharoah 20106 que es: Leff 200140 | Funcionamiento sociall al final del tratamiento | 2 | 40 vs. 39 | DME: −0,15 (−0,29; 0,59) | Muy baja |
| - Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Garety 200822 | Funcionamiento socialm a mediano plazo (menos de un año de seguimiento) | 1 | 28 vs. 28 | DME: −0,28 (−0,81; 0,25) | Muy baja |
| - Datos de ECA tomado de la revisión sistemática de Pharoah 20106 que es: Tan 200747 | Funcionamiento social a largo plazon (un año o más de seguimiento) | 1 | 75 vs. 75 | DME: −0,19 (−0,51; 0,13) | Muy baja |
| - Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Chien 2004a52 | Carga familiaroal final del tratamiento | 1 | 24 vs. 24 | DME: −0,74 (−1,33; −0,16) | Muy baja |
| - Koolaee 201053- Datos de ECAs tomados del meta-análisis de la guía NICE21 que son: Chien 2004a52 y Xiong 199426 | Carga familiarp a mediano plazo (menos de un año de seguimiento) | 3 | 75 vs. 70 | DME: −1,03 (−1,54; −0,52)q | Muy baja |
| - Bressi 200836- ECAs tomados de la revisión sistemática de Pharoah 20106 que son: Gong 200754 y Liu 200742 | Falta de adherencia al tratamiento farmacológico al final de la intervención. | 3 | 5/141 vs. 38/143 | RR: 0,14 (0,06; 0,34)r | Baja |
| - Bressi 200836- Datos de ECA tomado del meta-análisis de la guía NICE21 que es: Vaughan 199229- Datos de ECA tomado de la revisión sistemática de Pharoah 20106 que es: Carra 200727 | Falta de adherencia al tratamiento farmacológico a mediano plazo (menos de un año de seguimiento) | 3 | 28/64 vs. 33/63 | RR. 0,83 (0,59; 1,18)s | Baja |
Abreviaturas: DME: Diferencia de medias estandarizada, ECAs= Ensayos Clínicos Aleatorizados; TU=Tratamiento Usual; IF= Intervención Familiar; RR=Riesgo Relativo.
Medidos con la Positive and Negative Syndrome Scale (PANSS) y la Brief Psychiatric Rating Scale (BPRS).
Medidos con la Positive and Negative Syndrome Scale (PANSS) y la Scale for the Assessment of Negative Symptoms (SANS).
Recaídas: A mediano y largo plazo, los resultados estuvieron a favor de la intervención y fueron estadísticamente significativos. Sin embargo, la calidad global de la evidencia fue baja para el desenlace a mediano plazo por alto riesgo de sesgos y muy baja para el largo plazo porque además había moderada heterogeneidad (tabla 1).
Hospitalizaciones: La calidad de la evidencia fue baja para la evaluación a mediano plazo, y muy baja para el largo plazo, la razón de la baja calidad fue el riesgo de sesgo en los estudios incluidos y además, en el caso del desenlace con calidad muy baja, la heterogeneidad moderada. Para el desenlace a mediano plazo, el resultado estuvo ligeramente a favor de la intervención, pero no fue estadísticamente significativo; lo mismo ocurrió en la evaluación a largo plazo (tabla 1).
Funcionamiento social: Los resultados mostraron un muy pequeño efecto a favor de la intervención familiar, pero no fueron estadísticamente significativos al final del tratamiento, a mediano y largo plazo. La calidad global de evidencia fue muy baja, lo que tuvo que ver con el riesgo de sesgos de los estudios incluidos y la imprecisión de los resultados (tabla 1).
Carga familiar: Para evaluar el impacto de la intervención familiar en la disminución de la carga se incluyeron dos estudios, uno para el final del tratamiento y el otro con seguimiento a mediano plazo; la calidad global de la evidencia fue muy baja por alto riesgo de sesgos y baja consistencia. El resultado está a favor de la intervención y es estadísticamente significativo para carga familiar al final del tratamiento y a mediano plazo (tabla 1).
Calidad de vida: Para la evaluación de la mejoría de la calidad de vida en el seguimiento a largo plazo después de la intervención familiar se incluyeron dos estudios, uno tomado de la guía NICE21,22 y otro de la revisión sistemática de Pharoah 20106,23, con un total de pacientes de 132 en el grupo de intervención familiar y 137 en el de tratamiento usual. La calidad de vida se midió con la EUROQOL y la Quality of Life (QOL). Para este desenlace la calidad de la evidencia global fue baja por riesgo de sesgos, baja precisión e inconsistencia entre estudios dada por una alta heterogeneidad (Chi2 = 9,16, df = 1 (p = 0,002); I2 = 89%). No se encontraron diferencias entre la intervención familiar y el tratamiento usual (Diferencia de Medias Estandarizada: −0,11; IC95% −1,01 a 0,78).
Desenlaces laborales: Se midió la tasa de desempleo a mediano plazo con cinco estudios, tomados del meta-análisis de la guía NICE21 que son: Buchkremer 199524, Glynn 199225 y Xiong 199426, y de la revisión sistemática de Pharoah 20106 que son: Carra 200727 y Mak28. El total de pacientes fue de 178 en el grupo de intervención familiar y 145 en el de tratamiento usual. La calidad de la evidencia global es baja por el alto riesgo de sesgo en los estudios incluidos y heterogeneidad moderada (Chi2 = 7,59, df = 4 (p = 0,11); I2 = 47%.). El resultado muestra que esta intervención no produce diferencia en la presentación del desenlace (RR 0,99; IC95% 0,76 a 1,29).
Suicidio: Se evaluó el impacto de la intervención familiar sobre la prevención de suicidio, se incluyeron los resultados de tres estudios tomados del meta-análisis de la guía NICE (21) que son: Buchkremer 1995 (24), Vaughan 1992 (29) y Xiong 1994 (26). El total de pacientes fue 119 en el grupo de intervención y 79 en el de tratamiento usual. Se consideró una baja calidad de evidencia global por alto riesgo de sesgo en los estudios incluidos; el resultado está a favor de la intervención pero no es estadísticamente significativo (RR 0,33; IC95% 0,09 a 1,21); hubo baja heterogeneidad (Chi2 = 1,17, df = 2 (p = 0,56); I2 = 0%).
Adherencia al tratamiento: La calidad de la evidencia global fue muy baja por el riesgo de sesgos dados por la falta de doble ciego y uno de ellos no describe claramente la forma de hacer la asignación aleatoria ni el ocultamiento de la secuencia. El resultado encontrado está a favor de la intervención y es estadísticamente significativo al final del tratamiento, pero no a mediano plazo (tabla 1).
PsicoeducaciónNo se tomaron directamente los resultados de los meta-análisis de las revisiones sistemáticas y NICE21 porque incluían estudios con otros trastornos psiquiátricos e intervenciones multimodales. Además, no hicieron separación entre tratamiento usual y otras intervenciones psicosociales activas. Por tanto, se hicieron nuevos meta-análisis tomando los datos de los estudios incluidos en las revisiones sistemáticas que fueran en pacientes con esquizofrenia, compararan psicoeducación con tratamiento usual, y la psicoeducación no debía hacer parte de una intervención multimodal. Además, se incluyeron los ensayos clínicos seleccionados específicamente para esta guía en la actualización de la literatura.
Síntomas: La calidad de la evidencia fue calificada como muy baja por el alto riesgo de sesgos en los estudios incluidos e inconsistencia. Los resultados estuvieron a favor de la psicoeducación en comparación con el tratamiento usual y fueron estadísticamente significativos para síntomas globales al final del tratamiento y a mediano y corto plazo. Sin embargo, al especificar por síntomas positivos y negativos, no se observaron diferencias estadísticamente significativas entre la psicoeducación y el tratamiento usual; la calidad de la evidencia fue muy baja (tabla 2).
Resumen de la evidencia sobre eficacia de la Psicoeducación frente a Tratamiento Usual
| Referencia/Tipo de estudio | Desenlace | Número de estudios | Número de participantes en cada brazoPE vs. TU | Tamaño del efecto (IC 95%) | Calidad de la evidencia |
|---|---|---|---|---|---|
| - Chan 200955- Kulhara 200956- Sharif 201257- Datos de ECAs tomados de los meta-análisis de la guía NICE21 que son: Hayashi 200158- Datos de ECAs tomados de revisión sistemática de Xia7 que son: Chien 200759, Fu 200360, Jiang 200461, Li 200862, Sun 200563, Wang 200864, Zhang 200665, Zeng 200366, Zhang 200367 y Zhu 200868 | Síntomas de esquizofreniaa al final del tratamiento. | 14 | 681 vs. 676 | DME: −0,42 (−0,62; −0,22)c | Muy baja |
| - Chan 200955- Datos de ECAs tomados de revisión sistemática de Xia7 que son: Bäuml 199669, Chien 200759, Li 200370, Li 200435, Li 200862, Vreeland 200671, Zhang 200367, Zhang 200872 y Zhao 200773 | Síntomas de esquizofreniaa a mediano plazo (menos de un año de seguimiento) | 10 | 514 vs. 482 | DME: −0,68 (−0,92; −0,43)b | Muy baja |
| - Chan 200955- Datos de ECA tomado de revisión sistemática de Xia7 que es: Wang 200864 | Síntomas de esquizofreniaa a largo plazo (un año o más de seguimiento) | 2 | 108 vs. 106 | DME: −0,88 (−1,43; −0,33)d | Muy baja |
| - Sharif 201257- Datos de ECA tomado de revisión sistemática de Xia7 que es: Vreeland 200671 | Síntomas positivosa al final del tratamiento | 2 | 73 vs. 68 | DME: −0,04 (−0,66; 0,59)e | Muy baja |
| - Datos de ECA tomado de revisión sistemática de Xia7 que es: Vreeland 200671 | Síntomas positivosf a mediano plazo (menos de un año de seguimiento) | 1 | 36 vs. 25 | DME: 0,41 (−0,10; 0,93) | Muy baja |
| - Kulhara 200956- Sharif 201257- Datos de ECA tomado de revisión sistemática de Xia7 que es: Vreeland 200671. | Síntomas negativosg al final del tratamiento | 3 | 111 vs. 106 | DME: −0,37 (−0,81; 0,07)h | Muy baja |
| - Datos de ECA tomado de revisión sistemática de Xia7 que es: Vreeland 200671 | Síntomas negativosi a mediano plazo (menos de un año de seguimiento) | 1 | 36 vs. 25 | DME: 0,50 (−0,02; 1,02) | Muy baja |
| - Kulhara 200956- Datos de ECA tomado meta-análisis de la guía NICE21 que es: Ran 200374- Datos de ECA tomado de revisión sistemática de Xia7 que es: Herz 200075 | Recaídas al final del tratamiento | 3 | 34/136 vs. 52/132 | RR: 0,62 (0,44; 0,88)i | Baja |
| - Datos de ECA tomado de meta-análisis de la guía NICE21 que es: Leff 198276- Datos de ECAs tomados de revisión sistemática de Xia7 que son: Bäuml 199669, Chan 200777, He 200878, Li 200862, Merinder 199932, Xie 200679, Zhang 200367, Zhao 200773 y Zhou 200580. | Recaídas a mediano plazo (menos de un año de seguimiento) | 10 | 145/514 vs. 192/492 | RR: 0,59 (0,42; 0,84)j | Muy baja |
| Datos de ECA tomado de revisión sistemática de Xia 7 que son: Herz 200075, Li 200435, Zeng 200366 y y Zhou 200580 | Recaídas a largo plazo (un año o más de seguimiento) | 4 | 62/221 vs. 97/225 | RR: 0,62 (0,39; 0,98)k | Muy baja |
| - Chabannes 200830- Vickar 200981- Datos de ECA tomado de meta-análisis de la guía NICE21 que es: Cunningham-Owens 200482- Datos de ECAs tomados de revisión sistemática de Xia7 que son: Bäuml 199669 y Herz 200075 | Hospitalización a mediano plazo (menos de un año de seguimiento) | 5 | 119/353 vs. 137/330 | RR: 0,80 (0,66; 0,97)l | Moderada |
| - Chabannes 200830- Datos de ECAs tomados de revisión sistemática de Xia7 que son: Bäuml 199669 y Herz 200075 | Hospitalización a largo plazo (un año o más de seguimiento) | 3 | 188/277 vs. 209/261 | RR: 0,82 (0,65; 1,03)m | Muy baja |
| - Datos de ECAs tomados de revisión sistemática de Xia7 que son: Atkinson 199683, Fu 200360 y Xie 200679 | Funcionamiento socialn al final del tratamiento. | 3 | 168/178 | DME: −0,37 (−0,58 a −0,15)o | Baja |
| Datos de ECA tomado de revisión sistemática de Xia7 que es: Li 200862 | Funcionamiento socialp a mediano plazo | 1 | 44/41 | DME: −0,71 (−1,15 a −0,27) | Baja |
| - Chan 200955- Sharif 201257 | Carga familiarq al final del tratamiento | 2 | 71/72 | DME: −0,64 (−1,05 a −0,23)r | Muy baja |
| - Chan 200955 | Carga familiars mediano plazo (menos de un año de seguimiento) | 1 | 36/37 | DME: −0,40 (−0,87 a 0,06) | Muy baja |
| - Datos de ECAs tomados de revisión sistemática de Xia7 que son: Chien 200759, Lv 200784 y Vreeland 200671 | Calidad de vidat al final del tratamiento | 3 | 110/107 | DME: −0,31 (−0,85 a 0,24)u | Muy baja |
| - Datos de ECAs tomados de revisión sistemática de Xia7 que son: Atkinson 199683, Chien 200759, Lv 200784, Vreeland 200671 y Zhang 200872 | Calidad de vidav a mediano plazo | 5 | 238/234 | DME: −0,76 (−1,10 a −0,41)w | Muy baja |
| - Datos de ECA tomado de meta-análisis de la guía NICE21 que es: Leff 198276 yRan 200374- Datos de ECA tomado de revisión sistemática de Xia7 que es: Bäuml 199669, Jiang 200461, Sun 200563, Wang 200864, Zhang 200665 y Zeng 200366. | Falta de adherencia al tratamiento al final de la intervención | 8 | 133/540 vs. 160/522 | RR: 0,68 (0,45 a 1,01)x | Muy baja |
| - Datos de ECA tomado de meta-análisis de la guía NICE21 que es: Leff 198276- Datos de ECAs tomados de revisión sistemática de Xia7 que son: Bäuml 199669, Li 200862, Xie 200679, Zhang 200872 y Zhao 200773 | Falta de adherencia al tratamiento a mediano plazo (menos de un año de seguimiento) | 6 | 99/371 vs. 160/354 | RR: 0,50 (0,32 a 0,76)y | Muy baja |
Abreviaturas: ECAs= Ensayos Clínicos Aleatorizados; TAU=Tratamiento Usual; PE: Psicoeducación; DME: Diferencia de Medias Estandarizada; RR: Riesgo Relativo.
Medidos con la Positive and Negative Syndrome Scale (PANSS) y la Brief Psychiatric Rating Scale (BPRS).
Heterogeneidad: Chi2 = 41,88, 13 grados de libertad, p < 0,0001, I2 = 69%.
c Heterogeneidad: Chi2 = 31,24, 9 grados de libertad, p = 0,0003, I2 = 71%.
Medidos con la Positive and Negative Syndrome Scale (PANSS) y la Brief Psychiatric Rating Scale (BPRS).
Medida con la Family Burden Interview Schedule, la General Quality of Life Inventory (GQOLI) y la Psychological General Well Being Scale (PGWB).
Recaídas: La evaluación de las recaídas al final del tratamiento, a mediano y largo plazo tuvo una baja calidad de evidencia por alto riesgo de sesgos en los estudios incluidos e inconsistencia. Los resultados estuvieron a favor de la psicoeducación en comparación con el tratamiento usual y fueron estadísticamente significativos (tabla 2).
Hospitalización: La tasa de rehospitalización a mediano plazo fue significativamente menor en los que recibieron psicoeducación en comparación con el tratamiento usual y la calidad de la evidencia fue moderada por alto riesgo de sesgos en los estudios que se incluyeron. Para la evaluación de rehospitalización a largo plazo, la calidad de evidencia global fue muy baja por alto riesgo de sesgos en los estudios, imprecisión e inconsistencia. El resultado estuvo a favor de la intervención pero no fue estadísticamente significativo (tabla 2).
Funcionamiento social: La calidad de la evidencia global fue baja por alto riesgo de sesgos en los estudios para la evaluación del funcionamiento social al final del tratamiento y a mediano plazo. Los resultados estuvieron a favor de la intervención y fueron estadísticamente significativos (tabla 2).
Carga familiar: La calidad de la evidencia global fue muy baja por muy alto riesgo de sesgos y moderada inconsistencia, tanto en la evaluación del desenlace al final del tratamiento como a mediano plazo. Al final del tratamiento, el resultado estuvo a favor de la psicoeducación y fue significativo estadísticamente, pero no fue así a mediano plazo (tabla 2).
Calidad de vida: La calidad de la evidencia global fue muy baja por alto riesgo de sesgos, inconsistencia e imprecisión; y los resultados estuvieron a favor del tratamiento, pero no fueron estadísticamente significativos para el final de tratamiento y sí lo fueron a mediano plazo (tabla 2).
Suicidio: Para evaluar el impacto de la intervención psicoeducativa sobre la prevención de suicidio se incluyeron tres estudios: el de Chabannes 200830, el de Posner 199231 tomado del meta-análisis de la guía NICE21 y el de Merinder 199932 tomado de revisión sistemática de Xia7. Hubo 162 pacientes en el grupo de psicoeducación y 159 en el de tratamiento usual. La calidad de la evidencia global es muy baja por alto riesgo de sesgos en los estudios incluidos e imprecisión. El resultado está en contra de la intervención pero no es estadísticamente significativo (RR 2,16; IC95% 0,49 a 9,53).
Adherencia: La evaluación de la eficacia de la psicoeducación para mejorar la adherencia al final del tratamiento tuvo una baja calidad de evidencia por alto riesgo de sesgos, imprecisión e inconsistencia. El resultado estuvo a favor de la intervención pero no fue estadísticamente significativo. La evaluación de adherencia a mediano plazo tuvo una baja calidad por alto riesgo de sesgos en los estudios incluidos e inconsistencia; el resultado estuvo a favor de la intervención y fue estadísticamente significativo (tabla 2).
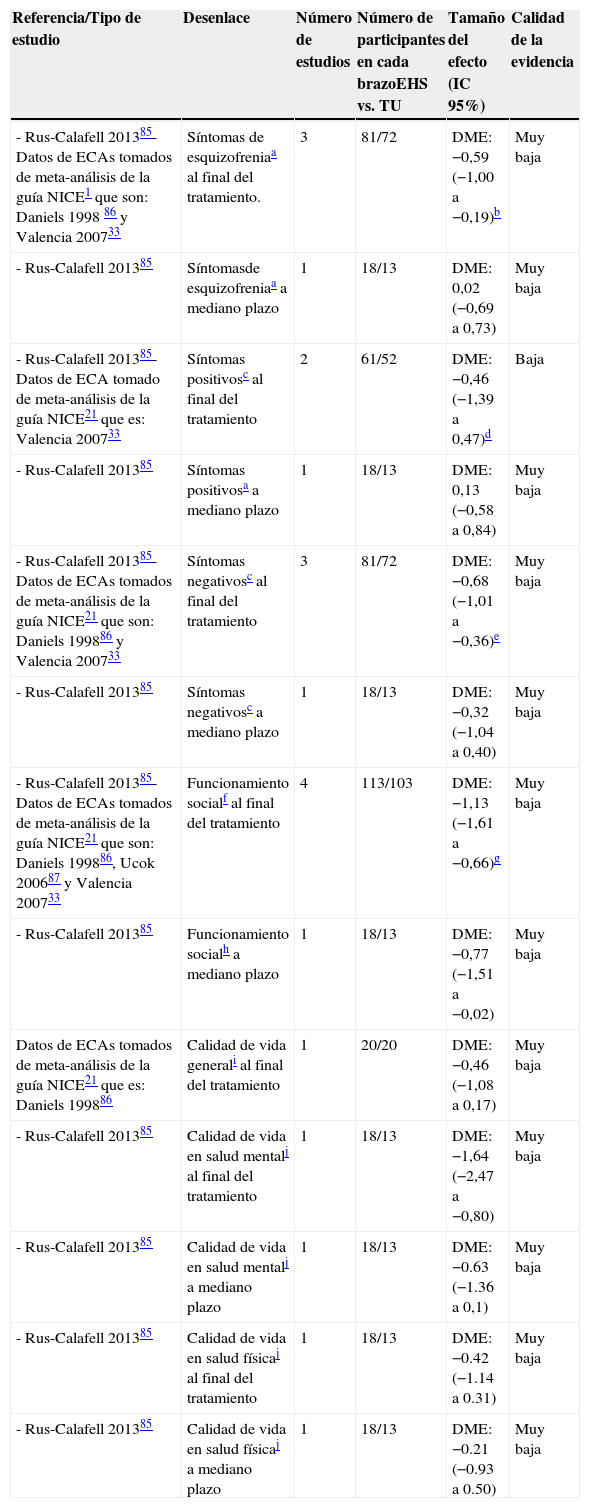
Entrenamiento en habilidades socialesSíntomas: Para este desenlace se encontró una calidad global de la evidencia muy baja por el altísimo riesgo de sesgos en los estudios incluidos, inconsistencia e imprecisión. Los síntomas globales y negativos al final del tratamiento disminuyeron más en los que recibieron entrenamiento en habilidades sociales al final del tratamiento en comparación con el tratamiento usual; no hubo diferencias estadísticamente significativas a en síntomas globales ni positivos a mediano plazo (tabla 3).
Resumen de la evidencia sobre eficacia del Entrenamiento en Habilidades Sociales frente al Tratamiento Usual
| Referencia/Tipo de estudio | Desenlace | Número de estudios | Número de participantes en cada brazoEHS vs. TU | Tamaño del efecto (IC 95%) | Calidad de la evidencia |
|---|---|---|---|---|---|
| - Rus-Calafell 201385- Datos de ECAs tomados de meta-análisis de la guía NICE1 que son: Daniels 1998 86 y Valencia 200733 | Síntomas de esquizofreniaa al final del tratamiento. | 3 | 81/72 | DME: −0,59 (−1,00 a −0,19)b | Muy baja |
| - Rus-Calafell 201385 | Síntomasde esquizofreniaa a mediano plazo | 1 | 18/13 | DME: 0,02 (−0,69 a 0,73) | Muy baja |
| - Rus-Calafell 201385- Datos de ECA tomado de meta-análisis de la guía NICE21 que es: Valencia 200733 | Síntomas positivosc al final del tratamiento | 2 | 61/52 | DME: −0,46 (−1,39 a 0,47)d | Baja |
| - Rus-Calafell 201385 | Síntomas positivosa a mediano plazo | 1 | 18/13 | DME: 0,13 (−0,58 a 0,84) | Muy baja |
| - Rus-Calafell 201385- Datos de ECAs tomados de meta-análisis de la guía NICE21 que son: Daniels 199886 y Valencia 200733 | Síntomas negativosc al final del tratamiento | 3 | 81/72 | DME: −0,68 (−1,01 a −0,36)e | Muy baja |
| - Rus-Calafell 201385 | Síntomas negativosc a mediano plazo | 1 | 18/13 | DME: −0,32 (−1,04 a 0,40) | Muy baja |
| - Rus-Calafell 201385- Datos de ECAs tomados de meta-análisis de la guía NICE21 que son: Daniels 199886, Ucok 200687 y Valencia 200733 | Funcionamiento socialf al final del tratamiento | 4 | 113/103 | DME: −1,13 (−1,61 a −0,66)g | Muy baja |
| - Rus-Calafell 201385 | Funcionamiento socialh a mediano plazo | 1 | 18/13 | DME: −0,77 (−1,51 a −0,02) | Muy baja |
| Datos de ECAs tomados de meta-análisis de la guía NICE21 que es: Daniels 199886 | Calidad de vida generali al final del tratamiento | 1 | 20/20 | DME: −0,46 (−1,08 a 0,17) | Muy baja |
| - Rus-Calafell 201385 | Calidad de vida en salud mentalj al final del tratamiento | 1 | 18/13 | DME: −1,64 (−2,47 a −0,80) | Muy baja |
| - Rus-Calafell 201385 | Calidad de vida en salud mentalj a mediano plazo | 1 | 18/13 | DME: −0.63 (−1.36 a 0,1) | Muy baja |
| - Rus-Calafell 201385 | Calidad de vida en salud físicaj al final del tratamiento | 1 | 18/13 | DME: −0.42 (−1.14 a 0.31) | Muy baja |
| - Rus-Calafell 201385 | Calidad de vida en salud físicaj a mediano plazo | 1 | 18/13 | DME: −0.21 (−0.93 a 0.50) | Muy baja |
Abreviaturas: ECAs= Ensayos Clínicos Aleatorizados; TU=Tratamiento Usual; EHS: Entrenamiento en Habilidades Sociales; DME: Diferencia de Medias Estandarizada; RR: Riesgo Relativo.
Recaídas: Para esta intervención se evaluaron las recaídas únicamente al final de la intervención, el estudio de Valencia 200733 evaluó este desenlace y fue tomado del meta-análisis de la guía NICE21. En ese estudio participaron 43 pacientes en el grupo de intervención y 39 en el de tratamiento usual. La calidad de la evidencia fue muy baja por alto riesgo de sesgos, falta de consistencia e imprecisión. El resultado está a favor del tratamiento pero no es estadísticamente significativo (RR 0,45; IC95% 0,17 a 1,21).
Hospitalizaciones: Se evaluó este desenlace al final de la intervención con los datos tomados del meta-análisis de la guía NICE21 del estudio de Valencia 200733. La calidad de la evidencia es muy baja por alto riesgo de sesgos en el estudio, imprecisión y probable inconsistencia. El resultado está a favor de la intervención pero no es estadísticamente significativo (RR 0,68; IC95% 0,16 a 2,85).
Funcionamiento social: La calidad de la evidencia para este desenlace al final del tratamiento y a mediano plazo fue baja por alto riesgo de sesgo en los estudios incluidos y por inconsistencia seria. El resultado estuvo a favor de la intervención y fue estadísticamente significativo (tabla 3).
Calidad de vida: Para la evaluación de calidad de vida global al final de la intervención se incluyó un estudio con alto riesgo de sesgos que tuvo un resultado a favor de la intervención pero no fue estadísticamente significativo (tabla 3). Con respecto a la calidad de vida en salud mental, se observaron mejores puntajes en quienes recibieron entrenamiento en habilidades sociales al finalizar la intervención y a mediano plazo. No obstante, los resultados son poco precisos, especialmente estos últimos, y había alto riesgo de sesgos y posible inconsistencia por lo cual la calidad de la evidencia es muy baja. La calidad de vida en salud física no mostró diferencias entre los que recibieron entrenamiento en habilidades sociales en comparación con el tratamiento usual.
Terapia ocupacionalSíntomas: Se encontraron dos artículos que reportaron los resultados de ensayos clínicos controlados que evaluaron la eficacia de la terapia ocupacional para disminuir los síntomas en pacientes con esquizofrenia crónica que tenían larga estancia de hospitalización11,12. El primer artículo fue realizado en Japón11, con pacientes que tenían más de 10 años de enfermedad y que se habían rehusado a otros tratamientos psicosociales como educación y entrenamiento en habilidades sociales. La intervención consistió en 15 sesiones de terapia ocupacional principalmente de actividades culinarias. Hubo 19 pacientes en cada grupo (terapia ocupacional y tratamiento usual) que fueron asignados aleatoriamente, pero no es claro cómo generaron y ocultaron la secuencia de asignación aleatoria. Al terminar las 15 sesiones, un evaluador ciego a la asignación determinó los desenlaces que fueron síntomas de psicosis medidos con la “Brief Psychiatric Rating Scale” (BPRS). Observaron que no hubo diferencias en el total de síntomas entre el inicio y el final de la intervención en los dos grupos (Grupo de intervención: Mediana al inicio: 39,5 (Rango Intercuartílico: 29,0) y Mediana al final: 41,5 (Rango Intercuartílico: 12,5), p = 0,71 y grupo de tratamiento usual: Mediana al inicio: 44 (Rango Intercuartílico: 21,8 y Mediana al final: 45 (Rango Intercuartílico: 17,8), p = 0,27). El segundo artículo es el reporte de un estudio piloto realizado en pacientes hospitalizados con esquizofrenia crónica de un hospital de Irán12. Asignaron aleatoriamente a 30 pacientes a recibir terapia ocupacional y a otros 30 a tratamiento usual brindado por el personal de enfermería. La intervención duró seis meses y al final de esta, los síntomas de esquizofrenia se evaluaron con la “Scale for the Assessment of Negative Symptoms” (SANS) y la “Scale for the Assessment of Positive Symptoms” (SAPS). Observaron que había diferencias estadísticamente significativas entre los dos grupos en cada una de las subescalas de la SANS (aplanamiento afectivo: 11,2 (DE=8,42) frente a 29,8 (DE=3,37); alogia: 7,96 (DE=5,97) frente a 20,69 (DE=3,06); apatía: 5,68 (DE=4,44) frente a 17,61 (DE=1,96) y anhedonia: 9,41 (DE=7,9) frente a 32,73 (DE=1,75)) y la SAPS (alucinaciones: 6,89 (DE=7,31) frente a 29,93 (DE=3, 6); delirios: 18,75 (DE=13,49) frente a 56,92 (DE=4,49); comportamiento extraño: 7,17 (DE=5,26) frente a 22,33 (DE=2,32) y trastornos del pensamiento: 12,67 (DE=9,1) frente a 39,9 (DE=3,6). En este estudio no es claro qué intervenciones adicionales había entre los grupos de tratamiento, los evaluadores de los desenlaces no fueron ciegos a la asignación, y no es clara la forma de generar y ocultar la secuencia de asignación aleatoria. Por todo esto el riesgo de sesgos es alto.
Funcionamiento social: En el estudio realizado en Japón11, se midió el funcionamiento social con la Rehabilitation Evaluation Hall and Baker Scale (Rehab). No observaron diferencias estadísticamente significativas en los puntajes al final del tratamiento entre el grupo de terapia ocupacional y el de tratamiento usual: (Grupo de intervención: Mediana al inicio: 70 (Rango Intercuartílico: 53,3) y Mediana al final: 68,5 (Rango Intercuartílico: 61,0), p = 0,09 y Grupo de TAU: Mediana al inicio: 68,5 (Rango Intercuartílico: 32,3 y Mediana al final: 64 (Rango Intercuartílico: 37,5), p = 0,58).
DiscusiónPara la todas las intervenciones y desenlaces la calidad de la evidencia es baja o muy baja, lo cual es en parte explicado por el riesgo de sesgos. Este riesgo fue serio en una alta proporción de estudios por falta de claridad en la generación y ocultamiento de la secuencia de asignación aleatoria, pérdidas en el seguimiento y que no hubieran realizado análisis por intención de tratar. Además, es imposible hacer un estudio doble ciego por las características de las intervenciones psicosociales y su comparador, lo cual lleva a un sesgo a favor del tratamiento de interés aunque se puede disminuir si el que evalúa los desenlaces es ciego a cuál fue la asignación de la intervención, especialmente con los desenlaces subjetivos como síntomas, funcionamiento social y carga familiar. Sin embargo, esto no se hizo en la mayor parte de los estudios, lo cual debe tenerse en cuenta al interpretar los resultados de varias intervenciones, como psicoeducación, terapia de familia y entrenamiento en habilidades sociales, que mostraron una mejoría significativa en los síntomas después del tratamiento y seguimiento. Otros factores que disminuyeron la calidad de la evidencia fueron la falta de precisión y la inconsistencia.
Además del riesgo de sesgos, otros factores que disminuyeron la calidad de la evidencia fueron baja precisión e inconsistencia. La baja precisión se observó porque había pocos estudios que además tenían tamaños de muestra pequeños, los cuales llevaron a baja potencia estadística para establecer estimaciones de eficacia. Las excepciones para la baja precisión se dieron con las intervenciones “psicoeducación” y “terapia de familia” para “recaídas”, que era un desenlace crítico, y “síntomas generales de esquizofrenia”, que era importante. Sin embargo, con estas se observó una muy alta heterogeneidad, que implica una baja consistencia. La heterogeneidad puede ser explicada por la variabilidad en: la calidad metodológica de los estudios, la medición de los desenlaces; y la forma de realizar las intervenciones (corta, mediana y larga duración, grupales e individuales, familiares y con pacientes, en pacientes hospitalizados y ambulatorios). Se habría podido realizar análisis de subgrupos para intentar comprender un poco más este fenómeno, pero el pequeño número de estudios con intervenciones similares y sus tamaños de muestra, no permiten lograr explicaciones concluyentes. El sesgo de publicación es difícil de descartar con tan pocos estudios por desenlace en casi todas las intervenciones evaluadas. Para las intervenciones y desenlaces con un mayor número de estudios, como psicoeducación y terapia de familia para recaídas los “Funnel Plot” fueron simétricos y no indicaron sesgo de publicación.
La terapia ocupacional tuvo pocos estudios con muy baja calidad metodológica y se presentó la dificultad adicional de las diferencias en su definición, que afectaron la búsqueda de la evidencia. De acuerdo con esta evidencia, no se puede recomendar ni contraindicar el uso de esta intervención; sin embargo, podrían tenerse en cuenta otras consideraciones como las preferencias de los pacientes y la experiencia en medio, dado que es una intervención ampliamente utilizada pero que no ha sido suficientemente evaluada.
A pesar de la baja calidad de la evidencia, se observó que la terapia de familia mostró ser superior al tratamiento usual para prevención de recaídas a mediano y largo plazo, disminuir la carga familiar y mejorar la adherencia al tratamiento cuando se hace un seguimiento de menos de un año después de la intervención. Además, los resultados mostraron estar a favor de la psicoeducación en comparación con el tratamiento usual para los siguientes desenlaces: síntomas globales de esquizofrenia, prevención de recaídas y hospitalizaciones, funcionamiento social, calidad de vida, carga familiar y adherencia al tratamiento farmacológico. Por otra parte, los resultados en síntomas globales y negativos de esquizofrenia al final del tratamiento, el funcionamiento social y la calidad de vida en salud mental estuvieron a favor del entrenamiento en habilidades sociales. Por su posible eficacia y las preferencias de los pacientes, manifestadas en las reuniones del GDG, se podría recomendar el empleo de estas tres intervenciones en la atención de las personas con esquizofrenia.
Ante la baja calidad de la evidencia para todas las intervenciones psicosociales, se recomienda hacer investigaciones sobre su eficacia que tengan el menor riesgo de sesgos posible y que garanticen resultados más precisos. Sería muy útil que los futuros estudios permitan tener evidencia adicional sobre las mejores maneras de aplicar estas intervenciones, por ejemplo su duración, frecuencia, formas grupales e individuales, entre otros. Además, sería importante que se hicieran estudios en Colombia porque podría haber variaciones por las características culturales y del sistema de salud del país.
RecomendacionesEntre las modalidades psicosociales para el manejo de los adultos con diagnóstico de esquizofrenia se recomienda ofrecer: psicoeducación, entrenamiento en habilidades sociales e intervenciones familiares. ↑↑
Se sugiere el uso de terapia ocupacional para el manejo del adulto con diagnóstico de esquizofrenia en el contexto hospitalario o en el ambulatorio en el marco de las modalidades de atención recomendadas en esta guía* (publicadas en este número, en el artículo “Modalidades de atención en esquizofrenia”). ↑
Conflictos de interésLa declaración de intereses y evaluación de los mismos se presenta en el anexo 3 de la guía completa que se puede consultar en la página web (gpc.minsalud.gov.co). Los autores no declararon conflictos de interés relacionados con el tópico de artículo.
Al Ministerio de Salud y Protección Social y al Departamento Administrativo de Ciencia, Tecnología e Innovación (COLCIENCIAS), por el financiamiento para el desarrollo de la guía mediante Contrato 467 de 2012 suscrito con la Pontificia Universidad Javeriana.
Al personal de soporte administrativo para el desarrollo de la guía.
Dirección y coordinación
Carlos Gómez Restrepo (Líder), Adriana Patricia Bohórquez Peñaranda (Coordinadora)
Equipo Metodológico
Jenny García Valencia, Ana María De la Hoz Bradford, Álvaro Enrique Arenas Borrero
Asistentes de investigación
Mauricio José Avila Guerra, Nathalie Tamayo Martínez, Maria Luisa Arenas González, Carolina Vélez Fernández, Sergio Mario Castro Díaz.
Equipo Temático
Luis Eduardo Jaramillo, Gabriel Fernando Oviedo Lugo, Angela Vélez Traslaviña,
Luisa Fernanda Ahunca
Equipo de Evaluación Económica
Hoover Quitian, Jair Arciniegas, Natalia Castaño
Equipo de Implementación
Natalia Sánchez Díaz, Andrés Duarte Osorio
Expertos de la Fuerza de Tarea Ampliada
Ana Lindy Moreno López, Edwin Yair Oliveros Ariza, Maribel Pinilla Alarcón
Usuarios
Gloria Nieto de Cano, Marisol Gómez, Gloria Pinto Moreno
Equipo de soporte administrativo
Carlos Gómez Restrepo, Jenny Severiche Báez, Marisol Machetá Rico
Equipo de coordinación metodológica y editorial
Ana María De la Hoz Bradford, Carlos Gómez Restrepo
Equipo de comunicaciones
Mauricio Ocampo Flórez, Pedro Mejía Salazar, Carlos Prieto Acevedo
Marisol Machetá Rico, Jenny Severiche Báez, Paola Andrea Velasco Escobar
Equipo de coordinación general alianza CINETS
Carlos Gómez Restrepo, Rodrigo Pardo Turriago, Luz Helena Lugo Agudelo
Otros Colaboradores
Dr. Carlos Alberto Palacio Acosta, Dr. Alexander Pinzón, Dr. Omar Felipe Umaña
La Guía de práctica clínica para el diagnóstico, tratamiento e inicio de la rehabilitación psicosocial de los adultos con esquizofrenia completa fue desarrollada por el grupo que aparece en el anexo de este artículo. Este artículo-resumen fue redactado por los integrantes del grupo que se mencionan bajo el título. La fuente principal del documento es la guía, aclaramos que algunos apartes fueron tomados textualmente del texto de la guía pues no requerían ajustes o modificaciones. Financiación: El desarrollo de la Guía de Atención Integral fue financiado por el Ministerio de Salud y Protección Social y por el Departamento Administrativo de Ciencia, Tecnología e Innovación (Colciencias), mediante Contrato 467 de 2012 suscrito con la Pontificia Universidad Javeriana. Convocatoria 563 de 2012 de Colciencias (Conformación de un banco de proyectos para el desarrollo de Guías de Atención Integral (GAI) Basadas en Evidencia), fue elegido por el Consejo del Programa Nacional de Ciencia y Tecnología de la Salud, el proyecto fue liderado por la Pontificia Universidad Javeriana, en alianza con la Universidad de Antioquia y la Universidad Nacional de Colombia (Alianza CINETS).