En pacientes con nefritis lúpica es necesario definir la necesidad de inmunosupresores de acuerdo con la clase histológica observada en la biopsia renal.
ObjetivoEvaluar la concordancia entre la opinión clínica de 6 reumatólogos independientes con respecto a la necesidad de inmunosupresión y el resultado de la biopsia renal en pacientes con nefritis lúpica.
Materiales y métodosEstudio de corte transversal de concordancia de una prueba diagnóstica. Se incluyeron pacientes adultos con lupus eritematoso sistémico. Cada reumatólogo intentaba predecir el resultado de la biopsia. Para evaluar la concordancia se consideró un desenlace cualitativo dicotómico así: cero si no era necesario adicionar citotóxico (clases I, II o VI), y uno en caso contrario (clases III, IV, V o combinaciones). Se midió el porcentaje de acuerdo y el estadístico kappa con intervalo de confianza del 95%.
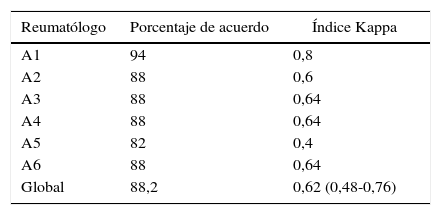
ResultadosSe recolectó información de 34 pacientes. Participaron 6 internistas reumatólogos para un total de 204 predicciones. Los reumatólogos acertaron en su impresión clínica en 180 ocasiones (porcentaje de concordancia 88,2%, kappa global de 0,62 (IC95%=0,48-0,76)). De los 204 escenarios generados 162 correspondían a formas proliferativas, de los cuales los reumatólogos anticiparon la necesidad de inmunosupresión en 153 y dejaron de tratar en 9 ocasiones (5,5%, o uno de cada 18, aproximadamente).
ConclusionesLa opinión clínica del reumatólogo es bastante acertada para definir la necesidad de inmunosupresión. En general, la opinión del experto podría llegar a ofrecerse como una alternativa a la biopsia renal para el paciente que así lo escoja.
In patients with lupus nephritis it is necessary to define the need for immunosuppressive therapy according to histological class observed in renal biopsy.
ObjectiveTo evaluate the agreement between the opinions of six independent clinical rheumatologists regarding the need for immunosuppression and the result of renal biopsy in patients with lupus nephritis.
Materials and methodsA cross-sectional study on the agreement between a diagnostic test in adult patients with systemic lupus erythematosus. Each rheumatologist predicted the outcome of the biopsy. In order to evaluate the agreement, a dichotomous qualitative outcome was defined and was considered zero if it was not necessary to add a cytotoxic (classes I, II and VI), and otherwise was (classes III, IV, V or combinations). The percentage agreement and kappa statistics with a confidence interval of 95% was measured.
ResultsInformation was collected on 34 patients, with a total of 204 predictions made by 6 rheumatology interns. Rheumatologists were correct in their clinical impression in 180 cases (88.2% concordance rate, overall kappa of 0.62 (95% CI=0.48 to 0.76)). Of the 204 scenarios generated, 162 corresponded to proliferative forms of lupus nephritis, for which the rheumatologists anticipated the need for immunosuppression in 153 and failed to treat in 9 cases (5.5%, or about 1 in 18).
ConclusionsThe clinical opinion of rheumatologist is quite successful in defining the need for immunosuppression. In general, expert opinion could eventually be offered as an alternative choice to renal biopsy for the patient.
La nefritis lúpica (NL) es una de las complicaciones más frecuentes y más graves del lupus eritematoso sistémico (LES)1. Un tercio de los adultos con LES presentan NL en el momento del diagnóstico de su enfermedad, y hasta dos tercios de los pacientes pueden presentar esta complicación durante el curso de la misma2. En una serie europea de 1.000 pacientes seguidos durante 10 años se demostró NL en 279 pacientes (28%)3. En la cohorte del Grupo Latinoamericano para el estudio del lupus –GLADEL–, el 51% de los pacientes presentó NL4. En un estudio colombiano multicéntrico de corte transversal que incluyó 467 pacientes, el 51% de ellos se presentó con NL5.
Actualmente las guías internacionales recomiendan la realización de biopsia renal en todo paciente con sospecha de NL6–8, sin embargo, siempre ha existido controversia sobre el verdadero papel de la biopsia renal para dirigir el tratamiento o definir un pronóstico9–13. La pobre confiabilidad, los costos y las complicaciones de dicho procedimiento invasivo también deberían ser tenidos en cuenta14–19. El punto crítico al momento de elegir el tratamiento para un paciente con NL es determinar si tiene o no una forma proliferativa que indique adicionar inmunosupresión con citotóxicos. Tanto las guías americanas como las europeas sugieren el mismo esquema de tratamiento para las formas de NL clases III, IV, III+V y IV+V, el cual puede hacerse con ciclofosfamida o con micofenolato, o cambiar al otro en caso de no observar respuesta con el primero7,8. Para la forma V pura hay alguna preferencia por empezar con micofenolato, sin embargo la ciclofosfamida también es una opción en este escenario y realmente esta clase de NL es rara en forma pura ya que la mayoría de las veces se encuentra combinada con una forma proliferativa clase III o IV20.
Aunque los expertos recomiendan la biopsia renal también para determinar cambios vasculares, intersticiales o puntajes de actividad y cronicidad histológica, no se encuentran recomendaciones en las guías de tratamiento con respecto a esa información. Con respecto al pronóstico en NL muchos estudios han mostrado que el aporte de la biopsia parece ser marginal ya que los principales determinantes de los desenlaces renales son la proteinuria y la función renal al momento de la presentación11,21–23. En nuestra práctica diaria también hemos observado que la adherencia, muchas veces afectada por el suministro de medicamentos por parte de las aseguradoras, parece ser uno de los factores más críticos que definen el pronóstico del paciente individual.
Ya que la principal información de la biopsia renal consiste en diferenciar las clases de NL que necesitan citotóxicos de aquellas que no para guiar el tratamiento, nos preguntamos si, con la información clínica y de laboratorio disponibles antes de la biopsia, los reumatólogos serían capaces de obtener la misma información y aproximarse a la necesidad de inmunosupresión del paciente.
Nuestros objetivos fueron determinar la concordancia entre la opinión clínica de los reumatólogos y la decisión final de inmunosupresión basada en el resultado de la biopsia renal en pacientes con NL, determinar la concordancia entre la clase histológica de NL sospechada por los reumatólogos y aquella observada finalmente en la biopsia renal considerando 3 escenarios de interés clínico (clases I o II versus clases III, IV, III+V o IV+V versus clase V), y finalmente cuantificar el grado de aproximación empírica de los reumatólogos a los puntajes de actividad y de cronicidad reportados en la biopsia renal.
Materiales y métodosEstudio de corte transversal de concordancia de una prueba diagnóstica. Incluimos pacientes adultos, atendidos durante el año 2014 en el Hospital Universitario de San Vicente Fundación de la ciudad de Medellín, Colombia, con LES24 y sospecha de NL a quienes se les ordenó una biopsia renal. En este hospital todo paciente con LES y posible NL es evaluado y tratado por el servicio de reumatología quien determina si se requiere biopsia renal. Al momento de ordenar la biopsia se enviaba a través del correo electrónico un pequeño resumen clínico de cada paciente en el cual se incluía la edad, sexo, raza, tiempo de evolución del LES y de los síntomas atribuibles a la NL, tratamientos previos, presencia de edemas, necesidad de diálisis, presión arterial, BUN, creatinina, potasio, hemograma, albúmina, proteinuria en 24 h, uroanálisis con sedimento, anti-DNA, perfil de antifosfolípido, complemento C3 y C4, puntaje SLEDAI y las manifestaciones extrarrenales más importantes. Se solicitaba a cada reumatólogo informar cuál pensaba que sería el resultado de la biopsia renal respecto a la clase y los puntajes de actividad y de cronicidad, y que suponiendo que no se pudiera hacer la biopsia renal cuál sería el tratamiento que elegiría para ese paciente de acuerdo con las manifestaciones renales. Se incluyó por conveniencia a los 5 internistas reumatólogos que conforman el grupo de investigación en reumatología de la Universidad de Antioquia, además se incluyó un sexto internista reumatólogo quien se formó y trabaja en otra ciudad diferente para evaluar la consistencia de los resultados.
Las respuestas de los reumatólogos fueron independientes y las mismas debían llegar antes de conocerse el resultado final de la biopsia. Uno de los autores recibió los correos con las respuestas y tabuló la información en una hoja de cálculo de Excel. Para la descripción de la población se reportan las medianas y rango intercuartílico en caso de variables cuantitativas y la frecuencia absoluta y porcentaje en caso de variables cualitativas. Para evaluar la concordancia entre la opinión inicial del reumatólogo y la decisión final de tratamiento citotóxico, basada en el resultado de la biopsia, se consideró un desenlace cualitativo dicotómico así: cero si no era necesario adicionar citotóxico (ciclofosfamida o micofenolato) ya que se trataba de NL clase I, II o VI, y uno en caso contrario (NL clases III, IV, III+V, IV+V, o V). Medimos el porcentaje de acuerdo y el estadístico kappa de Cohen en forma global y para cada uno de los reumatólogos participantes. También se analizó la concordancia considerando a la clase V o membranosa pura como un desenlace aparte del grupo de las proliferativas (NL clases III, IV, III+V, IV+V). Finalmente, medimos el porcentaje de concordancia entre los índices de actividad y de cronicidad predichos por los reumatólogos y aquellos reportados después en las biopsias, para lo cual aceptamos como acertadas respuestas aproximadas de más o menos 2 puntos en el índice de actividad y de más o menos un punto en el índice de cronicidad. Los resultados se muestran con sus respectivos intervalos de confianza del 95%.
El estudio no implicaba ningún contacto directo con el paciente ni causaba modificación del tratamiento usual realizado por el equipo tratante con base en protocolos locales y guías internacionales, por lo cual se consideró que no representaba ningún riesgo para los pacientes incluidos y no era necesario solicitar consentimiento informado. La información transmitida por correo y almacenada en la base de datos se manejó en forma confidencial respetando la privacidad de los pacientes. El autor principal generó la idea original, escribió el primer borrador, manejó la base de datos y se encargó de los análisis; todos los autores participaron en la generación de los datos, recolección de la información, discusión de los resultados y revisión y aprobación de texto final.
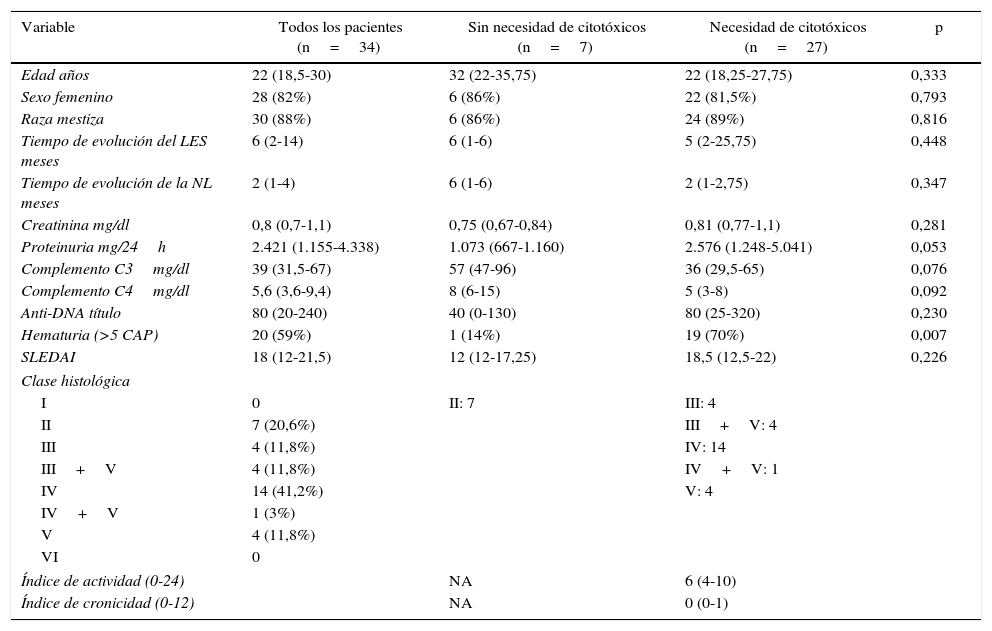
ResultadosSe recolectó información de 34 pacientes mayores de 18 años con LES y diagnóstico clínico de NL. Todos los reumatólogos invitados aceptaron participar. Los 6 (5 de Medellín y uno de Bogotá) trabajan en hospitales universitarios. Cuatro de ellos se formaron en la Universidad de Antioquia en Medellín y los otros 2 en la Universidad Nacional de Colombia, en Bogotá. Tres de los reumatólogos cuentan con menos de 5 años de experiencia, 2 de ellos entre 5 y 10 años, y el sexto más de 20 años. La tasa de respuesta de los reumatólogos participantes fue del 100%. Las características clínicas, de laboratorio e histológicas de los pacientes incluidos se muestran en la tabla 1.
Descripción de la población
| Variable | Todos los pacientes (n=34) | Sin necesidad de citotóxicos (n=7) | Necesidad de citotóxicos (n=27) | p |
|---|---|---|---|---|
| Edad años | 22 (18,5-30) | 32 (22-35,75) | 22 (18,25-27,75) | 0,333 |
| Sexo femenino | 28 (82%) | 6 (86%) | 22 (81,5%) | 0,793 |
| Raza mestiza | 30 (88%) | 6 (86%) | 24 (89%) | 0,816 |
| Tiempo de evolución del LES meses | 6 (2-14) | 6 (1-6) | 5 (2-25,75) | 0,448 |
| Tiempo de evolución de la NL meses | 2 (1-4) | 6 (1-6) | 2 (1-2,75) | 0,347 |
| Creatinina mg/dl | 0,8 (0,7-1,1) | 0,75 (0,67-0,84) | 0,81 (0,77-1,1) | 0,281 |
| Proteinuria mg/24h | 2.421 (1.155-4.338) | 1.073 (667-1.160) | 2.576 (1.248-5.041) | 0,053 |
| Complemento C3mg/dl | 39 (31,5-67) | 57 (47-96) | 36 (29,5-65) | 0,076 |
| Complemento C4mg/dl | 5,6 (3,6-9,4) | 8 (6-15) | 5 (3-8) | 0,092 |
| Anti-DNA título | 80 (20-240) | 40 (0-130) | 80 (25-320) | 0,230 |
| Hematuria (>5 CAP) | 20 (59%) | 1 (14%) | 19 (70%) | 0,007 |
| SLEDAI | 18 (12-21,5) | 12 (12-17,25) | 18,5 (12,5-22) | 0,226 |
| Clase histológica | ||||
| I | 0 | II: 7 | III: 4 | |
| II | 7 (20,6%) | III+V: 4 | ||
| III | 4 (11,8%) | IV: 14 | ||
| III+V | 4 (11,8%) | IV+V: 1 | ||
| IV | 14 (41,2%) | V: 4 | ||
| IV+V | 1 (3%) | |||
| V | 4 (11,8%) | |||
| VI | 0 | |||
| Índice de actividad (0-24) | NA | 6 (4-10) | ||
| Índice de cronicidad (0-12) | NA | 0 (0-1) | ||
CAP: campo de alto poder; LES: lupus eritematoso sistémico; NA: no aplica; NL: nefritis lúpica; SLEDAI: Systemic Lupus Erythematosus Disease Activity Index.
Cada uno de los reumatólogos analizó los 34 casos diferentes en forma independiente, para un total de 204 predicciones clínicas. Los médicos reumatólogos acertaron en su impresión clínica de que era necesario tratar o no al paciente con citotóxicos en 180 de las 204 predicciones, lo que corresponde a un porcentaje de concordancia del 88,2% y un índice de kappa global de 0,62 (IC95%=0,48-0,76), el cual se interpreta como una concordancia considerable.
De los 204 escenarios generados 162 correspondían a formas proliferativas de los cuales los médicos reumatólogos anticiparon la necesidad de inmunosupresión en 153 y dejaron de tratar en 9 ocasiones (5,5%, o uno de cada 18 aproximadamente). De los 42 escenarios restantes que no requerirían adición de citotóxicos, según el reporte final de la biopsia, los clínicos se equivocaron en 15 ocasiones sugiriendo que era necesario usar inmunosupresión (35,7%, o uno de cada 3, aproximadamente). Asumiendo a la biopsia renal como el estándar de referencia para definir si se requiere tratar con citotóxicos o no, la impresión clínica global de este grupo de reumatólogos, basada en datos clínicos y de laboratorio rutinarios, lograría la misma información con una sensibilidad de 94,4% (IC 95%=90,6-98,3), especificidad de 64,3% (IC 95%=48,6-80), valor predictivo positivo de 91,1% (86,5-95,7) y valor predictivo negativo de 75% (61-89) (tabla 2).
Tabla de 2×2 entre la predicción de los reumatólogos y el resultado de la biopsia renal respecto a la necesidad de usar citotóxicos
| Requiere citotóxico según biopsia renal | No requiere citotóxico según biopsia |
|---|---|
| Requiere citotóxico según predicción clínica | |
| 153 | 15 |
| No requiere citotóxico según predicción clínica | |
| 9 | 27 |
| 162 | 42 |
En la tabla 3 se muestran los resultados agrupados y discriminados para cada uno de los reumatólogos participantes. Al considerar de forma aislada a la nefritis clase V o membranosa pura y evaluar la concordancia de acuerdo con 3 posibles escenarios: clases I, II o VI, versus clases III, IV, III+V o IV+V, versus clase V, el índice kappa global fue 0,625 (IC95%=0,44-0,81), mostrando también una concordancia considerable.
Para las formas proliferativas (clases III, IV, III+V o IV+V) se comparó también la predicción de cada reumatólogo respecto a los índices de actividad y de cronicidad con los informados finalmente en la biopsia. Se consideró una respuesta acertada hasta con 2 puntos de diferencia en el índice de actividad (la escala va de 0 a 24) y hasta con un punto de diferencia en el índice de cronicidad (la escala va de 0 a 12). Los reumatólogos acertaron en un 45,5% de las veces el puntaje de actividad de las formas proliferativas con un error máximo de 2 puntos, y en un 50% de las veces el puntaje de cronicidad con un error máximo de un punto.
DiscusiónEn nuestro estudio mostramos que 6 reumatólogos de adultos, usando solo información clínica y de laboratorio, fueron capaces de predecir acertadamente la necesidad o no de inmunosupresión con citotóxicos definida por el resultado de la biopsia renal en pacientes con LES y sospecha de NL en el 88,2% de las ocasiones. Observamos una alta sensibilidad del juicio clínico para determinar la necesidad de usar citotóxicos en pacientes con formas proliferativas de NL (se dejaría de tratar erradamente solo a uno de cada 18 pacientes que necesita inmunosupresión). Por otro lado, la especificidad del juicio clínico es apenas moderada (64,3%) por lo cual aproximadamente uno de cada 3 pacientes con nefritis no proliferativa recibiría innecesariamente citotóxicos.
Previamente se han reportado al menos 2 trabajos que evalúan la respuesta al tratamiento de pacientes con NL basado en información clínica y de laboratorio sin realizar biopsia renal12,13. En ambos casos los pacientes sin biopsia renal que fueron tratados con base en la sospecha clínica de una forma proliferativa de NL mostraron un comportamiento clínico similar a aquellos tratados de acuerdo con la biopsia. Otros trabajos han tratado de cuantificar la posible correlación clínico-patológica en NL para intentar predecir el tipo de nefritis presente y guiar el tratamiento cuando la biopsia renal no esté disponible25.
Algunos problemas de nuestro estudio es que se llevó a cabo en un centro hospitalario de alta complejidad lo cual genera un sesgo de referencia, por lo que la proporción de pacientes con formas graves de LES y de nefritis fue alta y posiblemente magnifica el rendimiento diagnóstico de la impresión clínica de la necesidad de inmunosupresión. Los participantes fueron médicos internistas reumatólogos con al menos 2 años de experiencia y los casos provenían de un centro de tercer nivel, por lo cual mientras no haya más información nuestros datos no pueden extrapolarse a centros de atención primaria, a pacientes pediátricos ni a escenarios liderados exclusivamente por internistas o por médicos generales. Es de resaltar, sin embargo, que en nuestro estudio no se observaron diferencias en los resultados obtenidos entre reumatólogos de diferentes centros de formación, centros de práctica o con diferentes años de experiencia clínica.
Un problema adicional sería la posible utilización innecesaria de inmunosupresores cuando no esté indicado. Sin embargo, este escenario es menos frecuente debido a que en todas las series, incluidos nuestros pacientes, siempre predominan las formas proliferativas entre 80 a 90%. Sería necesaria una evaluación del impacto clínico y los costos adicionales por el sobretratamiento de este pequeño grupo de pacientes. De manera interesante, en 2 casos en que los clínicos aparentemente se equivocaron prediciendo el uso de citotóxicos para pacientes con presuntas nefritis clase II, nos dimos cuenta que la decisión clínica final de usar inmunosupresión desestimando el resultado de la biopsia y la evolución de la función renal sugerían que las predicciones iniciales de los reumatólogos podían estar más acertadas que la misma biopsia renal, la cual es una ayuda diagnóstica de regular confiabilidad14–16. Un estándar de oro más adecuado que el resultado de la biopsia renal podría ser la decisión final de un reumatólogo experto sumada a la evolución clínica a largo plazo.
Aunque las guías actuales de tratamiento de la NL indican la realización de biopsia renal para todos los pacientes con sospecha de la misma, creemos que la opinión clínica de un reumatólogo es bastante acertada para definir la necesidad o no de inmunosupresión, especialmente en contextos donde predominen formas proliferativas que requieran la adición de citotóxicos. Aunque faltan más estudios que corroboren nuestros hallazgos, el tratamiento basado en el juicio clínico del reumatólogo podría ser una opción válida en épocas del año o en lugares donde no haya disponibilidad de una biopsia renal, en situaciones en las cuales los riesgos de la biopsia parecen demasiado altos o para apoyar el inicio de un tratamiento de forma temprana mientras se obtiene la biopsia renal. En general, la opinión del experto podría llegar a ofrecerse como una alternativa a la biopsia renal para el paciente que así lo escoja.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo hubo financiación para la realización de este trabajo.
Conflicto de interesesNinguno de los autores reporta conflictos de intereses relevantes para la ejecución y publicación de este trabajo.