La sarcoidosis es una enfermedad granulomatosa que puede afectar diferentes órganos, entre ellos, la piel; las manifestaciones cutáneas son muy diversas. Su diagnóstico es un reto porque la presentación es polimorfa y se necesita la correlación con la histología. Es importante reconocer las lesiones en la piel, pues muchas veces son la primera manifestación de un compromiso sistémico; además, es un sitio accesible para la toma de biopsia. Se presenta un caso novedoso de sarcoidosis subcutánea, una manifestación muchas veces subdiagnosticada y que rara vez aparece en miembros inferiores. También se describen otras manifestaciones de la sarcoidosis cutánea y su tratamiento.
Sarcoidosis is a granulomatous disease that can affect the skin; the cutaneous manifestations are very diverse. Diagnosis of the disease is challenging because its presentation is polymorphous and therefore it is necessary to make a correlation with its histology. It is important to recognize skin lesions, as they are often the first manifestation of systemic disease, and they are also accessible for taking a biopsy. We present a novel case of subcutaneous sarcoidosis, that is often underdiagnosed and rarely appears in the lower limbs. The different manifestations of cutaneous sarcoidosis and their treatment are also described.
Paciente masculino de 38 años que consultó por cuadro clínico de dos meses de evolución, consistente en visión borrosa asociada a ojo rojo bilateral persistente, cefalea pulsátil con intensidad de 6/10 en la escala análoga del dolor y artralgias en tobillos y muñecas de predominio matinal, sin rigidez matutina. Además, refería aparición de «masas dolorosas» en ambos miembros inferiores. Negaba fiebre, pérdida de peso, sudoración nocturna, síntomas respiratorios, gastrointestinales o urinarios.
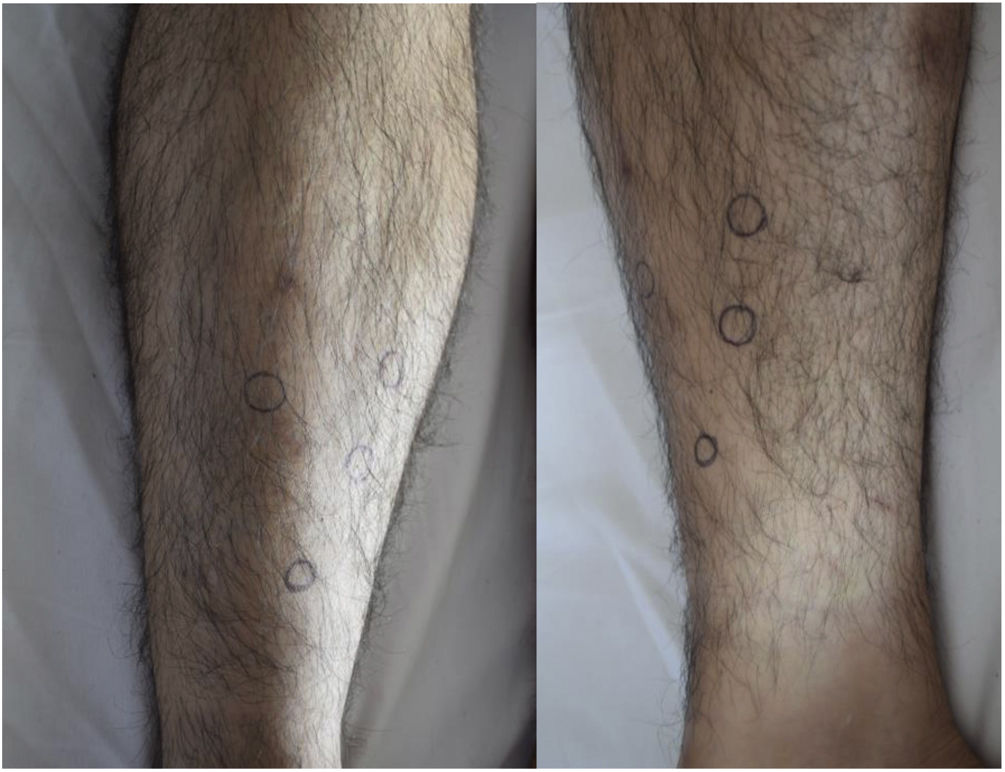
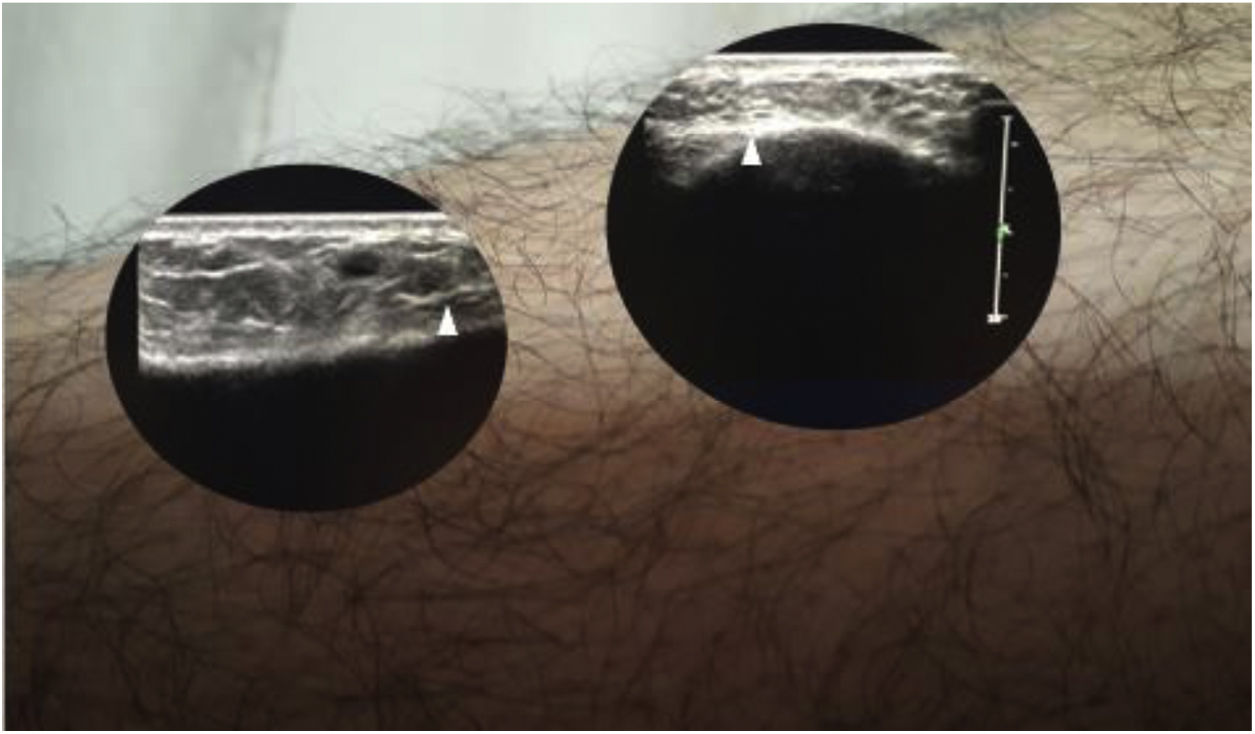
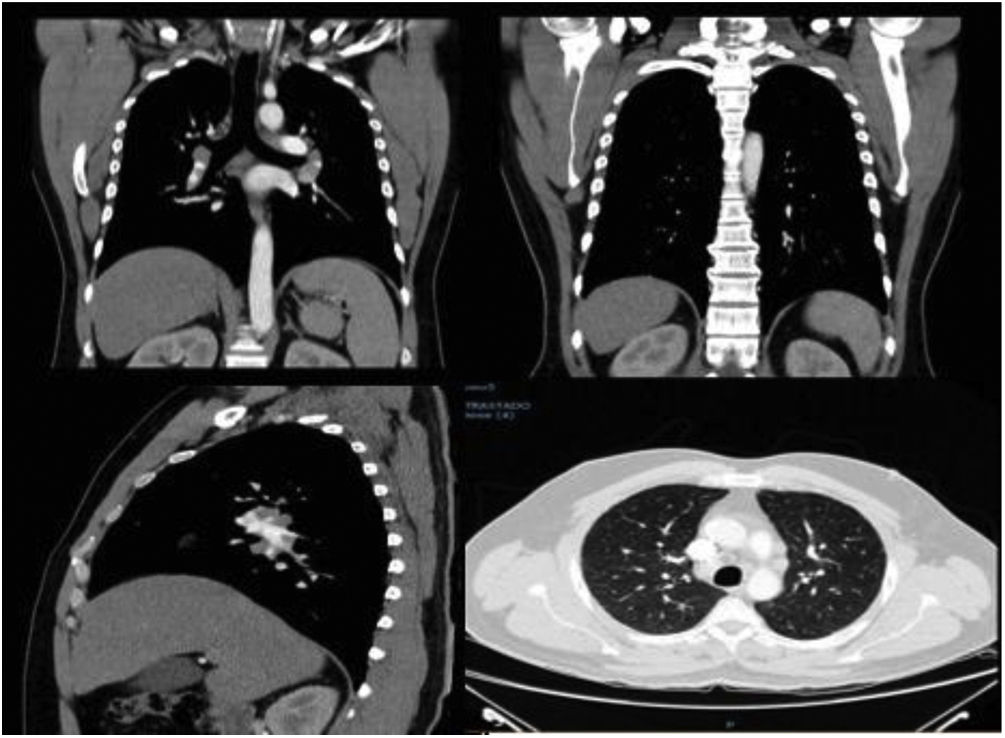
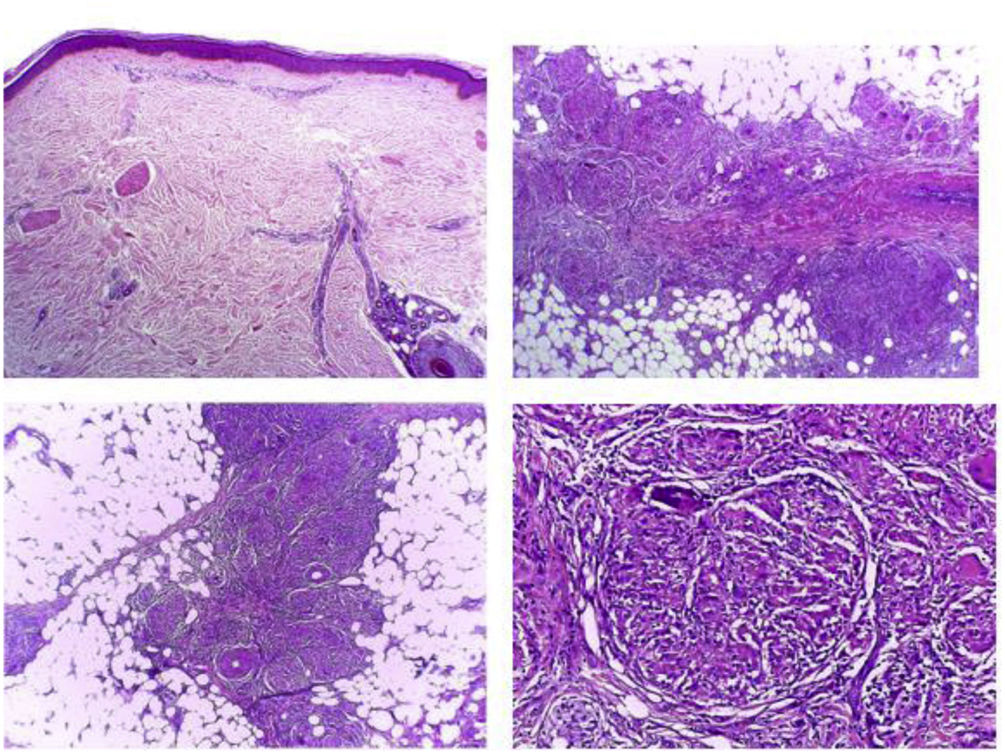
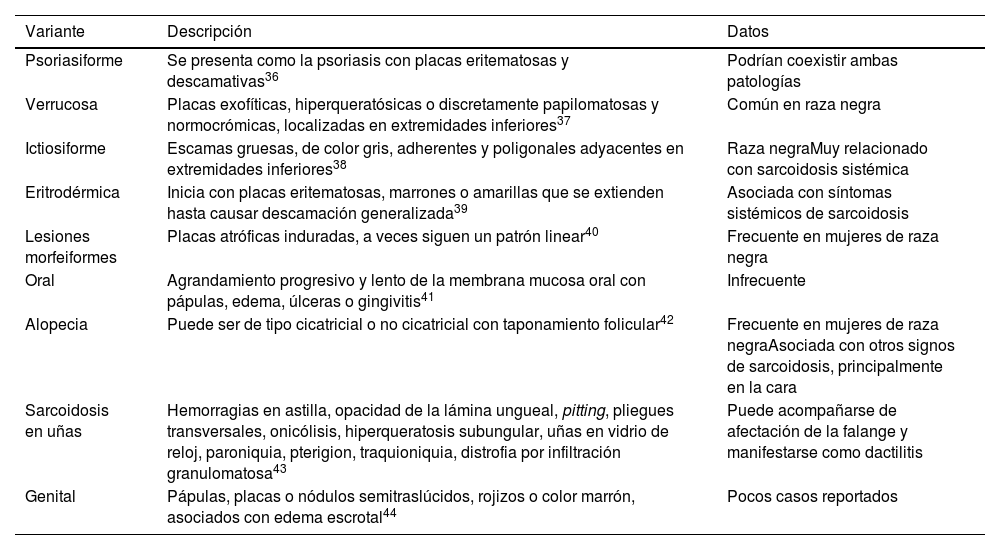
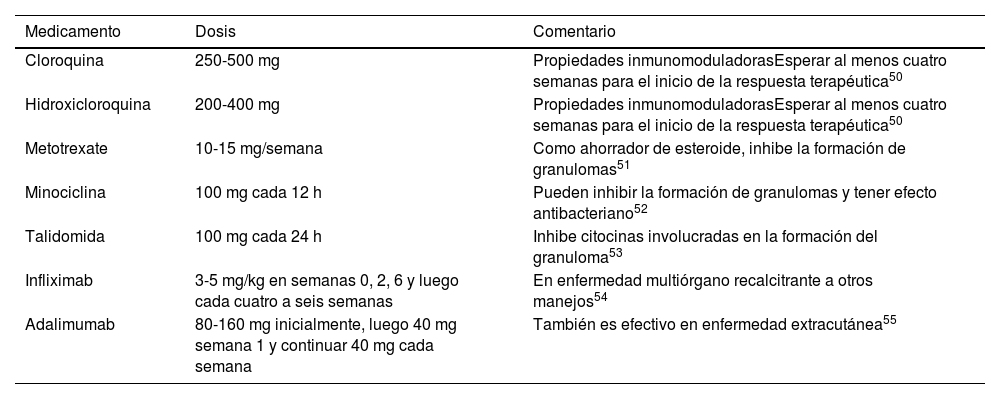
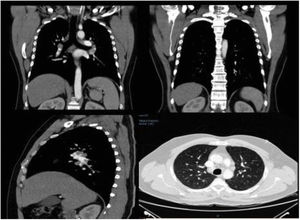
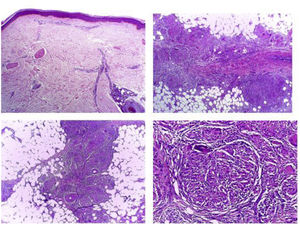
Ingresó a hospitalización por el Servicio de Oftalmología con diagnóstico de panuveítis y papilitis bilateral. Al examen físico presentaba nódulos subcutáneos dolorosos a la palpación en ambos miembros inferiores, sin cambios epidérmicos que sugirieran eritema nodoso (fig. 1). Para caracterizar mejor las lesiones, se realizó ecografía de tejidos blandos (fig. 2). Se observaba, además, crecimiento asimétrico de las glándulas parótidas, siendo más prominente la izquierda. Los estudios paraclínicos mostraron hipercalciuria de 448 mg en 24 h, con normocalcemia en 8,76 mg/dL. La tomografía de tórax mostró adenopatías paratraqueales, mediastinales e hiliares bilaterales (fig. 3). En la biopsia de piel se observaron múltiples granulomas sarcoidales a nivel subcutáneo (fig. 4). Se estableció el diagnóstico de una sarcoidosis subcutánea con manifestaciones sistémicas y se inició manejo con prednisona a 1 mg/kg/día, con lo que tuvo resolución completa de lesiones en piel.
Las primeras descripciones de sarcoidosis cutánea fueron reportadas al final del siglo XIX por Sir Jonathan Hutchinson y Ernest Besnier. Caesar Peter Møller Boeck fue el primero en describir la histopatología, la cual se caracteriza por granulomas no caseificantes en ausencia de microorganismos1. En 1950, Sven Löfgren reportó una manifestación aguda de sarcoidosis que no correspondía a una lesión granulomatosa, llamada eritema nodoso, asociada además con adenopatías hiliares bilaterales, fiebre y poliartralgias, conocida en la actualidad como síndrome de Löfgren2.
Las manifestaciones cutáneas de la sarcoidosis pueden clasificarse como lesiones específicas, cuando presentan los granulomas característicos con necrosis sin caseificación, y como no específicas cuando presentan una histología diferente3. Las lesiones específicas de la piel se presentan en un 9 a 37% de los pacientes con esta entidad, son la segunda manifestación más frecuente, luego de las pulmonares3,4, y se presentan con la misma frecuencia en ambos sexos. Las lesiones crónicas son más comunes en pacientes afroamericanos5,6.
Hasta el 80% de los pacientes con sarcoidosis sistémica presenta manifestaciones en la piel antes del diagnóstico, y en un 30% de los casos tales manifestaciones representan el síntoma más temprano7,8. Se requiere la demostración de granulomas en tejidos mediante biopsias para establecer el diagnóstico. Una biopsia de piel con granulomas no caseificantes a veces obvia la necesidad de biopsias más invasivas de otros órganos, si la clínica y la radiología son típicas de sarcoidosis9. En la histología se encuentran, además, agregados de histiocitos epitelioides, células gigantes y macrófagos maduros rodeados de infiltrados de linfocitos CD4+, y en menor medida, CD8+10,11.
El diagnóstico diferencial histológico incluye otros trastornos granulomatosos, como la tuberculosis, micobacterias atípicas, infecciones micóticas, reacción a cuerpo extraño, nódulos reumatoideos y leishmaniasis. Y el hallazgo de cuerpo extraño no excluye el diagnóstico de sarcoidosis12,13.
Debido a que la sarcoidosis en la piel se manifiesta con una clínica tan variable y polimorfa, esta enfermedad se conoce también como la gran imitadora14. Se presenta un caso novedoso de sarcoidosis subcutánea, pues se trata de una manifestación muchas veces subdiagnosticada, y rara vez aparece en miembros inferiores, donde se suele confundir con el eritema nodoso. A continuación, aprovechando el caso, se describen las lesiones específicas y no específicas de la sarcoidosis cutánea.
Lesiones específicasLesiones maculopapularesEs la manifestación más común, son lesiones infiltradas con cambios epidérmicos mínimos, eritematosas o de color marrón a púrpura y miden menos de 1 cm. Con menor frecuencia se presentan como lesiones normocrómicas o amarillentas15. Tienen una distribución diseminada y se localizan predominantemente en párpados, región periorbitaria, surco nasolabial, cuero cabelludo, cuello, tronco, glúteos, extremidades o incluso mucosas4. A veces, las lesiones son transitorias, pero pueden crecer y formar placas más grandes15.
Se asocian con formas agudas de la enfermedad como eritema nodoso, uveítis, adenopatías y crecimiento parotídeo. La sarcoidosis papular de las rodillas, recientemente descrita, se asocia con eritema nodoso16.
En el diagnóstico diferencial se deben incluir otras lesiones maculopapulares que aparezcan en la cara como xantelasmas, acné, rosácea, lupus, siringomas, liquen plano, granuloma anular y adenoma sebáceo17.
Nódulos subcutáneosLa frecuencia de esta presentación se encuentra entre 1,4 y 16%, y muchas veces se subdiagnostica. Esta variante también se conoce como enfermedad de Darier-Roussy, y es más común en mujeres de edad media18.
Se presenta como nódulos subcutáneos de 0,5 a 2 cm, de consistencia firme, móviles y no inflamatorios. Pueden encontrarse entre uno y 100 nódulos, los cuales, además, pueden estar agrupados. No hay cambios epidérmicos, por lo cual la piel luce normal. Aparecen en la dermis o en el tejido celular subcutáneo de las extremidades o el tronco. Generalmente se localizan en los antebrazos y es poco frecuente que se presenten en los miembros inferiores, como en el caso que se describe. Son poco dolorosos, en contraste con el eritema nodoso19.
Con frecuencia, aparecen al inicio de la enfermedad, en conjunto con otras manifestaciones sistémicas, o incluso como primera manifestación, y pueden persistir por largo tiempo20.
Se deben diferenciar de la tuberculosis cutánea, de las micosis profundas, de las metástasis cutáneas, de los quistes epidérmicos, de los lipomas, de los nódulos reumatoideos y del eritema indurado21,22.
Sarcoidosis en cicatricesLa infiltración de cicatrices antiguas es un hallazgo característico de la sarcoidosis. Las cicatrices toman un aspecto eritematoso o purpúrico y se palpan induradas, por lo que se pueden confundir con una cicatriz hipertrófica o queloide3.
Puede predecir la enfermedad sistémica y relacionarse con la actividad. En la fase aguda puede seguir al eritema nodoso, mientras que en la crónica se asocia con compromiso mediastinal, pulmonar, uveítis y quistes óseos23. Sin embargo, otros autores consideran que este tipo de sarcoidosis, cuando se presenta de manera aislada, constituye un proceso benigno y de buen pronóstico24. La infiltración granulomatosa de tatuajes antiguos o en sitios de material extraño se ha descrito como una variante de la sarcoidosis23.
PlacasLa presentación en placas tiene una frecuencia similar a la de las pápulas. Son únicas o múltiples, redondas u ovaladas, marrones a rojas, mayores de 5 mm y son más gruesas e induradas que las pápulas. Se localizan en las extremidades, en la cara, en el cuero cabelludo, en la espalda y en los glúteos25. Pueden tener una configuración anular y a veces cursan con cicatriz. Suelen ser persistentes y se asocian con formas crónicas de la enfermedad pulmonar, esplenomegalia y uveítis26. En el diagnóstico diferencial se deben considerar otras enfermedades que cursen con placas generalizadas o lesiones de configuración anular, como la psoriasis, el liquen plano, el lupus discoide, el granuloma anular, la necrobiosis lipoídica, la micosis fungoide, el sarcoma de Kaposi, la sífilis secundaria, la morfea, la lepra y la leishmaniasis26.
Lupus pernioEs la lesión cutánea más característica de la sarcoidosis. Se encuentra más en mujeres negras con sarcoidosis crónica. A veces tienen telangiectasias prominentes y una descamación con aspecto arrosariado27.
Se presenta como una placa o nódulos fibróticos rojos o violáceos, indurados, que afectan la nariz, las mejillas, los lóbulos de las orejas, los labios y la frente. Menos comúnmente aparecen en manos y pies, pero puede haber lesiones líticas con distrofia de la falange4. En la nariz podría llegar a causar ulceración del tabique. Puede coexistir con otras lesiones de sarcoidosis como la variante en placas28. Se asocia a fibrosis pulmonar, uveítis crónica y quistes óseos. Tiene un curso prolongado y se asocia con enfermedad crónica con requerimiento de esteroides29. Es importante recalcar que no todas las lesiones de sarcoidosis ubicadas en la nariz serán lupus pernio30.
Se debe diferenciar del lupus eritematoso, del lupus vulgar, del infiltrado linfocítico, de la rinofima, de la sífilis terciaria y de la granulomatosis con poliangitis cuando destruye el tabique nasal31.
Lesiones menos frecuentesSarcoidosis angiolupoideEs una variante de sarcoidosis en placas con gran componente de telangiectasias. Aparece en mujeres y afecta la nariz, la cara central, las orejas o el cuero cabelludo. Se puede confundir con rosácea o con un carcinoma basocelular de gran tamaño32.
Sarcoidosis hipopigmentadaSe manifiesta como máculas hipopigmentadas, bien definidas, redondas u ovaladas en las extremidades, generalmente en pacientes de fototipos altos. El diagnóstico diferencial se puede establecer con otras lesiones hipopigmentadas como lepra, hipopigmentación postinflamatoria, hipomelanosis guttata idiopática, pitiriasis y liquenoide crónica. En estos casos es difícil encontrar granulomas en la biopsia33.
Sarcoidosis liquenoideEs más común en niños y aparece como máculas y pápulas de 1 a 3 mm, planas o en forma de domo y son normocrómicas. Se localizan en el tronco, las extremidades o la cara34. El diagnóstico diferencial se hace con otras dermatosis liquenoides como el liquen plano, el liquen nitidus, las erupciones liquenoides y el lupus eritematoso35. Se describen otras variantes más raras, las cuales se presentan en la tabla 1.
Otras variantes menos frecuentes de la sarcoidosis cutánea
| Variante | Descripción | Datos |
|---|---|---|
| Psoriasiforme | Se presenta como la psoriasis con placas eritematosas y descamativas36 | Podrían coexistir ambas patologías |
| Verrucosa | Placas exofíticas, hiperqueratósicas o discretamente papilomatosas y normocrómicas, localizadas en extremidades inferiores37 | Común en raza negra |
| Ictiosiforme | Escamas gruesas, de color gris, adherentes y poligonales adyacentes en extremidades inferiores38 | Raza negraMuy relacionado con sarcoidosis sistémica |
| Eritrodérmica | Inicia con placas eritematosas, marrones o amarillas que se extienden hasta causar descamación generalizada39 | Asociada con síntomas sistémicos de sarcoidosis |
| Lesiones morfeiformes | Placas atróficas induradas, a veces siguen un patrón linear40 | Frecuente en mujeres de raza negra |
| Oral | Agrandamiento progresivo y lento de la membrana mucosa oral con pápulas, edema, úlceras o gingivitis41 | Infrecuente |
| Alopecia | Puede ser de tipo cicatricial o no cicatricial con taponamiento folicular42 | Frecuente en mujeres de raza negraAsociada con otros signos de sarcoidosis, principalmente en la cara |
| Sarcoidosis en uñas | Hemorragias en astilla, opacidad de la lámina ungueal, pitting, pliegues transversales, onicólisis, hiperqueratosis subungular, uñas en vidrio de reloj, paroniquia, pterigion, traquioniquia, distrofia por infiltración granulomatosa43 | Puede acompañarse de afectación de la falange y manifestarse como dactilitis |
| Genital | Pápulas, placas o nódulos semitraslúcidos, rojizos o color marrón, asociados con edema escrotal44 | Pocos casos reportados |
El pronóstico depende de la extensión, la gravedad y el compromiso sistémico. Las lesiones maculopapulares, los nódulos subcutáneos y la sarcoidosis en cicatrices suelen ser transitorios, resuelven espontáneamente o siguen el curso de la enfermedad sistémica21. Las placas y el lupus pernio tienen un curso más crónico y se asocian con enfermedad pulmonar grave y compromiso extratorácico14,29.
TratamientoAlgunas de las lesiones en piel son transitorias y no requieren tratamiento, a no ser que sean clínicamente desfigurantes, sintomáticas o ulcerativas. En los casos de enfermedad localizada, se pueden usar los esteroides tópicos o intralesionales45,46. En caso de afectar sitios que tengan más riesgo de atrofia cutánea, como la cara y las áreas intertriginosas, se pueden usar esteroides de baja potencia combinados con inhibidores tópicos de la calcineurina47.
En caso de que las lesiones progresen rápidamente o sean desfigurantes, se debe iniciar manejo con esteroides orales a dosis de 0,5 mg/kg/día de prednisona e ir ajustando la dosis según la respuesta48. En ocasiones, el lupus pernio puede requerir esteroides por vía oral49. Para el compromiso extenso, donde el uso de agentes tópicos sería poco práctico, o en casos de lesiones refractarias, existen múltiples opciones de tratamiento sistémico que se resumen en la tabla 2.
Opciones de tratamiento sistémico para la sarcoidosis cutánea
| Medicamento | Dosis | Comentario |
|---|---|---|
| Cloroquina | 250-500 mg | Propiedades inmunomoduladorasEsperar al menos cuatro semanas para el inicio de la respuesta terapéutica50 |
| Hidroxicloroquina | 200-400 mg | Propiedades inmunomoduladorasEsperar al menos cuatro semanas para el inicio de la respuesta terapéutica50 |
| Metotrexate | 10-15 mg/semana | Como ahorrador de esteroide, inhibe la formación de granulomas51 |
| Minociclina | 100 mg cada 12 h | Pueden inhibir la formación de granulomas y tener efecto antibacteriano52 |
| Talidomida | 100 mg cada 24 h | Inhibe citocinas involucradas en la formación del granuloma53 |
| Infliximab | 3-5 mg/kg en semanas 0, 2, 6 y luego cada cuatro a seis semanas | En enfermedad multiórgano recalcitrante a otros manejos54 |
| Adalimumab | 80-160 mg inicialmente, luego 40 mg semana 1 y continuar 40 mg cada semana | También es efectivo en enfermedad extracutánea55 |
Las manifestaciones inespecíficas de la sarcoidosis son aquellas que no cursan con granulomas en la biopsia, pero no por esto son menos comunes3.
Eritema nodosoEs la forma más común de manifestaciones no específicas. Corresponde a una paniculitis septal sin vasculitis, que se manifiesta con nódulos subcutáneos dolorosos y eritematosos de 1-6 cm. Presenta una distribución simétrica bilateral en las extremidades inferiores, en la región pretibial, los tobillos, los muslos o incluso los antebrazos. Resuelve en una a seis semanas y evoluciona como equimosis25. Cuando se acompaña de linfadenopatía hilar bilateral y artralgias, se denomina síndrome de Löfgren. Ocurre más en mujeres caucásicas, en temporadas de invierno y primavera2. Las poliartralgias se localizan en rodillas y tobillos, estos últimos con inflamación periarticular muy prominente. Cuando se presenta sin eritema nodoso, se puede considerar variante del síndrome de Löfgren y se encuentra más en hombres56. Pueden encontrarse síntomas constitucionales como fatiga, malestar general, fiebre, uveítis anterior y parálisis facial periférica que acompañan a la tríada clásica2.
Tratamiento y pronósticoPara el eritema nodoso se debe garantizar el reposo, antiinflamatorios no esteroideos (AINE), yoduro de potasio o curso corto de esteroide57. Para el síndrome de Löfgren, los AINE y la colchicina pueden ser suficientes, pero en casos más graves puede requerirse el uso de esteroides orales. Generalmente, este síndrome es de buen pronóstico y puede tener una remisión espontánea en uno o dos años2.
Otras manifestaciones no específicasOtras manifestaciones cutáneas de sarcoidosis que no se presentan con granulomas en la biopsia son los dedos hipocráticos, el síndrome de Sweet, el pioderma gangrenoso, el eritema multiforme y el prúrigo.
ConclusionesLa sarcoidosis es una enfermedad granulomatosa que tiene una presentación muy variada cuando afecta la piel. El hecho de encontrar granulomas no caseificantes apoya el diagnóstico de sarcoidosis en el contexto clínico adecuado, sin embargo, se debe recordar que existen lesiones no específicas que presentarán una histología diferente. Se presentó el caso de un paciente con sarcoidosis subcutánea, en el que la biopsia de piel fue de gran ayuda para establecer el diagnóstico. Existen varios tratamientos efectivos para la sarcoidosis cutánea y estos pacientes deben ser evaluados para descartar enfermedad sistémica, pues muchas veces es la piel el primer reflejo de un proceso multiorgánico.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Consideraciones éticasLa autora informa que obtuvo todos los consentimientos requeridos por la legislación vigente para la publicación de cualquier dato personal o imágenes de pacientes, sujetos de investigación u otras personas que aparecen en los materiales enviados. Ha conservado una copia escrita de todos los consentimientos y, en caso de que lo solicite, acepta proporcionar las copias o pruebas de que de dichos consentimientos han sido obtenidos. Además certifica que el trabajo cumple con la normativa vigente en investigación bioética.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.