El tratamiento de la artrosis postraumática grave del tobillo sigue siendo un reto en nuestros días. Dado que los pacientes afectos de esta afección son frecuentemente jóvenes y activos, la reconstrucción apropiada de los defectos articulares de la articulación tibio-astragalina, si es posible, es muy importante para obtener un buen resultado. Los aloinjertos osteocondrales bipolares frescos (ABOF) constituyen una técnica quirúrgica prometedora, como una alternativa a la artrodesis o a la artroplastia de tobillo en cuanto al alivio de dolor, recuperación funcional y retraso de la progresión a la artrosis.
MétodoSe realiza una revisión de la literatura y se presenta el caso de un paciente varón de 30 años con artrosis bilateral postraumática del tobillo tratado con ABOF; el paciente fue revisado clínica y radiográficamente cada mes durante 15 meses.
ResultadosTanto el dolor como la función post-operatoria mejoraron de forma significativa, alcanzando 94 puntos en el tobillo izquierdo (puntuación preoperatoria de 40 puntos) y 92 puntos en el tobillo derecho (puntuación preoperatoria de 42 puntos).
ConclusionesEl aloinjerto tibio-astragalino fresco parece ser una buena alternativa a la artrodesis o a la artroplastia en el tratamiento de la artropatía degenerativa del tobillo y de los defectos condrales articulares, principalmente en pacientes jóvenes y activos. Esta técnica consigue un buen alivio del dolor, mantiene buena movilidad articular y disminuye el riesgo de artrosis de las articulaciones adyacentes.
The treatment of severe post-traumatic ankle arthritis remains a challenge nowadays. Since patients suffering from this pathology are mainly young and active people, a correct reconstruction, if possible, of the articular cartilage defects of the tibiotalar joint is very important to achieve a good result. Fresh bipolar osteochondral allograft (FBOA) is a promising operative technique, as an alternative to arthrodesis and total ankle replacement, in pain relief, restoration of function and indefinite delay of arthritic disease progression.
MethodsThe authors made a review of the literature and present a case report of a young 30 years-old man, with bilateral post-traumatic osteoarthritis of the ankle, treated with (FBOA). The patient was evaluated clinically and radiographically monthly.
ResultsPain relief and postoperative function was significantly improved reaching 94 points in the left ankle (preoperative of 40 points), and 92 points in the right ankle (preoperative 42 points) AOFAS score.
ConclusionsFresh tibiotalar allografting seems to be a good alternative to arthrodesis and prosthetic replacement, in the treatment of ankle arthropathy and big articular cartilage defects mainly in young and active patients. This procedure achieves a good pain relief, maintaining functional joint motion and decreasing the risk of adjacent joint arthritis.
La artrosis de tobillo puede ser secundaria a múltiples causas. Entre ellas, la artrosis idiopática, poliartritis sistémicas, como la artritis reumatoide y otras poliartritis, y la artrosis postraumática. La artrosis postraumática es la forma más frecuente, representando más del 70% de todos los casos de artrosis de tobillo1. Junto a ello hay varias razones que convierten a la artrosis de tobillo en una enfermedad diferente de la artrosis de cadera o de rodilla: los pacientes son generalmente más jóvenes y la superficie articular de carga es significativamente más pequeña, resultando en mayor presión por unidad de superficie; el tobillo está rodeado por una fina capa de tejidos blandos, lo que puede llevar a complicaciones graves de la cicatrización cutánea2.
Las lesiones del cartílago articular de la articulación tibio-astragalina y la artrosis secundaria del tobillo causan frecuentemente dolor, limitación de la movilidad e incapacidad funcional. Las opciones quirúrgicas cuando el tratamiento conservador fracasa son limitadas. La artrodesis se ha considerado durante mucho tiempo como el patrón de comparación debido a su alivio satisfactorio del dolor3, si bien conlleva limitaciones funcionales inherentes4, afecta a la eficiencia global de la marcha y conduce a una predecible artrosis progresiva del retropié ipsilateral5. La artroplastia total del tobillo conserva la movilidad articular, con mejoría en la marcha, reduciendo la sobrecarga de las articulaciones vecinas, si bien no parece conseguir el mismo nivel de éxito y tasa de supervivencia que otras artroplastias del miembro inferior6,7, especialmente en pacientes jóvenes y activos8, debido a una alta tasa de movilización de los componentes. Estos problemas condujeron a la búsqueda de un método de reparación de la articulación artrósica. El uso de aloinjertos congelados como procedimiento de salvamento en el tratamiento de tumores óseos malignos, aislados o combinados con prótesis, está, por otra parte, bien documentado9.
Material y métodoSe presenta el caso de un paciente varón de 30 años de edad, con artrosis postraumática bilateral del tobillo. A la edad de 18 años el paciente cayó de una altura aproximada de 15 metros mientras practicaba «balconning», sufriendo varias fracturas de extremidades; en el tobillo izquierdo presentó fractura de maléolo medial y de astrágalo, y en el derecho, fractura bimaleolar y de astrágalo. Todas las fracturas fueron tratadas de forma quirúrgica: en el tobillo izquierdo se realizó osteotaxis asociada a osteosíntesis del maléolo medial y del astrágalo, mientras que en el tobillo derecho se realizó osteosíntesis del astrágalo y de ambos maléolos. Todas las fracturas consolidaron, retirándose el material de osteosíntesis unos tres años más tarde.
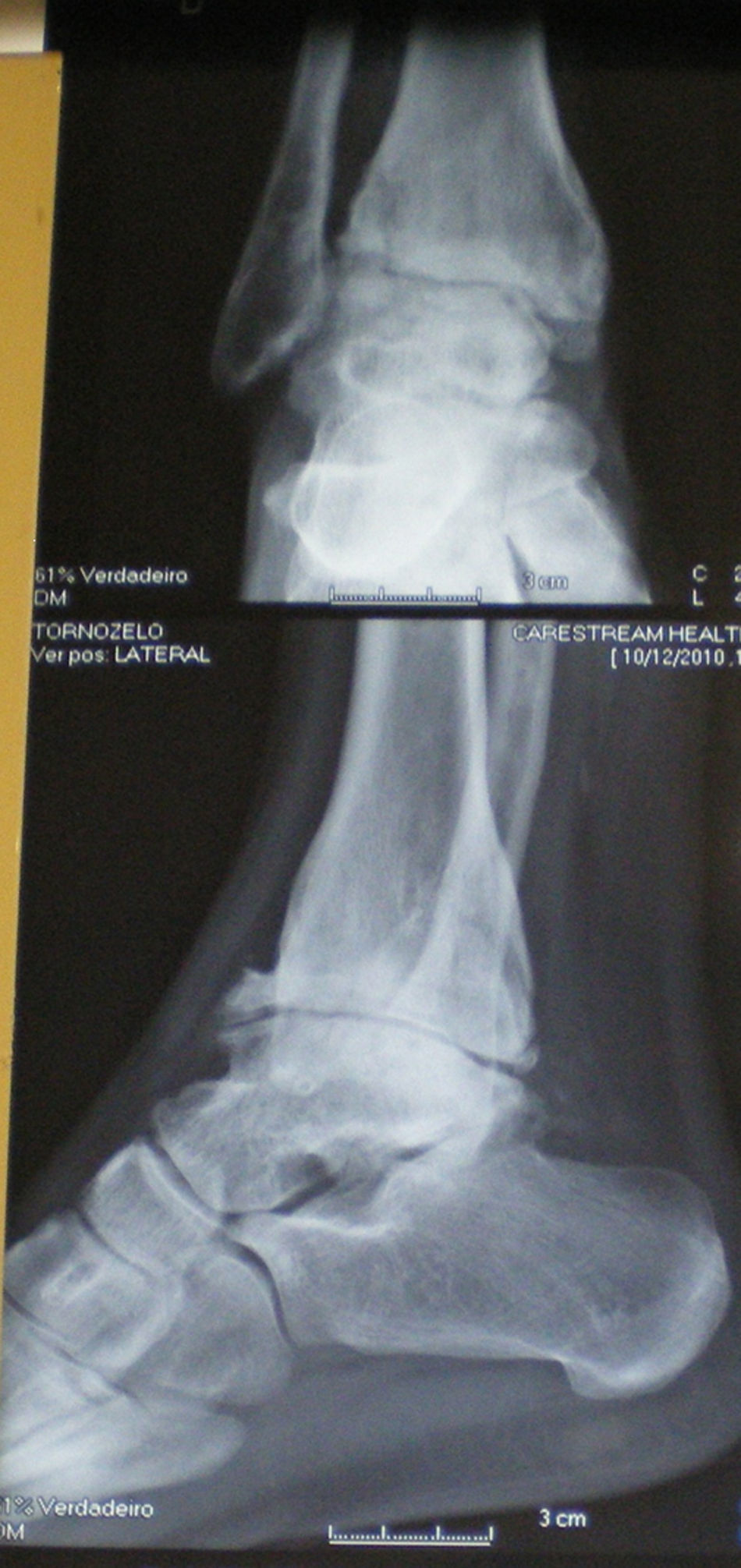
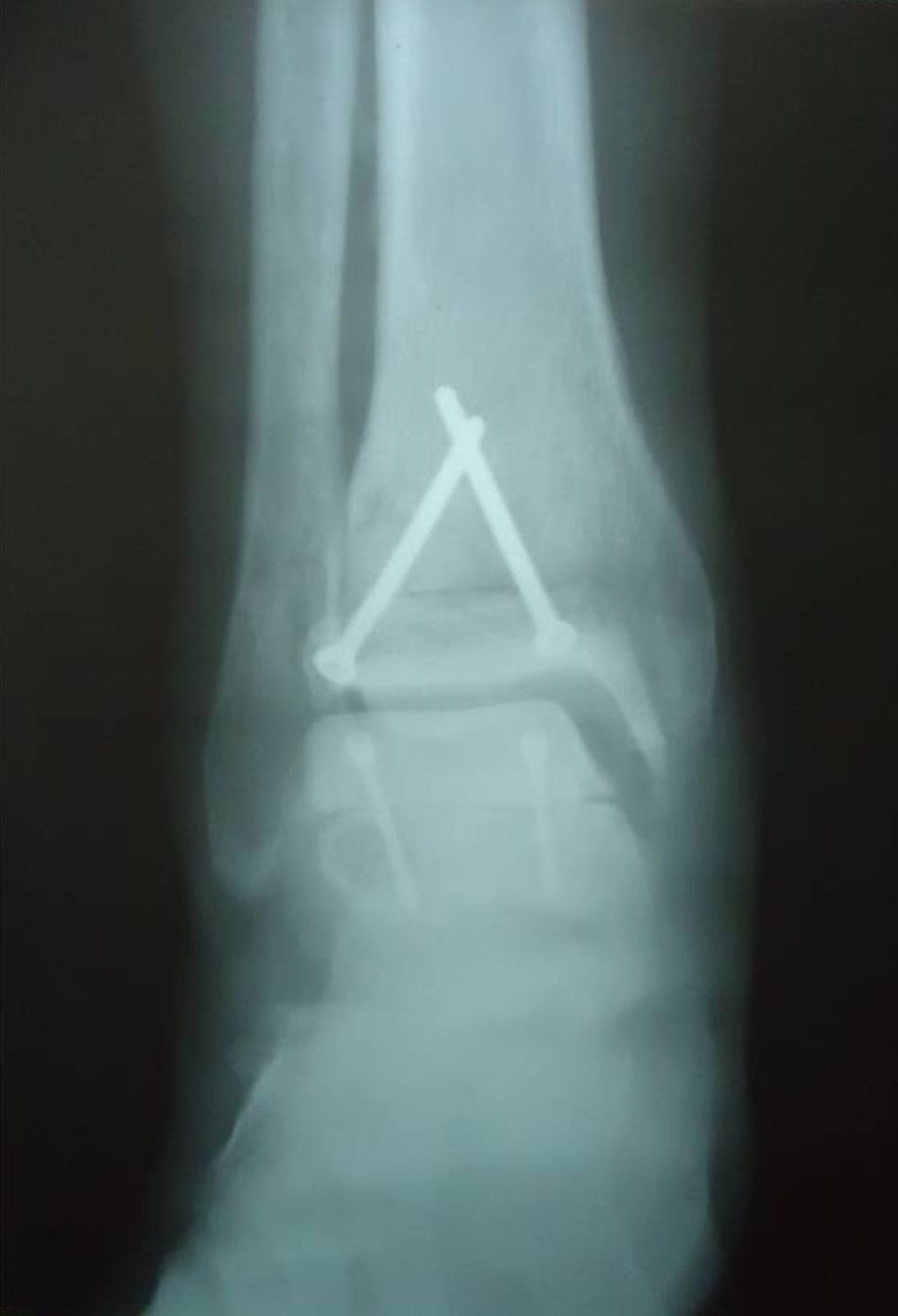
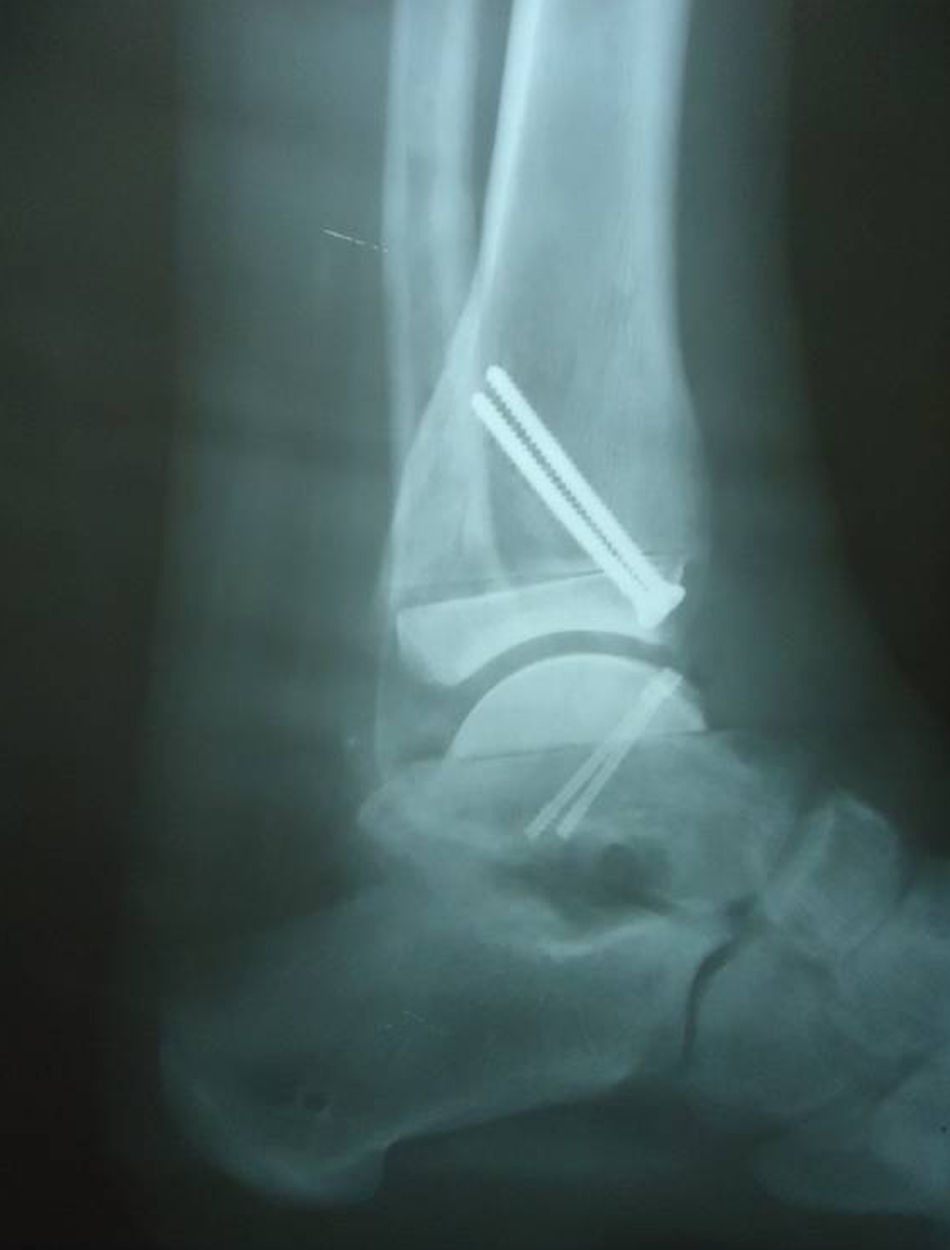
Sin embargo, el paciente desarrolló una grave artrosis postraumática de ambos tobillos (figs. 1 y 2), con gran limitación funcional que le obligaba a usar plantillas en el borde externo de ambos pies para mejorar el apoyo, así como la formación de hiperqueratosis en el borde lateral de las plantas de los pies.
A la edad de 29 años solicitó tratamiento quirúrgico por el grave trastorno y limitación de la marcha. La exploración física mostró una movilidad prácticamente abolida en ambos tobillos, con dolor ocasional que empeoraba con la marcha, sobre todo en el tobillo izquierdo (40 puntos en la escala de la American Orthopaedic Foot and Ankle Surgeons [AOFAS]).
Por tanto, en junio de 2010 se realizó un trasplante con aloinjerto fresco bipolar del tobillo izquierdo.
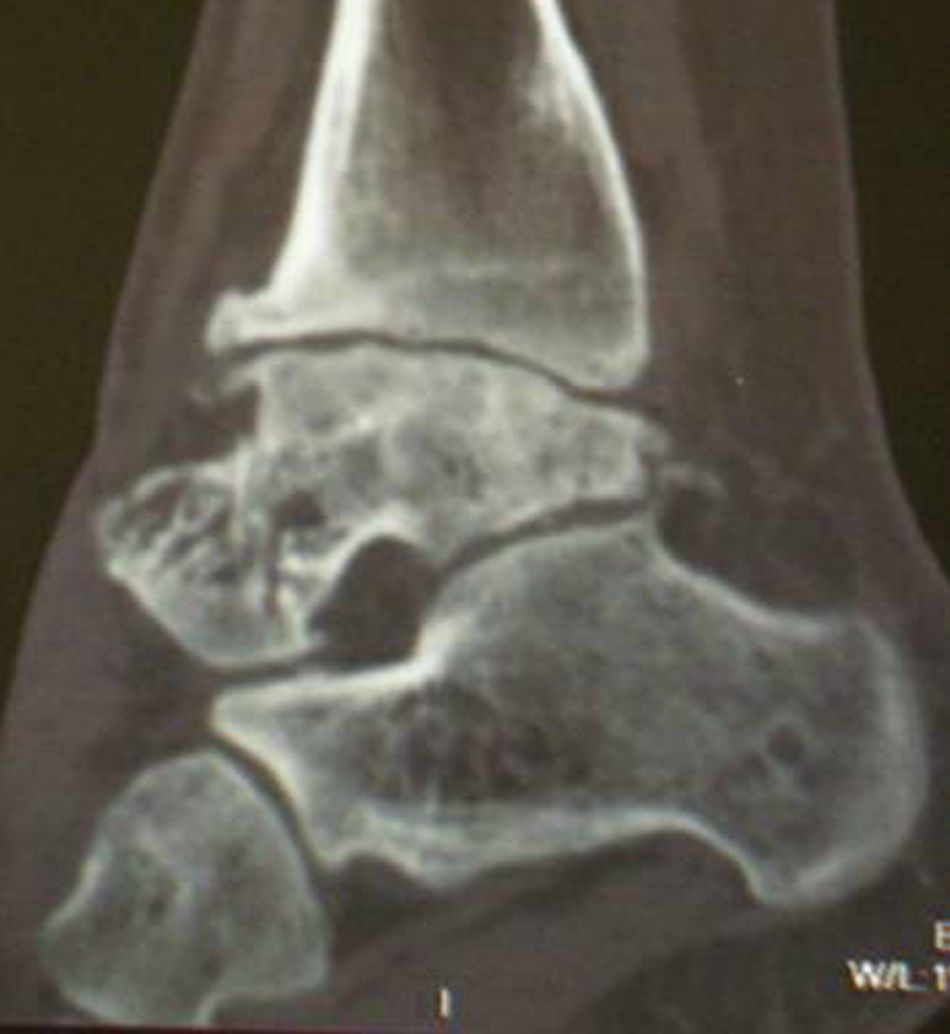
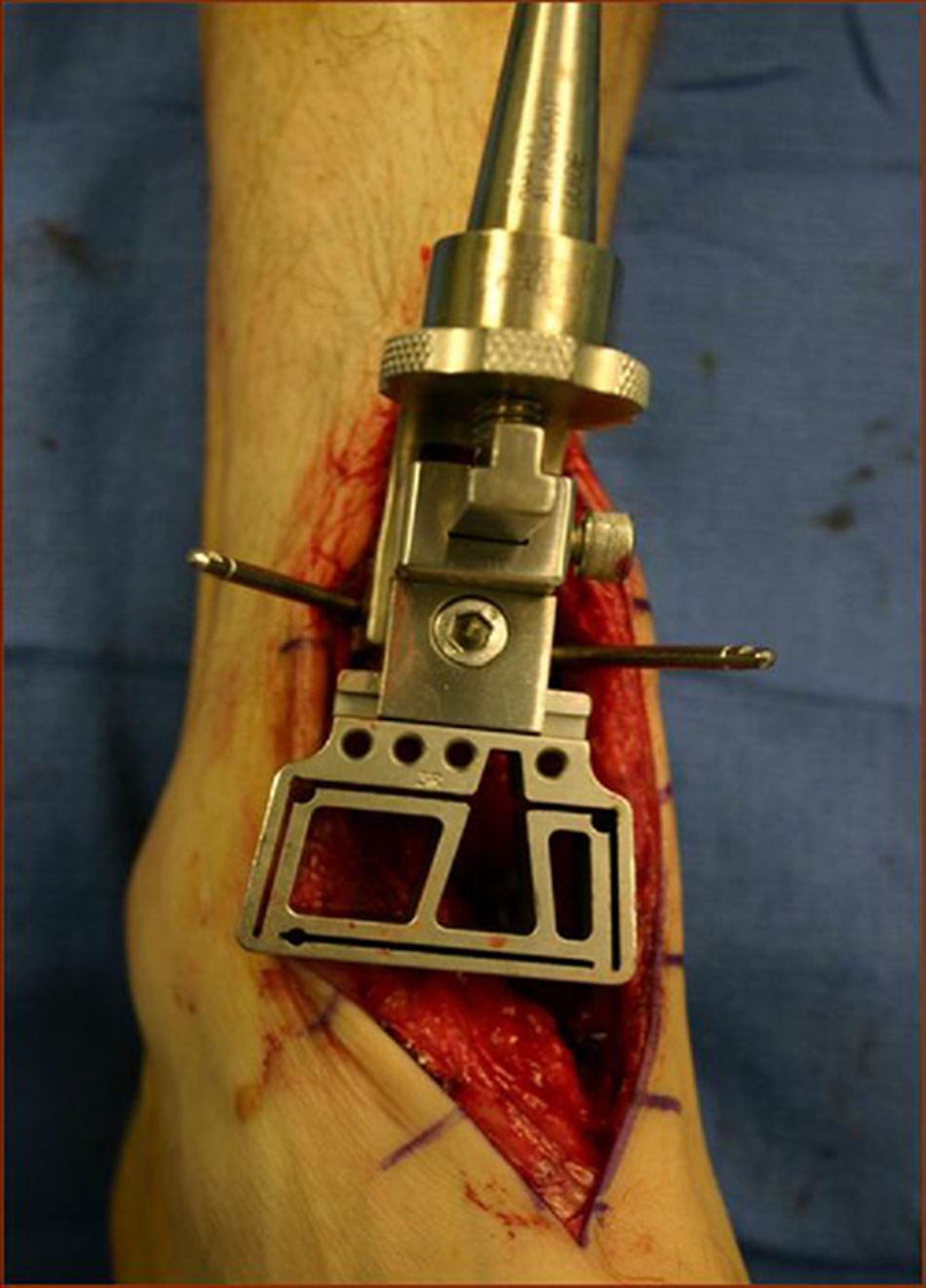
Protocolo quirúrgicoLa evaluación preoperatoria incluyóuna anamnesis y exploración clínica completas, radiografías anteroposterior y lateral en carga de ambos tobillos y una tomografía computarizada (TC) del tobillo izquierdo. Se seleccionó un donante adecuado en cuanto al tamaño articular y se realizó el trasplante 7 días después del fallecimiento del mismo. Se realizaron pruebas serológicas para detectar VIH, sífilis y hepatitis B y C. La extracción del tobillo del donante consistió en la escisión de la articulación completa, incluída cápsula y membrana sinovial. El implante se realizó a través de un abordaje anterior del tobillo, entre los tendones del tibial anterior y del extensor hallucis longus; el pedículo neurovascular se movilizó y desplazó lateralmente, seccionándose longitudinalmente el retináculo para abordar la cápsula articular. Se usó la guía de corte de la prótesis Agility® (DePuy, Johnson & Johnson, Nueva Jersey, EE. UU.) para realizar las osteotomías de tibia y astrágalo (fig. 3)2. Se seccionó también la vertiente medial del maléolo medial a través de la misma guía, dejando intacta la cara articular del maléolo peroneo. Los aloinjertos fueron encastrados a presión en el hueso huésped y fijados con tornillos de compresión.
Guía de corte de la prótesis Agility® (DePuy, Johnson & Johnson, Nueva Jersey, EE. UU.) colocada sobre la tibia distal en Jeng CL2.
El paciente permaneció ingresado durante una semana; se inmovilizó con una bota de yeso durante 4 semanas, sin permitirse el apoyo; a partir de la quinta semana comenzó a usar una ortesis de marcha las 24 horas, hasta el quinto mes desde la intervención. A partir del sexto mes se retiró la ortesis y se autorizó la carga completa.
En junio de 2011, al año de la intervención del tobillo izquierdo, se realizó la misma técnica en el tobillo derecho, que presentaba una puntuación de 42 en la escala AOFAS.
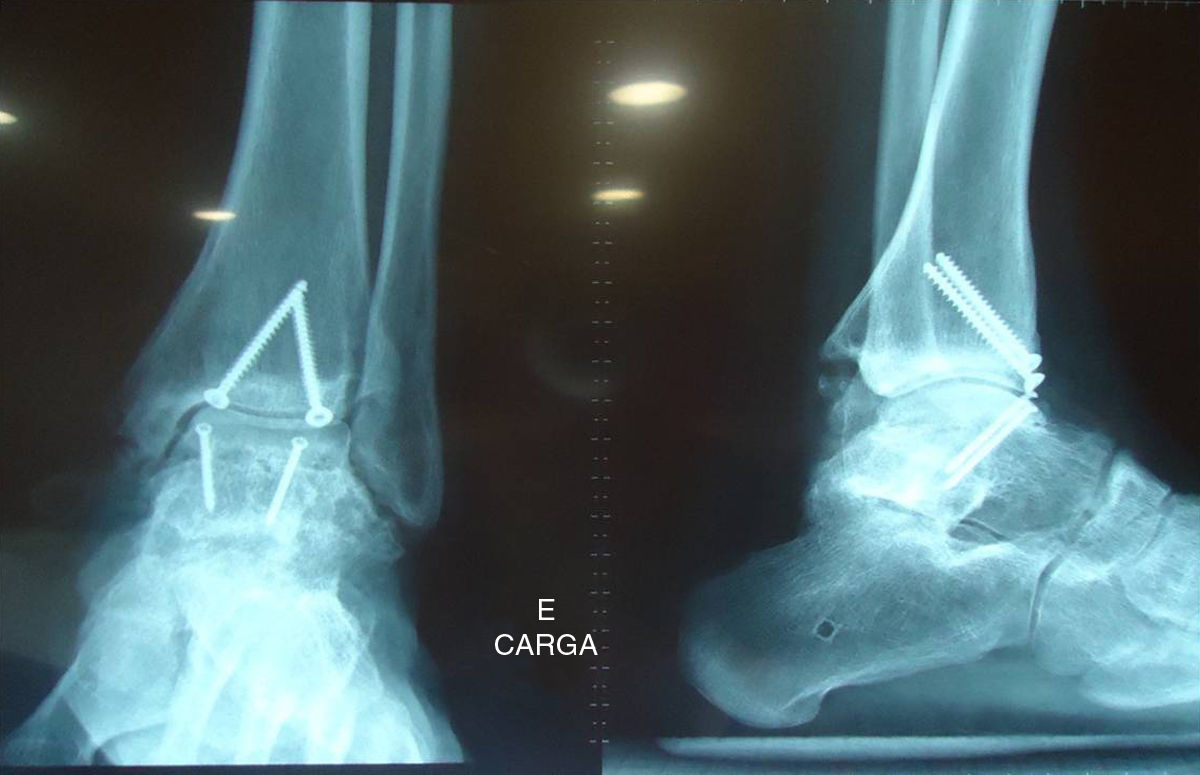
ResultadosA los 15 meses de la intervención del tobillo izquierdo (fig. 4) y tres de la del tobillo derecho (figs. 5 y 6) el paciente se encuentra asintomático, con marcha en apoyo plantígrado, sin dolor, llevando una ortesis de marcha tipo bota las 24 horas en la extremidad derecha. La exploración física muestra muy buena movilidad en el tobillo izquierdo (45° de flexión plantar y 25° de flexión dorsal), con una puntuación de 94 en la escala AOFAS. El tobillo derecho presenta 40° de flexión dorsal y 20° de flexión plantar (92 puntos en la escala AOFAS).
Radiográficamente, la interfaz hueso huésped/injerto está consolidada en el tobillo izquierdo (fig. 4); la radiografía en carga muestra cierto estrechamiento de la interlínea articular. En el tobillo derecho se aprecia una imagen radiotransparente en la transición hueso huésped/implante y el astrágalo presenta cierta osteocondensación (figs. 5 y 6) tres meses después de la cirugía, lo que podría generar complicaciones futuras, como colapso del injerto, osteólisis y osteonecrosis, previamente descritas en la literatura. Sin embargo, por el momento el paciente está satisfecho, asintomático, sin dolor y con buena movilidad en ambos tobillos.
DiscusiónEl trasplante articular de tobillo utilizando aloinjertos osteocondrales frescos de ambas superficies ha sido descrito de forma esporádica en la literatura. El concepto de reconstrucción biológica utilizando injertos osteocondrales representa una alternativa en el tratamiento de las lesiones degenerativas articulares. Aunque el uso clínico de aloinjertos en la rodilla está más difundido, su uso en otras articulaciones, como el tobillo, está aún en desarrollo8. Los aloinjertos osteocondrales frescos son compuestos consistentes en cartílago hialino viable y maduro, apropiado anatómica y arquitecturalmente, anclado en un andamio de hueso subcondral acelular, formando prácticamente una unidad estructural y funcionalmente intacta para sustituir a los componentes correspondientes de la articulación huésped, deteriorados o ausentes. Se ha demostrado que un alto porcentaje de condrocitos pueden sobrevivir varios años tras su trasplante10,11. El hueso de soporte eventualmente consolida con el hueso huésped por sustitución progresiva11. Estudios de piezas recuperadas han demostrado que los condrocitos sobreviven tanto almacenados en hipotermia12,13 como trasplantados mientras mantienen su actividad metabólica14 y mantienen la matriz extracelular circundante15,16, lo que les protege de la inmunovigilancia del huésped17. Sin embargo, persiste un cierto riesgo de transmisión de enfermedades8.
La selección apropiada del paciente es imprescindible. La evaluación preoperatoria incluye una historia clínica y exploración física completas. La historia debe documentar traumatismos anteriores, intervenciones quirúrgicas y comorbilidades. Además, es importante comprender las necesidades funcionales y laborales del paciente, así como sus expectativas en cuanto al resultado de la intervención. Un buen resultado del trasplante de tobillo depende de una selección apropiada del tamaño del aloinjerto en relación al huésped, de una preparación cuidadosa de la pieza y del lecho receptor, manteniendo un grosor adecuado de las piezas trasplantadas y una estabilización adecuada mediante osteosíntesis2. El trasplante de tobillo puede realizarse por un abordaje anterior, como en este caso, o por un abordaje lateral transperoneal2,9. Un protocolo de rehabilitación minucioso es imprescindible para obtener una amplitud de movimientos adecuada. Nuestro paciente siguió el protocolo descrito por Giannini et al.18: dos semanas con yeso, comenzando la movilidad pasiva continua inmediatamente después de retirar el yeso; marcha con bastones, en descarga, los tres primeros meses; al cuarto mes, comenzar con apoyo parcial cuando los signos precoces de consolidación sean aparentes, permitiéndose el apoyo completo entre los 6 y 8 meses después de la intervención. En este momento se autoriza practicar ciclismo y natación, prohibiéndose todos los deportes de impacto durante el primer año9.
Estos mismos autores18 realizan una evaluación postoperatoria de sus pacientes mediante artroscopia y biopsia; al año del implante, el estudio histológico mostró escasos proteoglicanos con fibras colágenas desorganizadas, pero con más del90% de los condrocitos viables9,18.Si se define el fracaso como la necesidad de retirar el aloinjerto de tobillo, Tontz et al.2 obtuvieron un 100% de supervivencia a los 21 meses; Meehan et al.2 tuvieron una tasa de supervivencia del 54% a los dos años; Giannini et al.2, a los 31 meses, un 81% de supervivencia.
En el caso presentado, los tornillos se colocaron desde anterior y oblicuos, en vez de perpendiculares y más posteriores en la articulación. Esto puede explicar cierto grado de colapso en la parte posterior del aloinjerto (fig. 6). Junto a ello, el paciente comenzó a usar una ortesis (bota) de marcha las 24 horas a la quinta semana, si bien no se autorizó la carga parcial hasta el quinto mes. El apoyo total, con calzado normal, comenzó alrededor del sexto mes del postoperatorio.
En la revisión de la literatura encontramos diferentes modos de fracaso del implante: no unión al hueso huésped, artrosis, fractura y colapso. Los fracasos precoces se atribuyeron a una adaptación subóptima del tamaño del implante y a errores técnicos, que llevaron habitualmente a la fragmentación y al colapso en este entorno biomecánicamente muy exigente18,19. Hay otras complicaciones asociadas con la técnica, como fracturas intraoperatorias (del injerto o del peroné), fijación pobre del implante, subluxación, infección y osteólisis. Los fracasos estructurales habitualmente tienen lugar en los primeros 6 a 12 meses8. El estudio radiográfico evolutivo mostró pinzamiento articular, osteofitosis y esclerosis, incluso en casos con resultados clínicos excelentes. Si aparecen estas complicaciones el cirujano debe estar preparado para su tratamiento mediante desbridamiento articular, repetición del injerto o retirada del material. Cuando el procedimiento fracasa, las salidas son la artroplastia de sustitución, o bien la artrodesis20.
Las mejoras en la técnica quirúrgica y la selección de los injertos han proporcionado mejores resultados a corto plazo, pero la supervivencia de los injertos aún es desconocida. Los resultados clínicos de los trasplantes de tobillo parecen ser buenos inicialmente, deteriorándose con el tiempo. La experiencia hace disminuir la tasa de complicaciones, por un mejor tratamiento de las partes blandas, exposición adecuada, uso de injertos de tamaño correcto, limpieza de los desfiladeros medial y lateral evitando la impactación y mejor alineación de los injertos. Giannini et al.18 consideran que un tamaño preciso del injerto, una adaptación y fijación estables y diferir el apoyo son los factores clave para el éxito. Nuestro paciente obtuvo un resultado excelente en cuanto a dolor y movilidad, con 94 puntos de la escala AOFAS en el tobillo izquierdo y 92 en el derecho, si bien a corto plazo, resultados son similares a los de otros autores18,20,21.
Algunos autores consideran el trasplante de tobillo como el tratamiento primario en lesiones osteocondrales del astrágalo y como una intervención para ganar tiempo en situaciones de salvamento por artrosis postraumáticas, secundarias a artritis, a osteonecrosis o a artropatía hemofílica en pacientes jóvenes. Jeng et al.22 sugieren que los candidatos al trasplante deben ser pacientes demasiado jóvenes para una artroplastia de sustitución, tener un bajo índice de masa corporal y una alineación normal de la extremidad. Giannini et al.18,19 exponen unos criterios de inclusión y exclusión más específicos: pacientes menores de 55 años; artrosis unilateral de tobillo grado III; no alteración de la anatomía del tobillo; no osteopenia ni artritis reumatoide ni infección ni enfermedad vascular o neurológica. La mala alineación de la extremidad o la inestabilidad serían contraindicaciones relativas. Görtz et al.8 consideran que la artritis inflamatoria es una contraindicación relativa para el procedimiento; obtuvo peores resultados en pacientes jóvenes, con alto índice de masa corporal y alteración angular preoperatoria significativa.
El aloinjerto osteocondral bipolar fresco (AOBF) parece representar una buena alternativa a la artrodesis y a la artroplastia en la artrosis postraumática de tobillo. Proporciona alivio del dolor y recuperación de la movilidad articular del tobillo, aspectos muy importantes en pacientes jóvenes y activos, no deseables para una artrodesis o una artroplastia total. Las distintas ventajas del aloinjerto articular son la conservación del sustrato óseo y la prevención de la artrosis de las articulaciones vecinas. El procedimiento implica diversas dificultades técnicas, que conlleva una larga curva de aprendizaje. La selección adecuada del tamaño del injerto, la adaptación y fijación estables y el retraso del apoyo parecen ser factores clave para un buen resultado.
Con el número limitado de trasplantes de tobillo publicado y la relativa alta tasa de fracasos es difícil determinar cuál es el paciente óptimo para esta técnica. Aunque los resultados preliminares son prometedores, con resultados muy buenos y más de la mitad de los pacientes con alivio del dolor en varias series publicadas, se necesitan estudios comparativos controlados, tanto con artrodesis como con artroplastias de tobillo y con seguimiento más largo, bien para confirmar una mayor supervivencia del cartílago y la validez de esta técnica.
AgradecimientosUn especial agradecimiento al Profesor S. Giannini, Instituto Ortopédico Rizzoli, Universidad de Bolonia, Italia.
Nivel de evidenciaNivel de evidencia II.
Protección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.