El tratamiento quirúrgico del aflojamiento de la cúpula acetabular en las artroplastias totales de cadera (ATC) supone un reto para el cirujano ortopédico que persigue la reconstrucción de la cavidad cotiloidea, un restablecimiento del centro de rotación anatómico de la cadera y la recuperación del hueso remanente con vistas a nuevas revisiones quirúrgicas. Dependiendo de la pérdida ósea originada, la cirugía de recambio acetabular será sencilla o muy compleja1. En las formas leves es suficiente la reimplantación de una cúpula primaria a presión, pero cuando la pérdida ósea es mayor, se recomiendan modelos especiales de cúpulas sin cementar o cotilos cementados sobre injertos compactados.
Para aumentar la estabilidad se utilizan dos tipos de anillos, de sostén, refuerzo o antiprotrusivos y de reconstrucción. En las formas con gran destrucción ósea, donde el centro de rotación está elevado y la sujeción de un implante convencional sería imposible, se recomiendan, entre otras alternativas, la colocación de un anillo de reconstrucción fijado al iliaco. Esta técnica estabiliza con un armazón que se apoya en aloinjertos, facilitando la reubicación del centro de rotación y permitiendo la cementación de un núcleo de polietileno. Presentamos nuestra experiencia con la utilización de anillos de reconstrucción en grandes pérdidas óseas acetabulares.
MATERIAL Y MÉTODO
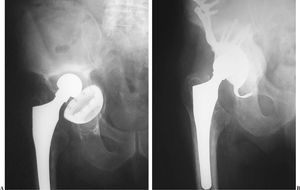
Entre los meses de enero de 1999 y septiembre de 2002 se realizaron 81 recambios del componente acetabular en ATC. En 25 casos se colocaron cúpulas cementadas de polietileno, en 12 sobre anillos de soporte o antiprotrusivos y en 13 sobre anillos de reconstrucción tipo GAP® (Graft Augmentation Prosthesis) (Stryker), sobre los que centramos nuestro estudio. El tiempo de seguimiento osciló entre 25 y 60 meses, con una media de 37 meses. Este anillo de reconstrucción (fig. 1) está fabricado en titanio y posee dos prolongaciones superiores con orificios para la fijación mediante tornillos en ilion e isquion, y un gancho inferior que es moldeable para su ajuste al borde inferior de la cavidad acetabular. Las prolongaciones pueden recortarse y moldearse para adaptarlas a la configuración anatómica del iliaco. El anillo se colocó tras la limpieza y regularización del acetábulo y aposición e impactación de aloinjertos extraídos de cabezas femorales procedentes del banco de huesos. Después de la cementación se insertó una cúpula de polietileno en la cavidad metálica (fig. 2), siendo posible modificar la orientación, en inclinación y anteversión, para favorecer la estabilidad y congruencia con la cabeza protésica. El primer modelo o GAP-1® sólo poseía orificios para tornillos en la zona externa, posteriormente en el modelo GAP-2® se ampliaron los orificios a toda la extensión del anillo.
Figura 1. Anillo de reconstrucción GAP-1®.
Figura 2. Colocación del anillo sujeto en cresta iliaca y cementación de una cúpula de polietileno. La rama superior ha sido recortada.
La edad media de los pacientes fue de 71 años (56-83), 5 eran hombres y 8 mujeres. Los pacientes fueron intervenidos, como media, 122 meses después de la cirugía primaria (8-276 meses). La vía de acceso fue anterior en 9 casos y posterolateral en los 4 restantes. El componente fracasado fue del modelo de Charnley en tres casos, PCA en 5, dos cotilos de Müller y otros tres de diferentes cotilos no cementados. En 11 pacientes se colocó un cotilo cementado de 28 mm y en dos de 22 mm de diámetro. Los defectos óseos se clasificaron siguiendo a Gross et al2 (tabla 1) en la radiografía preoperatoria y por visión directa en el momen-to de la cirugía. La duración media del tiempo quirúrgico fue de 110 minutos (85-165). En 8 casos se revisó el componente femoral en el mismo acto quirúrgico implantándose 6 vástagos modulares con apoyo diafisario y dos modelos de anclaje metafiso-diafisario.
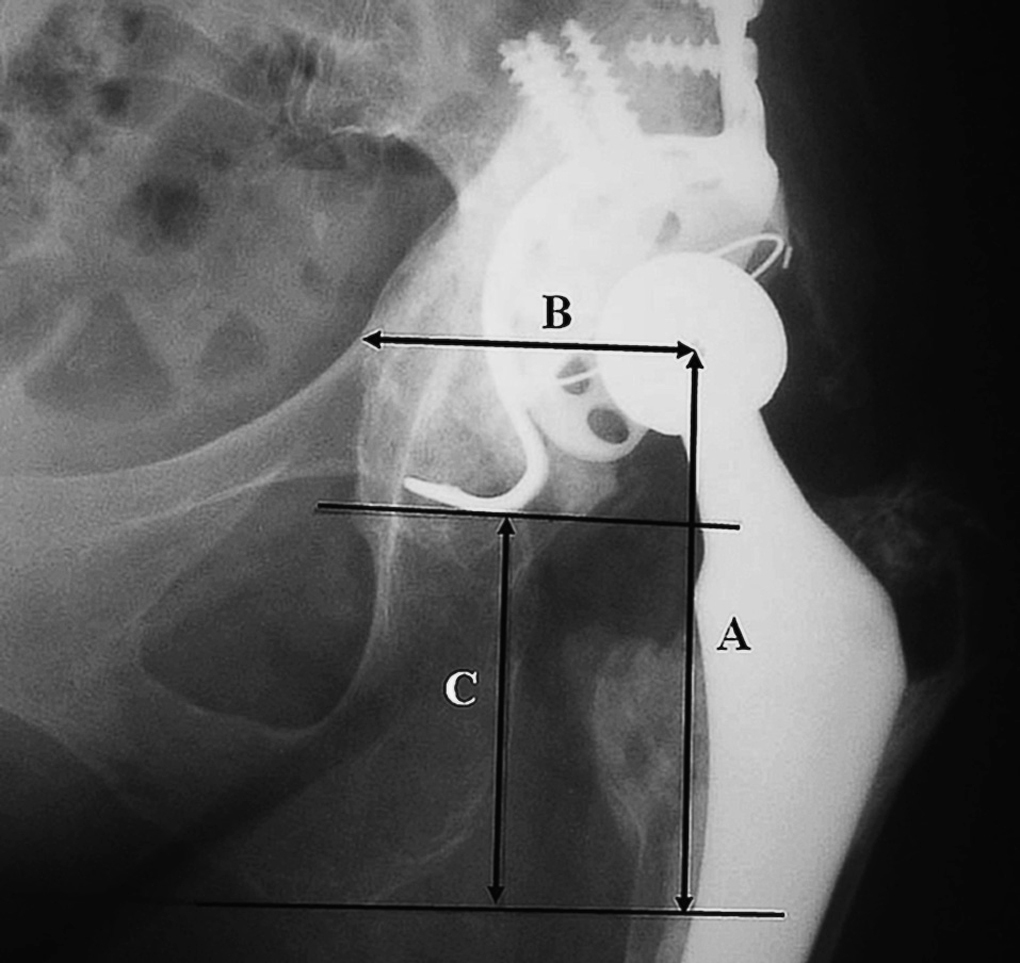
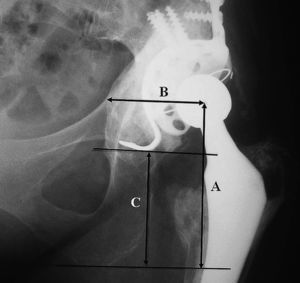
La estancia media hospitalaria fue de 18 días (11-26). En todos los casos se mantuvo en descarga la extremidad durante dos meses. En la radiografía preoperatoria se midió la distancia entre el centro de la cabeza protésica y la línea inferior biisquiática, distancia que fue comparada con la radiografía postoperatoria inmediata. Para evaluar los resultados radiográficos medimos las radiografías en el postoperatorio inmediato y luego cada 6 meses. Se efectuaron cuatro mediciones en las radiografías postoperatorias: distancia entre la línea inferior biisquiática y el centro de la cabeza protésica (A), distancia entre el centro de la cabeza protésica y el borde medial del acetábulo (B), distancia entre el punto inferior del anillo y la línea biisquiática (C) (fig. 3) y el ángulo acetabular en la radiografía anteroposterior (intersección entre la línea bisiquiática y la inclinación del anillo). Igualmente se recogieron la dismetría de extremidades, la facilidad y necesidad de soporte para la deambulación y las complicaciones aparecidas a lo largo del seguimiento.
Figura 3. Mediciones radiográficas (ver texto).
RESULTADOS
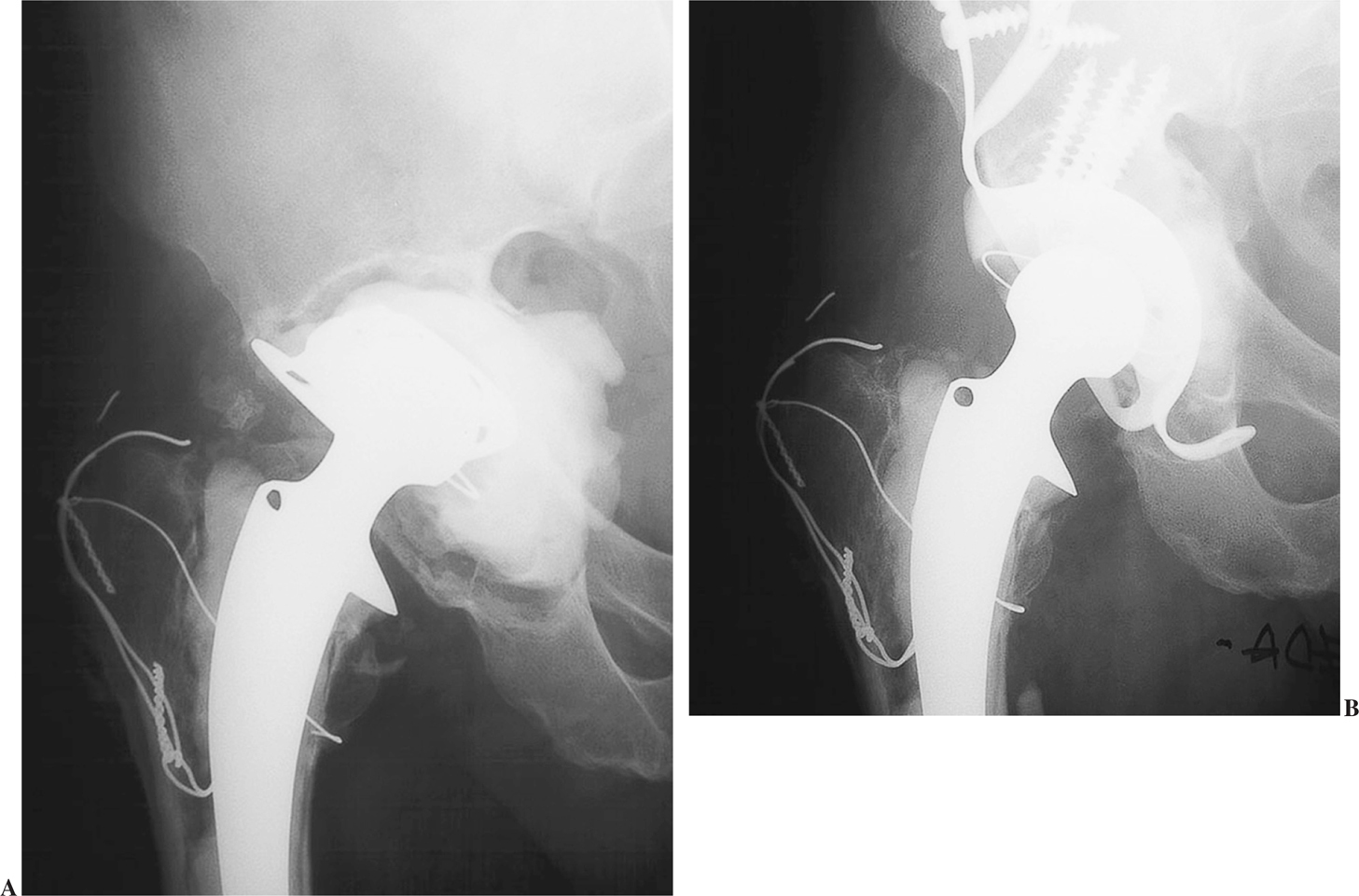
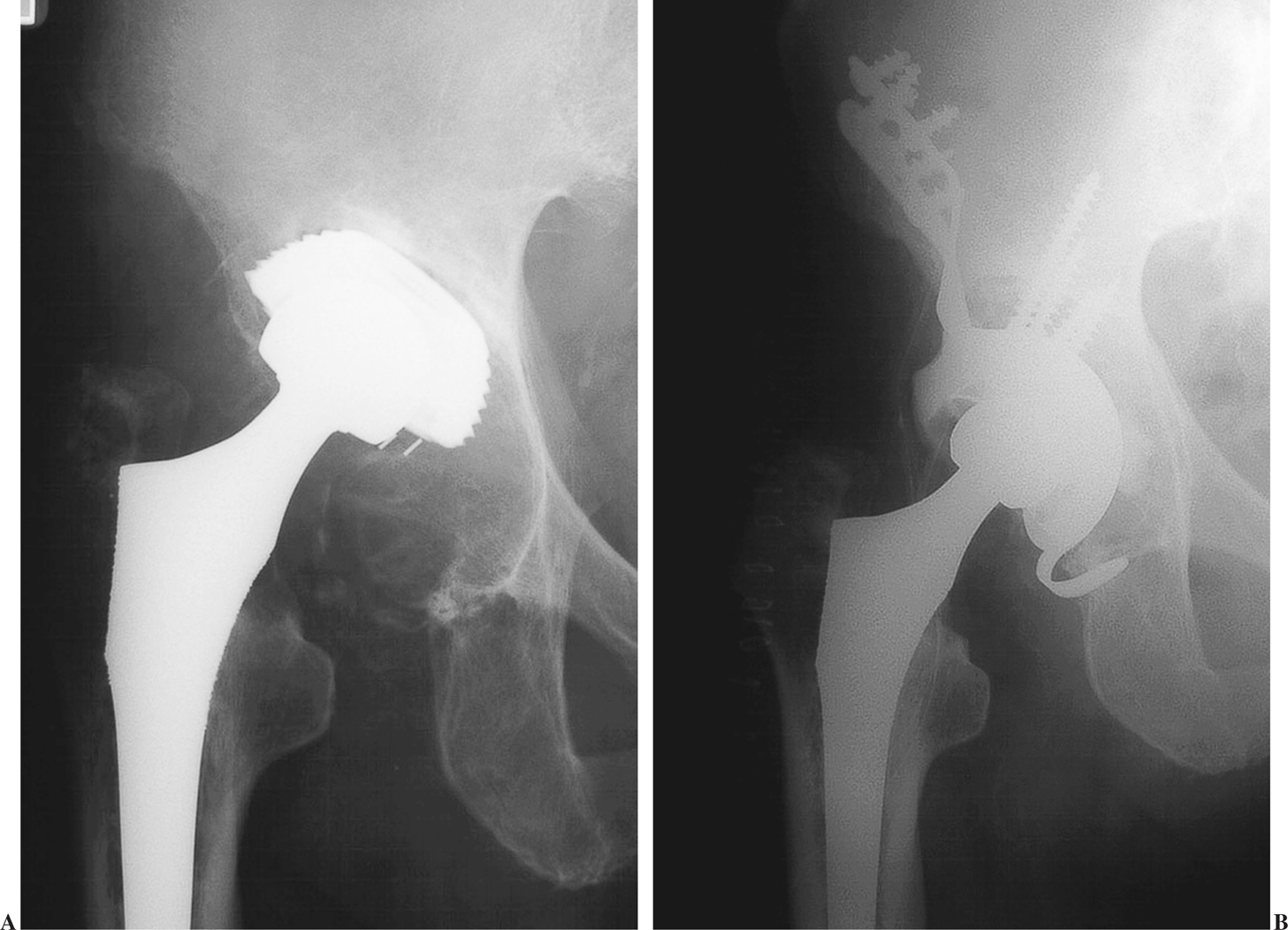
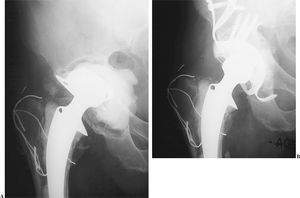
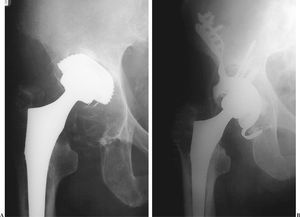
Siguiendo la clasificación de Gross et al2, 7 pacientes presentaron defectos de tipo 3 (fig. 4) y 6 de tipo 4 (fig. 5). Ningún paciente se perdió durante el seguimiento. En un caso se produjo una lesión yatrógena de la vena femoral que precisó sutura. Un paciente, a los 22 días del implante, sufrió una luxación posterior que se redujo manualmente sin que ello alterara el resultado. Otro paciente presentó un cuadro de infección superficial que se solucionó con curas locales y protección antibiótica. El descenso del centro de rotación fue de 4 cm de media (1,8-5,8). La inclinación del componente fue de 46,4° (45-55°). No se apreció ninguna modificación en el ángulo de inclinación acetabular con el paso del tiempo.
Figura 4.(A) Defecto tipo 3. (B) Radiografía a los 42 meses.
Figura 5.(A) Defecto tipo 4. (B) Radiografía a los 32 meses de evaluación.
En el postoperatorio inmediato la media de la distancia A fue de 9,5 cm (7-11), la media de la distancia B fue de 4,5 cm (3,5-6) y la media de C fue de 4,2 cm (3,7-6,2). Al "final del período de seguimiento, la media de la distancia A era de 9,2 cm la B era de 4,2 cm y la C de 4 cm.
La dismetría de las extremidades inferiores descendió de 6,3 cm a 3,1 cm de media. Ocho pacientes caminaron sin soporte externo, 4 con ayuda de un bastón y otro con muletas de apoyo antebraquial.
DISCUSIÓN
La primera dificultad para tratar los defectos óseos acetabulares es su clasificación. La determinación del volumen de osteólisis que se produce tras el fracaso de la cúpula acetabular es esencial para indicar una técnica quirúrgica, pero la comprobación de su tamaño es difícil apoyándose sólo en las radiografías convencionales. Otros métodos recomendados han sido la evaluación progresiva del defecto óseo mediante radiografías seriadas y, aunque no está aún estandarizado, la reconstrucción con tomografía axial3.
Se han descrito diferentes clasificaciones de las pérdidas óseas que aparecen tras los aflojamientos acetabulares. Las clasificaciones publicadas por Paproski et al4, Engh et al3, Gross et al2 y por D'Antonio et al5, recomendadas por la Academia Americana de Cirujanos Ortopédicos, son las seguidas mayoritariamente en la literatura. Exist,e no obstante, el convencimiento de que ninguna de estas clasificaciones tiene suficiente fiabilidad inter e intraobservador, ni tampoco aportan información de la situación preoperatoria del remanente óseo, lo que pone en duda su utilidad6,7. No obstante, y sobre todo para comparar los resultados, es ineludible clasificar los defectos junto a los hallazgos en el acto operatorio, ya que es común que el defecto etiquetado en la radiografía preoperatoria aumente con la visión directa intraoperatoria.
Hemos utilizado la clasificación de Gross et al2, que además de ordenar los defectos según su morfología y tamaño, orienta sobre las opciones terapéuticas más aconsejables. En el tipo 1 recomiendan cúpulas convencionales de cirugía primaria; en el tipo 2, si está en contacto el 50% del hueso receptor, se utilizará aloinjerto troceado con cotilo estándar no cementado o un megacotilo. Si el contacto es menor a ese 50% aconseja la colocación de injerto impactado con malla y cotilo cementado o injerto impactado con anillo de sostén y cúpula cementada. Si el defecto contenido es global debería usarse un anillo de reconstrucción que solidarice el isquion y el ilion. En el tipo 3 es necesario elevar el centro de rotación y aconsejan implantar un cotilo oblongo o aloinjerto estructural que soporte menos del 50% de la cúpula protésica. En el tipo 4 la pauta incluye el aporte de aloinjertos y anillo de reconstrucción. Si en este tipo se asocia una discontinuidad pélvica debe valorarse la colocación de una placa de osteosínstesis y un anillo de reconstrucción8.
El tratamiento de la movilización aséptica de los componentes cotiloideos ha sido objeto de numerosas publicaciones. La necesidad de un contacto implante-hueso receptor superior al 50% es una premisa que diferencia las alternativas terapéuticas. Si este contacto es posible, la mejor solución es el implante de una cúpula impactada a presión o bien de una megacúpula también con fijación primaria9. La colocación de una cúpula con un centro de rotación elevado ha sido defendida por algunos autores10, mientras que los componentes bilobulados han originado fracasos en cifras cercanas al 25% con períodos medios de seguimiento1,11.
Si ese contacto mínimo no es posible, las posibilidades terapéuticas recomendadas en la literatura son también múltiples. En defectos segmentarios o cavitarios aislados y localizados, la colocación de un anillo de sostén con aloinjertos en el transfondo cotiloideo y la cementación de un cotilo de polietileno es una alternativa válida12,13. Sin embargo algunos autores14, analizando diferentes tipos de anillos de sostén, encuentran un 17% de deslizamientos y un 23% de reoperaciones con una media de seguimiento ligeramente superior a los 4 años. Otros autores15, sin embargo, presentan buenos resultados, achacando los fracasos al relleno de los defectos con cemento o a un contacto superior al 60% entre los aloinjertos y la cúpula protésica.
Otra opción quirúrgica es la técnica de injertos compactados16 que convierte los defectos en cavitarios mediante mallas y tornillos, aplicación de aloinjertos y eventualmente colocación de anillos o cajas17. En algunas series18, la técnica de injertos compactados ha ofrecido una supervivencia del 92%, a los 15 años. En pacientes menores de 50 años con defectos acetabulares y pérdida ósea se han publicado supervivencias del 80% a los 20 años19.
Cuando los defectos son extensos y mediales o cavitarios amplios los anillos de reconstrucción asociados a aloinjertos han mostrado buenos resultados20,21. En la literatura son abundantes los trabajos referidos a esta técnica que se apoya en la descarga biomecánica de los aloinjertos. Los períodos de evolución son todavía cortos22 y se han referido emigraciones del anillo en el período inicial que luego parecen estabilizarse23.
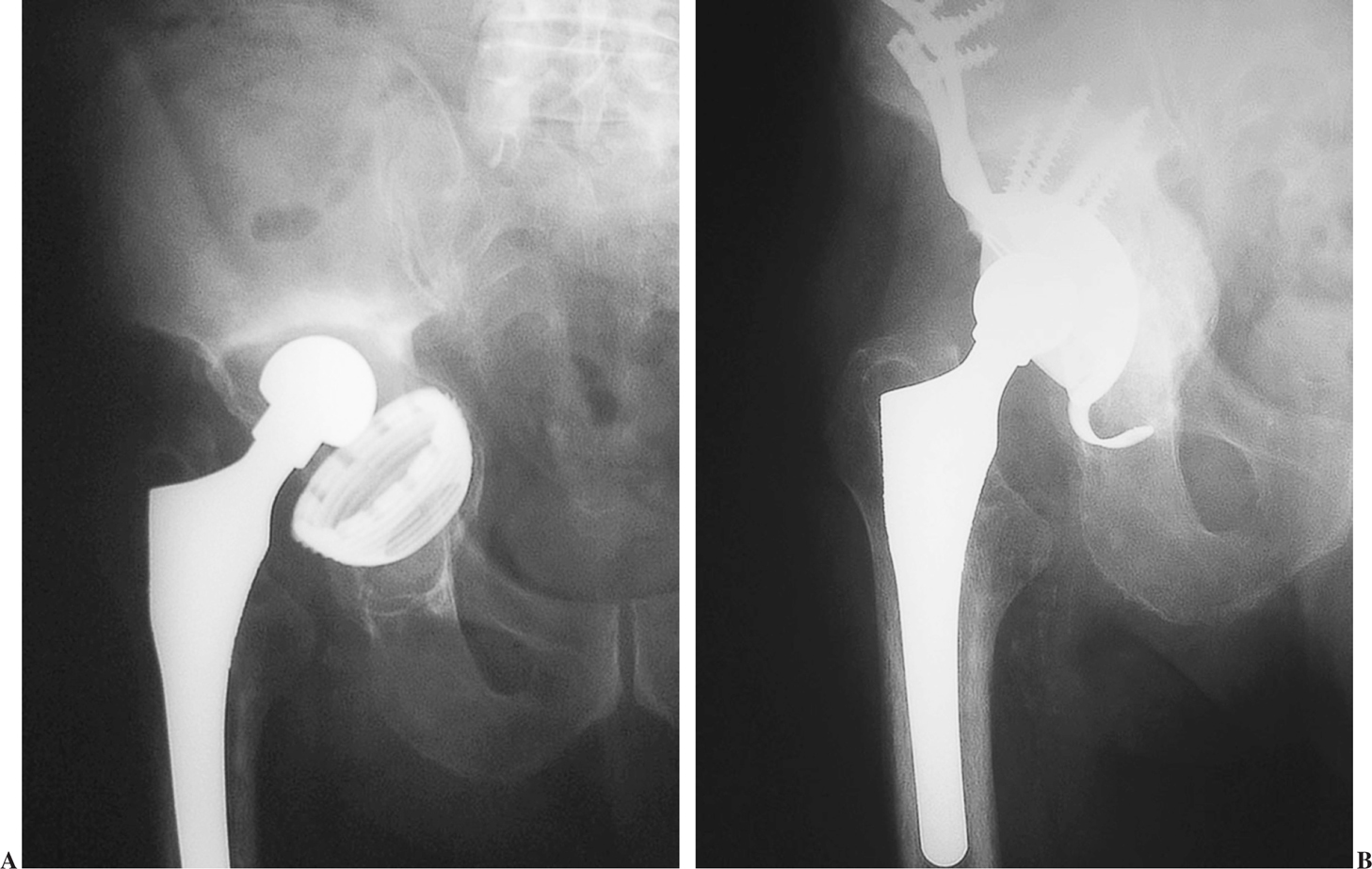
La utilización de un anillo de reconstrucción como el empleado por nosotros es una alternativa atractiva que aumenta la solidez del montaje, estimula las fuerzas compresivas de los aloinjertos y restituye el deposito óseo de manera precoz (fig. 6). Además, recupera la posición del centro de rotación gracias al garfio inferior. Por otro lado, la cementación del núcleo de polietileno modifica la verticalidad y la ante o retroversión, aumentando la estabilidad de la nueva articulación. En series amplias la supervivencia de estos montajes llega al 75% con 15 años de seguimiento24. Como gestos quirúrgicos se aconseja la utilización de aloinjertos troceados y que la capa de cemento sea de 2 mm de espesor como mínimo25.
Figura 6.(A) Defecto tipo 4. (B) Excelente integración de los aloinjertos a los 4 meses de la intervención.
Nuestra serie tiene un escaso tiempo de seguimiento y hemos realizado tan sólo una valoración radiográfica. No obstante, algunos trabajos24 sostienen que la evaluación clínica de estas técnicas tiene poca solidez, ya que valoran cúpula y vástago al mismo tiempo y se trata de pacientes multioperados. Hemos seguido los criterios de fracaso ya descritos por otros autores, rotura de tornillo o garfio, migración superior a 4 mm en dirección horizontal o vertical, cambio en la angulación acetabular mayor de 5°25 o necesidad de nueva cirugía24. Las complicaciones fueron escasas, sólo una luxación posterior, una infección superficial y una lesión vascular intraoperatoria. En ningún paciente observamos deslizamientos o movilizaciones del anillo ni de la cúpula cementada; tampoco se comprobaron roturas de material. No hemos tenido ningún caso de fracaso ni precisado reintervenir a ningún paciente. En otras series los aflojamientos del anillo aparecen en el 6%, luxaciones en el 10% y deslizamientos de la cúpula cementada en el 5%24. Los resultados radiográficos de nuestra serie muestran que en el tiempo de evolución estudiado no se han producido tampoco migraciones llamativas del anillo hacia la zona superior o medial.
La discontinuidad pélvica es el defecto óseo de mayor gravedad, supone el 0,9% de las revisiones del acetábulo y se define como una fractura visible o un defecto óseo que incluye ambas columnas del acetábulo con traslación medial o rotación de la hemipelvis inferior en relación con la hemipelvis superior. Para su tratamiento se recomiendan diversas alternativas, la utilización de una placa en la columna posterior y la impactación de una cúpula porosa sin cementar, la aplicación de aloinjerto estructural protegido con un anillo de reconstrucción26 o la colocación de un anillo de reconstrucción apoyado en aloinjertos esponjosos27. Los autores están de acuerdo en que si no se puede conseguir una fijación estable con el anillo de reconstrucción que solidariza el ilion con el isquion con tornillos o garfios debe colocarse una placa posterior de osteosíntesis.
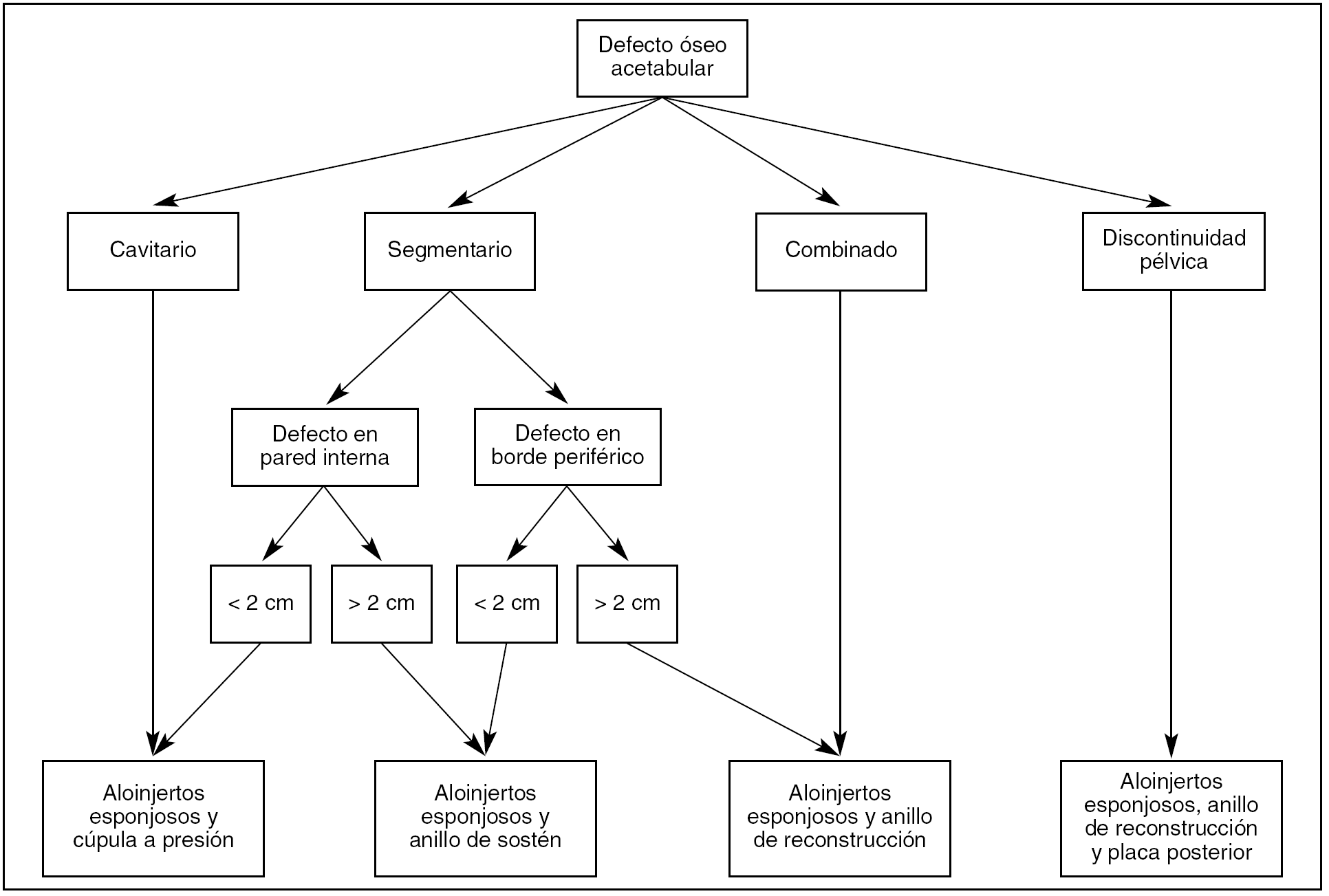
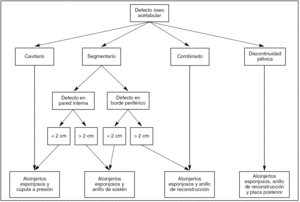
Después de consultar la abundante bibliografía que existe sobre el tratamiento de los defectos acetabulares es difícil resumir las indicaciones quirúrgicas. Las clasificaciones y las definiciones de los defectos son diferentes y hasta los conceptos de anillos o cajas confusos. Tomando como base el trabajo de Cuckler27, creemos que el algoritmo que aparece en la figura 7 puede ser un buen protocolo de actuaciones que oriente hacia la técnica quirúrgica apropiada.
Figura 7. Algoritmo de indicaciones quirúrgicas (modificada de Cuckler27).
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.
Correspondencia:
D. Hernández Vaquero.
Apartado de Correos 341.
33400 Avilés. Asturias.
Correo electrónico: dhernandezv@meditex.es
Recibido: noviembre de 2004.
Aceptado: abril de 2005.