El objetivo de este documento es desarrollar un consenso profesional que proponga a la luz de la evidencia científica actual y de la experiencia clínica de un panel de expertos, unas recomendaciones clínicas dirigidas a especialistas COT y orientadas a reducir la variabilidad de la práctica clínica en el tratamiento de la profilaxis de la enfermedad tromboembólica venosa, en la cirugía protésica de rodilla y cadera. Se empleó el método Delphi, el cual consiste en 2 rondas de un cuestionario por correo electrónico. De los 55 ítems considerados se consiguió el consenso en 37 de ellos (67,2%). En 31 casos se consensuó según la formulación del ítem y en 6 casos se consensuó en desacuerdo. Se observa que existe un consenso en múltiples recomendaciones clínicas que pueden ayudar en la toma de decisiones del especialista de COT en su práctica clínica.
The purpose of this paper is to develop a professional consensus that proposes, in the light of the current scientific evidence and the clinical experience of an expert panel, some clinical recommendations directed at the Orthopaedic and Trauma Surgery (OTS) specialist and with the aim of reducing the variability in the prophylactic management of venous thromboembolic disease in knee and hip arthroplasty in clinical practice. The Delphi method was used, which consisted of two rounds of an e-mail questionnaire. Of the 55 items considered, a consensus was reached in 37 (67.2%) of them. In 31 cases there was consensus with the formulation of the item, and in 6 cases there was no agreed consensus. It was observed that there was a consensus in multiple clinical recommendations that could help OTS specialists in the making of decisions in their clinical practice.
El objetivo del documento es desarrollar un consenso profesional que proponga a la luz de la evidencia científica actual y de la experiencia clínica acumulada por un panel de expertos, una batería de criterios profesionales y recomendaciones clínicas dirigidas a especialistas de COT, y orientados a reducir la variabilidad de la práctica clínica1 en el tratamiento de la profilaxis de la enfermedad tromboembólica venosa (ETEV) en la cirugía protésica de rodilla y cadera.
La cirugía protésica de rodilla y cadera presenta un alto riesgo de ETEV. Es la cirugía que presenta las cifras más altas de incidencia de ETEV. Estos 2 tipos de cirugía han sido ampliamente estudiados –quizá en detrimento de otros tipos de cirugía ortopédica, donde faltan estudios con relación a la ETEV– y la tromboprofilaxis de rutina ha sido establecida desde hace más de 2 décadas. En aquellos pacientes a los que no se administra tromboprofilaxis, las cifras de trombosis venosa profunda (TVP) son del orden del 40-60% para la TVP venográfica total y del 10-30% para la TVP venográfica proximal2.
Con la administración de tromboprofilaxis se ha conseguido reducir de manera muy notable estas cifras. Sin embargo, las cifras de TVP sintomática persisten entre el 2 y el 10% hasta los 3 meses posteriores a la cirugía. La ETEV es el origen más frecuente de reingreso al hospital después de la artroplastia total de rodilla (ATR). Algunas no se manifestarán hasta años después en forma de síndrome posflebítico.
En los pacientes sometidos a artroplastia total de cadera (ATC) la probabilidad de padecer TVP asintomática es del 40-60% si no se realiza profilaxis tromboembólica. Por este motivo, se recomienda profilaxis de manera rutinaria en ATC. Las heparinas de bajo peso molecular (HBPM) han sido el método tromboprofiláctico más estudiado hasta el momento. El fondaparinux es un pentasacárido sintético que inhibe selectivamente el factor Xa de la coagulación y ha mostrado también su eficacia. La warfarina (INR:2-3) también ha mostrado eficacia en la ATC. Recientemente se han incorporado fármacos administrados por vía oral con buenos resultados de eficacia en la profilaxis: rivaroxaban y apixaban son inhibidores del factor Xa y dabigatran es inhibidor directo de la trombina. Entre los medios mecánicos, la compresión neumática intermitente (CNI) se ha mostrado efectiva, aunque la eficacia sobre la TVP proximal es débil. La compresión neumática en los pies ha mostrado cierta eficacia, aunque la experiencia es muy limitada. Las medias de compresión gradual (MCG) no han mostrado evidencia de eficacia. La ventaja que ofrecen los métodos mecánicos es la inexistencia de riesgo hemorrágico.
Con relación a la ATR, el riesgo de padecer ETEV es superior a la observada en la ATC. Sin embargo, esta mayor incidencia es a expensas de la TVP distal, ya que la incidencia de TVP proximal es menor en la ATR. Las HBPM han mostrado ser eficaces. El fondaparinux también es eficaz en ATR. La warfarina (INR:2-3) también ha mostrado eficacia en la ATR. Recientemente, también en ATR se han incorporado fármacos administrados por vía oral con buenos resultados de eficacia en la profilaxis: rivaroxaban, apixaban y dabigatran. Estos fármacos, debido al diseño de sus estudios, solo contemplan su administración en ficha técnica hasta los 10-14 días postoperatorios a pesar de que se aconseja en diversas guías mantener la profilaxis de la ETEV hasta los 28-35 días. Con relación a los métodos mecánicos, la aplicación de la CNI durante la intervención o inmediatamente posterior a la misma ha mostrado eficacia, sin embargo, existe poca tolerancia por parte del paciente y es difícil seguir con su aplicación en domicilio. Además, el método óptimo de compresión de la pierna todavía no ha sido establecido. La bomba venosa plantar (BVP) y las MCG proporcionan poca o nula protección.
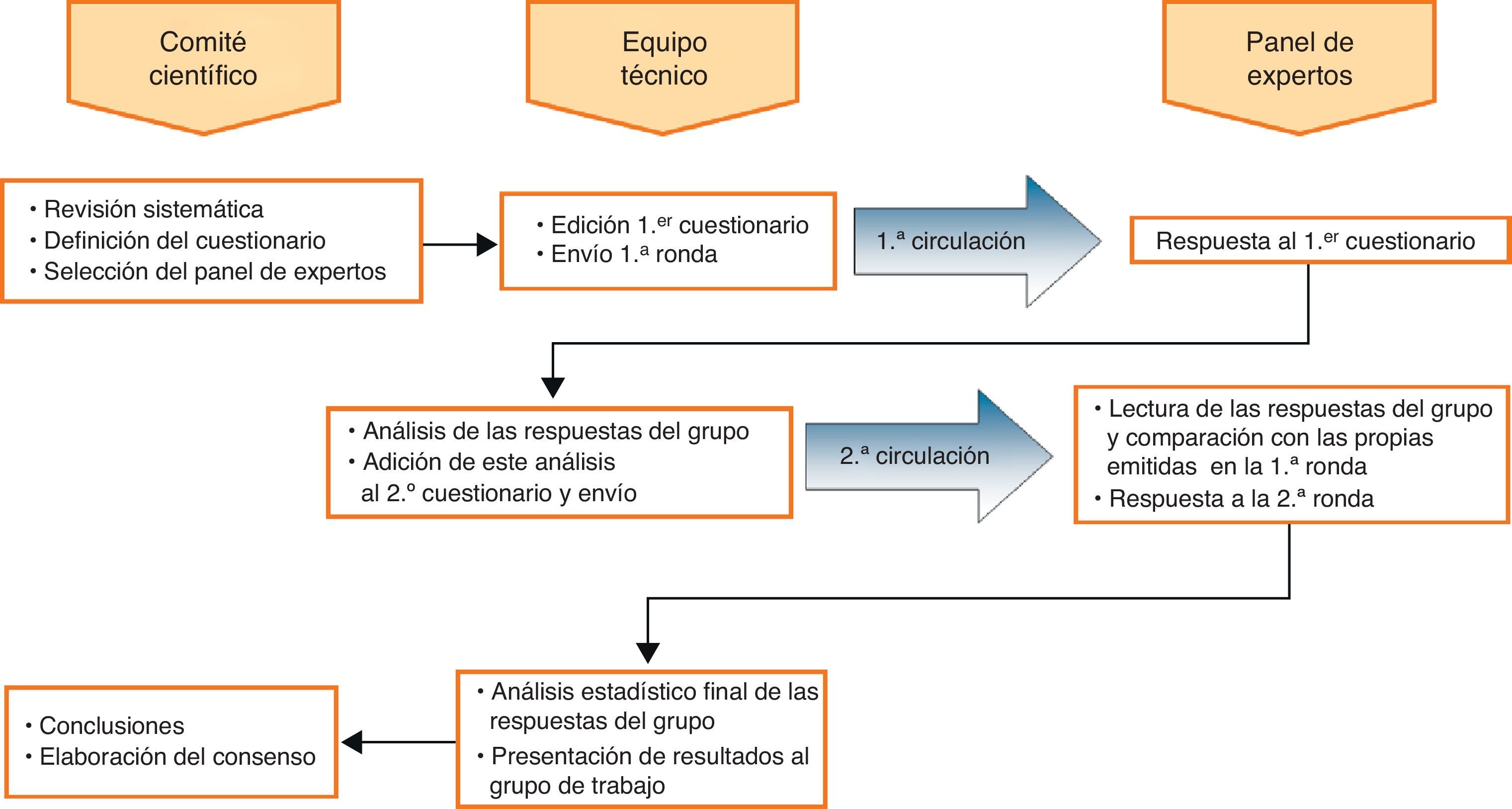
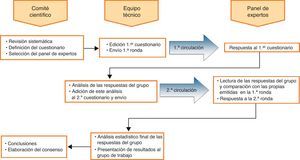
Material y métodosEl método Delphi3,4 consiste en la realización de 2 rondas sucesivas de encuesta estructurada a un panel de expertos previamente definido. En la segunda ronda cada experto conoce los resultados de las respuestas de la ronda previa, así se logra contrastar la opinión personal con la de los restantes expertos.
Las ventajas de este método son:
- •
el anonimato de las opiniones expresadas por cada experto.
- •
la interacción controlada de cada experto con las opiniones del resto del grupo.
- •
la oportunidad de reflexionar y reconsiderar la opinión propia por parte de cada participante.
- •
la validación estadística del consenso logrado.
Para su correcta realización se definieron 3 niveles de participación.
En primer lugar se designó el Comité Científico formado por 3 expertos -los firmantes del estudio- que fue el encargado de la revisión sistemática del tema de estudio, de la definición de contenidos de los cuestionarios, de la selección del panel de expertos y de la redacción final del documento con las conclusiones. En segundo lugar, se constituyó el equipo técnico responsable de la implementación del método (edición y difusión del primer cuestionario, análisis de respuestas de la primera circulación, informe provisional y difusión del segundo, cuestionario, análisis del segundo cuestionario; interpretación estadística del consenso logrado). Finalmente, se designó por el Comité Científico el Panel de Expertos (Anexo 1) que es el conjunto de panelistas de reconocido prestigio profesional y expertos en el tema planteado a los que se solicitó su opinión.
El criterio para designar a los panelistas fue el de un profesional que perteneciente a la SECOT hubiera participado previamente en actividades relativas al tema a estudio. La amplia mayoría de ellos son integrantes del Grupo de Estudio del Tromboembolismo de la SECOT. Solo 2 miembros no fueron pertenecientes a la SECOT, pero se consideró su inclusión debido al amplio prestigio obtenido en el ámbito de la enfermedad tromboembólica.
La sistemática de funcionamiento está resumida en la figura 1. Las cuestiones o ítems presentados a los panelistas se redactaron con 2 principios generales. Por un lado, la idea de confirmar o invalidar opiniones comúnmente aceptadas sobre la ETEV, en ocasiones con poca o nula base científica; por otro, conocer la opinión respecto a novedades aparecidas recientemente, como es la profilaxis por vía oral. Se definieron 5 campos temáticos a partir de los cuáles se elaboraron las cuestiones, son los siguientes:
- I.
Evidencia.
- II.
Factores de riesgo.
- III.
Métodos mecánicos.
- IV.
Métodos farmacológicos.
- V.
Anestesia.
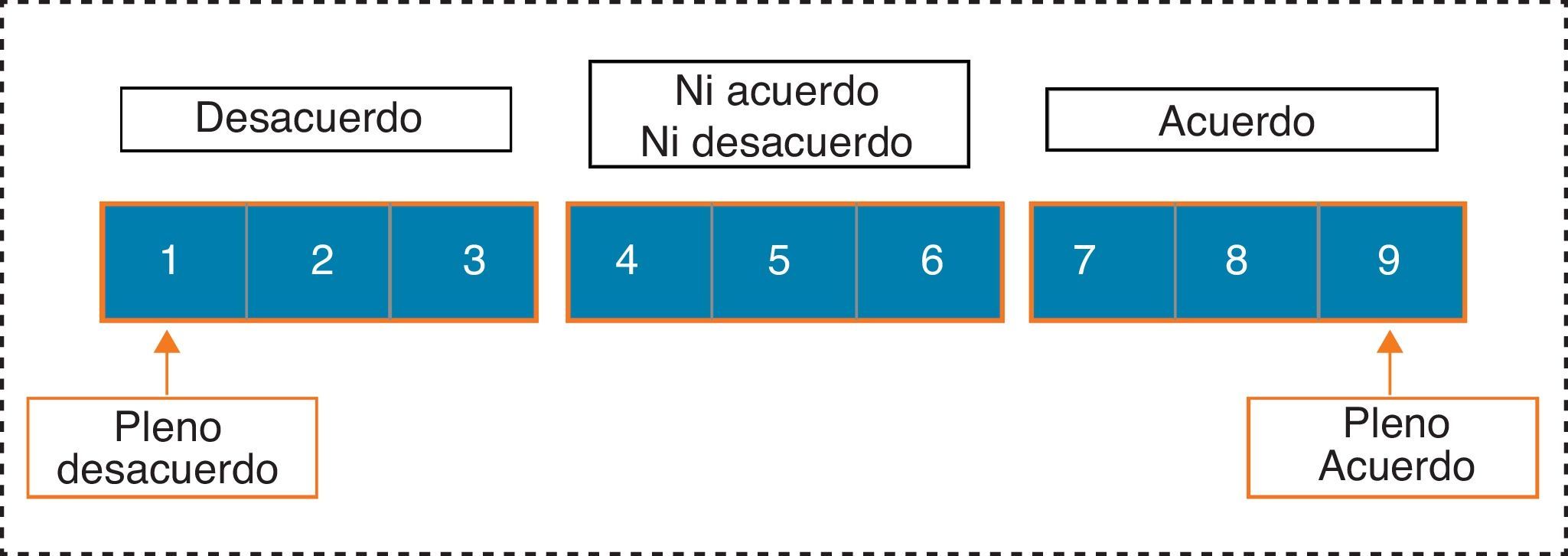
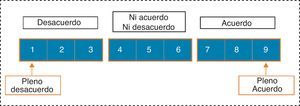
Los panelistas expresaron su criterio profesional sobre cada ítem, eligiendo una única opción de respuesta entre las siguientes expuestas en la figura 2:
Para analizar la opinión grupal y el tipo de consenso alcanzado sobre cada cuestión planteada, se emplea la posición de la mediana de puntuaciones del grupo y el «nivel de concordancia» alcanzado por los encuestados, según los siguientes criterios:
- •
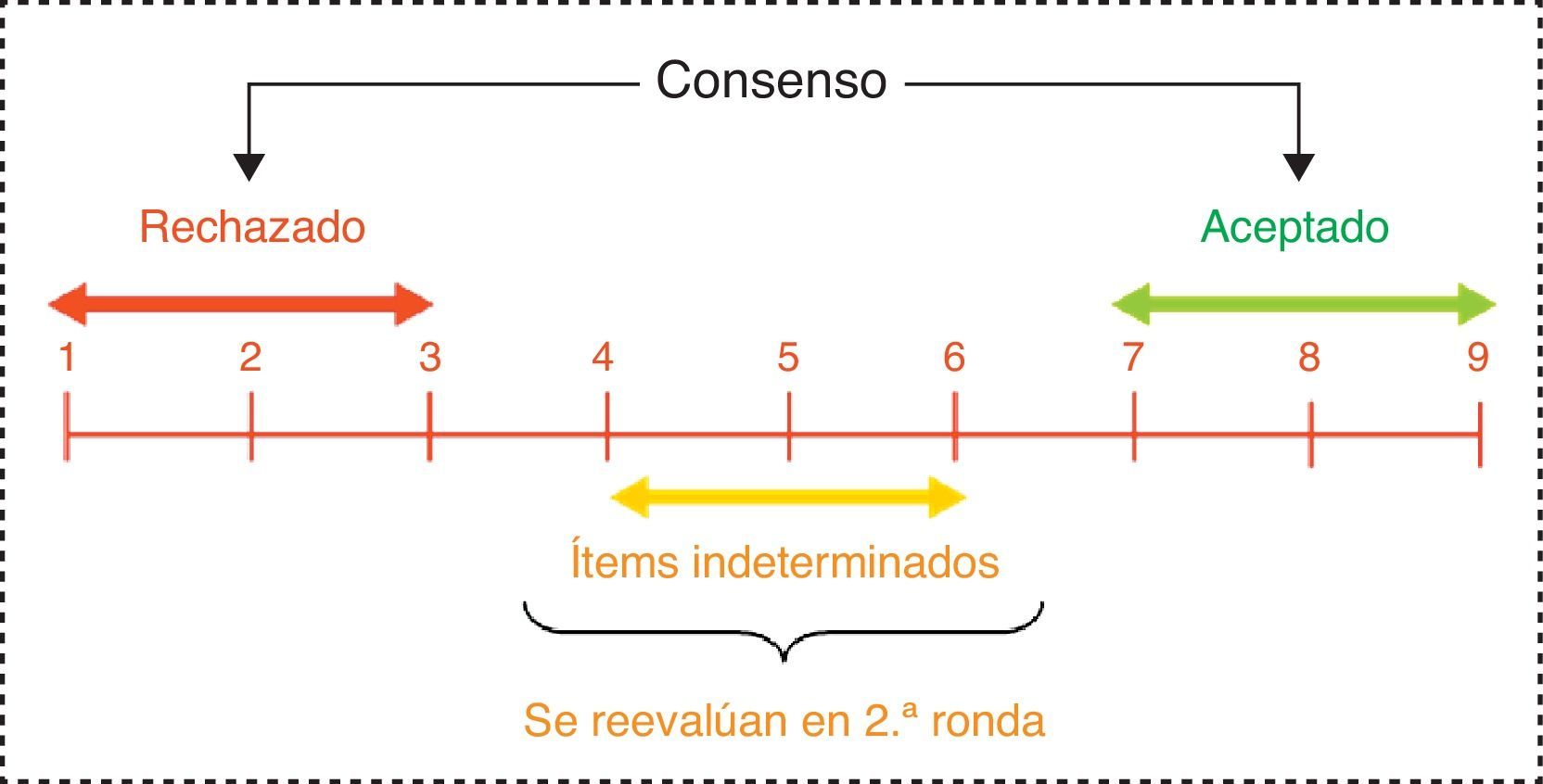
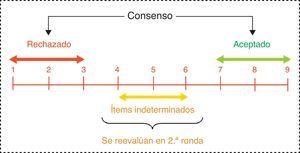
Se considera consensuado un ítem cuando existe «concordancia» de opinión en el panel, esto es, cuando los expertos que puntúan fuera de la región de 3 puntos ([1-3], [4-6], [7-9]) que contiene la mediana son menos de la tercera parte de los encuestados. En tal caso, el valor de la mediana determina el consenso grupal alcanzado: «desacuerdo» mayoritario con el ítem si la mediana ≤3, o «acuerdo» mayoritario con el ítem si la mediana ≥7. Los casos en los que la mediana se encuentra en la región 4-6 son considerados ítems «dudosos» para una mayoría representativa del grupo.
- •
Por el contrario, se establece que existe «discordancia» de criterio en el panel cuando las puntuaciones de un tercio o más de los panelistas están en la región [1-3] y de otro tercio o más en la región [7-9]. Los ítems restantes en los que no se observa concordancia ni discordancia, se consideran con un nivel de consenso «indeterminado» (fig. 3).
Todos los ítems en los que el grupo no alcanza un consenso manifiesto a favor o en contra de la cuestión planteada (los ítems dudosos, aquellos en los que se aprecia discordancia y los que mostraron un nivel de consenso indeterminado) se proponen a la reconsideración del panel en la segunda ronda Delphi. También se someten a reevaluación los ítems en los que se aprecia una alta dispersión de opiniones entre los encuestados, con un rango intercuartílico ≥4 puntos (rango de puntuaciones contenidas entre los valores p25 y p75 de la distribución). Entre ambas rondas, los panelistas son informados de la distribución detallada de las respuestas del grupo en la primera encuesta (mediante gráficos de barras), facilitándose los comentarios y aclaraciones aportadas por cada participante. Tras revisar esta información, se les solicita una nueva valoración personal de los ítems no consensuados en la primera ronda.
Análisis estadísticoPara analizar la opinión grupal y el tipo de consenso alcanzado sobre cada cuestión planteada, se empleó la posición de la mediana de puntuaciones del grupo y el «nivel de concordancia» alcanzado por los encuestados, según los criterios que a continuación se detallan.
Se consideró consensuado un ítem cuando existía «concordancia» de opinión en el panel. Es decir, cuando los expertos que puntuaron fuera de la región de 3 puntos ([1-3], [4-6], [7-9]) que contenía la mediana, eran menos de la tercera parte de los encuestados. En tal caso, el valor de la mediana determinaba el consenso grupal alcanzado: «desacuerdo» mayoritario con el ítem, si la mediana era igual o inferior a 3, o «acuerdo» mayoritario con el ítem si la mediana era igual o superior a 7. Los casos en los que la mediana se encontraba en el margen 4-6, fueron considerados como ítems «dudosos» para una mayoría representativa del grupo.
Por el contrario, se estableció que existía «discordancia» de criterio en el panel cuando las puntuaciones de un tercio o más de los panelistas estaban en la región [1-3], y de otro tercio o más en la región [7-9]. Los ítems restantes, en los que no se observaba concordancia ni discordancia, se consideraron como nivel de consenso «indeterminado».
Todos los ítems, en los que el grupo no alcanzó un consenso manifiesto a favor o en contra de la cuestión planteada (los ítems dudosos, aquellos en los que se apreció discordancia y los que mostraron un nivel de consenso indeterminado), se propusieron a la reconsideración del panel en la segunda ronda Delphi. También se sometieron a reevaluación los ítems en los que se apreció una alta dispersión de opiniones entre los encuestados, con un rango intercuartílico igual o superior a 4 puntos (rango de puntuaciones contenidas entre los valores p25 y p75 de la distribución).
Entre ambas rondas, los panelistas fueron informados de la distribución detallada de las respuestas del grupo en la primera encuesta (mediante gráficos de barras), facilitándose los comentarios y aclaraciones aportadas por cada participante. Tras revisar esta información, se les solicitó una nueva valoración de los ítems no consensuados en la primera ronda.
Tras la segunda ronda de encuesta, se aplicaron criterios idénticos para discriminar los ítems definitivamente consensuados de aquéllos en los que no resultó posible unificar el criterio del panel. A efectos de comparación gráfica entre ítems, se calculó el promedio de puntuación de los panelistas en cada cuestión, con su intervalo de confianza al 95%. Cuanto más extremo resultó el promedio de puntuaciones de un ítem (más próximo a 1 o a 9), más manifiesto se consideró el consenso logrado, bien en el desacuerdo o en el acuerdo respectivamente, sobre la propuesta de cada ítem. Los ítems en los que no se logró un consenso tras completar el proceso descrito se analizaron de forma descriptiva, para distinguir si tal situación era debida a que persistía discordancia de criterio, o al posicionamiento mayoritario del panel en la región de duda respecto al ítem, cuando la mayoría del grupo declaraba no tener un criterio definitivo (voto entre 4 y 6).
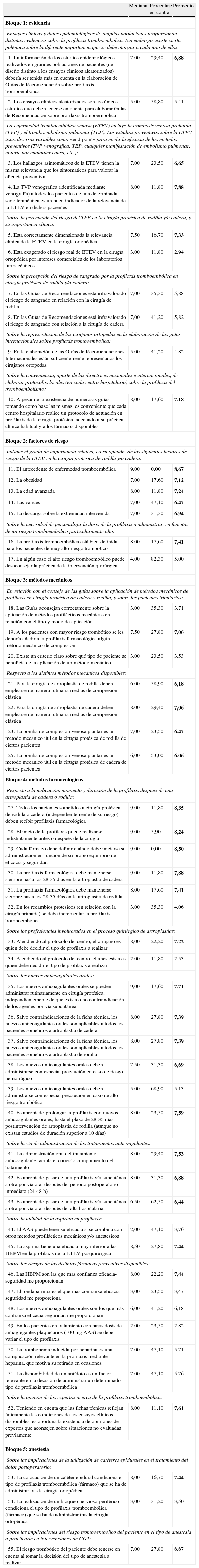
ResultadoDe los 55 ítems considerados se consiguió el consenso en 37 de ellos, es decir, en el 67,2% de los casos. En 31 casos se consensuó según la formulación del ítem y en 6 casos se consensuó en desacuerdo. En la primera ronda se obtuvo el consenso en 20 y en 17 casos se obtuvo en la segunda ronda. Los resultados detallados por cada ítem se describen en la tabla 1.
Resultados de los ítems presentados al panel de expertos
| Mediana | Porcentaje en contra | Promedio | |
| Bloque 1: evidencia | |||
| Ensayos clínicos y datos epidemiológicos de amplias poblaciones proporcionan distintas evidencias sobre la profilaxis tromboembólica. Sin embargo, existe cierta polémica sobre la diferente importancia que se debe otorgar a cada uno de ellos: | |||
| 1. La información de los estudios epidemiológicos realizados en grandes poblaciones de pacientes (de diseño distinto a los ensayos clínicos aleatorizados) debería ser tenida más en cuenta en la elaboración de Guías de Recomendación sobre profilaxis tromboembólica | 7,00 | 29,40 | 6,88 |
| 2. Los ensayos clínicos aleatorizados son los únicos estudios que deben tenerse en cuenta para elaborar Guías de Recomendación sobre profilaxis tromboembólica | 5,00 | 58,80 | 5,41 |
| La enfermedad tromboembólica venosa (ETEV) incluye la trombosis venosa profunda (TVP) y el tromboembolismo pulmonar (TEP). Los estudios preventivos sobre la ETEV usan diversas variables como «end-point» para medir la eficacia de los métodos preventivos (TVP venográfica, TEP, cualquier manifestación de embolismo pulmonar, muerte por cualquier causa, etc.): | |||
| 3. Los hallazgos asintomáticos de la ETEV tienen la misma relevancia que los sintomáticos para valorar la eficacia preventiva | 7,00 | 23,50 | 6,65 |
| 4. La TVP venográfica (identificada mediante venografía) a todos los pacientes de una determinada serie terapéutica es un buen indicador de la relevancia de la ETEV en dichos pacientes | 8,00 | 11,80 | 7,88 |
| Sobre la percepción del riesgo del TEP en la cirugía protésica de rodilla y/o cadera, y su importancia clínica: | |||
| 5. Está correctamente dimensionada la relevancia clínica de la ETEV en la cirugía ortopédica | 7,50 | 16,70 | 7,33 |
| 6. Está exagerado el riesgo real de ETEV en la cirugía ortopédica por intereses comerciales de los laboratorios farmacéuticos | 3,00 | 11,80 | 2,94 |
| Sobre la percepción del riesgo de sangrado por la profilaxis tromboembólica en cirugía protésica de rodilla y/o cadera: | |||
| 7. En las Guías de Recomendaciones está infravalorado el riesgo de sangrado en relación con la cirugía de rodilla | 7,00 | 35,30 | 5,88 |
| 8. En las Guías de Recomendaciones está infravalorado el riesgo de sangrado con relación a la cirugía de cadera | 7,00 | 41,20 | 5,82 |
| Sobre la representación de los cirujanos ortopedas en la elaboración de las guías internacionales sobre profilaxis tromboembólica: | |||
| 9. En la elaboración de las Guías de Recomendaciones Internacionales están suficientemente representados los cirujanos ortopedas | 5,00 | 41,20 | 4,82 |
| Sobre la conveniencia, aparte de las directrices nacionales e internacionales, de elaborar protocolos locales (en cada centro hospitalario) sobre la profilaxis del tromboembolismo: | |||
| 10. A pesar de la existencia de numerosas guías, tomando como base las mismas, es conveniente que cada centro hospitalario realice un protocolo de actuación en profilaxis de la cirugía protésica, adecuado a su práctica clínica habitual y a los fármacos disponibles | 8,00 | 17,60 | 7,18 |
| Bloque 2: factores de riesgo | |||
| Indique el grado de importancia relativa, en su opinión, de los siguientes factores de riesgo de la ETEV en la cirugía protésica de rodilla y/o cadera: | |||
| 11. El antecedente de enfermedad tromboembólica | 9,00 | 0,00 | 8,67 |
| 12. La obesidad | 7,00 | 17,60 | 7,12 |
| 13. La edad avanzada | 8,00 | 11,80 | 7,24 |
| 14. Las varices | 7,00 | 47,10 | 6,47 |
| 15. La descarga sobre la extremidad intervenida | 7,00 | 31,30 | 6,94 |
| Sobre la necesidad de personalizar la dosis de la profilaxis a administrar, en función de un riesgo tromboembólico particularmente alto: | |||
| 16. La profilaxis tromboembólica está bien definida para los pacientes de muy alto riesgo trombótico | 8,00 | 17,60 | 7,41 |
| 17. En algún caso el alto riesgo tromboembólico puede desaconsejar la práctica de la intervención quirúrgica | 4,00 | 82,30 | 5,00 |
| Bloque 3: métodos mecánicos | |||
| En relación con el consejo de las guías sobre la aplicación de métodos mecánicos de profilaxis en cirugía protésica de cadera y rodilla, y sobre los pacientes tributarios: | |||
| 18. Las Guías aconsejan correctamente sobre la aplicación de métodos profilácticos mecánicos en relación con el tipo y modo de aplicación | 3,00 | 35,30 | 3,71 |
| 19. A los pacientes con mayor riesgo trombótico se les debería añadir a la profilaxis farmacológica algún método mecánico de compresión | 7,50 | 27,80 | 7,06 |
| 20. Existe un criterio claro sobre qué tipo de paciente se beneficia de la aplicación de un método mecánico | 3,00 | 23,50 | 3,53 |
| Respecto a los distintos métodos mecánicos disponibles: | |||
| 21. Para la cirugía de artroplastia de rodilla deben emplearse de manera rutinaria medias de compresión elástica | 6,00 | 58,90 | 6,18 |
| 22. Para la cirugía de artroplastia de cadera deben emplearse de manera rutinaria medias de compresión elástica | 8,00 | 29,40 | 7,06 |
| 23. La bomba de compresión venosa plantar es un método mecánico útil en la cirugía protésica de rodilla de ciertos pacientes | 7,00 | 23,50 | 6,47 |
| 25. La bomba de compresión venosa plantar es un método mecánico útil en la cirugía protésica de cadera de ciertos pacientes | 6,00 | 53,00 | 6,06 |
| Bloque 4: métodos farmacológicos | |||
| Respecto a la indicación, momento y duración de la profilaxis después de una artroplastia de cadera o rodilla: | |||
| 27. Todos los pacientes sometidos a cirugía protésica de rodilla o cadera (independientemente de su riesgo) deben recibir profilaxis farmacológica | 9,00 | 11,80 | 8,35 |
| 28. El inicio de la profilaxis puede realizarse indistintamente antes o después de la cirugía | 9,00 | 5,90 | 8,24 |
| 29. Cada fármaco debe definir cuándo debe iniciarse su administración en función de su propio equilibrio de eficacia y seguridad | 9,00 | 0,00 | 8,50 |
| 30. La profilaxis farmacológica debe mantenerse siempre hasta los 28-35 días en la artroplastia de cadera | 9,00 | 11,80 | 7,88 |
| 31. La profilaxis farmacológica debe mantenerse siempre hasta los 28-35 días en la artroplastia de rodilla | 8,00 | 17,60 | 7,41 |
| 32. En los recambios protésicos (en relación con la cirugía primaria) se debe incrementar la profilaxis tromboembólica | 3,00 | 35,30 | 4,06 |
| Sobre los profesionales involucrados en el proceso quirúrgico de artroplastias: | |||
| 33. Atendiendo al protocolo del centro, el cirujano es quien debe decidir el tipo de profilaxis a realizar | 8,00 | 22,20 | 7,22 |
| 34. Atendiendo al protocolo del centro, el anestesista es quien debe decidir el tipo de profilaxis a realizar | 2,00 | 11,80 | 2,53 |
| Sobre los nuevos anticoagulantes orales: | |||
| 35. Los nuevos anticoagulantes orales se pueden administrar rutinariamente en cirugía protésica, independientemente de que exista o no contraindicación de los agentes por vía subcutánea | 9,00 | 17,60 | 7,71 |
| 36. Salvo contraindicaciones de la ficha técnica, los nuevos anticoagulantes orales son aplicables a todos los pacientes sometidos a artroplastia de cadera | 8,00 | 27,80 | 7,39 |
| 37. Salvo contraindicaciones de la ficha técnica, los nuevos anticoagulantes orales son aplicables a todos los pacientes sometidos a artroplastia de rodilla | 8,00 | 27,80 | 7,39 |
| 38. Los nuevos anticoagulantes orales deben administrarse con especial precaución en caso de riesgo hemorrágico | 7,50 | 31,30 | 6,69 |
| 39. Los nuevos anticoagulantes orales deben administrarse con especial precaución en caso de alto riesgo trombótico | 5,00 | 68,90 | 5,13 |
| 40. Es apropiado prolongar la profilaxis con nuevos anticoagulantes orales, hasta el plazo de 28-35 días postintervención de artroplastia de rodilla (aunque no existan estudios de duración superior a 10 días) | 8,00 | 23,50 | 7,59 |
| Sobre la vía de administración de los tratamientos anticoagulantes: | |||
| 41. La administración oral del tratamiento anticoagulante facilita el correcto cumplimiento del tratamiento | 8,00 | 29,40 | 7,53 |
| 42. Es apropiado pasar de una profilaxis vía subcutánea a otra por vía oral después del periodo postoperatorio inmediato (24-48h) | 8,00 | 31,30 | 6,88 |
| 43. Es apropiado pasar de una profilaxis vía subcutánea a otra por vía oral después del alta hospitalaria | 6,50 | 62,50 | 6,44 |
| Sobre la utilidad de la aspirina en profilaxis: | |||
| 44. El AAS puede tener su eficacia si se combina con otros métodos profilácticos mecánicos y/o anestésicos | 2,00 | 47,10 | 3,76 |
| 45. La aspirina tiene una eficacia muy inferior a las HBPM en la profilaxis de la ETEV posquirúrgica | 8,50 | 27,80 | 7,44 |
| Sobre los riesgos de los distintos fármacos preventivos disponibles: | |||
| 46. Las HBPM son las que más confianza eficacia-seguridad me proporcionan | 8,00 | 22,20 | 7,44 |
| 47. El fondaparinux es el que más confianza eficacia-seguridad me proporciona | 3,00 | 23,50 | 3,47 |
| 48. Los nuevos anticoagulantes orales son los que más confianza eficacia-seguridad me proporcionan | 6,00 | 41,20 | 6,18 |
| 49. En los pacientes en tratamiento con bajas dosis de antiagregantes plaquetarios (100mg AAS) se debe variar el tipo de profilaxis | 2,00 | 23,50 | 2,82 |
| 50. La trombopenia inducida por heparina es una complicación relevante en la profilaxis mediante heparina, que motiva su retirada en ocasiones | 7,00 | 47,10 | 5,71 |
| 51. La disponibilidad de un antídoto es un factor relevante en la decisión de administrar un determinado tipo de profilaxis tromboembólica | 7,00 | 47,10 | 5,76 |
| Sobre la opinión de los expertos acerca de la profilaxis tromboembólica: | |||
| 52. Teniendo en cuenta que las fichas técnicas reflejan únicamente las condiciones de los ensayos clínicos disponibles, es oportuna la existencia de opiniones de expertos que aconsejen sobre situaciones no evaluadas previamente | 8,00 | 11,10 | 7,61 |
| Bloque 5: anestesia | |||
| Sobre las implicaciones de la utilización de catéteres epidurales en el tratamiento del dolor postoperatorio: | |||
| 53. La colocación de un catéter epidural condiciona el tipo de profilaxis tromboembólica (fármaco) que se ha de administrar tras la cirugía ortopédica | 8,00 | 16,70 | 7,44 |
| 54. La realización de un bloqueo nervioso periférico condiciona el tipo de profilaxis tromboembólica (fármaco) que se ha de administrar tras la cirugía ortopédica | 3,00 | 31,20 | 3,50 |
| Sobre las implicaciones del riesgo tromboembólico del paciente en el tipo de anestesia a practicarle en intervenciones de COT: | |||
| 55. El riesgo trombótico del paciente debe tenerse en cuenta al tomar la decisión del tipo de anestesia a realizar | 7,00 | 27,80 | 6,67 |
En negrita los valores que han conseguido el consenso.
En relación con la cirugía protésica de rodilla y cadera existen unos puntos de debate relacionados con la ETEV que nacen desde la forma misma en que se obtienen las evidencias: los ensayos clínicos tradicionalmente considerados como la única fuente de evidencia, el indicador de la eficacia en los mismos, la valoración del riesgo de sangrado en los mismos, etc. Con relación a los métodos mecánicos existe confusión en su indicación y aplicación. Los métodos farmacológicos están siendo revolucionados por la aparición de los nuevos anticoagulantes orales. Existe pues una justificación para conocer aquellas opiniones de expertos que mediante su consenso pudieran aportar una ayuda en este campo de la cirugía ortopédica.
EvidenciaCon relación a la obtención de la evidencia se obtiene un consenso interesante acerca de que la información de los estudios epidemiológicos realizados en grandes poblaciones de pacientes (de diseño distinto a los ensayos clínicos aleatorizados) debería ser tenida más en cuenta en la elaboración de Guías de Recomendación sobre profilaxis tromboembólica. Hasta la actualidad las guías de recomendaciones se basan casi en exclusividad en los ensayos clínicos. Cada vez más disponemos de datos provenientes de Registros Sanitarios y/o Registros de Artroplastias con información sobre grandes poblaciones5. Estos estudios complementan las limitaciones ya reconocidas de los ensayos clínicos.
Los ensayos clínicos aleatorizados ya no son considerados unánimemente –como hasta ahora– los únicos estudios que deben tenerse en cuenta para elaborar guías sobre profilaxis tromboembólica. Esta pérdida de unanimidad se ha visto reflejada en el estudio.
Existe un debate muy vivo actualmente con relación al indicador más fiable de ETEV6,7. Fundamentalmente se cuestiona que la TVP que se aprecia en la venografía –mayoritariamente asintomática– disponga la misma relevancia clínica que la sintomática, y en consecuencia, sea un buen indicador de la incidencia de la ETEV. Los expertos opinan de manera consensuada que es un buen indicador.
Ocasionalmente alguna opìnión se expresa en el sentido de que la ETEV está sobredimensionada en COT –influida también por intereses de la industria farmacéutica– y se le está otorgando una excesiva importancia, y en consecuencia, tratando en exceso a nuestros pacientes y colocándoles en una situación de riesgo hemorrágico. Sin embargo, existe un amplio consenso en considerar que la ETEV está debidamente dimensionada en nuestra especialidad y en no estar según que los intereses comerciales influyen a la hora de dimensionar el problema.
Algunas críticas que se realizan a los ensayos clínicos subrayan la posibilidad de que el sangrado está infravalorado en los mismos ya que no se recoge suficiente información en los estudios, sin embargo, los expertos consultados no comparten de manera mayoritaria la infravaloración del sangrado en este tipo de cirugía.
Se han alzado voces5 denunciando que en determinadas guías internacionales con una amplia repercusión en nuestra especialidad los cirujanos ortopedas no estarían suficientemente representados y ello podría repercutir, por ejemplo, en una infravaloración del riesgo de la administración de tromboprofilaxis. La afirmación de que están debidamente representados no obtiene un consenso o, dicho en otras palabras, la actual representación de cirujanos ortopedas despierta cierta inquietud. No se ha obtenido un consenso en afirmar que los traumatólogos están suficientemente representados. Se manifiesta una cierta insatisfacción de dicha representación.
A pesar de la existencia de numerosas guías de organismos internacionales y nacionales basadas en exhaustivas revisiones de la evidencia, existe la necesidad de que cada centro hospitalario realice un protocolo de actuación en profilaxis adecuado a su práctica clínica habitual y a los fármacos disponibles. Las guías internacionales se basan únicamente en datos extraídos de la evidencia y en consecuencia no orientan sobre las situaciones clínicas sobre las que no se ha obtenida evidencia, pero el médico debe resolver. Estas guías consensuadas con expertos locales deben ayudar a resolver estos casos que las recomendaciones generales pueden definir con ambigüedad8.
Factores de riesgoLos expertos han confirmado los clásicos factores considerados de riesgo antecedente de enfermedad tromboembólica (el más consensuado), la obesidad y la edad avanzada9.
Es interesante que aparezca la descarga de la extremidad afectada como factor de riesgo, el cual no aparece siempre entre estas listas y ocasiona dudas al cirujano acerca de cuándo y por cuánto tiempo debe de prescribir profilaxis. Otro dato de interés es que la presencia de varices, comúnmente considerada de riesgo, no lo es de forma unánime para los expertos consultados, según algunos estudios que no las relacionan con el riesgo trombótico10.
Métodos mecánicosLos métodos mecánicos son el aspecto de la profilaxis que precisa de mayor ayuda de los expertos porque es el menos estudiado. Conscientes de la confusión que existe en este apartado se han formulado una serie de afirmaciones. Se afirma que las guías no informan correctamente sobre su aplicación. Este es uno de los principales inconvenientes para su empleo. Por otro lado, hay consenso de los panelistas –y se trata de una afirmación importante de este estudio– en creer que a los pacientes con mayor riesgo trombótico se les debería añadir a la profilaxis farmacológica algún método mecánico de profilaxis. Sin embargo –y aquí se confirma nuevamente la confusión– también existe consenso en que no se dispone de un criterio claro para orientar sobre qué tipo de paciente se puede beneficiar de la aplicación de ellos11,12.
A pesar de la confusión en relación con los métodos mecánicos, se consigue consenso en 2 cuestiones que no son menores: en utilizar medias de compresión elástica de manera rutinaria en la cirugía de cadera y, otorgarle un papel a la aplicación de la bomba venosa plantar en la cirugía protésica de rodilla. Las medias elásticas en la cirugía de rodilla interfieren con la zona quirúrgica y no se aconseja su uso rutinario. La bomba plantar se considera poco efectiva en la TVP proximal, que es la propia de la cirugía de cadera.
Métodos farmacológicosSobre la duración de la tromboprofilaxis existen recomendaciones fuertes para administrarla los 14 primeros días y recomendaciones más débiles hasta los 35 días. Existe un consenso muy amplio en afirmar que todos los pacientes sometidos a cirugía protésica de rodilla y cadera deben recibir profilaxis farmacológica y que esta debe mantenerse hasta los 28-35 días.
En cuanto al inicio de la profilaxis13,14 –un tema debatido– consigue consenso la afirmación de que es indistinto que este se efectúe antes o después de la intervención. A pesar de que existan algunos fármacos que en su ficha técnica figura su inicio en el periodo preoperatorio, se acepta que no es incorrecto iniciarla en el postoperatorio. Con relación al horario preciso del postoperatorio en el que debe efectuarse el inicio de la profilaxis, el consenso que se consigue es que cada fármaco debe definir cuál es su momento idóneo, en la línea de la aparición de los últimos anticoagulantes que definen el momento de inicio en función de sus características farmacodinámicas y de los ensayos clínicos realizados15.
Una de las cuestiones que se plantea es si se debe incrementar la profilaxis en el caso de cirugía de revisión. Pocos pacientes sometidos a revisión participan en los ensayos clínicos de estos fármacos. No se obtiene consenso en la decisión de incrementar la profilaxis tromboembólica en los pacientes sometidos a recambios protésicos. No hay datos que apunten a un mayor riesgo trombótico a pesar de una cirugía previa.
Se pone de manifiesto la confianza en los nuevos anticoagulantes orales mediante un consenso en el que se pueden administrar de manera rutinaria los nuevos anticoagulantes en la cirugía de cadera y rodilla teniendo precaución en los pacientes con especial riesgo de sangrado. Sin embargo, no se consigue unanimidad en la necesidad de vigilancia especial en los pacientes con especial riesgo trombótico. Una posible explicación sería que existe confianza en la eficacia de los fármacos orales, aunque esta confianza sería menor en relación con la posibilidad de sangrado. Esta última preocupación se considera lógica atendiendo a la novedad de los fármacos y es de esperar que vaya desapareciendo con la progresiva incorporación de estos fármacos a la práctica clínica16–23.
Una cuestión que ha despertado polémica es la prolongación de la profilaxis en la cirugía de rodilla hasta los 35 días mediante los nuevos anticoagulantes orales. Según la ficha técnica, basada en los estudios efectuados, esta se limita a los primeros 10-14 días del postoperatorio. Sin embargo, en este consenso la opinión de los expertos va más allá de los estudios efectuados y –de manera parecida a la cirugía de cadera– consideran que en la cirugía de rodilla es apropiado alargar la profilaxis hasta los 28-35 días, tanto si se realiza con anticoagulantes orales, como con HBPM, a pesar de no existir estudios específicos.
Se ha propagado la idea de que la vía oral facilitaría el cumplimiento del tratamiento cuando los pocos estudios que existen al respecto no apoyan esta afirmación. En este sentido es significativo que los panelistas se manifiesten negando el consenso al respecto.
Por otro lado, se defiende –con excesiva facilidad– el cambio de la vía oral a la subcutánea y viceversa (fundamentalmente, en el periodo postoperatorio y al alta hospitalaria). Este cambio implica no solo un cambio en la vía de administración sino que también implica un cambio de fármaco. No existen estudios en relación con estas pautas que pretenden imponerse, y así se refleja cuando los panelistas no muestran consenso cuándo se les plantea alguna de estas posibilidades como alternativa terapéutica.
Fundamentalmente, desde EE. UU. se defiende con ahínco la administración de AAS como método profilàctico24. Se obtiene un amplio consenso en afirmar que la aspirina posee una eficacia muy inferior a las HBPM y en la afirmación de que las HBPM son los fármacos que más confianza proporcionan.
Finalmente, con relación a la profilaxis farmacológica y teniendo en cuenta que existen muchas situaciones clínicas que no están contempladas en las fichas técnicas de los fármacos, conviene resaltar el consenso en afirmar que es oportuna la presencia de opiniones de expertos para cubrir estas lagunas. En esta línea está la justificación de este documento.
AnestesiaEn relación con la anestesia existe consenso en afirmar que la colocación de un catéter epidural condiciona el tipo de profilaxis tromboembólica a administrar25 y en negar que dicha profilaxis se vea condicionada por los cada vez más presentes bloqueos nerviosos periféricos. Desde este punto de vista convendría aconsejar el abandono progresivo de catéteres epidurales.
Por último, se consensua que debería tenerse en cuenta el riesgo trombótico en el momento de decidir el tipo de anestesia. La anestesia raquídea se ha asociado a una disminución del riesgo trombótico.
Nivel de evidenciaNivel de evidencia v.
Conflicto de interesesLos autores E.C. y LL.P. han trabajado en alguna ocasión como consultores de Bayer, Bristol Myers Squibb, Boehringer Ingelheim, Pfizer, Rovi y Sanofi. El autor R.O. ha trabajado en alguna ocasión como consultor de Bayer, Bristol Myers Squibb, Boehringer Ingelheim, Pfizer y Rovi.
Arcelus Martínez, Juan Ignacio; Cáceres Palou, Enric; Castellet Feliu, Enric; De Frías González, Mariano; Delgado Martínez, Alberto; Durán Giménez-Rico, Lourdes; Gil Garay, Enrique; Gomar Sancho, Francisco; Gómez Barrena, Enrique; Hinarejos Gómez, Pedro; Lecumberri Sagües, Ramón; Llau Pitarch, Juan Vicente; López-Oliva Muñoz, Felipe; Montáñez Heredia, Elvira; Moreno García, Alonso Carlos; Otero Fernández, Rafael; Pérez Caballer Pérez, Antonio; Pino Mínguez, Jesús; Resines Erasun, Carlos; Rodríguez Altonaga, José Ramón; Rocha Pérez, Eduardo; y Ruiz Iban, Miguel Ángel.