Presentamos el caso de un paciente de 6 años, que comenzó con dolor abdominal y ciatalgia izquierda sin mejoría después de aplicar un tratamiento sintomático. El estudio analítico completo y de imagen realizado mostró una lesión en S1 izquierda correspondiente a osteomielitis esclerosante crónica de Garrè, confirmando el diagnóstico mediante biopsia de la lesión. Se instauró tratamiento con corticoides y antiinflamatorio, que consiguen una remisión parcial de los síntomas, y en las pruebas de imagen realizadas 2 años después del inicio de los síntomas persiste la lesión, aunque con una disminución significativa de su tamaño.
We report the case of a 6 year old patient who started with abdominal pain and left sciatica, which did not improve after applying symptomatic treatment. A complete analytical and imaging study was performed, which showed a lesion in left S1 corresponding to Garrè’s chronic diffuse sclerosing osteomyelitis. The diagnosis was confirmed by biopsy of the lesion. Treatment was established with corticosteroids and anti-inflammatory drugs, obtaining a clinical improvement, although in the follow-up imaging tests 2 years after the onset of the symptoms, the lesion persists but with a significant reduction in its size.
Paciente de 6 años de edad, que presenta febrícula ocasional sin ritmo circadiano, y dolor abdominal severo y difuso después de una caída accidental, con sintomatología persistente a pesar del tratamiento con paracetamol y dieta blanda durante unos 10 días. Pasado este periodo de 10 días se decide completar el estudio con ecografía abdominal y analíticas sanguíneas que fueron normales. A los15 días aproximadamente del inicio de los síntomas, comienza con clínica de lumbociatalgia izquierda grave, desapareciendo los síntomas abdominales y la febrícula. Se instaura tratamiento con antiinflamatorio no esteroideo (AINE) (ibuprofeno 70mg/8h vía oral) y analgésico (metamizol 380mg/8h vía rectal) mientras se continúa con el estudio de imagen. Se realizan 2 proyecciones de radiología simple de la región lumbosacra que resultaron normales, por lo que se completó con una resonancia magnética (RM) de la región lumbosacra donde se aprecia una lesión ósea acompañada de edema óseo en la mitad izquierda del cuerpo vertebral S1 y la ala sacra ipsilateral, que podría corresponder a las secuelas de traumatismos, fractura por estrés, proceso infeccioso, sin poder descartar otras enfermedades.
Al persistir la sintomatología de lumbociatalgia pese al tratamiento con AINE y analgésicos se decide iniciar tratamiento con corticoides (metilprednisolona 1mg/kg/día con retirada progresiva), que consiguen controlar temporalmente el cuadro. Las pruebas analíticas incluyendo hemograma, bioquímica, coagulación, perfil hepático, la proteína C-reactiva, velocidad de sedimentación globular, complemento C3 y C4 del complemento, ACTH basal, la fosfatasa alcalina ósea, marcadores serológicos del virus de Epstein-Barr, citomegalovirus, parvovirus, los anticuerpos antiestreptolisina O, anticuerpos antinucleares, anticuerpos anti-Ro y anti-neutrófilos anticuerpos citoplasmáticos, antígeno leucocitario humano B27, aminoácidos en la orina, Mantoux y rosa de Bengala fueron normales o negativos.
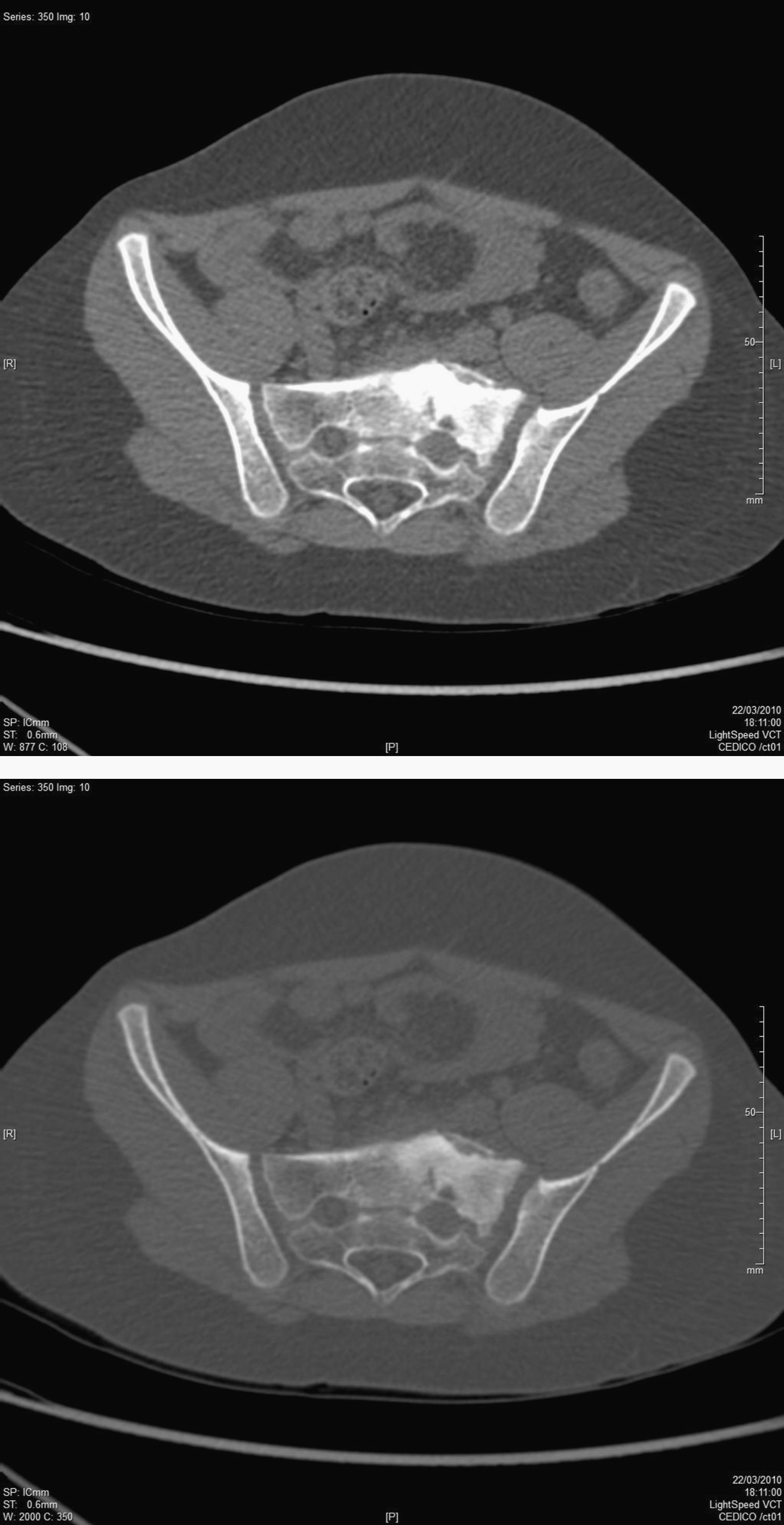
Después de 3 meses de tratamiento corticoideo se repite la RM, en la que se mantiene una pequeña área focal de edema óseo residual, que se redujo significativamente en tamaño con respecto al estudio anterior. Esta lesión sigue apareciendo en los controles de RM realizados un año más tarde, por lo que se realiza una tomografía computarizada (TC) lumbosacra que muestra una lesión esclerótica con reacción perióstica en la ala izquierda del sacro que sugiere osteomielitis esclerosante crónica de Garré (OECG) (fig. 1).
Para confirmar el diagnóstico de sospecha se realiza gammagrafía ósea y biopsia de la lesión. La gammagrafía ósea con tecnecio-99 difosfonato en 3 fases, muestra captura de etapa tardía en la región sacroilíaca izquierda sugiriendo proceso inflamatorio crónico. La biopsia demostró tejido fibroadiposo y fragmentos de médula ósea con áreas fibrosas, pero libres de la actividad específica del hueso y sin crecimiento neoplásico. Estas características histológicas en conjunción con las características radiológicas condujeron al diagnóstico de OECG.
Desde la aparición de los primeros síntomas hasta el diagnóstico de certeza, pasaron alrededor de 2 años, durante los cuales el paciente presentaba clínica de ciatalgia izquierda recurrente con una recurrencia variable entre 2 y 6 meses, durando los síntomas en cada episodio entre 3-5 semanas.
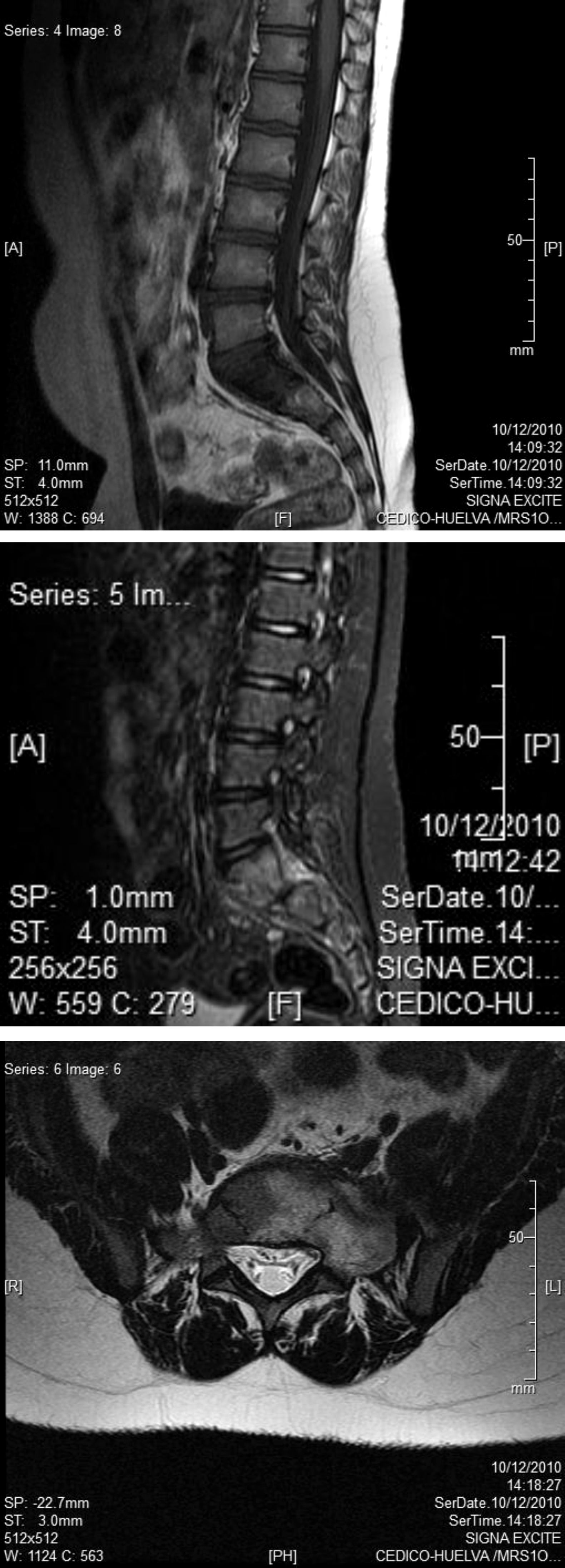
En los controles de RM realizados con periodicidad sigue presentando la lesión ya descrita, sin cambios importantes en cuanto a sus dimensiones (fig. 2).
DiscusiónLa OECG es un tipo de osteomielitis multifocal crónica recurrente (OMCR).
Se sospecha que la OMCR pueda ser un trastorno autoinmune. Se ha publicado que se asocia con varias enfermedades autoinmunes crónicas, incluyendo enfermedades inflamatorias del intestino, la granulomatosis de Wegener, la psoriasis y la vasculitis de Takayasu. Es posible que la OMCR represente una forma juvenil de espondiloartropatía seronegativa1–6 o como una variante pediátrica del síndrome SAPHO (sinovitis, acné, pustulosis, hiperostosis y osteítis)7,8. El antígeno leucocitario humano B27 no parece desempeñar un papel en la OMCR6–11.
Esta enfermedad suele aparecer en menores de 25 años, cuando la actividad de los osteoblastos del periostio está en su apogeo12. La localización más frecuente es la mandíbula, pero puede ocurrir en cualquier hueso12–15. La mayoría de los pacientes con OMCR tienen una velocidad de sedimentación globular o proteína C reactiva elevada durante las exacerbaciones, con un recuento normal de glóbulos blancos5,6; pero también hay casos en el que los estudios analíticos son estrictamente normales12. El factor reumatoide, anticuerpos antinucleares, y otros hallazgos serológicos son generalmente negativos. El antígeno leucocitario humano B27 no parece desempeñar un papel en la OMCR1,6,7,9–11.
El examen histológico por lo general consiste en inflamación subaguda inespecífica o inflamación crónica no supurativa con focos subperiósticos y supracortical de hueso reactivo y de pronunciada actividad osteoblástica con espacios intertrabeculares llenos de material fibrovascular que contienen células inflamatorias, principalmente linfocitos, pero también de células plasmáticas, macrófagos, histiocitos, células gigantes multinucleadas, y algunos leucocitos polimorfonucleares1,5,12,14. El curso clínico de la OMCR se caracteriza por un comienzo insidioso de dolor local e hinchazón en la zona del hueso afectado. Las lesiones tienen periodos de exacerbación y remisión, que pueden ocurrir siempre en el mismo lugar o puede aparecer en otros huesos con cada crisis1,9,16. Algunos pacientes permanecen asintomáticos entre las crisis. La mayoría de los casos se prolongan en el tiempo, pero son autolimitados, los síntomas tienden a desaparecer y las lesiones se resuelven con el tiempo sin graves secuelas1,6,17.
Los exámenes radiológicos son de gran utilidad antes de embarcarse en procedimientos diagnósticos más invasivos y deben ser la primera prueba de imagen a realizar1. La RM es muy importante para la evaluación de las lesiones sintomáticas y es la prueba más sensible para mostrar la extensión local y la actividad de la lesión1,18–21. Tiene una mejor sensibilidad que la radiografía y la gammagrafía ósea para evaluar los huesos, las articulaciones y los tejidos blandos adyacentes a las lesiones, y puede mostrar el lugar ideal para una biopsia guiada, la cual permite un diagnóstico definitivo. También tiene la ventaja de no emitir radiación al paciente, lo que hace que sea la modalidad de imagen de elección para el seguimiento de las lesiones crónicas que ocurren en la infancia y adolescencia1. La gammagrafía ósea es útil para evaluar la extensión de las lesiones ya que algunas de ellas pueden ser asintomáticas1,5,9,10,18,22.
El siguiente protocolo parece el más adecuado a la hora de realizar pruebas de imagen en los casos de OMCR: 1) la radiografía de las regiones sintomáticas, si procede, se completarán por resonancia magnética; 2) gammagrafía ósea, y 3) la RM para la evaluación de las lesiones detectadas por la gammagrafía ósea, pero oculta radiográficamente1.
El diagnóstico diferencial de las lesiones sacras incluye metástasis, así como las principales neoplasias malignas y benignas23. Debido a sus características clínicas y radiológicas, esta forma de osteomielitis puede ser diagnosticada erróneamente como osteosarcoma12. El principal diagnóstico diferencial en este caso fue plasmocitoma, pero también se consideraron otros tumores malignos como el cordoma, mieloma, condrosarcoma, osteosarcoma y tumores de Ewing12,24,25.
El diagnóstico de la OECG se basa generalmente en el curso clínico y los hallazgos radiográficos convencionales, complementando el estudio con la gammagrafía ósea y/o resonancia magnética; y si es necesario los exámenes histopatológicos y microbiológicos para excluir a los tumores y las enfermedades infecciosas.
Al tratarse de una enfermedad de tratamiento complejo, existen múltiples formas de tratamiento26. Clásicamente se comienza con tratamiento médico a base de antiinflamatorios, y en caso de que estos no sean suficientes, se inicia corticoterapia. El tratamiento quirúrgico se reserva para casos refractarios al tratamiento médico y se realiza desbridamiento y curetaje de la lesión ósea, así como corticoides intralesionales.
Pero en los últimos años hay casos publicados con buena respuesta al uso de bifosfonatos tanto en su presentación oral como intravenosa (10mg iv de alendronato en dosis única) como tratamiento de los casos refractarios al tratamiento estándar27–30. También hay buenas experiencias con el uso de calcitonina para estos casos refractarios de OECG31.
En los casos que haya que recurrir a la cirugía, también se han descritos nuevas técnicas como el uso de injerto óseo autólogo para rellenar el defecto óseo tras el curetaje o el uso de injerto óseo autólogo de peroné vascularizado, con buena integración ósea y curación de la lesión32,33.
ConclusiónLa OECG es una rara enfermedad y más aún si se desarrolla en los niños y de localización sacra. Por tanto, es esencial lograr un diagnóstico definitivo que permita descartar un proceso tumoral como productor de los síntomas, y para ello hay que recurrir al uso de técnicas de imagen y, en algunos casos de técnicas invasivas como la biopsia que permita un diagnóstico de certeza. Al tratarse de niños, la técnica más adecuada para el control evolutivo del cuadro es el estudio mediante series de resonancia magnética. En cuanto al tratamiento, en el presente caso, se optó por utilizar antiinflamatorios y corticoides como tratamiento primario, con buenos resultados en la progresión de la lesión, ya que después de 2 años de seguimiento la lesión permanece estable, aunque no ha conseguido la remisión total de los síntomas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Nivel de evidenciaNivel de evidencia v.
Conflicto de interesesLos autores declaran no tener conflicto de intereses en este artículo.